Что такое эхографические параметры
Все многообразие патологических процессов при УЗИ может быть сведено к достаточно ограниченному количеству типов поражения органов, отличающихся эхографическими параметрами и характеристиками.
Для обозначения выявленного объекта УЗИ используются следующие существительные:
- орган или другой анатомический объект, или их фрагмент,
- ткань (с указанием органной принадлежности или анатомической области),
- образование (применимо к новообразованным патологическим объектам),
- очаг (применимо к участкам измененной ткани),
- эхоструктура (применимо, например, для обозначения кальцинатов, конкрементов, и т. п.).
Эхографические параметры объекта УЗИ:
1. Условия визуализации объекта (если объект не визуализируется в типичном месте, важно убедиться в том, что он действительно отсутствует, либо выявить причины, препятствующие его визуализации, то есть проведению зондирующих и отражённых импульсов между датчиком и объектом исследования. Реже объект перестаёт дифференцироваться на фоне изменённых окружающих тканей).
2. Расположение и подвижность (смещаемость) объекта (в том числе относительно имеющихся ориентиров - сосудов, костей, других органов).
3. Размеры и форма объекта (в том числе характер края органа), а также пространственные параметры его отдельных элементов (например, толщина паренхимы, диаметр протоков и т.п.).
При деформации необходимо указать возможную причину (оперативное вмешательство, перипроцесс, наличие объемных образований, экстраорганная компрессия, дистрофически-дегенеративные или инволютные процессы).
Для полого органа в обязательном порядке указывается толщина стенки, диаметр и форма просвета.
4. Характер контура: четкость и ровность его. Для полого органа указывается характер рельефа внутреннего контура стенки и характер наружного контура органа.
5. Эхографическая структура (однородная, неоднородная, диффузно-неоднородная и т.п.). Для полого органа оценивается выраженность (различимость) слоев стенки, равномерность их толщины.
6. Эхогенность (объект анэхогенен, средней эхогенности, гиперэхогенен).
7. Звукопроводимость (обычная, сниженная).
8. Дополнительные эхографические признаки (в том числе выявленные артефакты, например, акустическая «тень» или эффект дорсального псевдоусиления). При выявлении любых объектов, отсутствующих в норме, как в пределах органа, так и экстраорганно, каждый из них описывается по этой же схеме.
Основной параметр, выявляемый при УЗИ, - эхогенность, т.е. способность данного участка органа отражать ультразвук и формировать поле его рассеивания. Эхогенность может быть высокой (гиперэхогенный объект), низкой (гипоэхогенный объект) или отсутствовать (анэхогенный объект).
Отражение (рассеивание) происходит на границе раздела сред с различным акустическим сопротивлением (жидкость/газ, содержимое органа/стенка органа, кость/мягкие ткани, конкремент/жидкость в просвете органа). Отражений (рассеивания) нет только в однородной жидкости (вода, моча, желчь). Любой тканевой компонент, как бы ни был он мал, неоднороден (каждая клетка имеет множество мембранных структур, вакуолей и т.п. рассеивателей!) и, значит, отражает и рассеивает ультразвук, т.е. обладает эхогенностью.
Например, кровь, несмотря на то, что она является жидкостью, а отдельные эритроциты неразличимы при УЗИ (их размер на порядки меньше разрешающей способности сканера), имеет значимую эхогенность, хотя и достаточно низкую. Наличие эхогенности у крови становится заметно, когда последняя смешивается с водой, мочой или другой анэхогенной жидкостью (рис. 62).
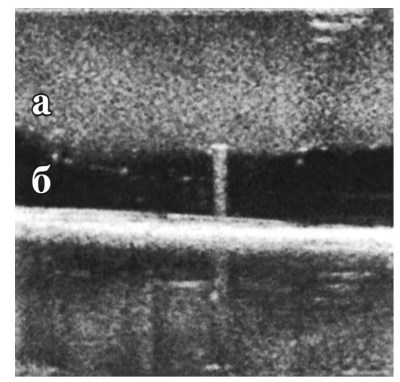
Рис. 62. Сравнительная эхогенность крови (слой а) и воды (слой 6) (наблюдение in vitro)
Эхогенность органа зависит как от количества эхосигналов, так и от их интенсивности. Отражения (рассеивание) происходят на неоднородностях сред, т.е. границах, поверхностях различных клеточных и тканевых структур. И чем больше суммарная площадь таких отражателей (рассеивателей), а значит, отдельных тканевых элементов в данном объеме ткани, и чем более такие элементы отличаются по своим акустическим свойствам, чем они разнородней, тем выше эхогенность.
Поэтому эхогенность ткани определяют соотношение объемов и свойства нескольких ее компонентов, прежде всего, стромы и паренхимы:
1. Состояние и количество клеток паренхимы (объем клеток, состояние цитоплазмы и цитоскелета).
Эхогенность клеток паренхимы обычно невелика и сопоставима с эхогенностью крови, при ряде патологических процессов, например при дистрофии, может значительно повышаться.
2. Фибриллярные структуры стромы (соединительно-тканного каркаса органа) - волокна коллагена, эластина, ретикулина и при патологических процессах - фибрина.
Волоконные структуры являются основными осцилляторами и отражателями любой ткани. В их отсутствии ткань по эхогенности приближается к крови, становясь при малом объеме клеток паренхимы практически анэхогенной. Чем более плотно и регулярно располагаются фибриллярные структуры в строме ткани, чем больше этой стромы, тем выше эхогенность анатомических структур.
Наиболее эхогенны тубулярные (трубчатые) структуры стромы - сосуды и протоки, а также замкнутые фасциальные образования. Таким образом, наибольшей эхогенностью обладают фасциально-сосудисто-нервные пучки, пронизывающие весь организм.
3. Базовое межклеточное вещество (базовый гидрофильный гель) - его состояние и объем.
Последнее определяется степенью гидратированности его гликопротеидного компонента. эхогенность межклеточного вещества ничтожна, т.к. она представляет собой либо коллоидный раствор, либо гель, где отражатели отсутствуют. Собственная эхогенность у базового вещества появляется при накоплении в нем патологического материала (амилоид, кальцинаты, выпавший фибрин и т.п.).
Межуточное вещество составляет большую часть объема соединительной ткани - стромы любого органа. Оно располагается как между волокнами коллагена или эластина, так и между клетками паренхимы и фибриллярным каркасом, к которому они закреплены. Таким образом, от объема межуточного вещества зависит не столько эхогенность его самого, сколько плотность расположения, а значит, суммарная отражающая способность основного отражателя (рассеивателя) - фибриллярного каркаса и вспомогательного отражателя - клеток паренхимы, висящих на этом каркасе.
Изменение объема базового геля определяет плотность «упаковки» отражателей (рассеивателей) в данном объеме ткани - чем больше доля и объем межуточного вещества, тем меньше эхогенность данной ткани.
Фибриллярный каркас и базовый гель образуют единую упругую механическую систему сбалансированного сжатия-напряжения, «противодействуя» друг другу как цемент и арматура в железобетоне. Межуточное вещество стремится к расширению, а фибриллярный каркас ограничивает это расширение своей жесткостью.
Так в ткани возникает тканевое давление (тургор), количественно оцениваемое по эластографическим параметрам ткани.
Степень эхогенности на экране отображается яркостью элемента изображения. Зависимость яркости элемента изображения от интенсивности отраженного сигнала (чем выше эхогенность, тем ярче) получила название «серой шкалы» (подробнее смотри ч. I, гл. 2).
С эхогенностью связаны два других взаимообусловленных параметра - эхографическая структура ткани и ее звукопроводимость.
Эхографическая структура ткани и органа отражает характер распределения в пространстве (в плоскости сканирования) зон с различной эхогенностью.
Распределение и количество элементов стромы и паренхимы в разнородных тканях различно, благодаря чему разные ткани будут иметь различную эхографическую структуру и эхогенность, а одинаковые ткани - схожую эхогенность и структуру.
Выявляя пространственное распределение однотипных по структуре и эхогенности объектов (а значит, одинаковых тканей), мы формируем на экране монитора геометрическое подобие реальных анатомических структур. Благодаря этому получаемое при ультразвуковом сканировании изображение отображает реальную макроморфологию и синтопию органов и тканей, т.е. происходит их визуализация.
Звукопроводимость - это способность тканей проводить ультразвуковой зондирующий и отраженный импульс. В процессе звукопроведения сигнал ослабевает за счет отражения, преломления, рассеивания (отраженный сигнал уносит часть энергии в другом направлении) и поглощения (энергия ультразвука переходит в тепловую).
Например, конкремент на пути ультразвукового луча полностью отразит ультразвук, из-за чего позади (т.е. глубже) него образуется «темная» полоса так называемый «акустической тени», где вообще нет никаких отражений, т.к. конкремент преграждает путь как зондирующему, так и отраженному сигналу (рис. 63).
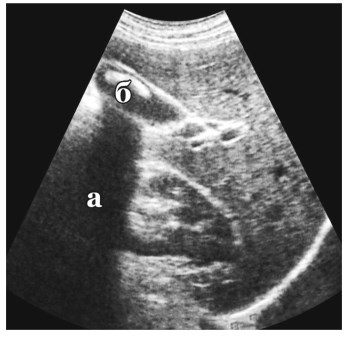
Рис. 63. Акустическая тень (а) позади конкремента (б) (клиническое наблюдение)
При поглощении ультразвука в тканях также может образоваться акустическая тень - эффект «ватной стены» - сколько ни посылай зондирующих импульсов, они поглощаются тканью (например, в опухолях), и отраженный сигнал не формируется (рис. 64).
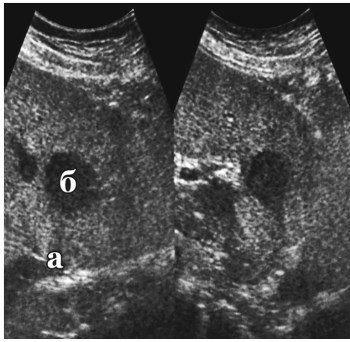
Рис. 64. Акустическая тень (а) позади метастатических опухолей печени (б) (клиническое наблюдение)
Существует противоположное явление - так называемый артефакт дорсального псевдоусиления, возникающий при наличии образования или участка ткани с высокой звукопроводимостью.
Так, при наличии жидкостного анэхогенного образования (например, кисты) позади него образуется «яркая» полоса, соответствующая ширине образования, создающая иллюзию повышенной эхогенности ткани позади кисты или полого органа (рис. 65).
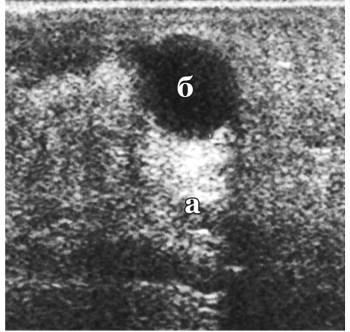
Рис. 65. Эффект псевдоусиления (а) позади жидкостного образования (абсцесса) мягких тканей (б) (клиническое наблюдение)
В действительности высокая звукопроводимость жидкости в просвете кисты позволяет зондирующим и отраженным импульсам проходить через содержимое кисты практически без потерь энергии ультразвука. В результате как зондирующий импульс, достигающий тканей позади кисты, так и отраженный импульс имеют большую интенсивность по сравнению с другими, рассеявшимися в окружающих кисту тканях, что и отображается в виде участков большей яркости.
Дата добавления: 2023-09-07; просмотров: 661;











