Ведение новорожденного с родовой асфиксией
После рождения всех младенцев необходимо быстро высушить теплым полотенцем, а затем поместить во второе теплое сухое полотенце перед началом реанимации. Это предотвращает быструю потерю тепла из-за испарения. Прикасание к новорожденному и растирание его сухим полотенцем — это, как правило, все, что необходимо для стимуляции начала дыхания. Одна только стимуляция начинает дышать у большинства младенцев.
Если младенец не реагирует на стимуляцию, его необходимо активно реанимировать. Основные этапы реанимации новорожденного включают 4 основных этапа. Их легко запомнить, вспомнив первые 4 буквы алфавита, то есть «ABCD» — дыхательные пути — дыхание — кровообращение — лекарства. Одним из основных принципов ABCD-реанимации является регулярный контроль состояния больного.
Оценка по шкале Апгар для этой цели нецелесообразна. В настоящее время в процессе реанимации новорожденного необходимо каждые 30 секунд оценивать 3 признака: частоту дыхания, частоту сердечных сокращений, цвет кожных покровов, чтобы определить дальнейшие этапы реанимации.
Шаг 1 (Дыхательные пути) - откройте и очистите дыхательные пути. Откройте дыхательные пути, поместив голову младенца в нейтральное положение, слегка вытянув шею. Не сгибайте и не вытягивайте шею слишком сильно (рис. 236).
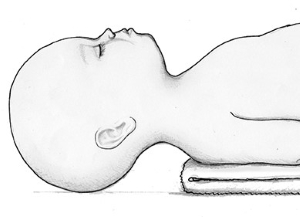
Рис. 236. Младенец с головой в нейтральном положении
Аккуратно прочищайте горло. Младенец может не дышать, потому что дыхательные пути заблокированы слизью или кровью. Поэтому, если младенец не может дышать после стимуляции, осторожно отсосите заднюю часть рта и горло с помощью мягкого катетера F 10. Чрезмерное отсасывание, особенно слишком глубокое в области голосовых связок, может привести к апноэ и брадикардии за счет стимуляции блуждающего нерва.
Этого можно избежать, удерживая катетер на расстоянии 5 см от кончика при отсасывании из горла младенца. Не отсасывайте воздух из носа перед тем, как отсосать рот или горло, так как это часто приводит к тому, что младенец задыхается: сначала отсасывайте рот, затем нос ребенка («м» перед «н»).
1-й шаг (сушка, позиционирование, отсасывание, тактильная стимуляция) должен длиться примерно 20-30 секунд. После обсушивания, укладывания, отсасывания, тактильной стимуляции новорожденного вновь необходима оценка дыхания новорожденного.
При отсутствии мекония в амниотической жидкости после отсасывания слизи изо рта и носа, а также при плаче новорожденного и нормальном дыхании реанимационные мероприятия не требуются.
Если младенец по-прежнему не может нормально дышать, требуется искусственная вентиляция легких (первоначально с помощью маски Ambue).
При наличии мекония в амниотической жидкости после отсасывания слизи изо рта и носа необходимо отсосать слизь из зева эндотрахеальной трубкой, введенной с помощью ларингоскопа.
Если частота сердечных сокращений <100 ударов в минуту, это всегда является показанием к ИВЛ.
Шаг 2 (Дыхание) — начните дыхание младенца, обеспечив адекватную вентиляцию.
Вентиляция через маску: Маска должна плотно прилегать к носу и рту младенца. Убедитесь, что голова находится в правильном положении, а дыхательные пути свободны. Адекватность вентиляции оценивают, наблюдая за движениями грудной клетки. После эффективной вентиляции в течение примерно 1 минуты ненадолго остановитесь, но не снимайте маску и мешок и проверьте наличие спонтанного дыхания.
Если его нет или он слабый, продолжайте вентиляцию легких до тех пор, пока не начнется спонтанный плач/дыхание. Если новорожденный начинает плакать, прекратите вентиляцию легких, но не оставляйте новорожденного. Даже если дыхание не начато, большинство младенцев можно поддерживать в живых с помощью вентиляции через лицевую маску, пока не прибудет помощь.
Интубация и вентиляция: наиболее эффективным методом искусственного дыхания является вентиляция через эндотрахеальную трубку. Интубация и вентиляция необходимы, если адекватное движение грудной клетки не может быть достигнуто при масочной вентиляции. Младенцы, которые не реагируют на масочную вентиляцию, должны быть интубированы. Проветривайте ребенка со скоростью около 40 вдохов в минуту.
Убедитесь, что грудная клетка младенца двигается при каждом вдохе и слышен хороший двусторонний вход воздуха. Адекватная вентиляция легких является важнейшим этапом реанимации новорожденного с асфиксией новорожденного. Каждые 30 секунд проверяют 3 признака: дыхание, частоту сердечных сокращений, цвет кожи.
Шаг 3 (кровообращение) - добейтесь хорошего кровообращения с помощью компрессий грудной клетки.
Применяйте компрессии грудной клетки (наружный массаж сердца) примерно 80 раз в минуту, если частота сердечных сокращений остается ниже 60 ударов в минуту после начала эффективной вентиляции. Поместите пальцы одной или двух рук под спину младенца и большим или большим пальцем надавите на нижнюю половину грудины. Обычно после двух сжатий грудной клетки следует вдох.
Применяются 2 техники непрямого массажа сердца:
- метод больших пальцев - нажимайте на грудь подушечками двух больших пальцев, при этом остальные пальцы обеих рук поддерживают спину ребенка (данный метод предпочтительнее)
- метод двух пальцев - нажимают на грудь кончиками двух пальцев одной руки: второго и третьего или третьего и четвертого, при этом вторая рука поддерживает спину ребенка (рис. 237). Этот метод используется, если необходим доступ к сосуду пуповины.
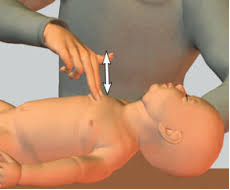
Рис. 237. Непрямой массаж сердца методом двух пальцев
Шаг 4 (Лекарства) — при необходимости начните принимать лекарства. Показания к применению препаратов: несмотря на адекватную вентиляцию легких 100% кислородом и непрямой массаж сердца в течение 30 секунд, ЧСС сохраняется на уровне 60 – 80 в течение 1 минуты. Новорожденному следует немедленно приготовить специальный раствор адреналина: 0,1 мл 0,1% раствора адреналина в сочетании с 0,9 мл 0,9% раствора натрия хлорида. 0,2 мл/кг массы тела этого смешанного раствора вводят внутривенно для лечения новорожденных при брадикардии до 100 ударов в минуту.
Эту инъекцию можно повторить через 5 минут внутривенно или эндотрахеально. При выраженной брадикардии (менее 80-60 уд/мин) следует немедленно провести внутрисердечное введение адреналина.
Каждые 20 секунд следует оценивать 3 признака (естественное дыхание, частоту сердечных сокращений, цвет кожи) для определения эффекта лечения. После возникновения естественного дыхания и нормализации ЧСС ингаляции кислорода следует продолжать до тех пор, пока кожа не станет розовой.
Инфекции новорожденных. В норме плод синтезирует очень небольшое количество иммуноглобулинов. Однако после двадцатой недели беременности внутриутробные инфекции, такие как сифилис, краснуха, цитомегаловирусная инфекция и токсоплазмоз, будут стимулировать продукцию IgM и IgA плода. Таким образом, наличие повышенного уровня неспецифических антител IgM у ребенка предполагает какую-то внутриутробную инфекцию, у доношенного ребенка уровни IgG в пуповине аналогичны таковым в материнской крови, таким образом, пассивно переносимые антитела постепенно исчезают в течение первых нескольких месяцев жизни.
У «недоношенных» детей (до 32 недель) плацентарный перенос не столь эффективен, а уровень IgG в сыворотке крови у них низкий в течение первых трех месяцев жизни. У новорожденного фагоцитоз менее эффективен, чем в норме, что способствует повышенному восприимчивость к бактериальной инфекции Грудное вскармливание дает некоторые иммунологические преимущества, в частности передачу IgA.
Источники инфекции. Во время беременности такие микроорганизмы, как вирус краснухи и цитомегаловирус, попадают к плоду от матери через плаценту. Во время родов ребенок может быть непосредственно инфицирован микроорганизмами, присутствующими в родовых путях, в том числе гонококками, стрептококками группы В и кишечной палочкой. После рождения инфекции стафилококками, стрептококками и синегнойной палочкой (Pseudomonas aeruginosa) происходят из окружающей среды.
Колонизация пупка, носа, горла и прямой кишки происходит в течение первых нескольких дней жизни. Микроорганизмы, обнаруживаемые в этих местах, обычно являются грамотрицательными (E. coli и Ps. aeruginosa) у новорожденных с низкой массой тела при рождении и грамположительными (стрептококки и стафилококки) у нормальных доношенных детей.
Клинические особенности. Имеющиеся симптомы и признаки неонатальной инфекции обычно неспецифичны, особенно у детей с низкой массой тела при рождении или у тех, кто уже болен по другим причинам. Вялость и нежелание есть – первый и единственный признак инфекции. Может быть лихорадка, но температура может быть нормальной или даже субнормальной; цвет ребенка неестественный, он может быть синюшным или бледным или даже желтушным. Печень и селезенка часто увеличены. Инфекция, вероятно, запущена. Могут быть припадки и выпячивание родничка при менингите и учащенное хрипящее дыхание при пневмонии.
Лабораторные исследования. Целью исследования является подтверждение наличия инфекции, локализация ее очага, определение личности и чувствительности возбудителя. Кровь, мазки и другие материалы следует культивировать. Подсчет лейкоцитов может быть полезен, если общее количество составляет около 7000 на см3 после четвертого дня жизни с заметным сдвигом в нейтрофилах. Уровни IgM в сыворотке повышены у новорожденных после внутриутробных инфекций, поэтому повышение уровня после рождения не свидетельствует о постнатальной инфекции.
Дата добавления: 2023-02-04; просмотров: 784;











