Заболевания органов мочевыделительной системы.
Основные клинические проявления:
Общего характера: слабость, недомогание, головокружение, снижение аппетита, плохой сон.
Повышение температуры тела: пиелонефрит, гламерулонефрит.
Отеки на лице (под глазами).
Снижение диуреза - уменьшение количества выделяемой мочи по отношению к выпитой жидкости, наблюдается при гламерулонефрите, интерстициальном нефрите, острой почечной недостаточности.
Задержка мочи - острая и хроническая, полная и частичная. Причинами могут быть стриктура уретры, камни, опухоль. Полная задержка - при атонии мочевого пузыря.
Недержание мочи - энурез, - ночное (никтурия) и дневное недержание.
Учащенные, болезненные мочеиспускания - цистит, уретрит.
Полиурия - обильное выделение мочи, - больные с ренальным и гипофизарным несахарным диабетом, ХПН, поражение почечных канальцев.
Боли в животе - часто у детей с заболеваниями МВС: уретрит, опущение почки (нефроптоз), опухоль почек, гидронефроз, уролитиаз (камни), пузырно-мочеточниковый рефлюкс. Боль внизу живота с частыми позывами к мочеиспусканию характерны для цистита.
Боли в поясничной области - гломерулонефрит, пиелонефрит, почечная колика, гидронефроз.
Синдромы:
Отечный. Отеки локализованные и генерализованные. Если жидкость скапливается также в мышцах, крупных полостях тела, говорят о развитии водянки (анасарки).
Нефротический синдром. Проявляется отеками, протеинурией, гипопротеинемией, гипоальбуминемией, диспротеинемией, липидемией, липидурией. Лицо одутловатое, глазные щели сужены. Пастозность, отечность голеней, поясничной области.
Нефрический синдром. Включает ренальные (почечные) и экстраренальные симптомы. Ренальные: олигурия, протеинурия, цилиндрурия, реже - лейкоцитурия, умеренная макро- и микрогематурия. Экстраренальные: отеки, повышение АД, изменения со стороны ЦНС и ССС. Характерна АГ. Отмечаются слабость, недомогание, боли в пояснице, бледность кожи вследствие ангиоспазма. На высоте АГ возможны потеря сознания, судороги. Отеки локализуются на лице или распространяются на туловище и конечности. Видимые отеки нередко отсутствуют.
Синдром артериальной гипертензии: может выявляться в начале, в процессе, в конце почечного заболевания. Повышение АЛ наблюдается при гломерулонефрите, интерстициальном нефрите, сморщивании почек, нефроптозе, аномалиях внутрипочечных сосудов.
Мочевой синдром: появление в моче большого количества белка, эритроцитов, лейкоцитов, бактерий.
Протеинурия - встречается при гломерулонефрите, нефроптозе, поражении почечных канальцев (тубулопатии).
Цилиндрурия - появление зернистых и восковидных цилиндров, свидетельствует об органическом поражении почек.
Гематурия - в свежеспущенной моче определяется более 3 эритроцитов в поле зрения. Различают микрогематурию (до 50-100 Er в поле зрения), макрогематурию (цвет мочи красный и коричневый).
Лейкоцитурия - повышение количества лейкоцитов в моче более 2-5 в поле зрения. Наличие большого количества лейкоцитов в поле зрения обозначается как пиурия ("гной в моче").
Бактериурия - у здоровых людей моча стерильна. Периодически может высеиваться непатогенная микробная флора.
Цистит - воспаление слизистой оболочки мочевого пузыря, сопровождающееся нарушением его функции. Девочки болеют чаще мальчиков. Инфекция может проникать в мочевой пузырь следующими путями: 1) Нисходящим - из почек; 2) Восходящим - через мочеиспускательный канал; 3. Гематогенным путем; 4. Контактным.
Возможен неинфекционный цистит: вследствие раздражения слизистой оболочки мочевого пузыря выделяющимися с мочой ЛС.
Способствуют развитию воспалительного процесса: нарушение пассажа (прохождения) мочи при врожденных и приобретенных заболеваниях мочевыводящих путей; снижение общей реактивности организма; изменение кровообращения в стенке мочевого пузыря или в малом тазе.
У девочек первого года жизни цистит может развиться при несоблюдении гигиенического режима и неправильном уходе.
Бывает острый и хронический.
Пиелонефрит - микробно-воспалительное заболевание чашечно-лоханочной системы интерстициальной
ткани почек. 
Этиопатогенез.
Возбудители заболевания –
кишечная палочка, клебсиелла,
протей, стрептококк, стафилококк,
вирусы, смешанная микрофлора.
Проникновение микробов в грудном
возрасте чаще гематогенным путём,
у более старших – восходящим.
Возможен лимфогенный путь.
Способствуют развитию пиелонефрита
снижение иммунитета и нарушение
пассажа мочи (врождённые аномалии МВС, камни МВС, запоры, сидячий образ жизни и др.)
Классификацияпиелонефритов.
По клинической форме – первичный (необструктивный), вторичный (обструктивный).
По течению – острый (до 6 мес.), хронический.
По функциональному состоянию почек – без нарушения функции почек, с нарушением функции почек, с почечной недостаточностью.
Синдром интоксикации – повышение температуры, вялость, головная боль, тошнота, рвота.
Абдоминальный синдром – приступообразные боли в животе, пояснице, симптом Пастернацкого положительный, диарея.
Дизурический синдром – частые, болезненные мочеиспускания, никтурия, недержание мочи
Диагностика.
ОАК: Лейкоцитоз, сдвиг формулы влево, ускорение СОЭ.
ОАМ: лейкоцитурия и бактериурия м.б. протеинурия.
АМ по Ничипоренко: увеличение количества лейкоцитов в 1мл мочи.
АМ на стерильность – увеличение микробного числа.
АМ по Зимницкому, экскреторную урографию, микционную цистографию, УЗИ, консультацию гинеколога девочкам, кал на я/гл, соскоб на энетеробиоз.
Гламерулонефрит - инфекционно-аллергическое генетически обусловленное заболевание с преимущественным поражением клубочкового аппарата почек.
Этиология.
Пусковой фактор – вирусные (после гриппа, гепатита В и пр.) и бактериальные инфекции (часто после ангины, скарлатины).
Предрасполагающий фактор – профпрививки, наличие очагов хр. инфекции, частые ОРВИ, аллергия, отягощённая наследственность
Провоцирующие факторы – переохлаждение, снижение сопротивляемости организма.
Патогенез.
Аутоиммунный процесс.
Действие микроба изменённая базальная мембрана клубочков выработка аутоантител оседание комплекса АГ-АТ на базальной мембране повреждение сосудистой стенки.
Классификация
ОстрыйГН (с нефритическим, нефротическим, изолированным мочевым синдромом и смешанная форма); по активности процесса – период начальных проявлений, обратного развития, переход в хронический ГН; по функциональному состоянию почек – без нарушения функции, с развитием острой почечной недостаточности.
Хронический ГН (нефротическая, гематурическая, смешанная форма), по активности процесса – периоды обострения, частичной ремиссии, полной клинико-лабораторной ремиссии, по функциональному состоянию почек - без нарушения функции, с нарушением функции, с развитием хронической почечной недостаточности.
Подострый (злокачественный) ГН – с нарушением функции почек, с хронической почечной недостаточности.
Кроме того первичный и вторичный.
Гламерулонефрит начинается чаще остро, с ухудшением общего состояния, потемнения мочи, олигурии, отеков, повышения АД. В анамнезе – перенесённая инфекция 1-3 недели назад, чаще ангина, скарлатина, ОРЗ. Жалобы на повышение температуры, головные боли, тошноту, рвоту, недомогание, слабость, выражена бледность кожных покровов, урежается мочеиспускание.
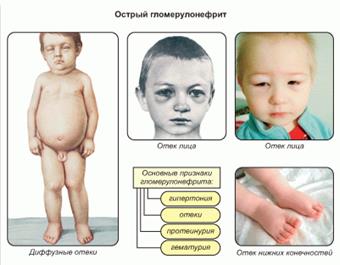
ОСТРЫЙ ГН характеризуется триадой синдромов.
Отёчный синдром – ранний признак ГН. Лицо пастозное , бледное, веки отёчны. Отёки могут распространяться на туловище и конечности
Гипертензионный синдром – повышение АД, жалобы на головную боль, тошноту (рвоту).
Мочевой синдром – олигурия (В норме Vсут=600+100(n-1)) , гематурия, протеинурия. Плотность мочи высокая (выше 1030).
Формы
Гематурическая – преобладает гематурия (микро- или макро-), протеинурия невелика, может повышаться АД. Деятельность почек длительно не нарушается
Нефротическая – массивная протеинурия, выражен отёчный синдром, функция почек длительно остаётся нормальной
Смешанная – сочетание первых двух синдромов, рано развивается ХПН
Диагностика
ОАК: лейкоцитоз, ускорение СОЭ, эозинофилия;
ОАМ: гематурия, протеинурия;
Анализ мочи по Нечипоренко: увеличение количества Er в 1 мл мочи;
Анализ мочи по Зимницкому свидетельствует о выделительной и концентрационной функции почек;
Анализ крови на остаточный азот и мочевину; УЗИ.
Осложнения
При остром течении:
Острая почечная недостаточность (ОПН), Острая сердечная недостаточность (ОСН), Почечная эклампсия.
При хроническом течении:
ХПН, сердечная недостаточность, энцефлопатия
Диспансерное наблюдение после ОГН – 5 лет.

Дата добавления: 2019-09-30; просмотров: 733;











