ИГА при переливании несовместимой крови
Первое достоверно зафиксированное переливание крови человеку (от ягненка) было проведено французским врачом Дени в 1667 г. и закончилось успешно. Это породило увлечение гемотрансфузиями, и немедленно были отмечены случаи смерти пациентов при явлениях острого гемолиза и почечной недостаточности. Исторические хроники указывают, что жертвой посттранс- фузионной ИГА пал в то время один из римских пап, пытавшийся омолодиться вливанием младенческой крови.
В XIX столетии Блундель успешно перелил человеку человеческую кровь. В начале XX века Ландштейнер открыл изогемагглютинины и разделил кровь на три группы (1901), а Декастелло и Стюрли открыли четвёртую (1907).
В 1907-1910 гг. усилиями Янского й Мосса была создана современная классификация групп крови (система ABO).
В1910 г. Дунгерн и Гиршфельд ввели представления об агглютиногенах А и В на поверхности Эр и агглютининах а и ß — в сыворотках, обусловливающих иммунную реакцию на несовместимую кровь.
При переливании несовместимой крови Эр донора агглютинируются антителами сыворотки реципиента. Поэтому, по правилу совместимости Янского, чтобы избежать этого, в переливаемой крови не должно быть агглютиногенов, соответствующих агглютининам реципиента. Исходя из этого, по системе АВО переливаться должна кровь одноимённой группы, кроме того кровь группы 0, эритроциты которой лишены агглютиногенов, может переливаться реципиентам других групп. Поскольку в крови AB группы нет собственных агглютининов а и ß, реципиенты с этой группой могут получать кровь любой другой.
Группы крови — генетически детерминированные признаки, причем оба агглютиногена наследуются кодоминантно. По правилу Гиршфельда, если у ребенка есть любой из агглютиногенов, он должен быть хотя бы у одного родителя. Это позволяет учитывать группу крови в судебно-медицинской экспертизе на исключение отцовства.
В настоящее время известно, что агглютиногены представляют собой полисахаридные антигены, а способность к их экспрессии зависит от наличия определенных ферментов.
Агглютинины представляют собой природные IgM, направленные против этих антигенов и вырабатываемые у индивидов с группами крови О, А и В без предшествующей иммунизации эритроцитами. Эти антитела, как полагают, возникают благодаря перекрестной иммунизации сходными с агглютининами компонентами кишечной микрофлоры и пищи, так как у лиц, не имеющих того или иного агглютиногена, невозможна толеризация лимфоцитов к соответствующему антигену.
При иммунизации несовместимыми по АВО Эр группоспецифические антигены могут — в режиме вторичного иммунного ответа — вызывать выработку IgG. Существуют подгруппы (A1 А2), связанные с вариантами антигенной структуры гемагглютининов - но несовместимость по подгруппам вызывает лишь слабые изоиммунные реакций.
В дальнейшем представления об антигенности Эр подверглись глубоким исследованиям и были значительно уточнены.
В 1937-40 гг. Ландштейнером и Винером был открыт доминантно наследуемый резус-фактор, комплексный антиген (Rh+), присутствующий на эритроцитах примерно у 85% европейцев.
Rh - система, которая, фактически, включает три разных аллеля - Dd, Сс и Ее. Их продукты антигенно различаются. Аллель d является гипотетическим, и соответствующий ему конкретный антиген не идентифицирован. Остальные аллели связаны с экспрессией пяти разных антигенов, каждый из которых, к тому же, имеет минорные дополнительные серологические варианты.
Сильнейшим из всех антигенов этой системы является D, поэтому типирование крови по данному аллелю обязательно. Термин «резус-положительная кровь» обозначает только наличие D - антигена на Эр (и ничего не говорит об остальных аллелях резус-системы!).
Резус-отрицательные индивиды (Rh ) не имеют естественных антирезус-антител, но могут развивать иммунный ответ на различные эпитопы резусантигена, если происходит иммунизация Rh+- клетками.
В 30-70-е годы XX столетия были обнаружены и другие антигенные системы эритроцитов: MNS, Kell, Duffy, Kidd, Lewis, P, York, Xq3, I, Chido и другие.
Далеко не все они в равной степени значимы для возникновения изоиммунной гемолитической анемии, вызванной несовместимой кровью.
Наиболее клинически значимой является изоиммунная гемолитическая анемия (ИГА), вызываемая IgG против D-аллеля Rh-системы. Именно эта форма иммунологического конфликта матери и плода ответственна за большинство случаев гемолитической болезни новорождённых (эритробластоза плода).
Гораздо реже возникают (и менее тяжело протекают) ИГА, связанные с несовместимостью по Е и С аллелям системы Rh, по S, либо s - аллелям системы MHS, а также вызванные антителами против Keil-антигена и Kidd-антигена одноимённых систем и против антигена Fy-a, принадлежащего системе Duffy. В этих случаях также могут быть умеренные трансфузионные реакции, либо нетяжёлые проявления иммунологического конфликта матери и плода. Остальные упомянутые аллели связаны с присутствием слабых антигенов. Например, анти-М антитела могут обнаруживаться у иммунизированных реципиентов, но не дают сколько-нибудь выраженной ИГА.
ИГА, обусловленная переливанием несовместимой крови, представляет собой острый гемолитический приступ, с преобладанием внутрисосудистого гемолиза.
Гемагглютинины относятся к IgM, но реагируют с Эр при температуре тела («тепловые антитела»).
Так как эритроциты реципиента подвергаются агглютинации в кровотоке донора, имеются не только симптомы усиленного гемолиза, но и проявления окклюзии микрососудов, нарушения органного кровотока. Особенно характерно развитие острой почечной недостаточности (ОПН), связанное с нарушением перфузии клубочков и токсическим действием продуктов гемолиза на эпителий канальцев нефрона (развиваются боли в поясничной области, олигоанурия, в дальнейшем — отёки).
Отмечаются также признаки острой гиперкалиемии (см. т. 2, гл. 11), включая аритмию, и симптомы, связанные с освобождением при цитолизе медиаторов воспаления и системным действием последних (озноб, лихорадка, чувство тревоги).
Ряд мер (типирование крови по системе АВО, соблюдение условий и сроков её хранения — в большинстве случаев, не более 3-5 недель; проба на группосовместимость, индивидуальная заключительная проба на совместимость Эр донора и сыворотки реципиента, переливание пробной порции крови с постоянным контролем самочувствия и состояния реципиента) — призваны свести к минимуму частоту посттрансфузионных ИГА.
Гемолитическая болезнь новорождённых - актуальная проблема неонатологии, как правило, связанная с развитием изоиммунного ответа резус- отрицательной матери на антигены резус-положительного плода (рис. 15, с. 100). Так как антитела принадлежат к IgG, они могут форсировать плацентарный барьер (даже без повреждений плаценты, а тем более - при наличии таких повреждений). Попадая к плоду, изоантитела индуцируют гемолиз. Развивающееся заболевание может, в тяжелых случаях, вызвать смерть плода.
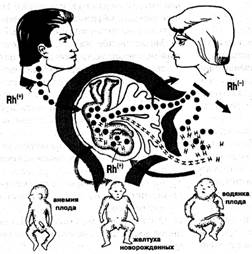
Рис. 15. Этиология, патогенез и проявления гемолитической болезни новорождённых (по Кассирскому, Алексееву; 1970)
У живорождённых наблюдается болезнь, характеризующаяся патологической гемолитической желтухой (вплоть до билирубйновой энцефалопатии - при крайней степени гипербили-рубинемии непрямым билирубином, проникающим через гемато-энцефалический барьер).
Кроме того, возникают анемия гиперрегенераторного характера, с обилием в периферической крови нормобластов и высоким РцИ, а также нарушение функций печени и почек, вызывающее отёчный синдром («водянка плода») - см. рис. 15.
Принципиально, для развития изоиммунного конфликта подобного рода необходимо попадание фетальных Эр в кровоток матери. Этому способствует патология плаценты. Кроме того, фетоматеринская инфузия крови имеет место в конце беременности - при акте родов и при абортах. По этим причинам, первая беременность резус-положительным плодом лишь изредка вызывает гемолитическую болезнь новорождённых.
Это может произойти, если мать ранее иммунизировалась D-антигеном, например, при переливаниях крови или пересадках тканей и органов, а также при наличии на протяжении беременности существенной патологии, нарушающей целостность плацентарного барьера. В редких случаях у матери имеются IgG против фетальных антигенов системы АВО, которые проходят через плаценту и вызывают тяжелые гемолитические поражения.
В типичном же случае имеется тенденция к нарастанию риска и тяжести поражения при резус-несовместимости для резус-положительных плодов от второй и последующих беременностей.
Известно защитное действие высоких доз анти-резус антител, вводимых резус-отрицательной матери при родах и абортах. Традиционное объяснение эффективности такой пассивной иммунизации - связывание и нейтрализация попавших к матери резус-позитивных эритроцитов.
В настоящее время, очевидно, что подобные терапевтические препараты анти-резус антител (например, «Рогам»), вмешиваются в сеть идиотин-антиидиотипической регуляции иммунного ответа, подавляя продукцию антирезусных идиотипов и, возможно, индуцируя резус-имитирующие антиидиотипы.
Дата добавления: 2023-04-21; просмотров: 727;











