Ликвидация мерцательной аритмии и восстановление синусового ритма — урегулирование
Осуществив применением препаратов наперстянки стойкое замедление частоты желудочковых сокращений и компенсацию сердца, необходимо решить вопрос о том, уместно ли перейти к устранению мерцательной аритмии и восстановлению синусового ритма или, как это чаще всего бывает в практике, не лечить мерцание предсердий, а перейти, постепенно уменьшая дозы, к длительному поддерживающему лечению препаратами наперстянки в целях осуществления постоянного контроля за частотой желудочковых сокращений.
Ликвидация мерцания предсердий и восстановление синусового ритма приводит к существенному улучшению гемодинамики. Понижение минутного объема может иметь особое значение при хронической сердечной недостаточности. Эмболии сосудов периферического кровообращения встречаются значительно реже при правильном синусовом ритме, чем при мерцательной аритмии. Кроме того, восстанавливается регулирующая роль синусового узла, которая осуществляет связь с общей нервной регуляцией. Ввиду этого, мерцание предсердий, вызывающие нарушения гемодинамики, подлежит урегулированию, если нет противопоказаний для этого и состояние сердца таково, что можно рассчитывать на стойкое удержание синусового ритма. В каждом отдельном случае необходимо оценить, преобладает ли польза от восстановления и стойкого удержания синусового ритма над риском при урегулировании и неудобства продолжительного лечения хинидином. Хинидин и прокаинамид—средства, обладающие значительной токсичностью; электроимпульсное лечение связано с определенным риском. Всегда существует возможность эмболических осложнений во время урегулирования ритма. Рецидивы мерцания предсердий наблюдаются очень часто. Кроме того, оптимальное лечение препаратами наперстянки и „контроль" над частотой сердечных сокращений осуществить гораздо легче при мерцательной аритмии, чем при синусовом ритме. Все это позволяет считать, что тенденция расширения показаний проведения урегулирования мерцания предсердий неправильна.
Показания к урегулированию мерцательной аритмии
1. Приступообразная форма мерцательной аритмии
2. Мерцание предсердий небольшой давности — до 6—12 месяцев, при нетяжелом заболевании сердца
3. Мерцательная аритмия после излеченного тиреотоксикоза
4. Мерцательная аритмия при легкой степени митрального стеноза с незначительным увеличением левого предсердия
5. Мерцательная аритмия после успешного хирургического лечения ми-трального стеноза (спустя 2—3 или больше месяцев после операции)
6. Мерцательная аритмия, возникшая в связи с митральной комиссуротомией или другой операцией на сердце (спустя 2—3 или больше месяцев после операции)
7. Мерцательная аритмия, возникшая при остром или хроническом инфекционном заболевании, после его излечения
8. Мерцательная аритмия без данных на органическое заболевание сердца
9. Мерцательная аритмия при свежем инфаркте миокарда с недостаточностью сердца и артериальной гипотонией, или, когда, несмотря на насыщение препаратами наперстянки, частота желудочковых сокращений и дефицит пульса остаются высокими
10. Мерцательная аритмия, хронической или пароксизмальной формы, при которой, несмотря на оптимальное насыщение препаратами наперстянки, иногда комбинированное с бета-блокаторами, частота сокращений желудочков продолжает быть высокой, дефицит пульса — большим, и гемодинамические нарушения — выраженными. При таких обстоятельствах урегулирование следует осуществлять электроимпульсом
11. Мерцательная аритмия с тахикардией и остро наступившими тяжелыми гемодинамическими нарушениями — шоком, отеком легких, независимо от тяжести и характера заболевания сердца
12. Мерцательная аритмия с рецидивирующими эмболиями при нетяжелом заболевании сердца, но не раньше, как через месяц после последней эмболии. Лечение антикоагулянтами обязательно
13. Мерцательная аритмия при синдроме WPW, во время продолжительного приступа
Показания к урегулированию определяются четырьмя главными факторами, а именно: возрастом больного, продолжительностью мерцания предсердий, размерами левого предсердия и всего сердца и тяжестью заболевания сердца. Чем старше больной и чем больше давность мерцания предсердий, чем больше левое предсердие, соотв. все сердце, и чем тяжелее заболевание сердца,тем меньше возможность устранения мерцательной аритмии и стойкого удержания синусового ритма.
Больных с мерцательной аритмией можно подразделить на три большие группы в отношении показаний к урегулированию:
а) Пароксизмальная или небольшой давности мерцательная аритмия без увеличения размеров сердца, без или со слегка выраженной недостаточностью сердца
б) Стойкая форма мерцательной аритмии при умеренно выраженном заболевании сердца, с небольшим увеличением и тяжелой недостаточностью сердца
в) Стойкая форма мерцательной аритмии при тяжелом заболевании сердца, сильно выраженном увеличении и недостаточности сердца
Больные группы „а" и часть группы „б" подлежат урегулированию. Больные группы „в", как правило, не подлежат урегулированию сердечной деятельности.
Противопоказания к урегулированию мерцательной аритмии
1. Интоксикация препаратами наперстянки—опасность тяжелых желудочковых аритмий и наступления смерти (абсолютное противопоказание)
2. Мерцание предсердий с полной или высокой степени атриовентрикулярной блокадой. Налицо брадикардия и брадиаритмия, без приема наперстянки (абсолютное противопоказание)
3. Неустойчивость синусового ритма перед возникновением мерцания предсердий — синусовая брадикардия высокой степени, синоаурикулярная блокада и так наз. „тахи-брадикардический синдром" (абсолютное противопоказание)
4. Сверхчувствительность к хинидину и прокаинамиду (ввиду невозможности проведения эффективного лечения для предупреждения рецидивов)
5. Неустойчивость синусового ритма, несмотря на несколькократное урегулирование и проведенное оптимальное лечение для предупреждения рецидивов хинидином, прокаинамидом, наперстянкой и бета-блокаторами
6. Значительное расширение предсердий и всего сердца. При митральном пороке существенное значение имеет расширение левого предсердия
7. Выраженная хроническая недостаточность сердца с тяжелыми изменениями миокарда
8. Активный воспалительный процесс в миокарде и эндокарде
9. Нелеченный тиреотоксикоз
10. Эмболии в последние 1—2 месяца
11. Когда сердечное заболевание не дает возможности стойко удержать синусовый ритм — неоперированный митральный стеноз высокой степени. сильно выраженная митральная недостаточность или смешанный митральный порок со значительным стенозом и недостаточностью, далеко зашедший атеросклеротический миокардиосклероз и декомпенсированное гипертоническое сердце
12. Частые и сильные приступы стенокардии
13. Мерцание предсердий, наступающее после частых и неподдающихся лечению приступов предсердной пароксизмальной тахикардии или трепетания предсердий
14. Мерцание предсердий у больных в возрасте старше 65 лет
15. Большая давность мерцания предсердий (более 3 лет)
16. Атеросклеротический миокардиосклероз и (или) гипертоническое сердце у пожилых людей, у которых мерцательная аритмия хорошо контролируется препаратами наперстянки и не вызывает выраженных гемодинамических нарушений
Для ликвидации мерцания предсердий и восстановления синусового ритма существует два основных метода — электроимпульсное лечение и лечение хинидином.
Электроимпульсное урегулирование мерцательной аритмии. В последние годы электроимпульсное лечение вошло в практику как средство выбора для урегулирования мерцательной аритмии. Можно считать доказанным, что у этого метода имеются преимущества перед лечением хинидином. Электроимпульсом чаще достигают восстановления синусового ритма, чем применением хинидина (80—90% случаев), и избегают кардиотоксического и других побочных явлений хинидина. Электроимиульс дает положительный результать и в тех случаях, которые оказались рефрактерными к хинидину. При повышенной чувствительности к хинидину и при артериальной гипотонии сердечный ритм можно урегулировать только электроимпульсом. Тенденция расширять показания к проведению электроимпульсного лечения при мерцательной аритмии вряд ли оправдана, так как недостаточно только восстановить синусовый ритм, но его необходимо и удержать на более длительный период времени или навсегда. К сожалению, стойкие результаты не удовлетворительны. Для удержания синусового ритма после успешного электроимпульсного лечения обязательно проводится лечение хинидином и наперстянкой и (или) бета-блокатором. Плановое электроимпульсное лечение в неспешных случаях проводится после предварительной, в течение 2—3 недель, антикоагулянтной терапии и после прекращения приема наперстянки за 1—3 дня до электроимпульсного лечения.
Урегулирование мерцательной аритмии хинидином. Хинидин можно применять, когда нет возможности для проведения электроимпульсного лечения. Во многих случаях при отсутствии противопоказаний сначала пытаются провести урегулирование хинидином, и при отсутствии успеха, приступают к электроимпульсному лечению. Хинидин дает результаты при урегулировании мерцательной аритмии примерно в 50—70% случаев. Согласно Соколову, этот процент достигает 82, если назначать 0,40 г хинидина каждые два часа, 5—6 раз в день, в течение 3 дней.
Эффективная лечебная концентрация хинидина в крови — 4—8 мг на литр. Существует очень много схем для достижения эффективной хинидиновой концентрации и урегулирования мерцательной аритмии. Их можно систематизировать, сводя к двум основным методам:
1. Лечение в течение 3—6 дней постепенным повышением разовой дозы и укорочением интервалов между отдельными приемами
А. Лечение хинидином в течение 6 дне и. В первый день назначают по 0,2 г каждые 6 часов — 4 раза (0,8 г в сутки), на второй день — 0,2 г каждые 4 часа — 6 раз (1,2 г в сутки), на третий день — 0,3 г каждые 2 часа — 6—8 раз (1,2—1,6 г в сутки), на четвертый день — 0,3 г каждые 2 часа — 6 раз (1,8 г в сутки), на пятый день — 0,4 г каждые 2 часа — 5—6 раз (2—2,4 г в сутки) и на шестой день — 0,5 г каждые 2 часа — 5—6 раз (2,5—3 г в сутки). В настоящее время этой схемой пользуются очень редко
Б. Другой вариант этой схемы—лечение хинидином в течение 3 дней — 0,2 г каждые 2 часа — 5 раз в течение первого дня (1 г), на второй день — 0,4 каждые 2 часа—5 раз (2 г) и на третий день — 0,6 г каждые 2 часа — 5 раз (3 г)
2. Лечение в течение суток хинидином в дозе 0,2—0,3 г каждые 2 часа, 10— 12 раз, до общей дозы 2—2,5 (3) г. Можно при отсутствии успеха и токсических явлений очень осторожно повторить эту дозу и на следующий день. Преимущества этого метода большие, и его предпочитают в последние годы. У многих больных удается урегулировать сердечную деятельность хинидином в дозе 1,2— 1,6 г
В настоящее время принято считать, что для достижения эффективной терапевтической концентрации хинидина в крови интервалы между приемом отдельных доз хинидина должны быть 2-часовыми. Во избежание опасных токсических явлений суточная доза хинидина не должна превышать 2—2,5 г и как исключение 3 г. Суточную дозу выше 3 г в настоящее время не применяют.
Когда суточная доза хинидина достигнет 1,6—2 г, необходимо проводить частый электрокардиографический и гемодинамический контроль. Лечение хинидином прекращают по достижении общей дозы 2,5 (3) г и (или) раньше при появлении токсических симптомов — желудочковых экстрасистол, расширения комплекса QRS на 25% больше исходной величины и др.
После восстановления синусового ритма, сразу переходят к поддерживающему лечению хинидином в дозе 0,6—1 г в сутки — в среднем 0,2 г каждые 6 часов, т. е. 0,8 г. в сутки на протяжении 4—6 и более месяцев.
Осложнения при урегулировании мерцательной аритмии электроимпульсом и хинидином описываются в соответствующих главах книги.
Особый интерес представляют эмболические осложнения при урегулировании мерцательной аритмии.
Частота эмболии практически одинаковая при обоих методах урегулирования — электроимпульсном и хинидином. Данные многих статистик в этом отношении значительно различаются, варьируя от 0 до 5,7%, в среднем 1,5%. Предварительное лечение антикоагулянтными средствами, проводимое в течение 2—3 недель перед урегулированием, понижает, но не устраняет риска возникновения тромбоэмболии. Мы применяем антикоагулянты в течение не менее 15 дней перед каждым плановым урегулированием аритмии. При наличии повышенного риска возникновения эмболии, антикоагулянтное лечение продолжается в течение недели после восстановления ритма. Лечение антикоагулянтами абсолютно необходимо у больных, в анамнезе которых есть данные о перенесенных в прошлом эмболиях, и у женщин, у которых мерцательная аритмия наступила недавно и налицо бессимптомно протекающий митральный порок. Обычно эмболии возникают в первую неделю после восстановления синусового ритма, но чаще всего в первые сутки. Частота эмболии во время урегулирования ритма тем больше, чем чаще были эмболии в предшествующий период, особено в последние несколько месяцев. Значительное число наблюдений показывает, что эмболии во время урегулирования встречаются реже, чем эмболии при самой мерцательной аритмии. С другой стороны, стойкое удержание синусового ритма существенно понижает частоту тромбоэмболических инцидентов.
Этапы лечения мерцательной аритмии наперстянкой и хинидином
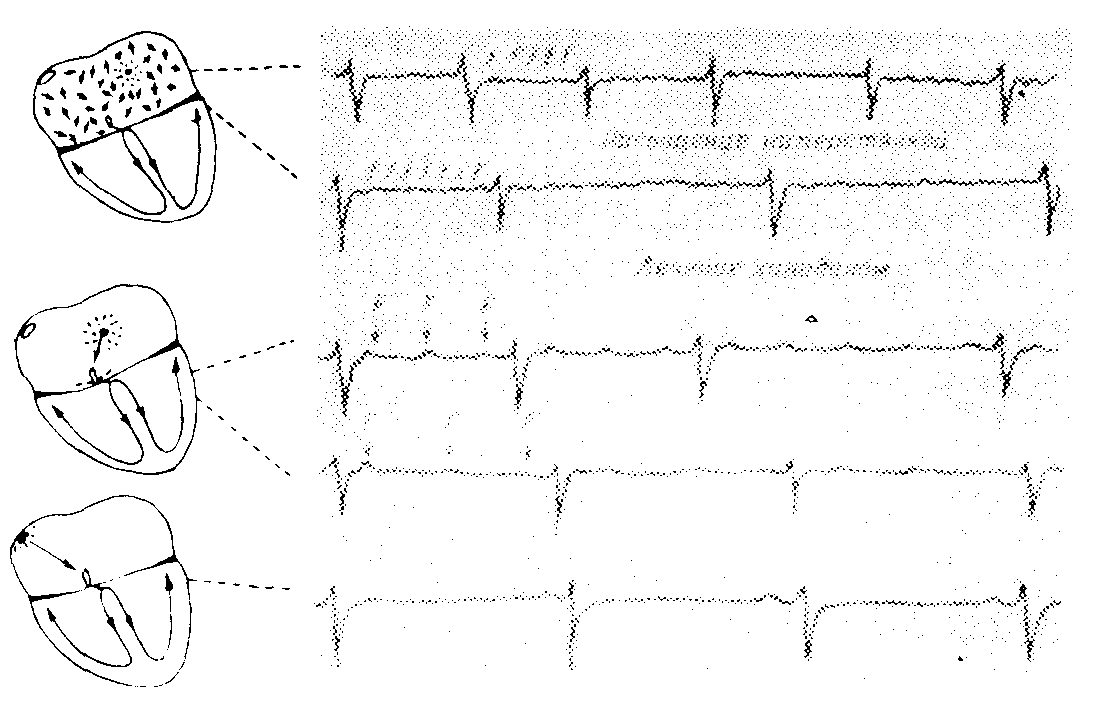
Перед лечением налицо мерцательная аритмия с частотой желудочковых сокращений 140 в минуту
После дигитализации мерцательная аритмия становится высокочастотной с мелкими волнами f. Частота желудочковой деятельности замедляется — 65 в минуту
В начале лечения хинидином мерцательная аритмия переходит в трепетание предсердий с частотой волн F 300 в минуту и изменяющейся атриовентрикулярной блокадой 3:1, 5: 1, вследствие чего возникает аритмия желудочков с частотой около 80 в минуту
Во время дальнейшего лечения хинидином частота трепетаний предсердий понижается до 200 в минуту, а частота желудочковых сокращений — до 70 в минуту
В конце лечения хинидином устанавливается правильный синусовый ритм с частотой 75 в минуту
План лечения для урегулирования мерцательной аритмии хинидином
1. Предварительная дигитализация — урежение деятельности желудочков до 60—70 в минуту, устранение дефицита пульса и полная компенсация сердца
2. Антикоагулянтное лечение в течение 2—3 недель до и, по возможности, на протяжении одной недели после восстановления синусового ритма
3. Постельный режим, постоянное наблюдение врача и частый электрокардиографический контроль. Это требует обязательной госпитализации больных
4. Абсолютно необходимо накануне урегулирования испытать пробную дозу 0,10 г хинидина 2—3 раза в день, чтобы исключить наличие сверхчувствительности
5. В день урегулирования прием хинидина должен начаться утром. Хинидина сулфат назначают каждые 2 часа по 0,2—0,3 г на прием, 10—12 раз в сутки, до общей дозы 2—2,5 г. Лечение отменяют немедленно при возникновении симптомов или даже лишь подозрения на интоксикацию хинидином
6. После восстановления синусового ритма дозу хинидина постепенно уменьшают и определяют индивидуальную поддерживающую дозу — в среднем 0,20—0,30 г каждые 6—8 часов на протяжении месяцев и лет. Препараты хинидина пролонгированного действия предпочитаются при проведении поддерживающего лечения
Дата добавления: 2016-07-11; просмотров: 3194;











