АКТИВНЫЕ ЭКТОПИЧЕСКИЕ НАРУШЕНИЯ РИТМА
В отличие от пассивных замещающих ритмов, при которых первичным является повреждение или функциональное угнетение синусового узла, активные эктопические ритмы возникают в эктопическом очаге с патологически повышенной возбудимостью, что ведет к преодолению и угнетению функции синусового узла. Когда эктопический очаг расположен в автономных центрах второго порядка, желудочковый комплекс на электрокардиограмме не изменен, а когда очаг находится в центрах третьего порядка, он деформирован.
Различают следующие активные нарушения ритма:
Экстрасистолию
Предсердные, узловые и желудочковые тахикардии — пароксизмальные и непароксизмальные
Трепетание и мерцание предсердий
Трепетание и мерцание желудочков
Парасистолы
Частота импульсов, исходящих из эктопического очага, расположенного в предсердиях, атриовентрикулярной системе или желудочках, определяет и вид аритмии.
Схема активных эктопических нарушений ритма в зависимости от частоты эктопических импуьлсов
Эктопический очаг в предсердиях
| Частота импульсов в минуту | Вид аритмии | ||
| Одиночные или групповые 100—200 | Предсердные экстрасистолы Непароксизмальная, хаотическая предсердная тахикардия | ||
| 140—220 | Пароксизмальная предсердная тахикардия | ||
| 220—350 | Трепетание предсердий | ||
| 350—650 или больше | Мерцание предсердий | ||
Эктопический очаг в атриовентрикулярном узле
| Частота импульсов в минуту | Вид аритмии |
| Одиночные или групповые | Узловые экстрасистолы |
| 60—150 | Непароксизмальная узловая тахикардия |
| 150—220 | Пароксизмальная узловая тахикардия |
Эктопический очаг в желудочках
| Частота импульсов в минуту | Вид аритмии |
| Меньше, чем частота синусового узла — одиночные или групповые | Желудочковые экстрасистолы Групповые (залповые) экстрасистолы |
| Несколько очередных импульсов от 55 до 100 | Медленная желудочковая тахикардия |
| от 100 почти до 220 | Желудочковая Пароксизмальная тахикардия |
| от 150 почти до 300 | Трепетание желудочков |
| от 150 до 500 | Мерцание желудочков |
ЭКСТРАСИСТОЛИЯ
Синонимы: преждевременные систолы, vorzeitige Systole, premature beats, premature systole.
Экстрасистолия представляет собой наиболее частое эктопическое нарушение сердечного ритма. Экстрасистолы встречаются во всех возрастах, но чаще у пожилых людей — старше 50 лет — и сравнительно редко в детском возрасте. С возрастом частота экстрасистолии увеличивается.
Экстрасистолы представляют собой преждевременные, опережающие по времени сокращения сердца или его отдельных частей, нарушающие правильную последовательность сердечных сокращений. Они вызываются импульсами, возникающими в очаге с повышенной возбудимостью, расположенном чаще всего вне синусового узла.
Как правило, интервал времени между экстрасистолами и предшествующим нормальным сокращением сердца не изменяется. Наличие этой прочной зависимости („fixed coupling") очень характерное свойство экстрасистолии.
МЕХАНИЗМ
1. Micro re-entry— механизм представляет собой повторное поступление синусового импульса. Ввиду местной однонаправленной блокады в конечных разветвлениях проводниковой системы в результате метаболических и электролитных нарушений, определенный небольшой участок миокарда возбуждается позднее, окольным путем, из соседнего миокарда. Позднее возбуждение этого участка в тот момент, когда остальной миокард находится во внерефрактерном периоде, дает возможность импульсу снова выйти из этого „эктопического очага" и вызвать преждевременное сокращение сердца. Однонаправленная блокада возникает в том месте, где клетки сети Пуркинье связываются с клетками миокарда. Этим механизмом объясняются экстрасистолы, прочно связанные с предшествующим сокращением, и экстрасистолическая аллоритмия — бигеминия и тригеминия.
2. Нарушенный механизм возникновения импульсов с повышенным нормальным автоматизмом некоторых клеток проводниковой системы вне синусового узла.
Нарушенная вегетативная иннервация, гипоксемические, воспалительные, дегенеративные, склеротические процессы в миокарде.
Местные метаболические нарушения в миокарде (энзимные, кислотно-щелочные, электролитные, фосфорилирования) Измененная проницаемость клеточной мембраны для ионов калия и измененное соотношение содержания ионов калия внутри клетки и вне ее Повышенный автоматизм— усиление спонтанной диастолической деполяризации (фаза 4) вследствие повышения максимального диастолического трансмембранного потенциала непосредственно после окончания реполяризации, резкое повышение фазы 4 деполяризации и (или) понижение порогового потенциала
Когда спонтанная диастолическая деполяризация достигнет уровня порогового потенциала, наступает повышенная проницаемость клеточной мембраны для ионов натрия и внезапное перемещение ионов — ионы натрия поступают в клетку и создают электрический импульс, который при попадании во внерефрактерный период вызывает преждевременное сокращение сердца
Нормально спонтанная диастолическая деполяризация (фаза 4) клеток проводниковой системы предсердий, атриовентрикулярного узла и желудочков происходит медленнее и в меньшей степени, чем синусового узла. При нарушенной вегетативной иннервации и различных патологических состояниях сердечной мышцы — гипоксии, воспалении, дегенерации, фиброзе, спонтанная диастолическая деполяризация некоторых клеток проводниковой системы вне синусового узла может усилиться и ускориться до такой степени, что создает электрический импульс раньше, чем синусовый узел. Уменьшенное содержание внутриклеточного калия, катехоламины и сердечные глюзозиды усиливают спонтанную диастолическую деполяризацию. Основное значение для возникновения эктопического очага с повышенной диастолической деполяризацией имеют местные электролитные и метаболические нарушения. Ионообменный механизм связан с углеводным обменом в клетках и с процессом фосфорилирования. Антиаритмические средства — хинидин, прокаинамид и аймалин—понижают проницаемость клеточной мембраны и,тем самым, уменьшают возбудимость миокарда и устраняют эктопические очаги с повышенной спонтанной диастолической деполяризацией.
3. Патологические автоматические механизмы — осцилляции, остаточные (следовые) потенциалы, местные разности потенциалов.
Осцилляции представляют собой патологические колебания с понижением и усилением трансмембранного потенциала в состоянии покоя, которые по достижении порогового потенциала могут вызвать деполяризацию клетки и возникновение эктопического электрического импульса. Осцилляции возникают при гипоксии, электролитных нарушениях, интоксикации сердечными гликозидами, механическом повреждении миокарда и др.
Остаточный потенциал или отрицательный следовой потенциал является результатом замедленной или прерванной реполяризации на уровне, близком к уровню порогового потенциала. Остаточный потенциал может длиться несколько секунд и вызвать преждевременное электрическое активирование клетки и создание эктопического очага возбуждения.
Местные разности потенциалов — результат асинхронной реполяризации или частичной деполяризации. Очаг замедленной реполяризации или частичной деполяризации действует как источник электрического тока в отношении окружающих клеток, имеющих нормальную реполяризацию и находящихся во внерефрактерном периоде.
4. Механизм парасистолии (см. Парасистолы).
Предполагают, что экстрасистолы могут обусловливаться сочетанием нескольких перечисленных механизмов.
Продолжительность рефракторного периода играет важную роль в возникновении экстрасистол при всех четырех описанных выше основных механизмах. Укорочение рефрактерного периода клеток вне эктопического очага дает возможность эктопическим импульсам вызывать преждевременные сокращения.
Этиология. По этиологии экстрасистолы делят на четыре групы:
1. Функциональные, неврогенные, экстракардиальные — у лиц с практически здоровым сердцем при неврозе с вегетативной дистонией и под нейрорефлекторными влияниями
2. Органические — при коронарной болезни с или без инфаркта миокарда, при пороках клапанов, сердечной недостаточности, воспалительных и дегенеративных заболеваниях миокарда и др.
3. Токсические — при интоксикации препаратами наперстянки, адреналином и сродными соединениями, кофеином, никотином, эфиром, бензолом, угарным газом и др.
4. Механические — при катетеризации, ангиокардиографиях, операциях на сердце и травмах сердца
Экстрасистолы у лиц с практически здоровым сердцем. У большинства людей, получающих экстрасистолы, нет сердечного заболевания. Почти нет человека, у которого в известный период жизни не было бы экстрасистол.
Экстрасистолы могут наблюдаться долгие годы без видимой причины у здоровых людей с сохраненной трудоспособностью, у которых клиническое исследование не обнаруживает никаких отклонений. Известна эмоциональная экстрасистолия, проявляющаяся только в момент душевных переживаний и конфликтов, беспокойства, страха, гнева, радости. Экстрасистолическая аритмия может быть одним из проявлений общего невроза с нейро-вегетативной дистонией, выражением измененной кортико-висцеральной регуляции. Путем местных биохимических изменений в миокарде нарушение сердечной иннервации ведет к появлению небольших эктопических очагов возбуждения, наличие которых не снижает сократительной функции миокарда. У лиц с неврозом частота экстрасистолической аритмии колеблется от 7 (Master) до 14% (Истаманова). Как правило, речь, идет о желудочковых экстрасистолах. Часто они сочетаются с явлениями выраженной ваготонии, как брадикардия, гипотония, дыхательная аритмия, влажность ладоней, слюноотделение и повышенная кислотность. Такие экстрасистолы обычно появляются в состоянии покоя, а исчезают после физических усилий и введения атропина. В каждом конкретном случае, определяя этиологический момент неврогенных экстрасистол, следует искать умственное и физическое переутомление, нерегулярный сон, нарушения в половой сфере, ятрогению, бытовые и профессиональные психотравмы. Экстрасистолы после контузий представляют собой вариант неврогенной экстрасистолической аритмии. Наблюдалась также и условнорефлекторная экстрасистолия.
Различные внутрисекреторные состояния и нарушения — климакс, беременность, менструальный период, овариальная дисфункция — могут играть роль в возникновении экстрасистолии у лиц без заболевания сердца, вследствие повышения возбудимости нервной системы и миокарда.
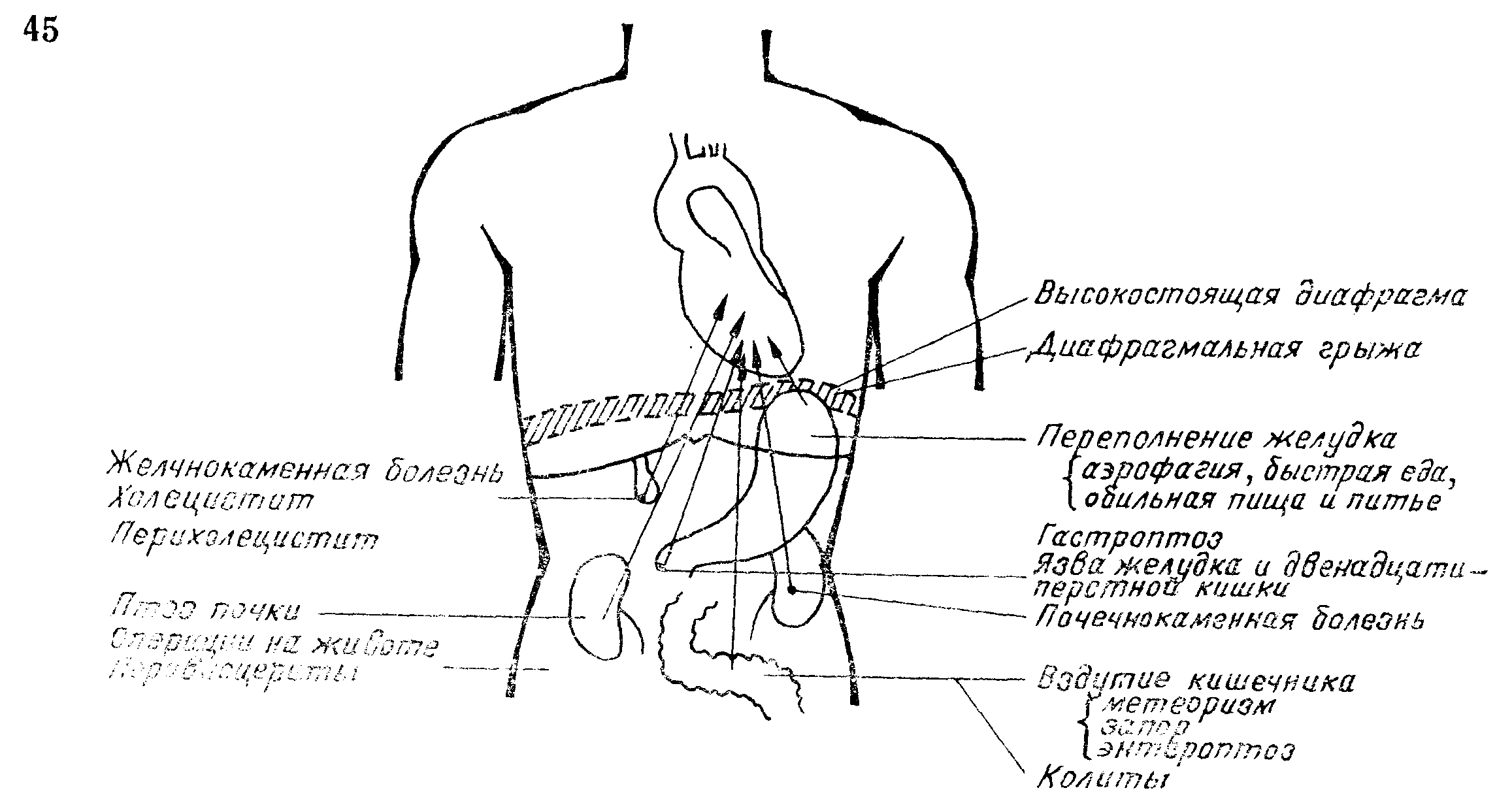
Нейрорефлекторная экстрасистолия. Она является результатом патологического раздражения, исходящего из других внутренних органов путем висцеро-кардиальных рефлексов, обычно посредством блуждающего нерва. Наибольшее значение имеют исходящие из брюшных органов рефлексы (рис. 45).Поэтому у каждого больного с невыясненной причиной экстрасистолии следует тщательно обследовать органы брюшной полости.
Причиной рефлекторной экстрасистолии могут быть процессы в легких и средостении, плевральные и плевро-перикардиальные сращения, пневмосклероз и шейный спондилоартроз. В некоторых случаях очаговая инфекция может играть роль патологического рефлекторного очага. Экстрасистолы, возникающие при надавливании на каротидный синус, при глотании, приступах кашля, в определенном положении тела, особенно лежа на левом боку, и при различных заболеваниях мозга,также являются рефлекторного происхождения, но ввиду относительной редкости их клиническое значение меньше.
Точное определение рефлекторного происхождения экстрасистолии очень часто сталкивается с большими трудностями. Лишь только когда экстрасистолы исчезнут после устранения патологического раздражения, чего не всегда легко добиться, можно с уверенностью принять их рефлекторный патогенез. Возникновению рефлекторной экстрасистолии благоприятствует наличие общей нейро-вегетативной лабильности. Рефлекторные моменты могут играть роль в возникновении или учащении экстрасистол при органических заболеваниях сердца. В таких случаях невозможно отличить рефлекторные от органических экстрасистол.
Экстрасистолы при коронарной болезни. Наступающие в возрасте после 50 лет экстрасистолы чаще всего вызваны коронарным атеросклерозом. В возрасте после 70 лет они встречаются почти у всех людей. В некоторых случаях экстрасистолы могут быть ранним и единственным признаком коронарной недостаточности. Оценка экстрасистолической аритмии, как вызванной коронарным заболеванием, может быть убедительна тогда, когда она сочетается с болями при стенокардии или даже без них, но когда экстрасистолическая аритмия появляется и учащается после физического усилия, а на электрокардиограмме при проведении рабочей пробы находят в межуточной и конечной части желудочкового комплекса характерные изменения для коронарной недостаточности. Некоторые исследования показывают, что частые желудочковые экстрасистолы при коронарной болезни, особенно после инфаркта миокарда, имеют плохой прогноз и повышенный риск наступления внезапной смерти вследствие мерцания желудочков. Это дает основание проводить продолжительное лечение таких больных антиаритмическими средствами — прокаинамидом или хинидином.
По-видимому, иногда учащение желудочковых экстрасистол может быть одним из проявлений предынфарктного состояния.
Экстрасистолы при инфаркте миокарда— см. соотв. главу.
Экстрасистолы при гемодинамической нагрузке сердца. Сердечная недостаточность сама по себе может быть причиной возникновения экстрасистол. Предсердные экстрасистолы являются частым выражением застойной слабости сердца .Независимо от этиологии декомпенсация сопровождается дистрофией или чрезмерным расширением миофибрилл, что благоприятствует созданию гетеротопных очагов возбуждения. Экстрасистолы чаще встречаются при декомпенсированных кардиопатиях, чем при компенсированных. Иногда они могут быть первым симптомом наступающей недостаточности сердца. Возникшие в связи с недостаточностью сердца экстрасистолы могут исчезнуть после компенсации сердечной деятельности. Вот почему такая экстрасистолия не только не является противопоказанием к применению препаратов наперстянки, а как раз, наоборот, больного следует лечить дигитализацией.
Гемодинамическая нагрузка сердца вызывает гипертрофию и расширение с дистрофическими изменениями в той или иной части сердца, в зависимости от того, где находится механическое препятствие.Все эти условия благоприятствуют возникновению эктопических очагов возбуждения в тех же участках сердца. При гипертонической болезни часто наблюдаются левожелудочковые экстрасистолы комплексного характера. Основное значение имеет нагрузка левого желудочка. Во многих случаях роль играет и коронарный атеросклероз, сопутствующий гипертонии. В начальных стадиях гипертонии следует иметь в виду и нарушенную нервную регуляцию деятельности сердца. Гипертонические кризы, в том числе и при феохромоцитоме, часто вызывают возникновение экстрасистол.
При врожденных кардиопатиях экстрасистолия наблюдается редко. Известное диагностическое значение имеет тот факт, что экстрасистолы встречаются чаще при дефекте межжелудочковой перегородки и аномалии Эбштейна трехстворчатого клапана. Экстрасистолия выявляется приблизительно у 10% больных с приобретенными ревматическими пороками и то чаще при пороках митрального клапана, чем аортального. При пороках могут играть роль, кроме динамической нагрузки, и воспалительные изменения, ревматический миокардиосклероз, экстракардиальные факторы, электролитные нарушения, сердечная недостаточность и действие препаратов наперстянки. В развитии митрального стеноза появление частых предсердных экстрасистол нередко бывает важным моментом, так как оно предшествует появлению трепетания или мерцания предсердий. Пороки аортального клапана вызывают преимущественно левожелудочковые экстрасистолы, а митральные пороки — правожелудочковые. Конечно, часто бывают и исключения, указывающие на то, что происхождение экстрасистол сложное. Хроническое и острое легочное сердце создает условие для возникновения правожелудочковых и предсердных экстрасистол. При хроническом легочном сердце экстрасистолы появляются в результате прежде всего нарушенной функции легких и наличия гипоксемии и дыхательным ацидозом. Улучшение легочной функции играет решающую роль при лечении таких экстрасистол.
Экстрасистолы при воспалительных заболеваниях миокарда. Ревмокардит. Примерно в 1/4 случаев активного ревмокардита наблюдается экстрасистолия. Ревматизм одна из главных причин появления органических экстрасистол в молодом возрасте.Значение для диагноза экстрасистолы как проявления вяло протекающего ревматического кардита без явлений со стороны суставов можно допустить, только обнаружив другие клинические или лабораторные данные, указывающие на активный ревматизм. При каждой этиологически невыясненной экстрасистолии в молодом возрасте необходимо провести пробы для определения ревматической активности и оставить больного под диспансерным наблюдением.
По данным Л.Томова и сотр., экстрасистолы при endocarditis lenta встречаются у 10% больных. Трудно можно согласиться с Libman, утверждающим, что наличие их говорит против такого диагноза.
Неревматические миокардиты: бактериальные, вирусные, риккетсиозные, абактериальные, аллергические, Фидлера. Нет инфекции, которая не могла бы вызвать появления экстрасистолии, но, вообще, инфекционные заболевания редко сопровождаются экстрасистолией. Возникновение экстрасистол во время или вскоре после какого-либо инфекционного заболевания у лиц, у которых до тех пор не было экстрасистол, может быть ранним симптомом появившегося токсикоинфекционного повреждения миокарда. В некоторых случаях имеет место интоксикация нейро-вегетативных ганглиев с нарушением вегетативной иннервации сердца. С практической точки зрения каждую экстрасистолию, возникшую в течение инфекционной болезни, следует рассматривать как выражение вовлечения в патологический процесс и миокарда.
Очаговый миокардит, постановка диагноза которого всегда очень затруднена, клинически может быть выражен только экстрасистолией. В подобных случаях, несмотря на недоказанный диагноз, при основательных подозрениях оправдано проведение лечения антибиотиками и противовоспалительными средствами.
Очаговые инфекции — хронический тонзиллит, синусит, гранулемы зубов, бронхоэктазы, хронический холецистит — могут вызвать появление экстрасистолической аритмии, но о наличии причинной связи между ними можно думать только тогда, когда после санации очага экстрасистолия исчезнет. И в этих случаях очень трудно решить, чем обусловлены экстрасистолы — очаговым миокардитом или хронической интоксикацией вегетативной нервной системы.
При каждой экстрасистолии воспалительного генеза следует искать роль возможных аллергических факторов — этот вопрос имеет большое значение для лечения. Клинические исследования показывают, что экстрасистолия может быть связана с микробной, пищевой или медикаментозной сенсибилизацией.
В некоторых случаях стойкой экстрасистолической аритмии причиной может быть кардиосклероз после миокардита. Небольшие и ограниченные рубцы после перенесенного в прошлом миокардита, не нарушающие в целом сократительную функцию сердца, могут считаться на основании анамнеза и молодого возраста больного причиной экстрасистол, но в большинстве случаев диагноз остается ненадежным.
Экстрасистолы при миокардиопатиях. Вторичные миокардиопатии при эндокринных и метаболических нарушениях, алкоголизме, анемии, коллагенозах, саркоидозе, амилоидозе, нервно-мышечных заболеваниях и опухолях сердца могут вызвать наджелудочковые и желудочковые экстрасистолы различной частоты и длительности. Тиреотоксикоз, хотя и не часто (4—5% случаев), может стать причиной возникновения экстрасистол, и то исключительно желудочковых. Предсердные экстрасистолы при тиреотоксикозе являются предвестником мерцания предсердий и ввиду этого требуют проведения лечения. При микседеме экстрасистолы наблюдаются редко и обычно их возникновение связывают с сопутствующей коронарной болезнью. Гипоксемическая дистрофия миокарда при тяжелых и продолжительных анемиях создает, хотя и редко, склонность к экстрасистолам. Прекращение их после улучшения анемии позволяет предполагать наличие причинной связи между ними.
Первичные идиопатические миокардиопатии гипертрофического, и негипертрофического застойного типа очень часто сопровождаются трудно поддающимися лечению наджелудочковыми и (или) желудочковыми экстрасистолами.
Экстрасистолы при электролитных нарушениях. Понижение содержания калия в клетках после лечения диуретическими средствами, после рвот, поносов, при диабетическом ацидозе, после проведения лечения кортикостериодами или при инфаркте миокарда создает условия для возникновения экстрасистол, особенно у больных, получающих препараты наперстянки. Нормальные уровни калия в сыворотке крови не исключают возможности того, что в миокарде внутриклеточный калий понижен.
Экстрасистолы при интоксикации препаратами наперстянки —см. соответствующую главу.
Антиаритмические средства (хинидин, прокаинамид), которыми снимают нарушения ритма, в некоторых, хотя и редких, случаях индивидуальной чувствительности или при чрезмерной дозировке могут вызвать противоположный эффект и обусловить появление экстрасистол.
Часто экстрасистолы наблюдаются при злоупотреблении кофе, чаем, никотином и алкоголем. Индивидуальная чувствительность и нейро-вегетативная лабильность играют существенную роль в их возникновении.
ГЕМОДИНАМИКА
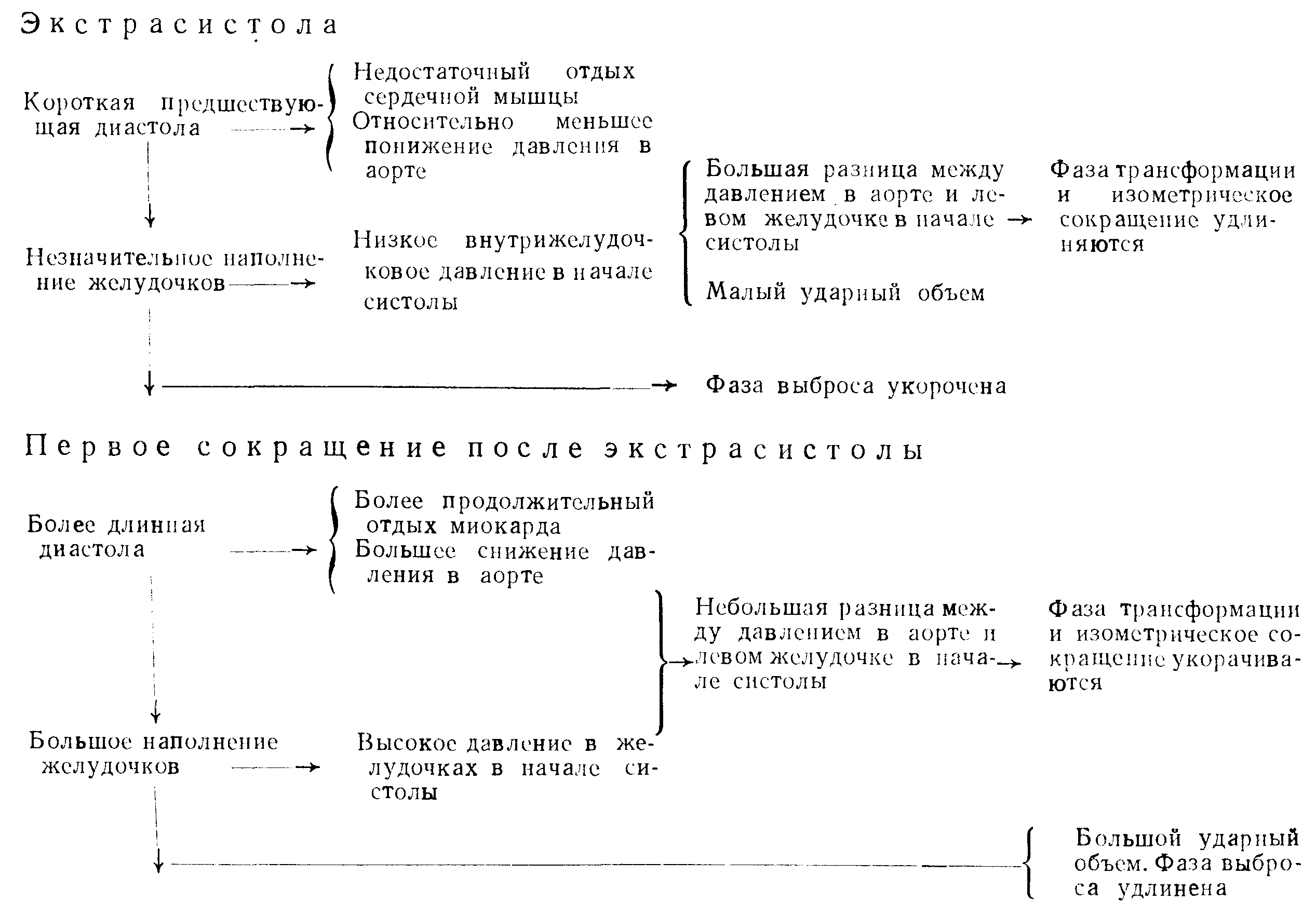
Главным нарушением гемодинамики при экстрасистолах является малый ударный объем экстрасистолического сокращения в результате недостаточного наполнения желудочков во время короткой предэкстрасистолической диастолы. В некоторых случаях недостаточное наполнение приводит к настолько низкому давлению в желудочках во время экстрасистолического сокращения, что полулунные клапаны не могут вообще открыться. Это так называемые бесплодные, фрустные, систолы, при которых артериальная пульсовая волна отсутствует. Экстрасистолическое сокращение характеризуется удлиненным периодом напряжения и укороченным периодом выброса. Как правило, механическая эффективность экстрасистолического сокращения снижена. Постэкстрасистолическое сокращение характеризуется укороченным периодом напряжения и удлиненным периодом выброса. Одной из главных причин низкой механической эффективности экстрасистол является неполное восстановление миокарда во время короткой предэкстрасистолической диастолы. Первое сокращение после экстрасистолы сопровождается большим ударным объемом ввиду обильного наполнения желудочков во время длительной диастолы после экстрасистолы.
С клинической точки зрения более существенные сдвиги гемодинамики наступают при очень ранних, частых и групповых желудочковых экстрасистолах. В периоды частых экстрасистол кровоток в почках понижается на 8 — 10% (Cordey, Irving). В некоторых случаях в течение 1 или 2 часов после экстрасистол повышается сопротивление периферических сосудов в результате рефлекторного ангиоспазма, как выражение компенсаторного механизма. Это еще больше усиливает ишемию почек, которая может привести к протеинурии и повышению остаточного азота, особенно при атеросклерозе почек. Наблюдается также уменьшение кровоснабжения мозга на 8—12% во время частых экстрасистол. Сопротивление мозговых сосудов постепенно повышается вследствие ангиоспазма более крупных артерий основания мозга и задерживается таким в продолжение 30—40 минут. При нарушении кровообращения мозга вследствие стеноза атеросклеротических измененных сосудов уменьшение кровотока в мозге во време экстрасистол может обусловить появление очаговой мозговой симптоматики — афазий, парезов, головокружений, обморока. Однако после прекращения экстрасистолии эти явления исчезают. Коронарный кровоток уменьшается на 8—12%, но это наблюдается не всегда. Если желудочковые экстрасистолы частые или групповые,то коронарный объем снижается на 25%. Ишемия миокарда может выражаться негативированием волны Т в нормальных желудочковых комплексах, следующих всегда после экстрасистол. При коронарном атеросклерозе уменьшение коронарного объема во время экстрасистол более значительно и может вызвать приступ, подобный стенокардии.
Схема главных изменений гемодинамики при экстрасистолическом и первом после экстрасистолы сокращениях
Клиническая картина. Жалобы больных с экстрасистолией зависят от состояния нервной системы. Иногда при высоком пороге раздражения больные не ощущают экстрасистол и их случайно обнаруживают при врачебном осмотре. Нередко нетактичность врача, выявляющего их и направляющего внимание больного на эти явления, становится причиной мучительного ощущения экстрасистол в дальнейшем. Многие больные ощущают экстрасистолы в начале их появления, а затем привыкают к ним. Существует мнение, что характер вызывающих сильные и неприятные ощущения экстрасистол неврогенный и прогноз их благоприятен. Наоборот, лица с органическим повреждением сердца, а таковы чаще всего пожилые больные, не ощущают экстрасистол. В некоторой степени это верно, так как у пожилых людей, страдающих коронарным и мозговым атеросклерозом, порог раздражимости нервной системы более высокий.
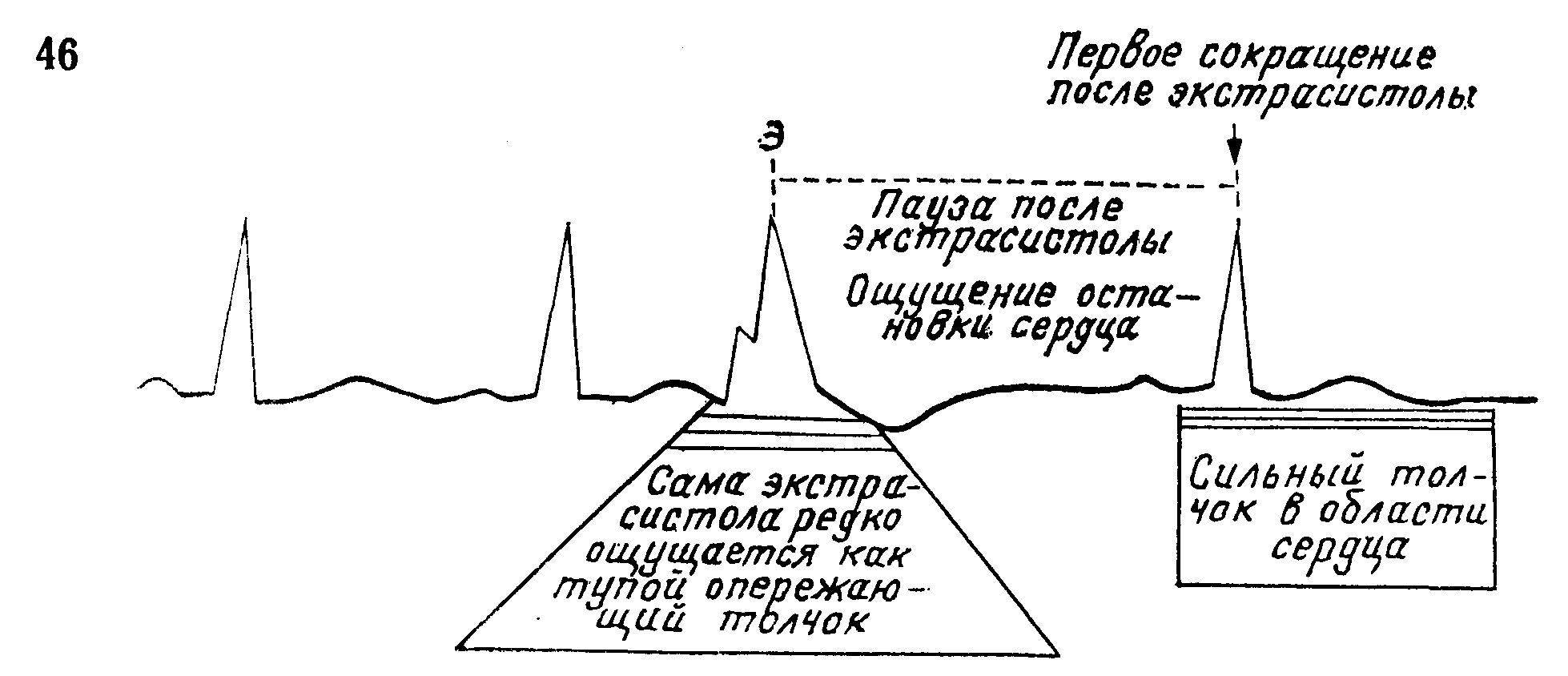
Ощущение сильного удара или толчка в сердечной области вызывается энергичным, с большим ударным объемом, первым сокращением после экстрасистолы и гораздо реже является результатом самой экстрасистолы (рис. 46). Ощущение кратковременной остановки сердца вызывается длительной компенсаторной паузой. Эти ощущения могут сочетаться вместе, и больные описывают их как перескакивание, переворачивание или замирание сердца.
Субъективные симптомы
Чаще всего ощущение удара в сердечной области, перескакивание или остановка сердца на короткий срок
Сравнительно редко кардиалгия или стенокардиальные боли Чувство толчка, сжатия и чрезмерного наполнения в области шеи Симптомы со стороны мозга: дурнота, головокружение, афазия, обморок, очень редко — преходящие гемипарезы.
Общие вегетативные и невротические симптомы: страх, поты, тошнота, недостаток воздуха, адинамия, общая возбужденность, бледность.
При бигеминии и частых, следующих одна за другой экстрасистолах больные чаще всего ощущают непродолжительное сердцебиение, сжатие, тупые удары или трепетание в области сердца. Ощущение боли в сердечной области встречается не особенно часто. Такие ощущения бывают двух видов — короткая прободающая боль или неопределенная болезненность, связанная с раздражением интерорецепторов вследствие переполнения кровью желудочков во время паузы после экстрасистолы и следующим энергичным сокращением сердца. Появлению таких ощущений способствует также и резкое расширение предсердий вследствие одновременного или почти одновременного сокращения предсердий и желудочков. Такую сердечную боль очень часто нельзя отличить от невротической боли и ей присущи большие различия. В более редких случаях экстрасистолы могут вызвать снижение коронарного кровотока, особенно у больных коронарным атеросклерозом, и причинить более или менее типичную стенокардию.
Ощущения толчка волны, идущей от сердца к шее или голове, или чувство сжатия и прилива крови к шее совпадают с преждевременным сокращением сердца. Они вызваны обратным кровотоком из правого предсердия к шейным венам вследствие одновременного сокращения предсердий и желудочков при закрытом трехстворчатом клапане.
Редкие симптомы со стороны мозга, как головокружение, чувство дурноты и др., обусловлены пониженным орошением мозга при очень частых экстрасистолах. Не всегда легко отличить, в какой степени эти симптомы обусловлены невротическими, и в какой — гемодинамическими факторами. Наиболее часто общая симптоматика при экстрасистолической аритмии является выражением вегетативных нарушений.
Объективные симптомы
Опережающее по времени сердечное сокращение с усиленным, слабым, тупым, неизмененным по силе или расщепленным первым тоном и тупой, слабый, расщепленный или отсутствующий второй тон у верхушки сердца
Продолжительная пауза после него, за которой обычно следует усиленный первый тон.
Преждевременная небольшая, недостаточно наполненная пульсовая волна
Продолжительная пауза после нее, за которой следует большая, хорошо наполненная и напряженная пульсовая волна
Иногда резкая систолическая пульсация шейных вен, совпадающая с экстрасистолическим сокращением
Самым важным и четким аускультативным признаком является преждевременно появление экстрасистол. Они слышны раньше, чем ожидается регулярное сокращение сердца.
Сила первого тона зависит от длительности интервала перед экстрасистолой, наполнения желудочков и положения атриовентрикулярных клапанов в момент экстрасистолического сокращения.
При раннем появлении экстрасистолы желудочки остаются недостаточно наполненными и створки атриовентрикулярного клапана свисают свободно вниз в полость желудочков. В момент экстрасистолического сокращения они выполняют максимальное по размерам и силе движение захлопывания и вызывают сильный первый тон
Расщепленный первый тон — результат неодновременного сокращения обоих желудочков и неодновременного закрытия трехстворчатого и двухстворчатого клапанов при желудочковых экстрасистолах.
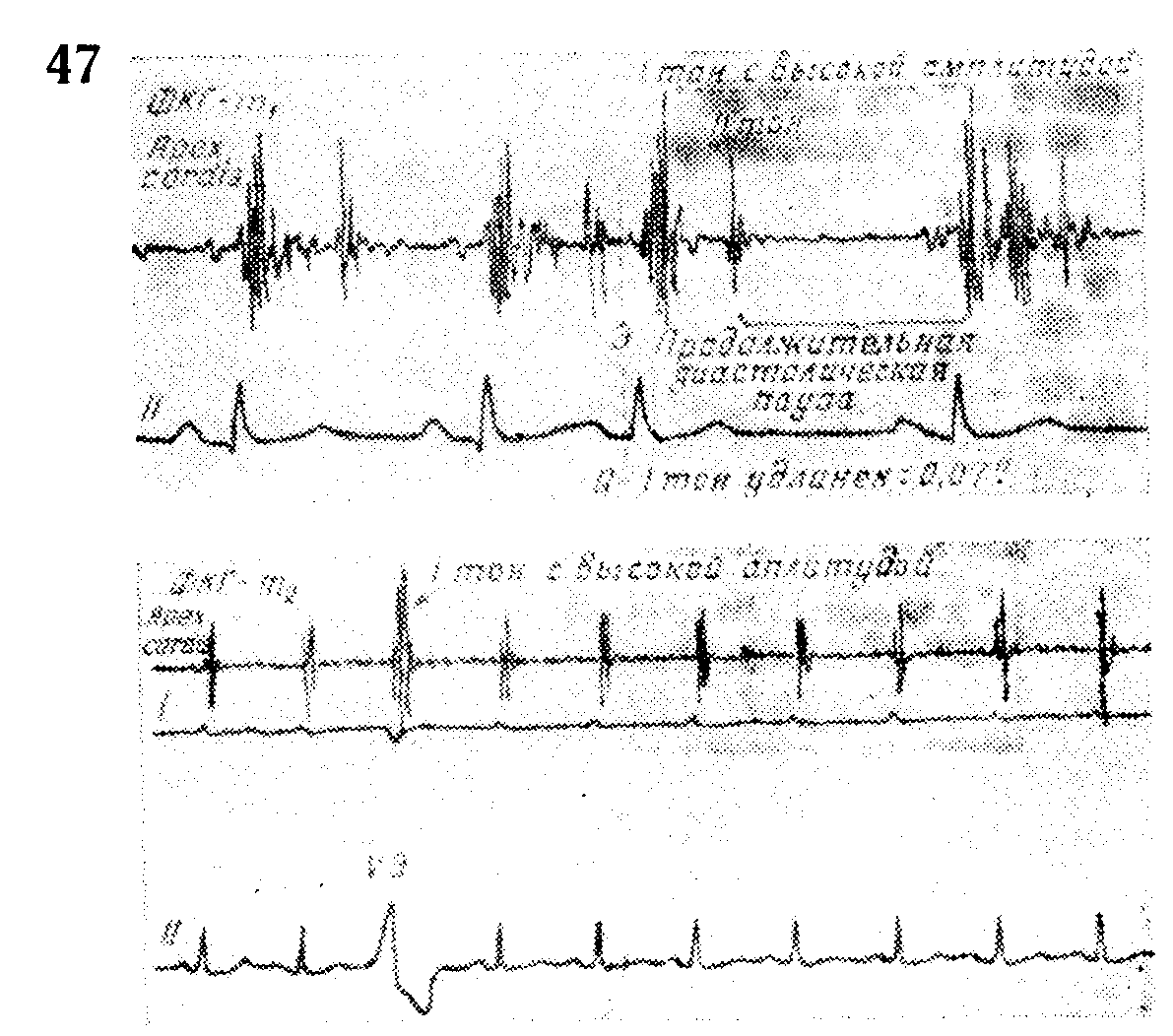
Второй тон, как правило, глухой и слабый (см. рис. 47), потому что малый ударный объем экстрасистолы приводит к незначительному повышению давления в аорте и легочной артерии и не сильному захлопыванию полулунных клапанов. Расщепленный второй тон объясняют неодновременным захлопыванием полулунных клапанов вследствие измененных соотношений между давлением в аорте и легких, подобно тому, что происходит при блокаде ножек пучка Гиса.
Первый тон слабый, глухой или сила его не изменена при экстрасистолах, возникающих поздно и имеющих сравнительно длительный интервал перед самой экстрасистолой. Желудочки наполнены достаточно, створки клапанов расположены немного выше и выполняемые ими движения имеют уменьшенную или обычную амплитуду. Имеет значение также более слабое сокращение миокарда при экстрасистоле
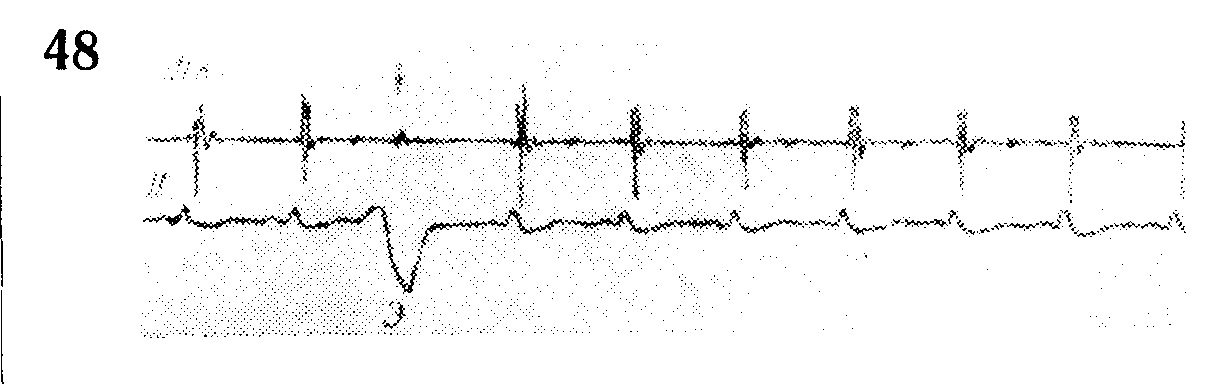
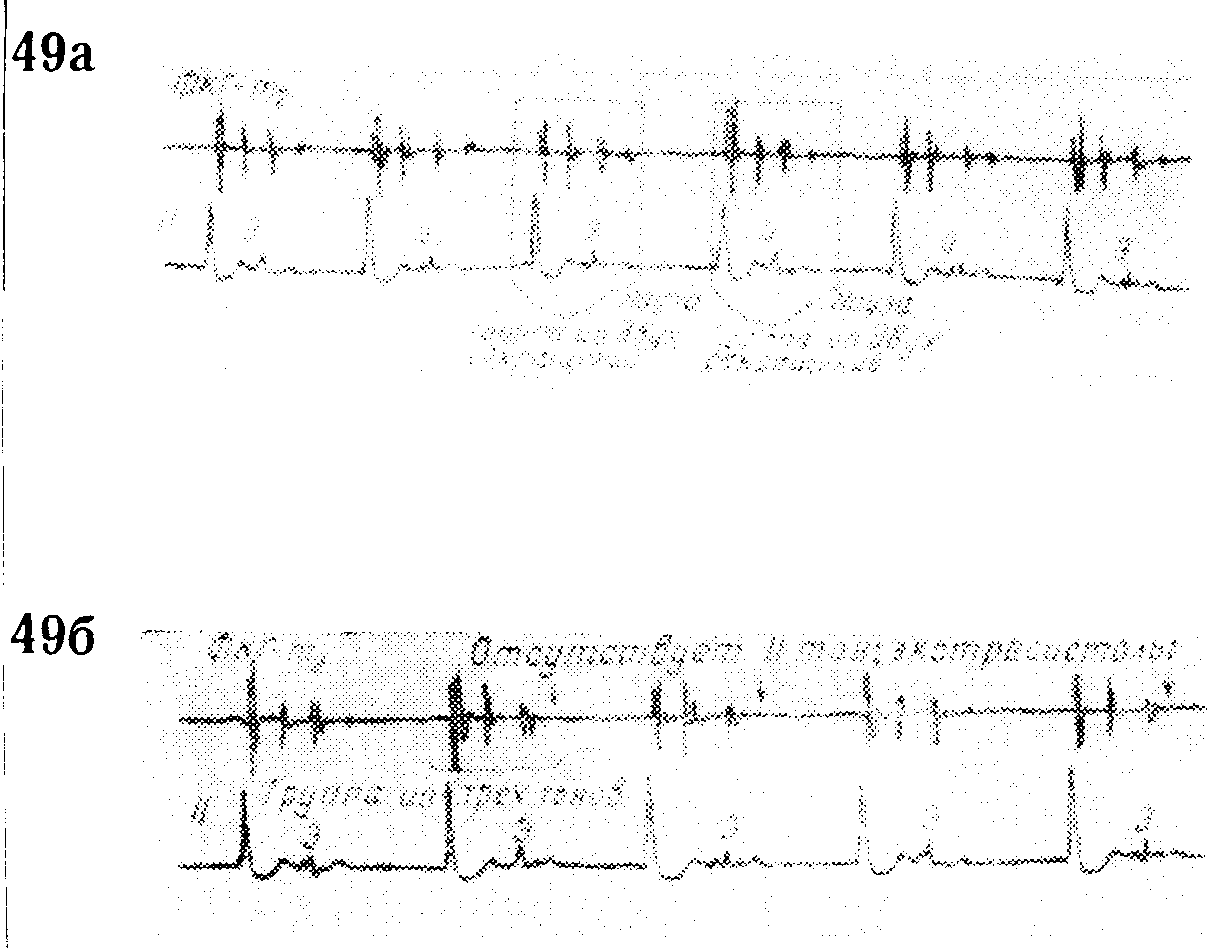
При очень ранних экстрасистолах сокращение желудочков настолько слабо, что не может преодолеть сопротивления в аорте, и полулунные клапаны вообще не открываются, в результате чего второй тон при такой экстрасистоле отсутствует (рис. 48 и 49 б) — бесплодные экстрасистолы.
Продолжительная диастолическая пауза после экстрасистолы является важным признаком при аускультативном диагнозе. Однако она может отсутствовать, например, при интерполированных экстрасистолах. Самая длинная диастолическая пауза наблюдается после желудочковых экстрасистол; относительно короче ее, но длиннее нормальной диастолы, является пауза после предсердных и узловых экстрасистол. Отличие желудочковых от наджелудочковых экстрасистол на основании продолжительности паузы после экстрасистолы, определяемой выслушиванием, оказывается трудным и, в известной степени, ненадежным.
При бигеминии наблюдаются периодически повторяющиеся группы (аллоритмические ряды) двух сердечных сокращений, разделенные друг от друга продолжительной диастолической паузой. Такая длительная пауза повторяется регулярно через один и тот же интервал времени и нарушает правильность сердечного ритма.
Очень часто при бигеминии отсутствует второй тон экстрасистолы, ввиду бесплодности сокращения сердца. В таких случаях выслушиваются 3, а не 4 тона. Мелодия сердца становится трехтактной и напоминает ритм галопа
При тригеминии выслушиваются группы из трех последовательных сокращений, разделенных продолжительными диастолическими паузами
Аускультитивная находка при аллоритмиях очень характерна. Ей свойственны специфические особенности. Кроме того, следует учитывать, что механизм образования аллоритмий может быть различным. В одних случаях аллоритмия может возникать на основании экстрасистолий, а в других — на основании нарушения проводимости, приводящего к изменению сердечного ритма.
Последнее сокращение в аллоритмической группе — второе при бигеминии и третье при тригеминии — представляет собой экстрасистолу, и почти всегда наблюдается резкая акцентуация первого тона. Это позволяет отличить экстрасистолическую аллоритмию от аллоритмии при частичной атриовентрикулярной блокаде с соотношением 3 : 2, соотв. 4 : 3, при которой сила сердечных тонов не изменяется и преждевременные сокращения отсутствуют.
Залповые (групповые) экстрасистолы вызывают пакет из нескольких очень громких и быстро следующих друг за другом хлопающихся тонов, причем после последнего из них устанавливается длительная постэкстрасистолическая пауза. Очень частые экстрасистолы при выслушивании напоминают полную аритмию при мерцании предсердий.
При интерполированных экстрасистолах чаще всего на фоне брадикардии возникают три быстро следующих одно за другим сердечных сокращения. У среднего из этих трех сокращений обычно первый тон самый громкий. Все эти три сокращения занимают отрезок времени, в течение которого нормально наступает только два сердечных сокращения
Систолический шум слышен менее отчетливо во время экстрасистолы, чем при нормальных сокращениях. Во время первого нормального сокращения после экстрасистолы с компенсаторной паузой выслушивается усиление систолических шумов типа выброса (стеноз аортального клапана) и ослабление пансистолических шумов типа регургитации (недостаточность митрального клапана). Исключение из этого правила составляют шумы регургитации при недостаточности трехстворчатого или двухстворчатого клапана при коронарной болезни с дисфункцией сосочковых мышц соответствующего клапана.
Диагноз экстрасистолической аритмии, поставленный на основании прощупывания пульса, менее надежен, чем основанный на данных акускультации. Обычно пальпаторно самое сильное впечатление вызывает длительная пауза после экстрасистолы.
Бесплодные, фрустные экстрасистолы нельзя распознать путем пальпации пульса. При бигеминии с выпадением экстрасистолической пульсовой волны образуется так называемая ложная брадикардия. Пульс остается правильным и замедленным. Экстра
Дата добавления: 2016-07-11; просмотров: 4761;











