Симпатическая система
Тела преганглионарных нейронов симпатической системы располагаются в боковых рогах грудных и поясничных областей спинного мозга и покидают его в виде белых (миелинизирован-ных) соединительных веточек (рис. 2.5.1—4.5.5, 4.5.9). Нейроны моторных постганглионарных волокон лежат в ганглиях по бокам позвоночника в виде цепи, а также в периферических ганглиях. Постганглионарные волокна безмя-котные [4, 6—9, 11, 397].
Медиатором преганглионарных волокон является ацетилхолин, а постганглионарных нор-адреналин. Исключением из этого правила являются симпатические волокна, иннервирую-
Глава 4. ГОЛОВНОЙ МОЗГ И ГААЗ
 щие потовые железы (ацетилхолин; холинерги-ческая иннервация).
щие потовые железы (ацетилхолин; холинерги-ческая иннервация).
Поскольку в окончаниях симпатических постганглионарных нейронов выделяется нор-адреналин, эти нейроны называются адренерги-ческими. Клетки мозгового слоя надпочечников, гомологичные постганглионарным симпатическим нейронам, высвобождают в кровоток главным образом адреналин. Как норадреналин, так и адреналин принадлежит к катехоламинам.
Существуют вещества, воспроизводящие действие симпатических адренергических нейронов (симпатомиметики) либо блокирующие это действие (симпатолитики).
Реакции различных органов на норадреналин и адреналин, так же как на ацетилхолин и другие медиаторы, опосредованы взаимодействием катехоламинов с особыми образованиями клеточных мембран, называемыми адренорецеп-торами. Благодаря фармакологическим исследованиям выделены альфа- и бета-адренорецеп-торы. Сущность фармакологических различий между двумя типами рецепторов можно найти в учебниках по физиологии и фармакологии. Практическому врачу необходимо знать, что в большинстве органов содержатся как альфа-, так и бета-рецепторы. Эффект возбуждения этих двух типов рецепторов, как правило, бывает противоположным, что необходимо помнить при применении различных фармакологических препаратов в лечении ряда глазных болезней.
В отличие от ацетилхолина, катехоламины после выполнения своей деполяризующей функции инактивируется иным образом. Существует два фермента, инактивирующих катехоламины. Первым является моноаминооксидаза (МАО), обнаруживаемая в большем количестве в нервных терминалах. Второй фермент называется катехол-О-метил трансфераза. Этот фермент обнаруживается только в постсинаптической мембране.
Симпатическая система иннервирует дилятатор радужной оболочки, гладкую мышцу Мюллера глазницы. Кроме того, она снабжает сосудосуживающими волокнами сосуды глаза и глазницы, а также иннервирует потовые железы и мышцу, поднимающую волосы кожи лица, и другие структуры.
Центральный путь.Центральный путь симпатической нервной системы начинается в заднем отделе гипоталамуса и проходит через ствол мозга, завершаясь в спинном мозге (рис. 4.5.5, 4.5.9). В среднем мозге его волокна находятся с вентральной стороны и недалеко от срединной линии. В мосту волокна проходят вентральней серого вещества. На уровне нижней ножки мозга симпатические волокна лежат вентральней латерального спинно-талами-ческого пути (tractus spinothalamicus latera-lis). В продолговатом мозге волокна проходят через вентральную часть ретикулярной формации и спускаются в спинной мозг.
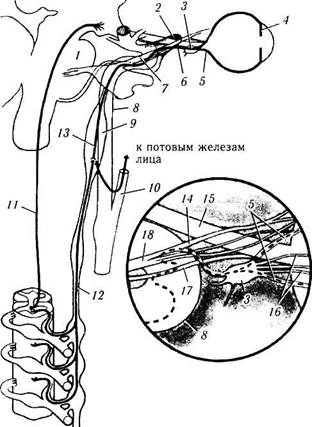
Рис. 4.5.9. Симпатическая иннервация глаза:
/ — мост: 2— верхнеглазничная щель; 3 — ресничный ганглий: 4 — радужка; 5 — длинный ресничный нерв; 6 —- носи ресничная ветвь и VI; 7—первая ветвь тройничного нерва; 8—внутренняя сонная артерия; 9—верхний шейный симпатический ганглий; 10— наружная сонная артерия: // — первый нейрон; 12— второй нейрон (преганглионарный); 13— третий нейрон (ностганглионарный); 14 — носо-ресничный нерв; 15 — зрительный нерв; 16 — короткие ресничные нервы; 17 — VI нерв; 18 — глазной нерв
В спинном мозге симпатические волокна выявляются в одном миллиметре от переднебоко-вого столба [303, 304]. Возможно частичное перекрещивание волокон в перекресте Фореля, расположенного по нижней границе среднего мозга. Часть симпатических волокон направляется к парасимпатическому ядру Якубовича—Эдингера—Вестфаля.
Нисходящие симпатические волокна располагаются в боковом канатике дорзомедиально и заканчиваются в боковом промежуточном столбе (columna intermediolateralis) (цилиоспиналь-ный центр). При этом небольшое количество волокон перекрещивается (рис. 4.5.5, 4.5.9). Повреждение спинного мозга в месте прохождения симпатических волокон (ишемический инфаркт при синдроме Валленберга (Wallenberg), тромбоз задненижней мозжечковой артерии) приводит к развитию синдрома Горнера [305].
Преганглионарные волокна.Преганглионар-ные симпатические волокна возникают в нейронах бокового промежуточного столба, располо-
Вегетативная (автономная) иннервация глаза
 женных в боковых рогах спинного мозга в месте соединения грудных и шейных областей (так называемый «центр дилятатора») (а иногда С8 и С14). Эти волокна оставляют спинной мозг вместе с двигательными корешками и спинными нервами (рис. 4.5.2, 4.5.5, 5.5.9).
женных в боковых рогах спинного мозга в месте соединения грудных и шейных областей (так называемый «центр дилятатора») (а иногда С8 и С14). Эти волокна оставляют спинной мозг вместе с двигательными корешками и спинными нервами (рис. 4.5.2, 4.5.5, 5.5.9).
К глазному яблоку волокна направляются преимущественно от первого грудного сегмента (Т,). Описаны больные, у которых после пересечения корешка Т, не развивался синдром Гор-нера. По этой причине предполагают, что некоторые пупилломоторные волокна берут свое начало в сегменте С8 или Т2.
Покидая спинной мозг, волокна спускаются по шейному стволу к верхнему шейному ганглию (ganglion superius), где и образуют синапсы с постганглионарными нейронами. При этом они проходят через нижний и средний шейные ганглии без образования в них синапсов (рис. 4.5.9). Palumbo [406] на основании изучения больных после перенесенной симпа-тэктомии выявил, что симпатические пупилломоторные волокна покидают вентральные корешки С8, Т,, Т2 сегментов, проходят отдельным паравертебральным путем до нижнего или звездчатого ганглия.
Симпатические ганглии(рис. 4.5.2, 4.5.3). Звездчатый ганглий (g. stellatum) образован слиянием первого грудного ганглия с двумя шейными ганглиями (слияние встречается в 30—80% случаев). Ганглий лежит рядом или латеральней боковой границы длинной мышцы шеи между поперечным отростком седьмого шейного позвонка и шейки первого ребра. При этом он находится позади позвоночной артерии, снизу отделен от плевры супраплевраль-ной мембраной. По этой причине симпатический ствол нередко повреждается при развитии опухоли верхушки легкого. Следствием этого может возникнуть преганглионарный синдром Горнера, синдром Панкоаста (Pancoast; сочетание синдрома Горнера с каузалгическими болями в верхней конечности и груди с той же стороны, параличом мышц и гипо- или анестезией предплечья). Ганглий отдает веточки сплетению позвоночной артерии.
Средний шейный ганглий (g. cervicale medium) сформирован слиянием пятого и шестого шейных ганглиев и находится на уровне шестого шейного позвонка. Связан он со звездчатым ганглием.
Верхний шейный ганглий (g. cervicale superius) является самым большим (2,5 см) и находится на уровне второго и третьего шейных позвонков, вблизи их поперечных отростков. Этот ганглий образован слиянием ганглиев первых трех, а иногда и четырех шейных сегментов. Он отдает серые (постганглионарные) соединительные веточки нервным корешкам С3 и С4[165].
Близкое расположение верхнего шейного ганглия с внутричерепными нервами объясняет
их одновременное поражение при травме или воспалительных заболеваниях основания черепа, а также ретропаротидного пространства.
Ганглий содержит холинергические преганг-лионарные и адренергические постганглионарные терминалы, а также катехоламинсодержа-щие хромафинные клетки, аминергические постганглионарные волокна [315].
Постганглионарныеволокна.
Симпатические волокна области глазницы и глаза. Внутренний сонный нерв (п. caroticus internus) сопровождает внутреннюю сонную артерию в полости черепа проходя через каротид-ный канал. Нерв образует внутреннее сонное сплетение, вплотную прилежащие к артерии на всем ее протяжении (рис. 4.5.2).
Внутреннее сонное сплетение сформировано на боковой стороне артерии вблизи верхушки каменистой кости. Волокна от этого сплетения распределяются различным способом. Самый большой компонент симпатического сплетения на небольшом протяжении присоединяется к отводящему нерву. В последующем волокна сопровождают глазной нерв, а затем и носо-рес-ничный нерв (рис. 4.5.2—4.5.5, 4.5.9).
Наиболее важными его ветвями являются:
1. Ветвь к нерву крыловидного канала, ко
торая достигает крылонебного ганглия посред
ством глубокого каменистого нерва. Волокна
пересекают ганглий без образования синапсов
и достигают глазницы через нижнеглазничную
щель. Снабжают нервные волокна мышцу Мюл
лера орбиты, а также, возможно, слезную же
лезу, сопровождая скуловой нерв (рис. 4.5.8).
2. Ветви, направляющиеся к ветвям глазной
артерии, включая слезную артерию, а также к
отводящему (VI) нерву.
3. Сонно-барабанные нервы в задней стенке
каротидного канала, которые присоединяются к
барабанной ветви языкоглоточного нерва. Они
формируют барабанное сплетение. После про
хождения через барабанное сплетение симпа
тические волокна снова включаются в сонное
сплетение (рис. 4.5.8).
Пещеристое сплетение (plexus cavernosus). Пещеристое сплетение лежит на нижнемедиальной поверхности сонной артерии в области пещеристой пазухи. Ветви, исходящие из пещеристого сплетения, иннервируют глазное яблоко и почти всю глазницу. В пределах пещеристой пазухи ветви симпатического сплетения распределяются между глазными, передними мозговыми, средними мозговыми и передними хориоидальными артериями [4, 6—9, 11, 284, 397, 411, 578]. Задняя соединительная артерия, вероятно, получает волокна от внутреннего сонного и позвоночного симпатических сплетений.
Пещеристое сплетение отдает следующие ветви:
1. Ветви к ганглию тройничного нерва (Гас-сера) и глазной ветви тройничного нерва. Нервные волокна распределяются в носо-ресничном
Глава 4. ГОЛОВНОЙ МОЗГ И ГЛАЗ
 нерве и через верхнюю глазничную щель поступают в глазницу, достигая глазного яблока в составе длинных ресничных нервов. Они образуют волокна, расширяющие зрачок. Иногда часть волокон достигает глаза вместе с короткими ресничными нервами.
нерве и через верхнюю глазничную щель поступают в глазницу, достигая глазного яблока в составе длинных ресничных нервов. Они образуют волокна, расширяющие зрачок. Иногда часть волокон достигает глаза вместе с короткими ресничными нервами.
2. Небольшую ветвь ресничному ганглию,
проникающую в глазницу через верхнеглазнич
ную щель. Она может непосредственно присое
диняться к ганглию в виде симпатического ко
решка, а также объединяться с соединительной
ветвью, идущей от носо-ресничного нерва. Эти
волокна проходят через ресничный ганглий без
прерывания и по ходу коротких ресничных не
рвов достигают глазного яблока, обеспечивая
его кровеносные сосуды сосудосуживающими
волокнами [586] (рис. 4.5.5, 4.5.9). Иннерви-
руют они также стромальные меланоциты уве-
ального тракта.
3. Ветви к глазной артерии и ее ветвям, а
также к глазодвигательному и блоковому нер
вам. Ветви, направляющиеся к глазодвигатель
ному нерву, иннервируют мышцу Мюллера ве
ка [2, 7, 9, 11, 431, 578].
Наружные сонные нервы (п. carotid exter-ni). Постганглионарные симпатические волокна, предназначенные для иннервации структур лица, оставляют верхний полюс верхнего шейного ганглия и присоединяются к наружной сонной артерии, образуя вокруг нее сплетение. Эти наружные сонные волокна иннервируют потовые железы лица и мышцу, поднимающую волосы. Покидая кровеносные сосуды, они затем распределяются в конечных ветвях тройничного нерва.
Теперь мы кратко остановимся на основных «глазных» рефлексах симпатической нервной системы. Начнем с описания зрачкового рефлекса.
Зрачковый рефлекс
Размер зрачка определяется многими факторами. Это возраст, эмоциональное состояние, степень освещения сетчатки, степень аккомодации и др. Изменение диаметра зрачка контролируется действием парасимпатических и симпатических эфферентных трактов.
Зрачковый рефлекс заключается в содружественном и равном сужении зрачков при освещении одного из глаз, обеспечивая при этом уменьшение светового потока, падающего на сетчатку. Сужение зрачка выявляется при исключительно низкой интенсивности освещения и пропорционально интенсивности и продолжительности стимула [344, 548].
Свет, проходя через преломляющие среды глаза, попадает на сетчатку. Фоторецепторы сетчатой оболочки и являются началом рефлекса. Парасимпатическая иннервация сфинктера является эфферентным плечом зрачкового рефлекса рефлекторной дуги.
Афферентный путь (рис. 4.5.10). Афферентный путь начинается в палочках и колбочках сетчатой оболочки и проходит в составе зрительного нерва к структурам центральной нервной системы. До сих пор обсуждается вопрос — «зрительные» и «зрачковые» волокна зрительного нерва идентичны или нет? Если даже волокна «зрачкового рефлекса» являются самостоятельными и не обеспечивают передачу зрительной информации, они все же располагаются вблизи волокон, несущих зрительную информацию. Об этом свидетельствуют факты исчезновения зрачкового рефлекса на слепом глазу (поражение зрительного нерва).
Проходя в зрительном нерве, зрачковые волокна достигают зрительного перекреста, где они частично перекрещиваются и часть их переходит на противоположную сторону.
Затем волокна поступают в зрительный тракт. Повреждение этой области приводит к развитию гемианопсической реакции зрачка Вернике (Wernicke).
В задней трети зрительного тракта, не достигая наружного коленчатого тела, волокна покидают зрительный тракт и проходят поверхностно в составе ручки верхнего бугорка по направлению к латеральной части верхнего холмика четверохолмия [71, 548] (рис. 4.5.10). Разрушение обеих ручек верхнего холмика приводит к тому, что зрачок не реагирует при освещении обоих глаз [290, 291].
Ни одно из волокон зрачкового рефлекторного пути, по-видимому, не заканчивается в наружном коленчатом теле. Однако некоторые исследователи полагают, что возможно переключение части волокон, идущих в претекталь-ную область, в прегеникулярном ядре, хотя морфологическими методами существование подобных связей не установлено.
В последующем «зрачковые» волокна проходят к среднему мозгу по боковой поверхности верхнего четверохолмия и достигают парного претектального ядра (плохо очерченное скопление мелких клеток, расположенных впереди латерального края верхнего четверохолмия). Здесь волокна прерываются, образуя терминалы (рис. 4.5.10, б).
Многочисленные подгруппы нейронов относят к претектальным ядрам, хотя их функциональное значение не совсем ясно. К ним относят ядро оливы, подчечевицеобразное ядро, ядро зрительного тракта, заднее ядро и пред-крышечное ядро (рис. 4.5.11).
Волокна, идущие от сетчатки, заканчиваются преимущественно в дорзомедиальной части ядра оливы (п. olivaris) с этой же стороны, а также в подчечевицеобразном ядре противоположной стороны (п. sublentiformis). Аналогичная проекция выявляется и на ядро пред-крышечной области [51, 419, 552].
Аксоны нейронов ядра оливы и подчечевице-подобного ядра частично перекрещиваются
Вегетативная (автономная) иннервация глаза

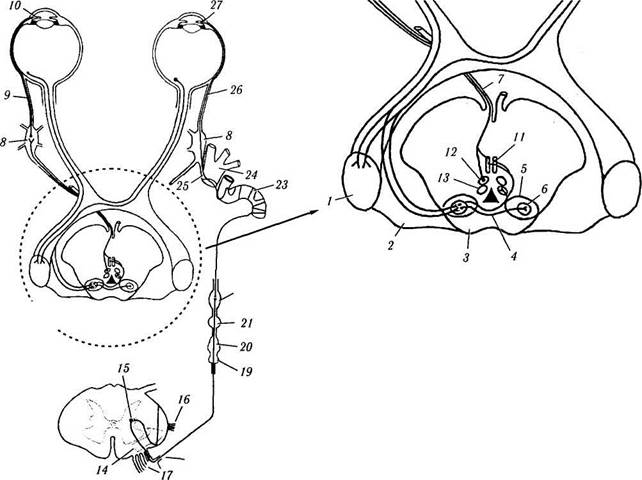
|
| Рис. 4.5.10. Схема иннервации сфинктера и дилятатора радужной оболочки глаза: / — наружное коленчатое тело; 2 — плечо верхних бугорков; 3— верхние бугорки четверохолмия; 4 — задняя спайка; 5 — пре-тектальная область; 6 — ядро оливы; 7 — глазодвигательный нерв; 8— ресничный ганглий; 9 — короткий ресничный нерв; 10— сфинктер радужной оболочки; // — переднее срединное ядро; 12— медиальная колонка соматических нейронов; 13— латеральная колонка соматических нейронов; 14— передне-боковой пучок волокон спинного мозга; /5 — цилиоспинальный центр; 16 — дентальная связка; 17 — вентральные корешки; 18 — соединительная веточка; 19 — первый грудной симпатический ганглий; 20 — нижний шейный симпатический ганглий; 21 — средний шейный симпатический ганглий; 22 — верхний шейный симпатический ганглий; 23 — симпатическое сплетение сонной артерии; 24 — глазная ветвь тройничного нерва; 25 — носо-ресничный нерв; 26 — длинный ресничный нерв; 27 — дилятатор радужной оболочки |
| 22 |
| 18 |

|
|
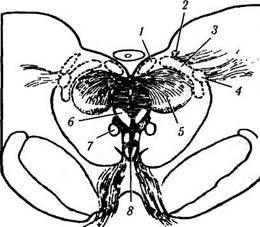
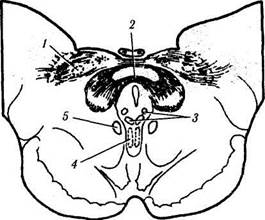
Рис. 4.5.11. Схематическое изображение локализации висцеральных ядер глазодвигательного нерва в дорзальной
части среднего мозга (по Carpenter, Pierson, 1973):
а — отношения переднего срединного ядра, ядра Якубовича— Эдингера—Вестфаля с ядрами претектальной области (/ — ядро оливы; 2 — задняя спайка; 3 — латеральные и медиальные клеточные колонки; 4 — переднее срединное ядро; 5 — ядро Каха-ла). Ядро Якубовича—Эдингера—Вестфаля состоит из двух клеточных групп — латеральной и медиальной клеточных колонок. Переднее срединное ядро расположено непосредственно вент-
ральней и рострально висцеральных клеточных колонок ядра Якубовича—Эдингера—Вестфаля; б — большое претектальное ядро и его отношение с передним срединным ядром (/ — область претектальных ядер; 2 — ядро зрительного тракта; 3 — подчечевицеподобное ядро; 4 —• ядро оливы; 5 — ядро задней спайки; б — ядро Даршкевича; 7 — ядро Кахала; 8 — висцеральное глазодвигательное ядро)
Глава 4. ГОЛОВНОЙ МОЗГ И ГЛАЗ
 в задней спайке, а также в вентральной части сильвиевого водопровода и направляются к «центру сфинктера» как с этой же стороны, так и на противоположную сторону, проходя через среднюю продольную связку (рис. 4.5.7). Число перекрещивающихся аксонов примерно такое же, как и неперекрещивающихся. Из-за симметрического перекреста волокон зрачки обоих глаз обычно одинакового размера. Физиологи предложили модель зрачковой функции, в которой каждый глаз производит сигнал, пропорциональный логарифму интенсивности света, а размер зрачка определяется в среднем мозге взвешенным арифметическим силы двух поступивших сигналов.
в задней спайке, а также в вентральной части сильвиевого водопровода и направляются к «центру сфинктера» как с этой же стороны, так и на противоположную сторону, проходя через среднюю продольную связку (рис. 4.5.7). Число перекрещивающихся аксонов примерно такое же, как и неперекрещивающихся. Из-за симметрического перекреста волокон зрачки обоих глаз обычно одинакового размера. Физиологи предложили модель зрачковой функции, в которой каждый глаз производит сигнал, пропорциональный логарифму интенсивности света, а размер зрачка определяется в среднем мозге взвешенным арифметическим силы двух поступивших сигналов.
«Центр сфинктера» сформирован ядрами Якубовича—Эдингера—Вестфаля глазодвигательного нерва и нейронами претектального ядра [51, 100, 101, 289, 491, 608, 609]. Многие клетки добавочных глазодвигательных ядер, если не их большая часть, обеспечивают механизмы аккомодации. Попытки отличать центры, сужающие и расширяющие зрачок, от «аккомодационных» до настоящего времени полностью успехом не увенчались (см. выше).
Эфферентный путь. Аксоны добавочных глазодвигательных нейронов проходят в составе глазодвигательного нерва (III), располагаясь при этом на его дорзомедиальной поверхности [548]. Отсюда волокна направляются медиально и вниз, поступают в нижнюю ветвь глазодвигательного нерва, с которым и проникают в глазницу (рис. 4.5.10). Большинство волокон в глазодвигательном нерве лежат поверхностно под эпиневрием [301—304].
От нижней ветви глазодвигательного нерва, посредством ветви, идущей к нижней косой мышце, волокна достигают ресничного ганглия (рис. 4.5.2—4.5.5). Эти мякотные преганглио-нарные парасимпатические волокна заканчиваются на теле и дендритах ганглиозных нейронов. Этот парасимпатический узел состоит из двух групп нейронов, меньшая из которых функционально связана с сужением зрачка, а большая — с процессом аккомодации.
Мякотные постганглионарные волокна покидают ресничный ганглий и поступают в глазное яблоко в составе коротких ресничных нервов. Большинство волокон этого пути (90%) направляется к ресничной мышце и только 3—5% к радужной оболочке. Остальные волокна иннервируют кровеносные сосуды и слезную железу. Приведенная рефлекторная дуга обеспечивает рефлекторное сужение зрачка при ярком освещении.
Дата добавления: 2016-06-05; просмотров: 2187;











