ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС
Пузырно-мочеточниковый рефлюкс (ПМР) характеризуется обратным забросом мочи из мочевого пузыря в верхнюю часть мочевой системы в связи с аномальным строением пузырно-мочеточникового соустья.
Патогенез. В норме обратному току мочи препятствует то, что мочеточниковый тоннель проходит под косым углом через мышечный слой стенки мочевого пузыря. Примерно у 0,1-1% новорожденных этот механизм развит недостаточно: мочеточниковый тоннель проходит под слишком большим углом, и моча забрасывается в мочеточник или в момент заполнения пузыря контрастом (пассивный рефлюкс), или при мочеиспускании (активный рефлюкс). У большинства детей по мере взросления, интрамуральная часть мочеточников удлиняется и рефлюкс исчезает, что вероятно происходит при небольших степенях ПМР.
ПМР является наиболее частой аномалией мочевой системы у детей и часто ассоциируется с риском развития пиелонефрита. Чаще как диагностика, так и лечение пиелонефрита запаздывают, поэтому очень важно удостовериться, что дети с повторными эпизодами ИМС находятся под пристальным медицинским наблюдением. Родители должны быть информированы о том, что острый пиелонефрит является неотложным состоянием, требующим немедленного исследования мочи и терапии. Далее при рецидивах острого пиелонефрита необходимо исключить ПМР, определить его степень, особенно в случаях обнаружения изменений на УЗИ. Общепринятым является то, что ПМР малых степеней (I и II), при которых УЗИ часто не обнаруживает патологии, сами по себе не опасны.
«Золотым стандартом» в выявлении ПМР является микционная цистоуретрография (МЦУГ) (раздел 14.2, рис. 14.1).
Различают 5 степеней ПМР: при I степени моча забрасывается до средней трети мочеточника, при II и III – до лоханки, при II степени ПМР – без расширения, а при III – с расширением мочеточника. При IV степени в дополнение имеется расширение чашечек, при V – гидронефроз с сильным расширением чашечек (рис.14.3).
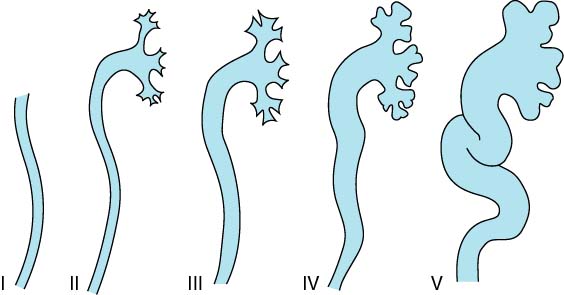
Рисунок 14.3. Степени пузырно-мочеточникового рефлюкса.
Природа ПМР неоднородна. Различают первичный и вторичный ПМР; ПМР может быть врожденным или приобретенным. Также различают генетически детерминированный и спорадический ПМР. При сборе анамнеза необходимо уточнить наличие ПМР в семье. Врожденная недостаточность пузырно-мочеточникового соустья из-за укорочения интрамуральной части мочеточника (в пределах стенки мочевого пузыря) приводит к первичному рефлюксу (рис.14.4 и 14.5). Вторичный ПМР обусловлен повышением внутрипузырного давления при дисфункции мочевого пузыря. Также наблюдается вследствие инфравезикальной обструкции, обычно при клапане задней уретры у мальчиков. Во многих случаях ликвидация обструкции приводит к исчезновению ПМР, особенно при его невысоких степенях.
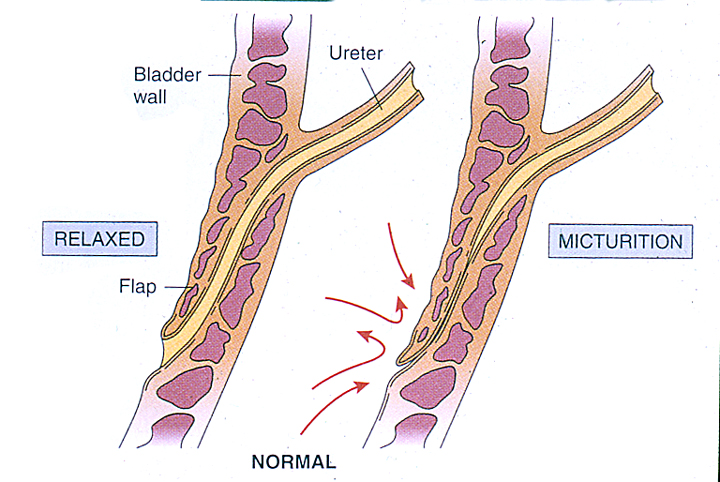
Рисунок 14.4. Интрамуральный отдел мочеточника в норме.
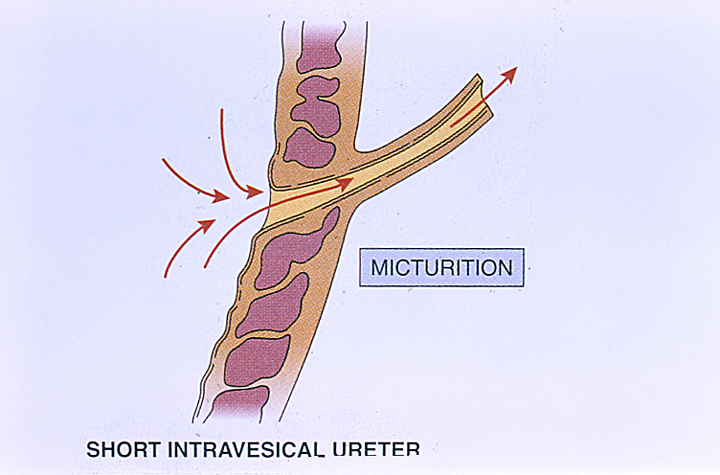
Рисунок 14.5. Короткий внутрипузырный отдел мочеточника
Чем выше степень ПМР, тем меньше шансов спонтанной ликвидации и больше опасности сморщивания почек (развития т.н. рефлюкс-нефропатии). В настоящее время при выраженной степени (IV-V) ПМР всегда показаны как хирургическое вмешательство, так и длительная противомикробная профилактика. Как правило, IV и V степени ПМР в основном являются врожденными и ассоциируются с аномалиями развития почечной паренхимы (гипо-, дисплазией). Большинство пациентов – мальчики. Эти дети составляют группу риска в плане прогрессирования до тХПН, особенно в случае наслоения ИМС. При этом сама хирургическая коррекция не предупреждает развитие ХБП, но в случае прекращения ПМР урежаются эпизоды ИМС. Во всех случаях необходима противомикробная профилактика, часто показано оперативное вмешательство.
Умеренный ПМР (II и III степени) часто является приобретенным, вторичным по отношению к дисфункции мочевого пузыря и сфинктера. В основном отмечается у девочек раннего возраста. Поэтому особое внимание уделяется лечению дисфункции мочевого пузыря; в последующем у большинства пациентов он исчезает. ПМР нередко сопровождается ИМС, которая, в свою очередь, может усугубить дисфункцию мочевого пузыря. В связи с этим является обоснованной длительная антибактериальная терапия. Более того, повышенное давление в мочевом пузыре вследствие его дисфункции может явиться одной из важных причин почечного сморщивания. Рекомендуется проявлять сдержанность в отношении хирургического лечения при ПМР низких степеней. Только у отдельных пациентов с ПМР III степени по показаниям (отсутствие эффекта от антибиотикотерапии, двусторонний ПМР и др.) проводится антирефлюксная операция. Целью хирургического лечения является ликвидация ПМР путем реконструкции пузырно-мочеточникового клапанного механизма. В последние годы в связи с широким внедрением эндоскопических видов операции показания к оперативному вмешательству изменились. При невысоких степенях ПМР используется альтернативный метод – введение путем цистоскопии под мочеточник различного материала-наполнителя, который укрепляет интрамуральный тоннель и позволяет устранить рефлюкс. Однако выбор хирургического метода лечения проводится индивидуально, может включать от лапароскопического, эндоскопического методов до открытого хирургического.
Рефлюкс-нефропатия
Рефлюкс-нефропатия(РН)–истончение коркового слоя почки, прилегающего к чашечкам, развивающееся в присутствии ПМР.
Патогенез. Обычно рубцовые изменения паренхимы почек выявляют в области полюсов почек. Поражение определенного участка почки связывают с внутрипочечным рефлюксом, когда моча забрасывается через расширенные устья сосочковых протоков на особых плоских (сложных) сосочках, во внутрипочечные структуры, там же в последующем появляются рубцы. При другой (простой) структуре сосочков этого не происходит. Признается пропорциональный вклад и рефлюкса, и мочевой инфекции в развитии РН. Большинство авторов считают инициирующим событием, ведущим к рубцеванию ткани почки, осложнение мочевой инфекцией. Рефлюкс способствует внедрению в паренхиму микроорганизмов, вследствие чего возникают очаги острой бактериальной инфекции в почках. Вместе с тем, в эксперименте показано, что ПМР без инфекции также может вызвать поражение почек. По мнению ряда авторов (В. Прусманс, 2010) [6] необходимо различать два состояния, сопряженного с ПМР:
1) Поражение почек со сморщиванием вследствие врожденной гиподисплазии, сочетающееся с выраженным рефлюксом(IV и V степеней).
Гистологическая картина в основном характеризуется кортикальной гипоплазией и медуллярной дисплазией, которые являются результатом внутриутробного повышения давления в мочевой системе. Аналогичная картина отмечается при различных формах обструктивной уропатии (пие-лоуретеральная обструкция, клапан задней уретры и др.). Этот вариант нефропатии является врожденной структурной аномалией развития почки.
2) Приобретенная нефропатия, ассоциированная с ПМР, когда на фоне повторных эпизодов острого пиелонефрита у больного развивается вторичное сморщивание заведомо нормальной почки.
Они отличаются по исходам. Случаи ПМР в сочетании с врожденной патологией почек, как правило, приводят к тХПН. Приобретенная форма почечного сморщивания в большинстве случаев предотвратима в случае ранней диагностики и безотлагательного лечения острого пиелонефрита. Однако при отсутствии методов ранней диагностики, включая пренатальное УЗИ почек плода, трудно дифференцировать и предсказать исход нефропатий в сочетании с ПМР. Надо помнить, что ликвидация ПМР не означает остановку прогрессирования РН.
Клиническими проявлениями рефлюкс-нефропатии являются признаки прогрессирующего хронического заболевания почек – появление альбуминурии/протеинурии, развитие АГ и постепенное снижение СКФ. Рефлюкс-нефропатия является ведущей причиной развития тХПН, сопровождающейся АГ у детей.
Необходимо диспансерное наблюдение за детьми, перенесшими хирургическую операцию по поводу ПМР, не только на предмет ликвидации ПМР или исчезновения рецидивов ИМС, но и для своевременного выявления признаков ХБП (АГ, белок в моче или снижение СКФ).
Гистология. При РН выявляются типичные признаки хронического тубуло-интерстициального фиброза с расширением и атрофией канальцев. Вследствие развития гиперфильтрации в сохранившихся клубочках появляется картина вторичного ФСГС.
Лечение рефлюкс-нефропатии. Первой линией терапевтического вмешательства является назначение иАПФ или БРА и при необходимости комбинированное лечение АГ. Целевое АД <130/80 мм рт.ст. Также следует лечить новые эпизоды ИМС в случаях возникновения. Может понадобиться реимплантация мочеточников при сохранении ПМР. Односторонняя рефлюкс-нефропатия может длительно не приводить к тХПН, если хорошо контролировать АД. У беременных с рефлюкс-нефропатией необходимо лечение и предупреждение ИМС, коррекция АГ, которые могут протекать с развитием преэклампсии или без нее.
Дата добавления: 2017-10-04; просмотров: 2672;











