Рак предстательной железы
Эпидемиология. Рак предстательной железы (РПЖ) - одно из самых частых онкологических заболеваний у мужчин. В структуре онкологической заболеваемости среди мужского населения в мире он занимает третье место, в США - первое, в Западной Европе - второе и в России - четвертое, уступая только раку легкого, желудка и кожи. Отличительные особенности РПЖ - существенные географические и этнические различия. По сравнению с азиатскими странами (Китай, Япония), РПЖ в США встречается в 100 раз чаще, превышая 100 случаев на 100 000 населения. Частота заболевания у этнических китайцев (японцев), эмигрировавших в США, увеличивается, но не достигает показателей коренного населения. Наиболее часто РПЖ встречается у представителей черной расы, но самая высокая заболеваемость наблюдается в популяции аф-роамериканцев (116/100 000), что почти в 2 раза выше, чем среди белых американцев. Если в мире ежегодный прирост РПЖ составляет 3 % в год, то в России 6-8 %, и по темпу прироста он занимает первое место среди всех злокачественных новообразований у мужчин. До 60 % больных с впервые выявленным РПЖ имеют III и IV стадии заболевания.
Этиология и патогенез. Возникновение и рост РПЖ связаны с дисбалансом половых гормонов в процессе старения мужского организма. Андрогенная стимуляция служит одним из пусковых механизмов в развитии заболевания. Подтверждением тому является отсутствие случаев заболеваемости РПЖ у кастрированных мужчин (евнухов). В развитии опухоли основную роль играет тестостерон, который в клетках предстательной железы под воздействием фермента 5-а-редуктазы превращается в значительно более функционально активный андроген дегидротестостерон.
К основным факторам риска РПЖ относятся возраст, генетическая предрасположенность и особенности питания. Постоянное присутствие в рационе витамина Е и селена снижает риск развития РПЖ, и, наоборот, он увеличивается при избыточном потреблении жирной, копченой, жареной мясной пищи и молока, но не зависит от курения и злоупотребления алкоголем. Установлено, что 9-10 % РПЖ обусловлены генетическими причинами, однако ген, связанный с развитием РПЖ, пока не обнаружен. Вероятность заболевания увеличивается в 2-3 раза, если у родственников первой линии (отец, родной брат) РПЖ был диагностирован в молодом возрасте (до 50 лет), и в 7-8 раз, если были больны два и более кровных родственников.
Возможно, РПЖ переходит в клинические формы в результате прогрессии латентных опухолей под воздействием эндо- и экзогенных факторов. Это подтверждается тем, что среди этнических китайцев, проживающих в США, заболеваемость манифестированным РПЖ в 7 раз, а у японцев в 3 раза выше, чем соответственно в Китае и Японии.
Предстательная железа состоит из пяти зон: центральной, периферической, переходной, периуретральной и передней фибромускулярной стромы (рис. 11.39).
Центральная и периферическая зоны - наиболее крупные участки простаты - вместе составляют около 95 % железистой ткани предстательной железы. Центральная зона окружает семявыносящие протоки на их пути от основания
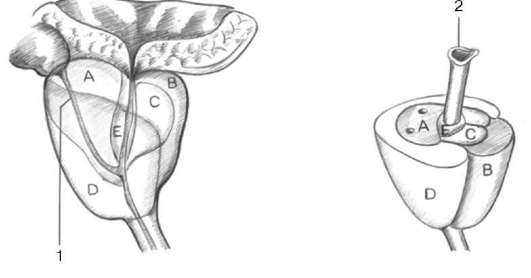
Рис. 11.39.Зональная анатомия предстательной железы по J. McNeal: А - центральная; В - фибромускулярная; С - переходная; D - периферическая; Е - парауретральная зона. 1 - семявыделительный проток; 2 - простатическая часть мочеиспускательного канала
простаты к семенному бугорку. Она занимает 15-20 % объема железы, однако РПЖ в ней встречается не более чем в 5-10 % случаев. Периферическая зона - пальпируемая часть железы через прямую кишку. Она окружает центральную зону, включает основную часть железистой ткани, и в ней берут начало около 70-80 % аденокарцином простаты.Переходная зона - парные участки предстательной железы, которые располагаются по бокам от простатической уретры на уровне семенного бугорка, - занимают оставшиеся 5 % железы. Самой частой патологией этой зоны является ДГПЖ, которая может приводить к значительному ее увеличению, иногда превышающему по объему остальные участки простаты. В этой зоне рак развивается реже, чем ДГПЖ, и частота его составляет около 20 %. Периуретральные железы располагаются между простатической уретрой и проксимальным гладкомышечным сфинктером мочевого пузыря. Фибромус-кулярная строма занимает переднюю поверхность простаты и состоит преимущественно из мышечной ткани. Аденокарциномы в двух последних зонах не развиваются.
РПЖ и ее доброкачественная гиперплазия развиваются из разных отделов предстательной железы, представляют собой разные по сути и локализации заболевания одного органа, поэтому удаление доброкачественной гиперплазии (адено-мэктомия) не является профилактикой РПЖ.В патогенезе РПЖ важную роль играют так называемые переходные состояния: простатическая интраэпители-альная гиперплазия и атипичная пролиферация желез. Они характеризуются дисплазией разной степени выраженности, нарушением структуры эпителия и считаются предраковыми заболеваниями.
Простатическая интраэпителиальная неоплазия (ПИН)представляет собой пролиферацию секреторного эпителия простатических протоков и ацинусов (в пределах эпителиального слоя), при этом происходящие цитологические изменения неотличимы от таковых при карциноме. Различают ПИН 1-й, 2-й и 3-й степени. Клиническое значение имеет только ПИН высокой, 2-й и 3-й
степени, так как у этой категории пациентов при повторной биопсии в 30-90 % случаев выявляется РПЖ.
Классификация. Для стадирования РПЖ используется клинико-морфологи-ческая классификация TNM (2010): Т- первичная опухоль:
Тх - первичная опухоль не может быть оценена; Т0 - нет данных о первичной опухоли;
Т1 - опухоль не определяется клинически посредством пальцевого ректального исследования или методами получения диагностического изображения;

Т1а - случайно выявленная опухоль (при ТУР предстательной железы), занимающая менее 5 % резецированной ткани;
- случайно выявленная опухоль (при ТУР предстательной железы), занимающая более 5 % резецированной ткани;

Т1с - опухоль, обнаруженная при помощи игольчатой биопсии в связи с высоким уровнем ПСА;
Т2 - опухоль ограничена предстательной железой1;

Т2а - опухоль занимает не более половины одной доли; T2b - опухоль занимает более половины одной доли;

Т2с - опухоль локализуется в обеих долях;
1 Опухоль, которая была обнаружена в одной или обеих долях при проведении игольчатой биопсии, но которая не определяется посредством пальцевого ректального обследования или методами получения диагностического изображения, классифицируется как Т1с.
Т3 - опухоль прорастает за пределы капсулы предстательной железы1;

Т3а - экстракапсулярное распространение опухоли; Т3b - экстракапсулярное распространение опухоли с инвазией семенных пузырьков;

Т4 - опухоль неподвижна или распространяется в отличные от семенных пузырьков прилежащие структуры: шейку мочевого пузыря, наружный сфинктер, прямую кишку, мышцу поднимающую анус и/или стенку таза.
N - регионарные лимфоузлы2:
Nx - регионарные лимфоузлы не могут быть оценены; N0 - нет метастаза в регионарные лимфоузлы; N1 - метастаз в регионарные лимфоузлы. М - отдаленные метастазы3:
Mx - отдаленные метастазы не могут быть оценены;
M0 - нет отдаленных метастазов;
M1 - обнаружены отдаленные метастазы;
M1a - метастазы в отдаленный лимфоузел/отдаленные лимфоузлы; M1b - метастазы в кость/кости;
M1c - метастазы другой локализации/других локализаций.
Широкое распространение в клинической урологии для определения степени агрессивности РПЖ получила шкала Глисона. Она представляет собой количественную оценку степени злокачественности опухоли и складывается из суммы баллов двух наиболее распространенных по частоте встречаемости ее гистологических градаций (от 1 до 5 баллов). Показатели шкалы Глисона варьируют в интервале от 2 до 10 баллов. Чем больше баллов по шкале Глисона, тем опухоль менее дифференцирована и, значит, более агрессивна.
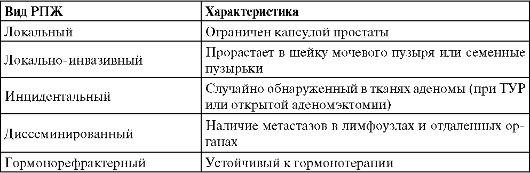
В практической деятельности нашла применение клинико-морфологиче-ская характеристика РПЖ (табл. 11.3).
В зависимости от особенностей клинического течения различают латентный (бессимптомньгй) и клинически значимый РПЖ. Латентный РПЖ (Т1-2а, G< 6, объем опухоли менее 0,5 см3) характеризуется малой вероятностью
1 Инвазия в верхушку предстательной железы или в капсулу (но не за ее пределы) предстательной железы классифицируется не как Т3, а как Т2.
2 Регионарные лимфоузлы - это узлы малого таза, которые по существу являются тазовыми узлами, расположенными ниже разветвления общих подвздошных артерий. Латеральность не влияет на N-классификацию.
3 При классификации следует использовать высшую категорию, если метастазиро-ван более чем один участок.
прогрессирования и развития осложнений и чаще всего обнаруживается только при аутопсии. Практически 85-90 % больных остаются клинически здоровыми до конца жизни, и, как правило, им не требуется медицинского вмешательства. Пятилетняя выживаемость в этой группе составляет 100,0 % независимо от того, получали они лечение или нет. Клинически значимый РПЖ - прогрессирующий, с тяжелыми осложнениями и требует немедленного лечения.
Таблица 11.3.Клинико-морфологические виды рака предстательной железы
Появление симптомов РПЖ указывает на прогрессирование заболевания. Пальцевое ректальное исследование эффективно при опухолях каменистой плотности, объемом более 0,2 см3, локализующихся в периферической зоне простаты. При обнаружении патологических изменений в простате РПЖ выявляется в 15-40 % случаев, но при отсутствии симптомов заболевания (при скрининге) его частота составляет только 0,1-4 %.
Симптоматика и клиническое течение. В начальных стадиях РПЖ протекает бессимптомно. Симптомы начинают появляться при прогрессировании заболевания. Сдавливание опухолью мочеиспускательного канала приводит к возникновению инфравезикальной обструкции. Она проявляется учащенным, затрудненным мочеиспусканием, слабой струей мочи и чувством неполного опорожнения мочевого пузыря. В редких случаях возникает острая задержка мочеиспускания. Дальнейшее распространение опухоли характеризуется болями в промежности, крестце, над лоном, в головке полового члена, гемоспермией, гематурией и эректильной дисфункцией. Сдавливание устьев и предпузырных отделов мочеточников приводит к развитию гидроуретеронефроза, хронического пиелонефрита и хронической почечной недостаточности. Вовлечение в опухолевый процесс стенки прямой кишки вызывает сужение его просвета, проявляющееся тенезмами и запорами. Излюбленной локализацией метастазов РПЖ является костная ткань, прежде всего кости таза, позвоночника, ребер, черепа.Метастазы вызывают упорные, интенсивные боли, которые в ряде случаев могут быть единственным и первым признаком заболевания. Реже метастазирование происходит в легкие, печень, головной мозг. В результате поражения лимфоузлов развиваются лимфостаз и отек нижних конечностей. Параплегия свидетельствует о компрессии спинного мозга.
Диагностика. Симптомы РПЖ появляются лишь на поздних стадиях заболевания. Для выявления его ранних форм требуется активная диагностическая позиция, то есть использование скрининга заболевания. Он заключается в широком профилактическом осмотре мужского населения старше 50 лет с выяснением
факторов риска заболевания (наследственность, особенности питания и др.), проведении пальцевого ректального исследования простаты, взятии крови для определения ПСА и УЗИ.
При пальцевом ректальном исследовании опухоль пальпаторно определяется, только начиная со стадии Т2, когда можно выявить небольшие очаговые плотные участки в предстательной железе. Последняя может быть асимметрична и увеличена за счет сопутствующей ДГПЖ. Частое сочетание этих заболеваний обусловливает тот факт, что больные обращаются к урологу по поводу вызванных ДГПЖ расстройств мочеиспускания, а РПЖ выявляется во время обследования. При дальнейшем распространении неопластического процесса пальпа-торные данные без всяких сомнений свидетельствуют о его природе. Опухоль определяется в виде плохо смещаемых плотных бугристых участков различных размеров. На более поздних стадиях она занимает всю предстательную железу, приобретает каменистую плотность, лишена подвижности, распространяется на семенные пузырьки и может при прорастании в стенку прямой кишки ограничивать ее подвижность и суживать просвет кишки.
Основной скрининговый тест для выявления РПЖ - определение ПСА.Последний представляет собой гликопротеин серин-протеазу, которая в норме продуцируется в протоках и ацинусах предстательной железы. Большая часть его попадает в семенной проток, участвуя в разжижении спермы. Не более 0,1 % от всего количества проникает в кровь, где у большинства здоровых мужчин его концентрация не превышает 4 нг/мл. ПСА является не онко-, а орга-носпецифичным маркером (специфичность 92 %, чувствительность 72 %). Его уровень зависит от возраста и может повышаться у больных с ДГПЖ, при острой задержке мочеиспускания, остром простатите, после эякуляции, массажа простаты, катетеризации мочевого пузыря и хирургических вмешательств на предстательной железе. В связи с этим рекомендуется определять ПСА до пальцевого ректального исследования предстательной железы. Высокие значения ПСА указывают на вероятность РПЖ, но не означают, что у больного имеется данное заболевание.Даже при ПСА менее 4 нг/мл вероятность развития РПЖ колеблется от 10 до 20 %, а в диапазоне так называемой серой зоны - от 4 до 10 нг/мл - он выявляется в 30-35 %. При превышении ПСА 10 нг/мл риск выявления РПЖ возрастает до 60-65 %. Более важно не однократное, а динамическое определение ПСА. Время удвоения и скорость роста ПСА являются наиболее точными предсказателями РПЖ и служат показаниями к биопсии простаты. ПСА используется не только для диагностики, но и для наблюдения за эффективностью лечения. Увеличение ПСА (биохимический рецидив) выше минимального значения, достигнутого после радикального лечения, свидетельствует о местном рецидиве РПЖ или появлении метастазов.
Недостаточная специфичность ПСА и необходимость биопсии предстательной железы с целью верификации диагноза привела к необходимости поиска новых методов диагностики РПЖ. Молекулярно-генетические исследования позволили найти новый маркер этого заболевания, а именно РСА 3 (Prostate cancer antigen 3) - продукт гена DD3, гиперэкспрессия которого определяется в 95 % опухолевых клеток. Он обнаруживается в моче больных с РПЖ, полученной после массажа предстательной железы (рис. 11.40). РСА3 в отличие от ПСА
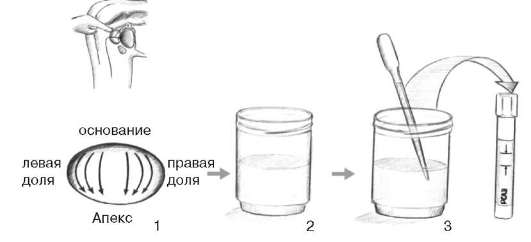
Рис. 11.40.Методика определения РСА3:
1 - массаж предстательной железы, 2 - порция мочи, полученная после массажа; 3 - взятие мочи для ее исследования на РСА3
Дата добавления: 2021-06-28; просмотров: 517;











