Лучевые методы исследования мочевыводящих путей. Экскреторная урография, ретроградная пиелография, цистография. Показания и противопоказания.
Экскреторная (внутривенная) урография введена в медицинскую практику в 1929 г. Binz, Roseno, Swick и Lichtenberg. Она основана на способности почек выделять контрастное вещество, введенное внутривенно, и на возможности получать тем самым изображение почек и мочевых путей с помощью рентгеновских снимков.
Экскреторная урография, помимо определения функционального состояния почек, лоханки и мочеточников, позволяет получить представление и о морфологическом их состоянии. Однако морфологическое состояние мочевых путей может быть выявлено на урограмме только в том случае, если почка удовлетворительно функционирует. По мере снижения почечной функции плотность тени контрастного вещества на рентгенограмме соответственно уменьшается. При глубоком угнетении функции почек тени контрастного вещества не выявляется.
Препараты используемы для внутривенной урогарафии по своей структуре делятся на 2 большие группы: ионные, не ионные:
- Ионные РКП (Верографин, Урографин, Тразиграф). Они используются для внутрисосудистого введения, их применение связано с относительно высоким процентом осложнений и побочных реакций. У этих растворов высокая осмоляльность и наличие электрозаряда у молекул. В настоящее время доказано, что именно эти свойства ответственны за целый ряд осложнений, присущих ионным РКП (например, высокаяосмоляльность ионных РКП определяет болевые ощущения при внутрисосудистом введении.
- Неионные РКП (Омнипак, Ультравист) используются как для внутрисосудистого, так и длясубарахноидального введения. Молекулы неионных РКП являются электронейтральными, аосмоляльность этих растворов намного ниже по сравнению с ионными РКП. Это, по-видимому, и определяет намного меньшее количество осложнений, связанных с применением этих РКП. Указанные выше препараты из группы неионных РКП являются мономерами и имеют преимущества перед ионными РКП. Так, по данным ряда авторов, смертность после применения ионных РКП составляет 23,3 на 10 млн. введений, а при использовании неионных РКП - 3,9 на 10 млн. введений.
Средняя доза контрастного вещества для экскреторной урографии у взрослого (вес 60-70 кг) не должна превышать 7 г (100 мг на 1 кг веса). Оптимальная концентрация раствора 35%. Иначе говоря, для экскреторной урографии достаточно ввести взрослому человеку 20 мл 35% раствора рентгеноконтрастного вещества. Итак, нет необходимости вводить в организм для экскреторной урографии большое количество контрастного вещества и в высоких концентрациях. Контрастные вещества у некоторых больных вызывают ожог эндотелия вен с последующим развитием химических флебитов.
В настоящее время не существует единой схемы подготовки больного к экскреторной урографии. В различных лечебных учреждениях она производится по-разному. Мы опишем подготовку к урографии, являющуюся наиболее простой, не обременительной для больного и дающей удовлетворительные результаты. Подготовка больного может быть изменена в зависимости от индивидуальных его особенностей.
Подготовка больного к экскреторной урографии заключается в очищении кишечника от каловых масс и газов. Это достигается при помощи клизм накануне вечером и утром за 2—3 часа до исследования. За сутки до урографии желательно ограничить употребление больным жидкости, что повысит концентрацию мочи и тем самым улучшит контрастность изображения мочевых путей. Поскольку рентгеноконтрастные вещества обладают диуретическим эффектом, утром в день исследования необходимо исключить употребление жидкости, однако больной может получить легкий завтрак(чай и яйцо).
Наряду с выяснением по данным анамнеза степени переносимости больным йодистых препаратов вообще следует провести пробу на индивидуальную чувствительность организма к йоду путем внутривенного введения накануне исследования 2 мл рентгеноконтрастного вещества. Это профилактическое мероприятие позволит в значительной степени избежать тех осложнений, которые возникают у лиц с индивидуальной непереносимостью йодистых препаратов. Перед экскреторной урографией больной должен быть информирован о характере исследования и тех возможных ощущениях, которые иногда наблюдаются при внутривенном введении контрастного вещества. Это особенно необходимо у больных с лабильной нервной системой; иногда возникающие у них те или иные неприятные ощущения вызывают страх, что может повести к плохому выявлению у них на урограммах теней мочевого тракта.
Взрослым вводят 20 мл 35 % раствора контрастного вещества в одну из периферических вен, чаще всего в вену локтевого сгиба. Во время вливания контрастного вещества, которое должно вводиться медленно (в течение 2 минут), необходимо наблюдать за состоянием больного. Быстро вводить контрастное вещество не следует, так как это может вызвать тяжелую реакцию и побочные явления (тошнота, рвота, ощущение жара, головокружение, коллапс) и нисколько не улучшает рентгеновского изображения мочевых путей.
У людей пожилого возраста экскреторную урографию следует производить с осторожностью. Контрастное вещество должно вводиться особенно медленно, так как в противном случае могут возникнуть осложнения со стороны сердечно-сосудистой системы, вплоть до коллапса. Наряду с этим у лиц, страдающих гипертонической болезнью, необходима особая осторожность, так как концентрированные растворы рентгеноконтрастных веществ, введенные в ток крови, повышают у них артериальное давление. Больные, страдающие атеросклерозом, атеросклеротическим коронарокардиосклерозом, порой тяжело переносят введение в вену рентгеноконтрастных веществ; в момент их введения возникает одышка, гиперемия лица, скоропреходящие. Для оказания экстренной помощи в случае возможных осложнений при урографии в рентгеновском кабинете должны находиться сердечно-сосудистые средства, средства, возбуждающие дыхание, кислород, роторасширитель и языкодержатель, болеутоляющие вещества. В рентгеновском кабинете также должны находиться 30% раствор тиосульфата натрия для внутривенного введения в случае развития явлений йодизма и антигистаминные препараты.
Время производства урограмм после введения контрастного вещества зависит от функциональной способности почек, возраста больного, сопутствующих заболеваний и тех задач, какие ставит врач перед данным видом исследования, поэтому сроки выполнения урограмм должны быть индивидуализированы, не трафаретны.
При хорошей функциональной способности почек у людей молодого возраста первую урограмму следует произвести спустя 3—5 минут после начала внутривенного введения контрастного вещества. У пожилых субъектов с несколько сниженной функцией почек сроки производства первых снимков бывают более поздними — 12—15 минут. Однако не нужно забывать, что многие рентгеноконтрастные вещества обладают диуретическим эффектом и, следовательно, ускоряют пассаж мочи, что особенно важно учитывать у лиц пожилого возраста и у лиц, страдающих гипертонией. Артериальная гипертония сама по себе сопутствует повышению тонуса мочевых путей и гиперкинезу, в силу чего у данных лиц сроки производства первых урограмм должны быть укорочены в среднем до 8—10 минут после начала введения контрастного вещества.
Если с одной стороны верхние мочевые пути отчетливо выполнены контрастным веществом, а с другой — на первых снимках тень контрастного вещества отсутствует или же видна тень расширенных чашечек, необходимы поздние снимки через 50—60 минут, через 1—2 часа. В ряде случаев лишь такие поздние урограммы позволяют правильно распознать заболевание и определить функциональную способность почек.
Экскреторная урография является подлинно физиологическим методом исследования. Экскреторные урограммы отображают функциональное и морфологическое состояние почек и мочевых путей во всех фазах патологического процесса и дают много ценного для диагностики (рис. 53). Однако правильная интерпретация урограмм требует от врача современных представлений о физиологии органов мочевой системы.
Р  ис. 53. Нормальная экскреторная урограмма. Женщина 29 лет (внутривенно введен двухатомный йодистый препарат).
ис. 53. Нормальная экскреторная урограмма. Женщина 29 лет (внутривенно введен двухатомный йодистый препарат).
Показания для проведения экскреторной урографии: доброкачественная гиперплазия предстательной железы,мкб, рак мочевого пузыря, врожденные аномалии почек и мочеточников ,а так же мочевого пузыря, цистит, воспалительные заболевания(гломерулонефрит, пиелонефрит), поликистозная болезнь почек, новообразования почек, пузырно-прямокишечный свищ и т.д
Противопоказания. Противопоказаниями к экскреторной урографии являются: шок, коллапс; тяжелые заболевания почек, проявляющиеся значительно выраженной азотемией, глубоким нарушением концентрационной способности почек; тяжелые заболевания печени с выраженными симптомами ее функциональной недостаточности; гипертиреоидизм (базедова болезнь) и болезненные состояния, сопровождающиеся повышенной чувствительностью организма к йоду; гипертоническая болезнь в стадии декомпенсации.
Ретроградная пиелоуретерография впервые была произведена в 1906 г. Voelcker и Lichtenberg. Этот метод основан на получении теней верхних мочевых путей в рентгеновском изображении после ретроградного их заполнения контрастным веществом. Благодаря применению высоких концентраций контрастных препаратов удается на ретроградных пиелоуретерограммах получить отчетливое изображение чашечек, лоханки и мочеточника.
Для ретроградной пиелоуретерографии применяют жидкие и газообразные контрастные вещества. Подготовка больного к ретроградной пиелографии такая же, как и для обзорного снимка.
Поскольку не следует одновременно производить пиелографию с двух сторон, то катетеризация мочеточника, как правило, должна быть односторонней. Одностороннее исследование переносится больным много легче, нежели двустороннее. При одновременной катетеризации обоих мочеточников часто возникают спазмы чашечек и лоханки, что может исказить их изображение на пиелограммах и затруднить интерпретацию последних.
Двусторонняя пиелоуретерография допустима лишь в исключительных случаях, когда необходимо быстро решить вопрос о патологических изменениях в почках и верхних мочевых путях.
Катетеризация мочеточника производится специальным катетером. В зависимости от диаметра мочеточника или наличия различных степеней сужения его применяют различной толщины катетеры. Чаще всего пользуются мочеточниковыми катетерами № 4, 5, 6 по шкале Шарьера. Предпочтительнее применять для катетеризации катетер № 5, калибр которого обеспечивает легкий отток контрастной жидкости в случае переполнения лоханки.
Непосредственно перед введением в лоханку контрастного вещества целесообразно сделать обзорный снимок для определения уровня нахождения в мочевых путях конца катетера. Вводить контрастное вещество в мочевые пути следует только в теплом виде, что предотвращает возникновение спазмов в лоханочно-чашечной системе и в мочеточнике.
Применение для ретроградной пиелографии контрастных веществ в очень высоких концентрациях излишне, так как такие контрастные вещества дают чересчур интенсивные, “металлические” тени, мешающие правильно интерпретировать рентгенограммы, и, следовательно, увеличивают возможности диагностических ошибок. Вполне достаточно применение 20—40% растворов рентгеноконтрастных веществ для получения хорошей пиелограммы.
При наличии профузной гематурии ретроградную пиелографию не рекомендуется производить, так как сгустки крови, находящиеся в почечной лоханке, могут давать на пиелограмме дефекты наполнения и, следовательно, быть ошибочно приняты за опухоль или конкремент.
В лоханку не следует вводить свыше 5 мл жидкого контрастного вещества. Такое количество равно средней емкости лоханки взрослого человека и вполне достаточно для получения на рентгенограмме отчетливых теней верхних мочевых путей при условии, что верхний конец катетера находится на уровне границы верхней и средней третей мочеточника. В тех случаях, когда больному до ретроградной пиелографии была сделана экскреторная урография, последняя, показывая размеры лоханки, позволяет более точно установить то количество контрастной жидкостиг которое необходимо ввести данному больному в мочевые пути для ретроградной пиелоуретерографии.
Не следует вводить в лоханку контрастную жидкость без учета указанного выше количества, а также до того момента, когда у больного возникнут боли или неприятные ощущения в области почки. Такие болевые ощущения указывают на перерастяжение чашечек и лоханки, что является весьма нежелательным обстоятельством при пиелографическом исследовании.
Многочисленными работами (А. Я. Пытель, 1954; Hinman, 1927; Fuchs, 1930, и др.) доказано, что введение в лоханку какого-либо раствора при давлении выше 50 см вод. ст. достаточно для того, чтобы этот раствор проник за пределы чашечек в почечную паренхиму.
При медленной инъекции подогретой до температуры тела контрастной жидкости и легком давлении на поршень шприца боли у исследуемого не возникает.
Если первая пиелограмма покажет, что лоханка выполнена контрастным веществом недостаточно, следует дополнительно ввести в лоханку большее количество контрастного вещества с учетом предполагаемой емкости лоханки на основании представления, создавшегося при первой пиелограмме.
При перерастяжении лоханки может легко возникнуть лоханочно-почечный рефлюкс, в силу чего контрастное вещество проникает в ток крови. Это может сопровождаться болью в пояснице, лихорадкой, иногда ознобом и небольшим лейкоцитозом. Явления эти обычно длятся не более 24—48 часов.
Необходимым условием при выполнении ретроградной пиелографии, как и любой катетеризации мочевых путей вообще, является строжайшее соблюдение законов асептики и антисептики.
Если при ретроградной пиелографии возникают болевые ощущения после введения в лоханку 1—2 мл контрастного вещества, то следует прекратить дальнейшее его введение и произвести рентгеновский снимок. Чаще всего коликоподобные болевые ощущения при введении малого количества контрастного вещества наблюдаются при дискинезе верхних мочевых путей или при заполнении верхней лоханки удвоенной почки, емкость которой обычно бывает очень маленькой — 1,5—2 мл. При наличии дискинезии следует прекратить исследование и осторожно повторить его спустя несколько дней, с предварительным введением перед пиелографией спазмолитических средств.
В тех случаях, когда при ретроградной пиелографии имели место резкие коликообразные боли, с целью профилактики возможного развития пиелонефрита следует назначить больному введение противобактериальных препаратов (уротропин, антибиотики, нитрофураны и др.). Ретроградную пиелографию следует производить с одной стороны, а если имеются показания, то и с другой, но не одновременно. Во всяком случае врач должен иметь ясное представление о функциональном и морфологическом состоянии обеих почек и верхних мочевых путей, а для этого необходима экскреторная урография либо двусторонняя ретроградная пиелография.
Обычно ретроградную пиелографию производят больному, находящемуся в горизонтальном положении на спине. Однако такое положение больного не всегда позволяет получить хорошее заполнение лоханки и чашечек контрастным веществом. Известно, что большие и малые чашечки имеют различное расположение и угол их отхождения от лоханки по отношению к горизонтальной плоскости тела бывает различным, в силу чего они не всегда могут быть заполнены равномерно контрастным веществом. Это обстоятельство может быть неправильно интерпретировано и повести к ошибочной оценке результатов исследования. Далее, поскольку проекция отдельных чашечек может накладываться одна на другую, это затрудняет расшифровку пиелограмм. Поэтому для исключения подобных ошибок следует при необходимости производить пиелограммы в различных положениях тела больного. Наиболее часто применяют наряду с положением больного на спине положение косо-латеральное на боку и на животе. Для снимка в латеральном положении кладут больного на ту сторону туловища, мочевые органы которой подлежат исследованию; другая боковая сторона туловища при этом должна быть наклонена к столу под углом 45°. Туловище и грудная клетка в таком положении должны поддерживаться мешочками с песком, подкладываемыми под плечо и бедро. Иногда приходится производить несколько косых пиелограмм при разных степенях наклона туловища, прежде чем получится необходимый снимок.
При положении больного на спине в первую очередь наполняются контрастной жидкостью верхняя и отчасти средняя чашечные группы как наиболее глубоко лежащие отделы чашечно-лоханочной системы. В положении больного на животе лучше выявляется на рентгенограмме нижняя группа чашечек и начальный отдел мочеточника. В силу этого в сомнительных случаях пиелография должна производиться в различных положениях больного.
Иногда, производя ретроградную пиелографию при обычном положении больного на спине, не удается заполнить верхние отделы мочеточника и лоханочно-чашечную систему контрастным веществом. В таких случаях рекомендуется придать больному положение с приподнятым' тазом по Тренделенбургу.
Для распознавания нефроптоза наряду с обычным положением больного на спине следует производить рентгеновский снимок и в вертикальном положении тела после заполнения контрастным веществом верхних мочевых путей и удаления мочеточникового катетера. Смещение почки книзу с возникновением изгибов мочеточника подтверждает диагноз нефроптоза и позволяет дифференцировать данное страдание с почечной дистопией, когда имеет место врожденное укорочение мочеточника.
Для распознавания заболеваний мочеточника нередко применяют ретроградную уретерографию, которая оказывается особенно ценной в диагностике стеноза мочеточника, камней, опухолей, различных его аномалий. С этой целью после введения в лоханку контрастного вещества и получения пиелограммы по катетеру дополнительно вводят 3 мл контрастного вещества и медленно извлекают катетер. Больному придают положение Фовлера и спустя 25—30 секунд производят в положении на спине рентгеновский снимок. Избранное время 25—30 секунд является оптимальным для заполнения всего мочеточника контрастным веществом.
Близко к данному виду пиелографии стоит так называемая замедленная пиелография, позволяющая уточнить диагностику атонии верхних мочевых путей или выяснить степень гидронефротической трансформации. После того как больному, находившемуся в горизонтальном положении, была сделана пиелография, быстро извлекают катетер из мочевых путей, затем больной должен сидеть или стоять в течение 8—20 минут, после чего делают вторую рентгенограмму. Если на втором снимке контрастное вещество находится еще в лоханке или мочеточнике, то это указывает на нарушенную эвакуацию его из мочевых путей.
В последнее время находят применение различные модификации ретроградной пиелографии, преследующие цель более раннего распознавания самых незначительных деструктивных изменений в почках. В первую очередь это относится к прицельным снимкам с применением тубуса, которым создается компрессия исследуемой области верхних мочевых путей. Рентгеновские снимки производят в лежачем и стоячем положении больных. Этот метод позволяет получить более отчетливое изображение отдельных участков верхних мочевых путей.
ЦИСТОГРАФИЯ
Цистография — метод исследования мочевого пузыря путем предварительного наполнения его газообразным или жидким контрастным веществом с последующей рентгенографией. Цистография позволяет получить наглядное представление о контурах его полости.
Впервые цистография по наполнении пузыря воздухом была применена в 1902 г. Wittek, а в 1904 г. Wulf и Schonberg впервые использовали в качестве контрастного вещества эмульсию висмута. В 1905 г. Voelcker, Lichtenberg предложили применять для цистографии колларгол. Широкое распространение цистография получила после исследований Sgalitzer и Hryntschak (1921), показавших, что с помощью этого метода может быть изучена физиология мочеиспускания, а также отчетливо получено на рентгенограмме изображение не только боковых, но и передней и задней стенок пузыря.
Хотя большинство заболеваний мочевого пузыря удается распознать при помощи цистоскопии, цистография во многих случаях оказывается ценным диагностическим методом, позволяющим выявить такие поражения, какие не всегда удается установить при цистоскопии (дивертикулы мочевого пузыря, камни в дивертикулах, пузырно-мочеточниковый рефлюкс, степень инфильтрации стенки пузыря опухолью и т. д.). Вот почему нередко приходится наряду с цистоскопией применять и цистографию.
Для цистографии используют жидкие (15—20% растворы сергозина, кардиотраста, диодона и др.) и газообразные (кислород, углекислый газ) контрастные вещества. Применение воздуха и масляных растворов в качестве контрастных веществ недопустимо ввиду возможности эмболии.
Цистография может быть нисходящей (экскреторной) и восходящей (ретроградной). Нисходящая цистография производится одновременно с экскреторной урографией, обычно спустя 1/2—1 час после введения в ток крови контрастного вещества. К этому времени в мочевом пузыре накапливается достаточное количество контрастного вещества с мочой, что позволяет получить на снимке чёткую тень пузыря. Нисходящую цистографию применяют в тех случаях, когда по каким-либо причинам невозможно ввести катетер в мочевой пузырь и, следовательно, выполнить восходящую цистографию (стриктура уретры, аденома простаты, острые воспалительные процессы уретры, мочевого пузыря, предстательной железы и др.), а также у детей. Значительно более четкое изображение мочевого пузыря удается получить при помощи восходящей (ретроградной) цистографии.
Противопоказаниями к ретроградной цистографии являются острые воспалительные процессы мочеиспускательного канала, мочевого пузыря, простаты, семенных пузырьков и органов мошонки. При наличии указанных заболеваний для решения вопроса о состоянии мочевого пузыря может быть выполнена нисходящая (экскреторная) цистография.
Техника восходящей (ретроградной) цистографии заключается в производстве рентгеновского снимка мочевого пузыря после наполнения его по катетеру контрастным веществом в количестве 150—200 мл. Обычно цистография производится в положении больного на спине при отведенных и согнутых в тазобедренных суставах бедрах. Направление центрального луча отвесное на два поперечных пальца выше лобка либо с наклоном рентгеновской трубки в каудальном направлении под горизонтальным углом 70° для того, чтобы тени лобковых костей не накладывались на тень мочевого пузыря. Для получения пространственного представления о внутренних контурах мочевого пузыря цистография производится в трех взаимно перпендикулярных направлениях: аксиальном, правом и левом косом. При аксиальном положении больной садится на рентгеновский стол с откинутым назад туловищем под углом 135°, а центральный луч направлен отвесно над лобком; при правом и левом косых положениях — с наклоном туловища и таза 45°, как при уретрографии.
При цистографии мочевой пузырь должен быть наполнен контрастным веществом в достаточной степени, ибо при малом его наполнении тень пузыря на цистограмме окажется деформированной, что может повлечь за собой диагностическую ошибку.
Нормальный, хорошо наполненный мочевой пузырь на цистограмме имеет гладкие ровные контуры (рис. 80). Форма пузыря на цистограмме, произведенной при вентро-дорсальном направлении луча, может быть различной: круглой, овальной, продолговатой или пирамидальной. У мужчин чаще всего тень мочевого пузыря округлая, у женщин—овальная, причем поперечный диаметр больше продольного и при этом наблюдается некоторая вогнутость верхнего контура. У детей мочевой пузырь обычно имеет грушевидную форму и обращен суженной частью к лобковым костям. Нижний край тени мочевого пузыря при отвесном направлении центрального луча располагается на уровне верхней границы симфиза или выше ее на 1 —1,5 см, а верхний достигает уровня III—IV крестцового позвонка. Верхний контур мочевого пузыря имеет несколько большие размеры, чем нижний. У детей мочевой пузырь расположен выше над симфизом, нежели у взрослых. На цистограмме, произведенной в косом положении, тень пузыря имеет треугольную, грушевидную форму, реже форму неправильного четырехугольника. На нормальной цистограмме уретра и мочеточники не бывают заполнены контрастным веществом.
 Рис. 80. Нормальная цистограмма (восходящая).
Рис. 80. Нормальная цистограмма (восходящая).
Восходящая (ретроградная) цистография, выполняемая с жидкими и газообразными (пневмоцистография) контрастными веществами позволяет диагностировать ряд заболеваний: рентгенонегативные камни мочевого пузыря, инородные тела, аномалии мочевого пузыря (двойной мочевой пузырь), дивертикулы, опухоли, туберкулез пузыря, уретероцеле и др. Наряду с этим удается определить размеры пузыря и число камней в нем, установить степень вовлечения стенки мочевого пузыря в паховую или бедренную грыжи, выявить степень цистоцеле, а также изменения контуров мочевого пузыря при заболеваниях матки, ее придатков, при наличии патологических процессов в паравезикальной клетчатке. При помощи цистографии удается диагностировать пузырные свищи, пузырно-мочеточниковый рефлюкс, провести дифференциальную диагностику между камнями мочевого пузыря, камнями мочеточника и очагами обызвествления в органах малого таза. Цистография содействует выявлению аденомы простаты, так называемого нейрогенного мочевого пузыря (“башенный пузырь”), а также атонии внутреннего сфинктера мочевого пузыря; последняя на цистограмме выявляется признаком “языка”, представляющего собой полулунный выступ в области дна пузыря, тень которого накладывается на тень лобковых костей. Весьма ценной оказывается цистография в диагностике разрывов мочевого пузыря, особенно в тех случаях, когда клинические признаки бывают весьма скудными. В этих случаях может быть использована как нисходящая, так и восходящая цистография; предпочтение отдается пневмоцистографии. Даже самые малые внутрибрюшинные разрывы пузыря (так называемые скрытые) удается диагностировать по наличию газа в свободной брюшной полости, под диафрагмой, в то время как обычные контуры пузыря могут быть сохранены. При повреждениях костей таза и повреждениях уретры следует на цистограмме (нисходящей) обращать внимание не только на контуры, но и на высоту расположения тени нижней границы пузыря над симфизом. Увеличение этого расстояния указывает на наличие урогематомы в паравезикальной клетчатке, а порой на возможность отрыва мочевого пузыря. Обнаружение на цистограмме расстояния больше обычного между лобковыми костями и нижним контуром пузыря может наблюдаться при аденоме и раке простаты, парацистите, перипростатите, Рубцовых деформациях в области шейки пузыря, обусловленных травмой и др.
После того как больной опорожнит мочевой пузырь от контрастной жидкости, следует произвести рентгенографию области мочевого пузыря. Порой такое дополнительное исследование позволяет не только выявить наличие остаточной мочи, но установить пузырно-мочеточниковый рефлюкс, и следовательно, наряду с ним и изменения в верхних мочевых путях, которые не удавалось выявить при экскреторной урографии. Подобные явления часто наблюдаются при аденоме простаты и их обнаружение при цистографии позволяет правильно избрать тактику оперативного лечения.
С целью более точного распознавания различных заболеваний мочевого пузыря предложено большое число разнообразных модификаций цистографии. Для выявления опухолей мочевого пузыря в качестве контрастного вещества используют 10—15% раствор суспензии сернокислого бария и кислород — так называемая осадочная цистография, предложенная в 1936 г. И. Л. Тагером и М. С. Сантоцким и внедренная в урологическую практику Л. М. Берманом (1954). Техника осадочной цистографии такова: в мочевой пузырь вводят 10 или 15% бариевую эмульсию, и больной в течение 15—20 минут принимает различные положения (на спине, животе, боку); после этого он опорожняет пузырь либо последний тщательно отмывают индифферентной жидкостью. Вслед за этим наполняют пузырь кислородом в количестве 150—200 мл и производят снимок. На осадочной цистограмме на фоне тени газа бывает видна опухоль, импрегнированная частицами бария, в то время как с неизмененной слизистой барий смыт. Этот метод позволяет судить о размерах, форме и расположении опухоли пузыря, а иногда о строении новообразования и степени инфильтрации им стенки мочевого пузыря. С этой же целью Keller (1954) предложил вводить в мочевой пузырь эмульсию яичного желтка с жидким контрастным веществом в соотношении 1 : 2 или 1:3. После введения в мочевой пузырь этой эмульсии, которая содействует оседанию контрастного вещества на поверхности опухоли, пузырь наполняют кислородом и производят рентгенографию.
Для получения изображения опухолей мочевого пузыря, камней, аденомы простаты может быть использована цистография по Kneise— Schober, 1963 (рис. 81). В мочевой пузырь вводят 20мл 40% жидкого контрастного вещества, а затем 100—150 мл кислорода — метод “плеска”. Жидкое контрастное вещество, омывая опухоль, конкремент, аденому простаты, позволяет на фоне тени кислорода выявить отчетливо дефект наполнения. Аналогичные результаты могут быть получены при сочетании экскреторной урографии с кислородной цистографией по А. Я. Пытелю (1953).
 Рис. 81. Цистограмма по Kneise — Schober. Больной 60 лет. Аденома простаты.
Рис. 81. Цистограмма по Kneise — Schober. Больной 60 лет. Аденома простаты.
В случаях трудно выявляемых пузырно-мочеточниковых рефлюксов наряду с методом “цистографии в момент мочеиспускания” применяется так называемая замедленная цистография. Мочевой пузырь наполняют жидким контрастным веществом в количестве 150—200 мл и в течение последующих 1—1/4 часов каждые 30 минут производят снимки. Этот метод позволяет выявить пузырно-мочеточниковый рефлюкс, который возникает не сразу после введения контрастного вещества, а спустя некоторое время. У некоторых больных такая замедленная цистография устанавливает большие изменения в мочеточниках, тогда как произведенные ранее экскреторная урография и ретроградная пиелография показывали нормальное состояние верхних мочевых путей.
На цистограммах, выполненных с жидким контрастным веществом, опухоли мочевого пузыря, аденома простаты, рентгенонегативные конкременты выявляются в виде дефекта наполнения, тогда как на пневмоцистограммах указанные образования дают на фоне газа нежные тени. Дивертикулы мочевого пузыря на цистограмме выявляются в виде мешковидных выпячиваний, располагающихся за пределами контуров пузыря.
Характерные изменения формы мочевого пузыря приходится наблюдать у женщин при увеличении размеров матки (беременность, фибромиома), когда тело матки сдавливает основание и заднюю стенку пузыря, вследствие чего контуры последнего принимают седлообразную форму. В зависимости от положения матки это сдавление может приходиться в середине пузыря или с боков. В последнем случае имеется симметричная или несимметричная деформация тени пузыря.
При цистоцеле нижний контур пузыря на цистограммах располагается ниже лобковых костей. При весьма больших степенях цистоцеле мочевой пузырь приобретает форму песочных часов. Цистография может оказаться весьма ценной в качестве критерия оценки результатов пластических операций при цистоцеле.
При исследовании мочеиспускательного канала при помощи восходящей уретрографии может быть получено изображение и мочевого пузыря. Такой метод носит название уретроцистография.
Для получения более отчетливого изображения внутренней поверхности мочевого пузыря Lopez в 1954 г. была предложена цистография двойным раздельно вводимым контрастным веществом. Вначале в мочевой пузырь вводят нелатоновский катетер и по нему от 30 до 150 мл жидкого контрастного вещества. После этого в пузырь вводят другой специальный катетер, на конце которого имеется раздуваемый баллон из латекса; по этому катетеру вводят в баллон, находящийся теперь в пузыре, кислород и производят снимки в различных проекциях (Г. И. Эрямкин, 1960). Такая Цистография позволяет за счет давления баллона (растянутого газом) на стенку мочевого пузыря, в котором находится жидкое контрастное вещество, получить отчетливое изображение всех неровностей слизистой, выявить мелкие опухоли, дивертикулы и т. п. Ценной оказалась данная модификация цистографии для выявления источника кровотечения из пузыря.
Для определения мобильности стенок мочевого пузыря, о чем важно иметь представление в случае предстоящей радикальной операции, может быть использован метод полицистографии, предложенный в 1956 г. Temeliesсо. Полицистография заключается в производстве нескольких рентгеновских снимков на одной пленке при различной степени наполнения контрастным веществом мочевого пузыря: 30, 80, 130, 180, 230 мл. При полицистографии рентгеновские снимки производят как в момент наполнения, так и в момент постепенного опорожнения мочевого пузыря. На полицистограмме неизмененного пузыря видны концентрические контуры — тени контрастного вещества различной плотности, напоминающие рисунок раковины; каждый контур соответствует различной степени наполнения мочевого пузыря. Расстояния между контурами пузыря на полицистограмме большие в области его верхушки и уменьшаются по направлению к боковым стенкам, сливаясь в одну тень в области дна и треугольника пузыря. Уменьшение расстояния между концентрическими тенями или слияние их в области одной из стенок мочевого пузыря указывает на ограниченную подвижность этой области пузыря, что может зависеть от воспалительных, Рубцовых или опухолевых процессов. Наличие ограничения мобильности стенки пузыря в месте расположения опухоли указывает на инфильтрацию этой области бластоматозным процессом (рис. 82); сохранение подвижности пузырной стенки говорит об интактности мочевого пузыря (рис. 83).
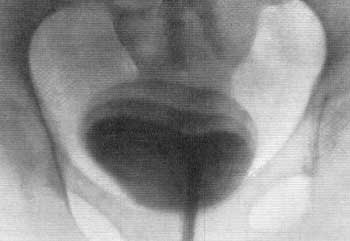
Рис. 82. Полицистограмма. Женщина 58 лет. Рак мочевого пузыря (левая боковая стенка). Уменьшение размеров левой половины пузыря. Контуры пузыря ровные, но степень растяжимости левой стенки уменьшена. Радикальная операция—резекция пузыря с уретероцистонеостомией.
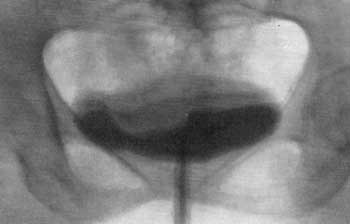
Рис. 83. Полицистограмма. Женщина 42 лет. Фиброма матки. Экстравезикальное вдавление фиброматозного узла. Почти полное расправление верхних контуров пузыря указывает на экстравезикальный процесс.
Для того чтобы иметь представление не только о состоянии внутренние контуров мочевого пузыря, но и о состоянии наружной его поверхности, толщине его стенок, часто комбинируют пневмоцистографию с перипневмоцистографией путем введения кислорода в паравезикальную клетчатку (см. подробнее в главе “Пневморен, пневморетроперитонеум, пневмоперицистография”). Принцип такого комбинированного введения кислорода был положен в свое время в основу метода цистографии, впервые предложенного в 1921 г. Rosenstein. Комбинация пневмоцистографии с пневмоперицистографией оказывается весьма ценной в диагностике и выборе оперативной тактики при опухолях мочевого пузыря, поскольку такой сочетанный метод позволяет выявить степень опухолевой инфильтрации и границы ригидности стенок мочевого пузыря. Контуры стенок неизмененного мочевого пузыря представляются в виде тонкой ровной полоски на протяжении всей его окружности, за исключением верхушки, куда в силу спаяния пузырной стенки с брюшиной газ не проникает. Чтобы получить изображение стенки и этого участка пузыря, необходимо комбинировать перицистографию с пневмоперитонеумом. При наличии опухоли пузыря, инфильтрирующей стенку последнег
Дата добавления: 2016-07-29; просмотров: 4570;











