Электрокардиографические критерии
При полной атриовентрикулярной блокаде налицо полностью независимая деятельность предсердий и желудочков, при которой ни один импульс из предсердий не проводится в желудочки (полная атриовентрикулярная диссоциация). Предсердные волны не имеют постоянной связи с желудочковыми комплексами, вследствие чего интервалы Р—R непрерывно изменяются по длине, и волны Р попадают в различные места и нередко наслаиваются на другие элементы электрокардиограммы
Предсердный ритм может быть синусовым или эктопическим — мерцание предсердий, трепетание предсердий или предсердная тахикардия. Частота сокращений предсердий всегда больше, чем желудочков. При синусовом предсердном ритме интервалы Р—Р обычно одинаковой длины, но может наблюдаться синусовая аритмия или интермиттирующая синоаурикулярная блокада. В 30% случаев интервал Р — Р, включающий комплекс QRS, может быть короче интервала Р—Р без комплекса QRS, несмотря на независимость активности предсердий и желудочков (фазово-желудочковая синусовая аритмия).
Желудочковый ритм может быть замещающим узловым или замещающим идиовентрикулярным. При замещающем узловом ритме эктопический центр локализуется в пучке Гиса выше его разветвления или в нижней части атриовентрикулярного узла ниже места блокады. При локализации центра замещающих импульсов в нижней части атриовентрикулярного узла желудочковые комплексы обычно нормальной ширины (QRS 0,10 сек.), частота их от 30 до 60 в минуту, а после внутривенного введения атропина наступает небольшое учащение желудочковых сокращений. Это наблюдается чаще всего у больных с врожденной атриовентрикулярной блокадой, без приступов синкопе. При локализации замещающего центра в нижней части пучка Гиса, ширина желудочковых комплексов также чаще всего бывает нормальной, частота их от 32 до 45 в минуту, но после внутривенного введения атропина не наступает учащения сокращений желудочков или же оно незначительно.У этих больных часто бывают приступы синкопе. Замещающий ритм при полной атриовентрикулярной блокаде в результате двусторонней блокады ножек пучка Гиса является идиовентрикулярным с эктопическим центром ниже бифуркации пучка Гиса, где-то в проводниковой системе желудочков. 13 таких случаях желудочковые комплексы деформировать и уширены (^0,12 сек.), частота их ---30--40, иногда менее 30 или даже 15—20 в минуту. Форма желудочковых комплексов может быть уширенной и деформированной и при замещающем узловом ритме с центром расположенном выше разветвления пучка Гиса. В таких случаях имеет место сочетание с блокадой обеих ножек или аберрантная желудочковая проводимость. Некоторые признаки способствуют отдифференцировке замещающего узлового ритма с блокадой ножек от идиовентрикулярного ритма — желудочковая частота меньше при идиовентрикулярном ритме (обычно менее 30 в минуту); желудочковый комплекс QRS при узловых сокращениях с блокадой ножек имеет типичную картину блокады левой или правой ножки пучка Гиса, тогда как идиовентрикулярные сокращения более широкие, сильно деформированы и напоминают по форме блокаду ножек пучка Гиса; в отличие от идиовентрикулярного ритма узловой замещающий ритм протекает с более стабильной формой и частотой желудочковых комплексов.
В большинстве случаев замещающий ритм—узловой или идиовентрикулярный— правильный, и интервалы R R одинаковой длины. Однако, нередко, желудочковый ритм при полной атриовентрикулярной блокаде может быть неправильным, с различной длиной интервалов Р—Р. Причин этому несколько: 1) чаще всего имеется несколько альтернирующих эктопических центров в атриовентрикулярной системе (или) в желудочках; 2) неравиомерное образование импульсов водном центре атриовентрикулярной системы и (или) в желудочках; 3) появление экстрасистол или парасистол —- желудочковых или узловых;
4) блокада различной степени около эктопического очага с выпадением отдельных или нескольких последовательных импульсов („exit block"). При сильном замедлении желудочкового замещающего ритма наступают периоды асистолии желудочков с явлениями синкопе или развернутая картина синдрома Морганьи— Эдемса—Стокса.
При полной атриовентрикулярной блокаде нередко возникают желудочковые экстрасистолы, желудочковая тахикардия и мерцание желудочков. Часто при полной атриовентрикулярной блокаде наблюдается различная степень синоаурикулярной блокады.
Полная атриовентрикулярная блокада с узловым замещающим ритмом
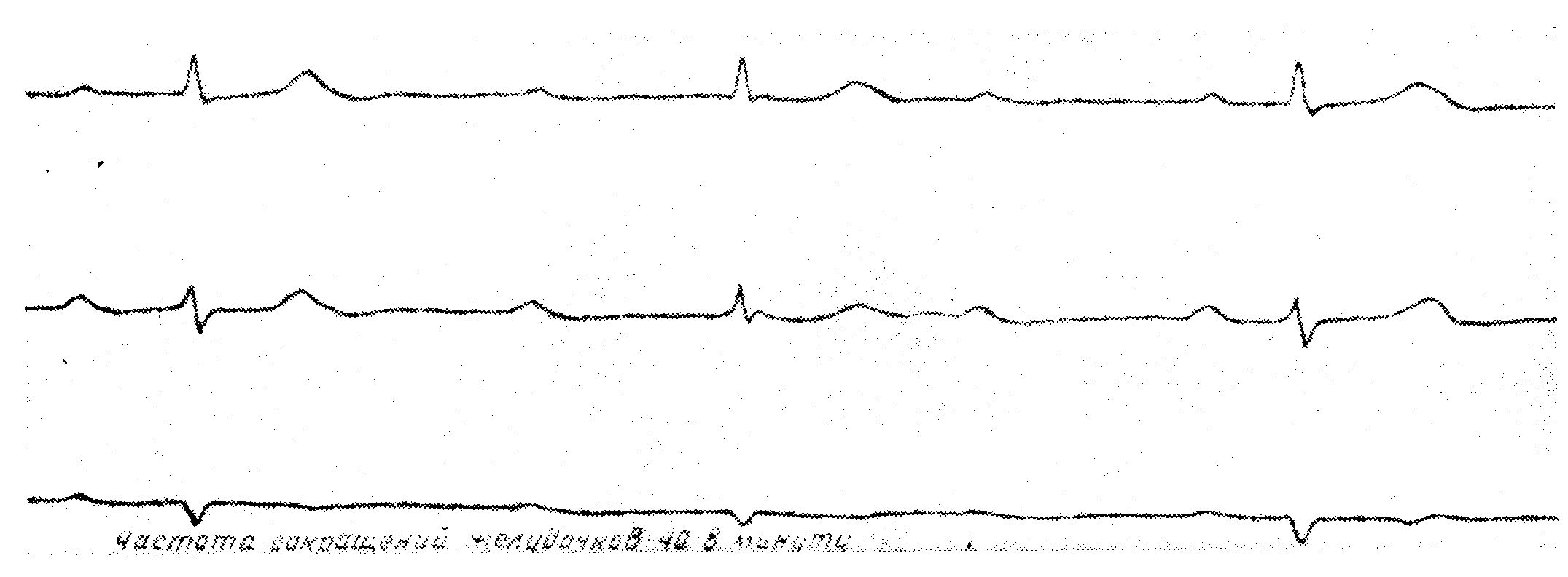
Предсердный ритм — правильный синусовый, с частотой 92 в минуту, а желудочковый ритм — замещающий узловой, с частотой 40 в минуту, совершенно правильный. Желудочковые комплексы не уширены (0,09 сек.) и не деформированы. Нет никакой зависимости между волнами Р и желудочковыми комплексами QRS. Интервалы Р—R непрерывно изменяются по длине и волны Р попадают в различные места. ЭКГ дает основание предполагать наличие прерывания проводимости в атриовентрикулярном узле или пучке Гиса (узловая или гисовая форма полной атриовентрикулярной блокады)
Полная атриовентрикулярная блокада с идиовентрикулярным замещающим ритмом
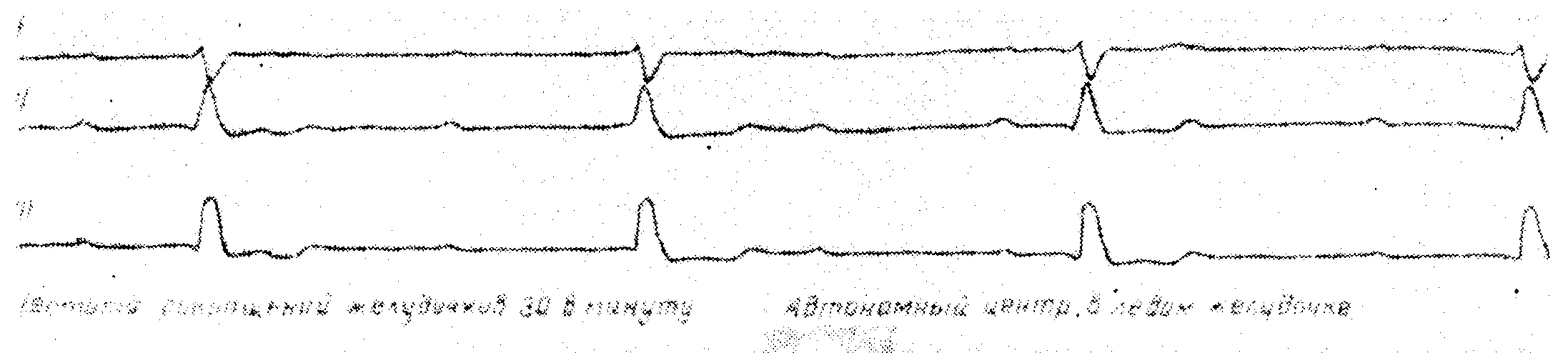
Предсердия сокращаются под действием импульсов из синусового узла с правильным ритмом и частотой 78 в минуту, а желудочки — совершенно независимо от предсердий, под действием импульсов из эктопического центра в левом желудочке. Идиовентрикулярный ритм правильный с частотой 30 в минуту. Введение атропина и физическая нагрузка не увеличивают частоту сокращений желудочков. Желудочковые комплексы уширены — 0,14 сек., форма их напоминает форму при блокаде правой ножки и левой задней гемиблокаде. Для определения желудочка, в котором локализован эктопический очаг, пользуются правилами топографического диагноза экстрасистол. В данном случае имеются основания думать о полной атриовентрикулярной блокаде, являющейся результатом двусторонней блокады ножек пучка Гиса
Полная атриовентрикулярная блокада с замещающим ритмом, центр которого, вероятно, локализован в желудочках
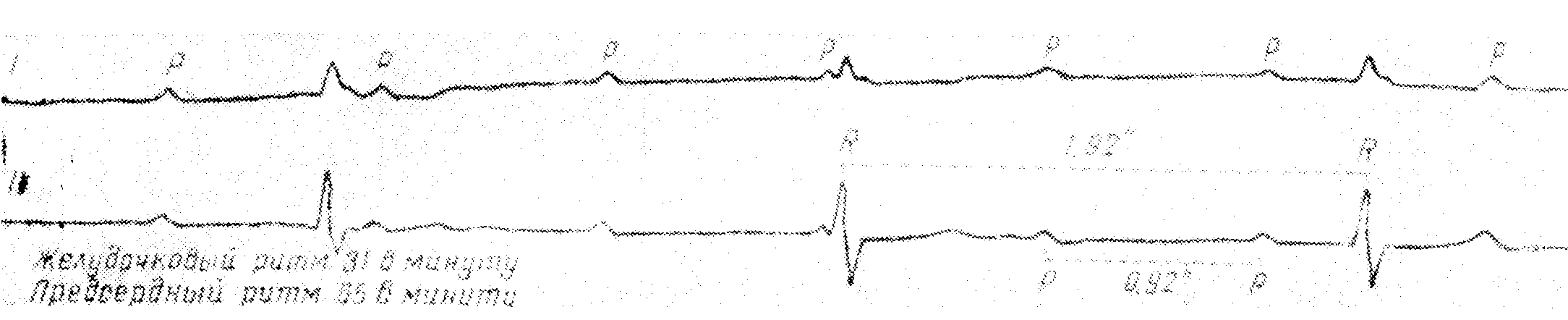
Предсердный синусовый ритм и замещающий желудочковый ритм независимы друг от друга. Эктопический центр водителя замещающего желудочкового ритма, вероятно, находится ниже бифуркации пучка Гиса. На это указывают расширенный комплекс QRS 0,11 сек. и медленный ритм желудочков—со скоростью 31 в минуту, который не учащается после введения атропина и физической нагрузки. Без электрограммы от пучка Гиса нельзя исключить наличия эктопического очага, локализованного в пучке Гиса над его бифуркацией, а также, что изменения комплекса QRS являются результатом сочетания с левой передней гемиблокадой (AQRS=—35°)
Полная атриовентрикулярная блокада с неправильной деятельностью желудочков
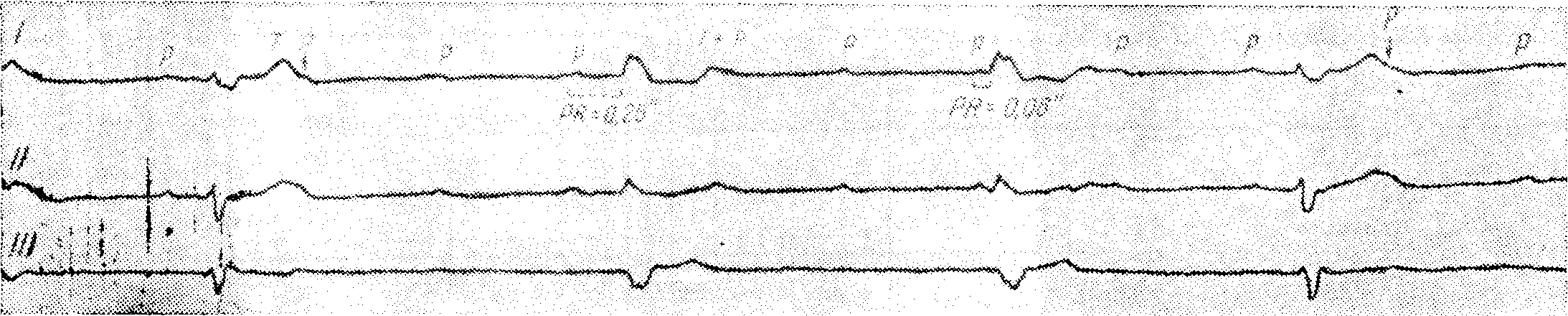
Неправильные сокращения желудочков являются результатом замещающего идиовентрикулярного ритма из двух, последовательно включающихся эктопических центров в желудочках. Один из них вызывает желудочковые комплексы, напоминающие по форме блокаду левой ножки, а второй — блокаду правой ножки в сочетании с левой гемиблокадой. Вероятно, первый центр локализуется в правом, а второй — в левом желудочке. Имеет место полная атриовентрикулярная блокада в результате двусторонней блокады ножек пучка Гиса
Полная атриовентрикулярная блокада с желудочковой экстрасистолией
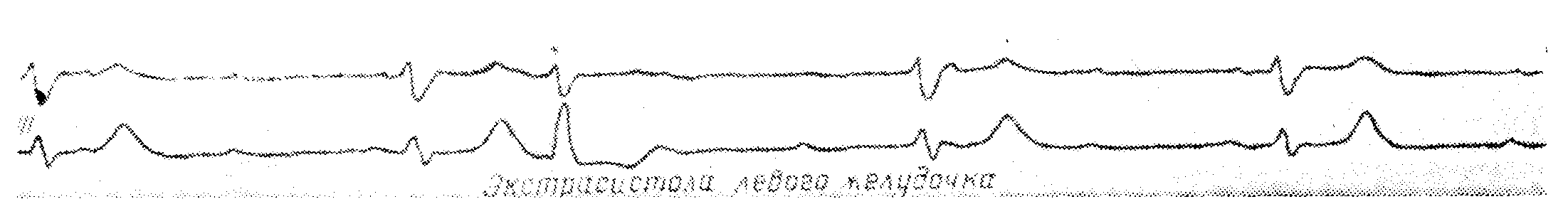
Желудочковые комплексы уширены и деформированы, с частотой 32 в минуту. Это говорит о том, что налицо полная атриовентрикулярная блокада с идиовентрикулярным замещающим ритмом. Третье по порядку сокращение — экстрасистола из левого желудочка, нарушающая правильность идиовентрикулярного ритма. Когда число желудочковых экстрасистол велико и они политопны, существует большая опасность возникновения мерцания желудочков
Полная атриовентрикулярная блокада не является противопоказанием для проведения рабочей пробы на велоэргометре, но, ввиду повышенного риска, это исследование следует проводить очень осторожно, при небольшой нагрузке и под руководством опытного кардиолога, с готовностью к срочной реанимации дыхания и кровообращения. Рабочую пробу необходимо проводить у больных с хронической полной атриовентрикулярной блокадой, с целью более точно определить показания к применению постоянного искусственного электрокардиостимулятора. В большинстве случаев приобретенной полной атриовентрикулярной блокады частота желудочковых сокращений во время физической нагрузки не изменяется или немного учащается, минутный объем не нарастает в соответствии с нагрузкой, а сердечный индекс уменьшается.
Осложнения. При полной атриовентрикулярной блокаде могут наступить главным образом три вида осложнений:
1. Эктопический очаг в желудочках может изменить свое местоположение или уменьшить частоту генерируемых им импульсов, или же они блокируются вследствие нарушения проводимости около эктопического очага. Это вызывает сильное урежение желудочковых сокращений (олигосистолия) или асистолию с приступами синдрома Морганьи — Эдемса—Стокса (рис. 185).

2. Нередко, особенно при тяжелой ишемии миокарда, наступают повторяющиеся приступы желудочковой тахикардии или мерцания желудочков в сочетании с приступами синдрома Морганьи—Эдемса—Стокса.
3. В ходе ее эволюции, полная атриовентрикулярная блокада приводит к уменьшению минутного объема и развитию сердечной недостаточности.
Перечисленные три вида осложнений являются причиной смерти 50% больных с полной атриовентрикулярной блокадой и главными показаниями к применению постоянной электрической стимуляции сердца.
Течение. Различают три формы атриовентрикулярной блокады в зависимости от ее течения: стойкая, хроническая (постоянная), форма, которая встречается чаще всего при атеросклеротическом миокардиосклерозе, врожденных пороках и др., преходящая, острая (транзиторная) форма, имеющая место в острой стадии инфаркта миокарда, при интоксикации наперстянкой и при различных миокардитах; интермиттирующая форма — представляющая собой частую смену полной атриовентрикулярной блокады частичной или синусовым ритмом.
Дифференциальный диагноз. При дифференциальном диагнозе следует иметь в виду все виды брадикардий — синусовую, узловой ритм при высокой степени синоаурикулярной и атриовентрикулярной блокады с соотношением 2:1,3: 1 или 4:1. Основными диагностическими критериями полной атриовентрикулярной блокады являются проявления постоянной, некоординированной деятельности предсердий и желудочков (пушечный тон, предсердные тоны, различная частота артериального и венозного пульса, усиленные венозные пульсации) с выраженной брадикардией, как правило, ниже 40 ударов в минуту, которая не изменяется или незначительно колеблется после проведения функциональных проб.
| Признаки | Частичная атриовентрикулярная блокада II ст. 2:1, 3 : 1, 4 : 1 и т. д. (атриовентрикулярная блокада высокой степени) | Полная атриовентрикулярная блокада |
| Частота сердечных сокращений | Обычно выше 40 | Как правило, ниже 40 |
| Аритмия | Почти всегда налицо | Наблюдается редко |
| Функциональные пробы, активирующие симпатический нерв (физическая нагрузка, атропин) | Нередко прекращают блокаду и значительно учащают сердечную деятельность | Ускорение сердечной деятельности не наступает или оно незначительно |
| Признаки атриовентрикулярной диссоциации | Отсутствуют или длятся недолго | Налицо, и то постоянные |
| Интервалы PQ(R) | Постоянной длины с определенными числовыми соотношениями между волной Р и комплексом QRS | Длина их непрерывно изменяется; отсутствует зависимость между волнами Р и комплексами QRS |
Дифференциальный диагноз между атриовентрикулярной блокадой высокой степени и полной атриовентрикулярной блокадой
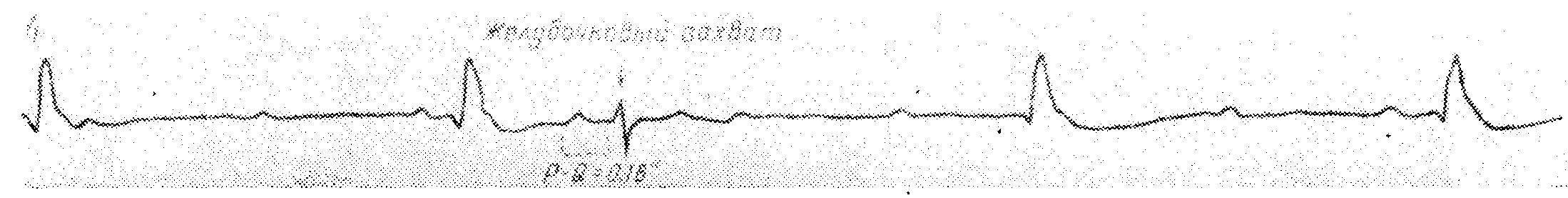
В этом случае наличие проведенного синусового импульса из предсердий в желудочки с координированным атриовентрикулярным сокращением дает основание считать, что это атриовентрикулярная блокада высокой степени, а не полная, несмотря на то, что все остальные сокращения говорят о синусовом ритме предсердий, независимом от замещающего идиовентрикулярного ритма желудочков
Когда частота сокращений желудочков выше 60 в минуту, несмотря на наличие независимой друг от друга деятельности предсердий и желудочков (атриовентрикулярная диссоциация), ритм не считается результатом полной атриовентрикулярной блокады. В таких случаях имеет место ускоренное образование импульсов в атриовентрикулярном узле или эктопическом очаге в желудочках, и говорят об узловой тахикардии с атриовентрикулярной диссоциацией, или о желудочковой тахикардии с атриовентрикулярной диссоциацией.
Иногда полная атриовентрикулярная блокада ввиду того, что желудочковые комплексы деформированы, как при блокаде ножек пучка Гиса, может затушевать электрокардиографические признаки инфаркта миокарда и очаговой ишемии миокарда.
Не всегда легко распознать интермиттирующую форму полной атриовентрикулярной блокады как причину частых приступов синкопе. Появление их у пожилых людей, в возрасте старше 60 лет, особенно у мужчин, всегда должно вызывать сомнение на наличие интермиттирующей атриовентрикулярной блокады. Наличие атриовентрикулярной блокады первой и второй степени, блокады ножек пучка Гиса или данных о перенесенных в прошлом приступах потери сознания, когда нельзя нащупать пульс, вызывает подозрение на интермиттирующую полную атриовентрикулярную блокаду. При дифференциальном диагнозе следует исключить ряд других причин, которые могут вызвать синкопе, например, сверхчувствительность каротидного синуса, ортостатический коллапс, стеноз аортального клапана, гипогликемию, тахикардию или медленный узловой ритм. У пожилых больных с атеросклерозом недостаточное орошение мозга кровью может быть вызвано медленной деятельностью сердца, без полной атриовентрикулярной блокады. При подозрении на интермиттирующую атриовентрикулярную блокаду больного следует госпитализировать и подвергнуть продолжительному электрокардиографическому контролю. В последние годы эти состояния диагностируются благодаря продолжительной регистрации электрокардиограммы на магнитной пленке. К больному, находящемуся на обычном для него режиме психической и физической активности, подключают портативный магнитофон, непрерывно регистрирующий электрокардиограмму. После регистрации в течение нескольких часов электрокардиограмму воспроизводят и записывают.
Прогноз зависит от основного заболевания, частоты желудочковых сокращений и состояния миокарда.
Лечение. С терапевтической точки зрения полную атриовентрикулярную блокаду можно распределить в три группы:
1. Бессимптомная полная атриовентрикулярная блокада
2. Хроническая или интермиттирующая полная атриовентрикулярная блокада, вызывающая нарушения гемодинамики:
а. Мозговые — приступы синкопе (синдром Морганьи—Эдемса—Стокса)
б. Сердечные — сердечная недостаточность
3. Острые, преходящие формы полной атриовентрикулярной блокады при свежем инфаркте миокарда, интоксикации наперстянкой, миокардите, после операций на сердце
Бессимптомные формы атриовентрикулярной блокады не нуждаются в лечении. К ним относится сравнительно небольшая часть больных, у которых эта блокада или врожденная, или приобретенная в молодом возрасте, в сочетании с замещающим узловым ритмом при частоте желудочковых сокращений 50—60 в минуту. Такие больные подлежат диспансеризации и систематическому контролированию. При частоте желудочковых сокращений ниже 40 в минуту и расширенных комплексах QRS рекомендуется применение постоянного искусственного электрокардиостимулятора, несмотря на бессимптомное течение. Это проводят с целью профилактики и предупреждения внезапной сердечной смерти.
Хроническая и интермиттирующая атриовентрикулярная блокада с явлениями со стороны мозга подлежат медикаментозному лечению и применению искусственного электрокардиостимулятора. К медикаментозному лечению прибегают, когда по той или иной причине нельзя провести эффективного лечения электрокардиостимулятором, или же в период подготовки к его применению.
Наиболее подходящим лечением является продолжительное пероральное лечение симпатомиметиками. Они не могут снять полной атриовентрикулярной блокады, но могут повысить автоматизм идиовентрикулярного желудочкого центра и поддерживать оптимальную частоту желудочковых сокращений. Важно не допустить появления побочных явлений — экстрасистол, желудочковой тахикардии, мерцания желудочков. Дозирование симпатомиметиков весьма индивидуальное. Оптимальная доза изменяется у одного и того же больного в разные периоды его болезни. Рекомендуется до начала лечения симпатомиметиками испытать в больничной обстановке, под непрерывным электрокардиографическим контролем, реакцию больного к внутривенной капельной инфузии изопреналина, соотв. орципреналина. Если будет достигнута частота желудочковых сокращений 50— 60 в минуту, без появления желудочковых экстрасистол, можно переходить на пероральное лечение. Для этой цели подходят орципреналин (алупент), который хорошо всасывается в желудочко-кишечном тракте и поэтому таблетки глотают, или изопреналин (алудрин, изопротернол, исупрел, протернол), хорошо всасывающийся только слизистой по лости рта и поэтому его следует класть под язык. В последнее время предпочитаются препараты изопреналина пролонгированного действия (савентрин). Средняя суточная доза алупента — 4—6 таблеток по 20 мг (всего 80—120 мг). Начинают с низкой дозы, которую постепенно увеличивают до достижения желаемого эффекта. При появлении желудочковых экстрасистол дозу следует уменьшить, так как существует опасность наступления мерцания желудочков. Средняя суточная доза изопреналина, применяемого под язык, — 4—8 раз по 1/2 до 1 лингветты (10—20 мг). Начальная доза савентрина (препарата пролонгированного действия) — 2 таблетки (60 мг), каждые 8 часов. Как разовую дозу, так и число приемов, увеличивают до достижения удовлетворительной частоты желудочковых сокращений. Максимальная суточная доза 720 мг, распределенная на приемы через каждые два часа. Часто отмечаются побочные явления — эктопические аритмии желудочков, рвота. По мнению Stock, 40—48% больных с полной атриовентрикулярной блокадой можно успешно лечить савентрином.
При отсутствии изопреналина или орципреналина можно попытаться лечить эфедрином, в дозах 30—50 мг, каждые 4—6 часов. Сочетание эфедрина с атропином подходяще для перорального лечения, но удовлетворительные результаты отмечаются в очень редких случаях.
В настоящее время общепрнзнано, что при хронической полной атриовентрикулярной блокаде, вызывающей приступы синкопе, наиболее эффективным лечением является постоянная электрокардиостимуляция. Большинство авторов с большим опытом применения этого способа лечения считает, что даже один единственный приступ синдрома Морганьи—Эдемса—Стокса является показанием к использованию электрокардиостимулятора, так как каждый приступ может быть последним, фатальным для жизни больного Необходимость применения искусственного водителя ритма становится eщё большей, когда медикаментозным лечением не удается достичь оптимальной частоты желудочковых сокращений и предотвратить приступы потери сознания. Использовать электрокардиостимулятор необходимо и у больных со склонностью к частым желудочковым экстрасистолам, приступам желудочковой тахикардии и мерцанию желудочков. Показания и методика лечения искусственным водителем ритма подробно описаны в соотвествующей главе.
Лечение хронической полной атриовентрикулярной блокады, сочетающейся с сердечной недостаточностью, но без приступов синдрома Морганьи—Эдемса—Стокса проводится по общим принципам лечения препаратами наперстянки и салуретиками.Чтобы увеличить частоту желудочковых сокращений и минутный объем, в таких случаях уместно проводить длительное лечение изопреналином, орципреналином или Э(|)едрином. Если медикаментозное лечение не уменьшит сердечную недостаточность, необходимо провести электрокардиостимуляцию. Результаты лечения при помощи искусственного водителя ритма в этой группе больных менее удовлетворительны, чем в группе без сердечной недостаточности.
Лечение острых, преходящих форм полной атриовентрикулярной блокады при инфаркте миокарда и интоксикации препаратами наперстянки рассматривается в соответствующих главах. Лечение полной атриовентрикулярной блокады при других острых состояниях, миокардитах, операциях и др. такое же, как и при остром инфаркте миокарда.
Оправдано применение кортикостероидов при лечении острых форм полной атриовентрикулярной блокады высокой степени. Оно нередко дает хорошие результаты. Предпочитают вводить внутривенно гидрокортнзон в начальных дозах 200 мг, а затем по 100 мг каждые 6 часов на протяжении примерно одной недели, или предннзолон 40—60 мг в день через рот. Полагают, что кортнкостероиды способствуют ускорению рассасывания отека и прекращению воспалительных изменений в области атриовентрикулярной системы. В таких случаях, вероятно, роль играет также и гипокалиемическое действие кортикостероидов. Не оправдано лечение хронических с}юрм полной атриовентрикулярной блокады кортикостерондными препаратами.
Значение салуретических средств в лечении полной атриовентрикулярной блокады еще не уточнено. Имеются наблюдения, указывающие на то, что понижение уровня калия в сыворотке приблизительно на 1 мэкв/л может вызвать улучшение атриовентрикулярной проводимости и учащение сокращений желудочков с прекращением или урежением приступов потери сознания. С этой целью применяют хлортиазид по 1/2—1 г в день или какой-либо другой салуретик в течение продолжительного периода времени, но под контролем уровня калия в сыворотке крови.
При полной атриовентрикулярной блокаде абсолютно противопоказано применение хиниднна, прокаипамида, лидокаина, аймалина и бета-блокаторов, так как они могут вызвать торможение автоматизма желудочкового центра и стать причиной возникновения асистолии. Полная атриовентрикулярная блокада является противопоказанием для лечения калием.
СИНДРОМ МОРГАНЬИ — ЭДЕМСА — СТОКСА
Синдром Морганьи—Эдемса—Стокса проявляется приступами потерн сознания с подергиванием мускулатуры или без него при острых нарушениях сердечного ритма, когда ударный объем внезапно уменьшается до такой степени, что вызывает тяжелую ишемию мозга. Этот синдром является клиническим проявлением внезапного прекращения эффективной сердечной деятельности и наблюдается при желудочковой асистолии и трепетании и мерцании желудочков. Резкое снижение сердечного выброса ниже критической величины, равной 2 литрам в минуту, может быть вызвано как сильно замедленной или прекратившейся деятельностью желудочков, так и очень резким повышением их активности. В зависимости от характера нарушения ритма, обусловившего появление синдрома Морганьн—Эдемса—Стокса, различают три патогенетические формы его:
1. Олиго- или асистолическую (брадикардическую, адинамическую)
2. Тахисистолическую (тахикардическую, динамическую)
3. Смешанную
Дата добавления: 2016-07-11; просмотров: 2162;











