Электрокардиограмма
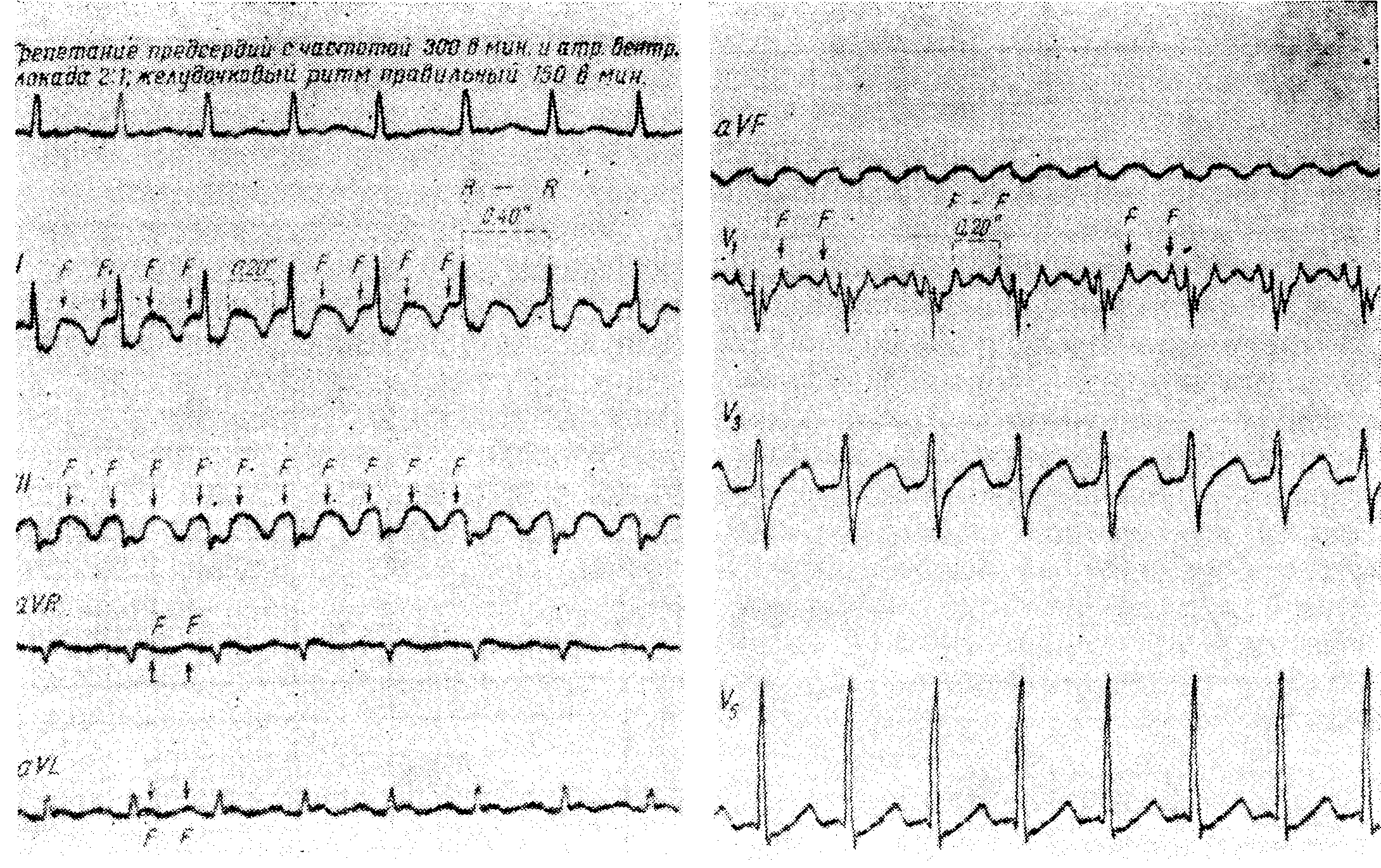
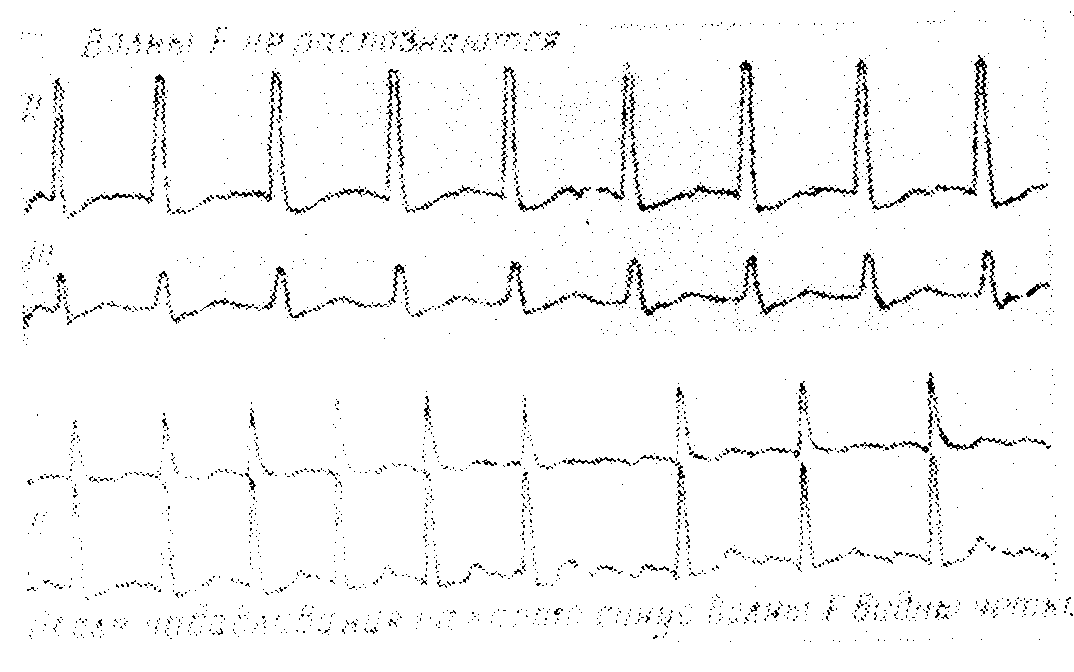
Волны трепетания, FFFF — волны, расположенные на равных интервалах близко друг к другу, с частотой 220—350 в минуту, одинаковой высоты, ширины и формы
Отсутствуют изоэлектрические интервалы, и таким образом волны трепетания образуют непрерывную волнообразную кривую
Типичная форма волн F — „пилообразная форма". Восходящее колено крутое, а нисходящее спускается постепенно полого вниз и переходит без изоэлектрического интервала в крутое восходящее колено следующей волны F
Почти всегда наблюдается частичная атриовентрикулярная блокада различной степени, чаще всего 2:1
Форма и ширина желудочковых комплексов обычно нормальные. Вследствие наслаивания волн F желудочковые комплексы, особенно интервал ST и волна Т, деформируются
Интервалы R—R могут немного отличаться но длине и при постоянной атриовентрикулярной блокаде
Основное значение для электрокардиографического диагноза имеет определение волн F с их типичной формой и правильным ритмом. Направление этих волн обусловливается местом эктопического очага в предсердиях. Волны F положительны в I, II и III отведениях при высоком расположении и отрицательны во II и III отведениях при низком расположении очага в предсердиях.
Типичная форма волн F, „пилообразная", создается волной предсердной реполяризации (волной Та), которая становится все большей по мере учащения предсердных сокращений. Направление волны предсердной реполяризации обратно направлению волны F и идет непосредственно после нее. При частоте сокращений предсердий около 300 в минуту амплитуда волны Та становится равной амплитуде волны F, и изоэлектрический интервал исчезает. Таким образом создается их типичная „пилообразная форма".
Волны трепетания чаще всего хорошо выражены во II, III и aVF отведениях {обыкновенная форма). Редко волны F лучше выражены в I или I и aVL отведениях (редкая форма). Грудные отведения Vi, 3 и особенно V3R и V4R имеют большое значение для регистрации волн F, которые показывают различную картину. Форма волн F в грудных отведениях может быть одинаковой с формой волн F в стандартных отведениях или с их зеркальным изображением, а иногда в грудных отведениях они имеют вид острых положительных мелких зубчиков с изоэлектрическим интервалом между ними. Самое большое диагностическое значение для уточнения волн F имеют пищеводные отведения электрокардиограммы, регистрируемой на уровне предсердий. На ней волны трепетания видны лучше всего. Ритм и частота сокращений желудочков зависят от степени и постоянства атриовентрикулярной проводимости. При постоянной степени атриовентрикулярного проведения — 1:1, 2:1, 3:1, 4:1 — ритм правильный, а при частой смене степени атриовентрикулярной проводимости — неправильный.
Трепетание предсердий с атриовентрикулярной проводимостью 1 :1
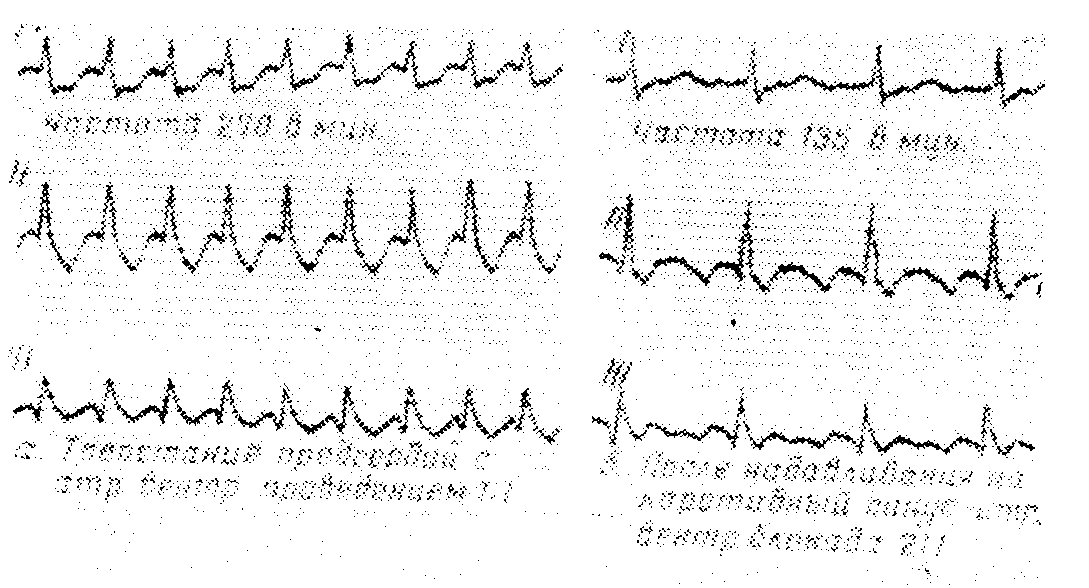
Встречается исключительно редко. Наблюдается у детей после физических усилий, при лечении трепетания предсердий хинидином или аймалином. Каждой волне F соответствует один желудочковый комплекс. Обнаруживается тахикардия с правильным ритмом более 220 ударов в минуту всегда в виде коротких приступов и поэтому ее трудно отличить от предсердной пароксизмальной тахикардии.
Часто развивается желудочковая аберрация с уширенными, деформированными комплексами QRS', вследствие чего отличить ее от желудочковой тахикардии очень трудно. Волны F обычно нельзя различить. Значение для диагноза имеют высокая частота желудочковых сокращений, несвойственная предсердной и желудочковой пароксизмальной тахикардии, а также и вагусные пробы, вызывающие атриовентрикулярную блокаду, и тем самым делающие видимыми волны F.
Трепетание предсердий с атриовентрикулярной проводимостью 2:1

Трепетание предсердий с частотой 354 в минуту
Это наиболее частая степень атриовентрикулярной проводимости перед началом лечения наперстянкой. За каждой второй волной F следует один желудочковый комплекс. Частота волн F обычно 300—360 в минуту, а частота желудочкового ритма, остающегося правильным, вдвое меньше — 150—180 в минуту
Трепетание предсердий с атриовентрикулярной проводимостью 3:1, 4:1 и т.д.
Такие степени атриовентрикулярной проводимости появляются после лечения препаратами наперстянки
После каждой третьей, соответственно после каждой четвертой волны F, следует желудочковый комплекс. Ритм сокращения желудочков правильный, частота — 75—120 в минуту. Трепетание предсердий с атриовентрикулярной проводимостью 4: 1 занимает второе место по частоте.
Трепетание предсердий с самой высокой степенью атриовентрикулярной блокады (5:1, 6:1 и др.) или с полной атриовентрикулярной блокадой встречается исключительно редко. Оно сопровождается брадикардией с частотой менее 50 ударов в минуту. В таких случаях имеет место трепетание предсердий с предшествующей атриовентрикулярной блокадой и (пли) действием препаратов наперстянки.
Трепетание предсердий с полной аритмией желудочков
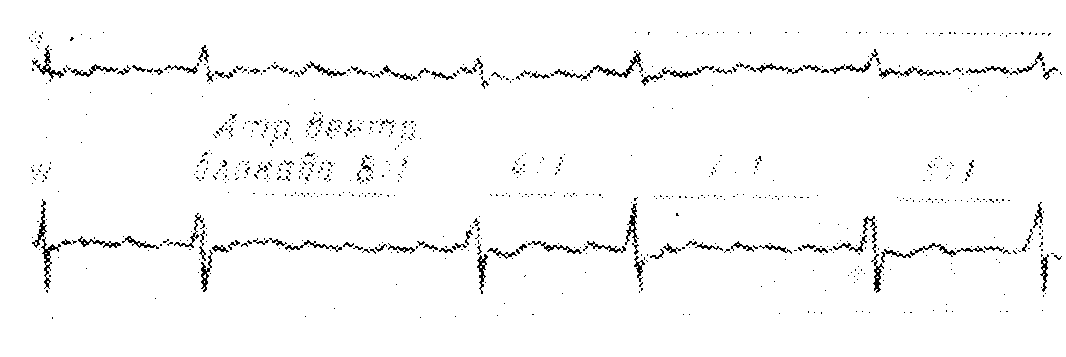
Когда степень атриовентрикулярной проводимости непрерывно изменяется, ритм желудочковых сокращений становится неправильным. Интервалы R—R различной длины и между отдельными комплексами QRS находится различное число волн F.
Трепетание предсердий с бигеминией желудочковых сокращений
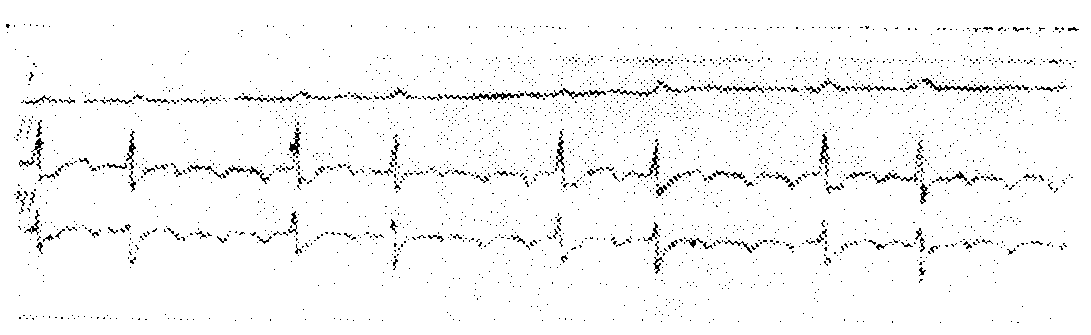
В редких случаях, когда перемены степени атриовентрикулярной блокады наступают периодически, после каждого второго сокращения желудочков обнаруживаются группы, состоящие из двух желудочковых комплексов, разделенные друг
от друга одной более длинной диастолической паузой, соответствующей более высокой степени атриовентрикулярной блокады. В отличие от бигеминии при экстрасистолах в таком случае говорят о „псевдобигеминии".
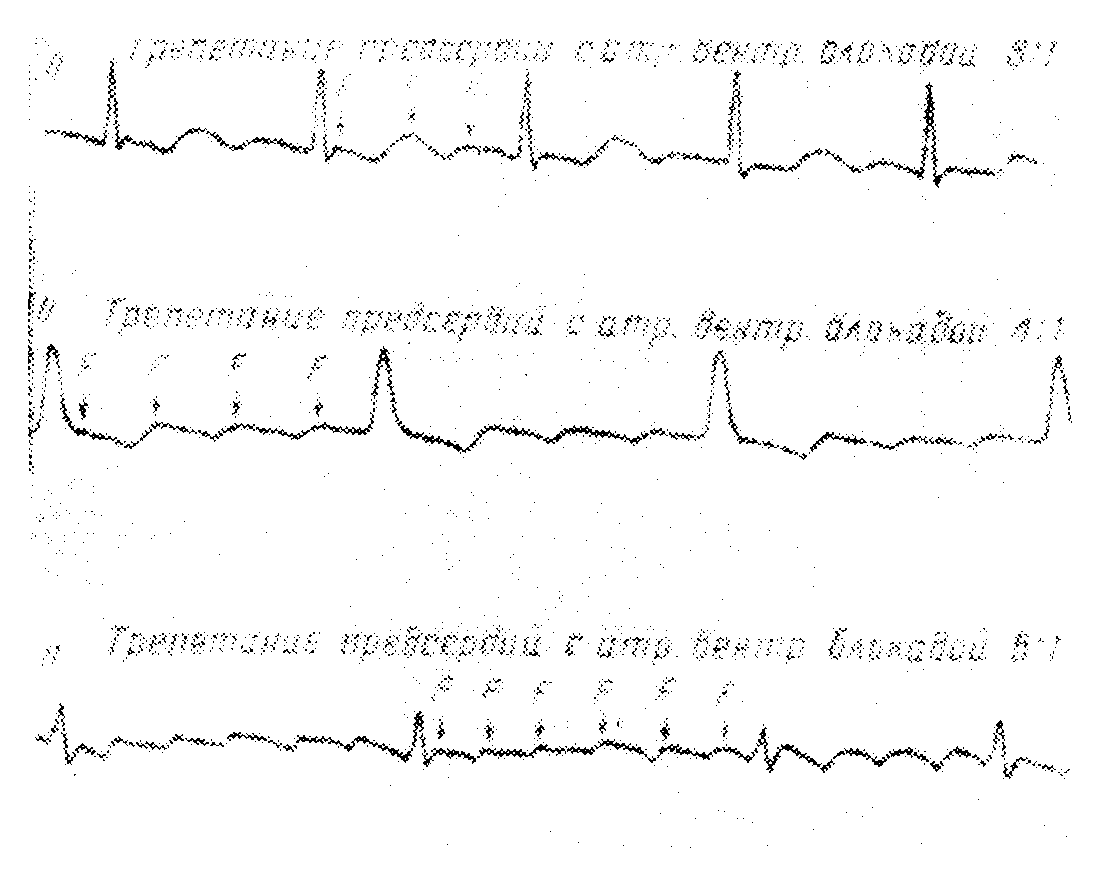
Трепетание предсердий с уширенными и деформированными комплексами QRS в результате функциональной или постоянной блокады ножек пучка Гиса, или синдрома WPW

Функциональная блокада ножек пучка Гиса, или желудочковая аберрация, наступает при трепетании предсердий со значительной тахикардией (атриовентрикулярная проводимость 2:1, 1:1). Комплексы QRS деформированы и уширены. После урежения желудочковых сокращений при функциональной блокаде ножек пучка Гиса форма желудочковых комплексов становится нормальной. Аберрантные желудочковые комплексы чаще всего имеют форму блокады правой ножки пучка Гиса с конфигурацией rSR' в отведении V,
Постоянная, предшествующая трепетанию предсердий блокада ножек пучка Гиса, или синдрому WPW, доказывается при сравнении электрокардиограмм, полученных перед и после приступа трепетания предсердий. Когда волны V недостаточно хорошо видны, отличить эти случаи от желудочковой пароксизмальной тахикардии трудно удается. Лучше всего выявляются волны F в пищеводных отведениях.
Трепетание предсердий с отсутствием волн F
При атриовентрикулярной блокаде 2:1 или 1:1 волны F могут не быть видимыми, особенно в стандартных отведениях. Очень часто волна F, расположенная перед желудочковым комплексом, сливается с ним и тогда очень трудно различить трепетание предсердий от предсердной пароксизмальной тахикардии и от синусовой тахикардии. Электрокардиограмма, полученная после вагусной пробы или внутривенного введения импулы аймалина, имеет большое значение для диагноза, так как степень атриовентрикулярной блокады увеличивается, частота желудочковых сокращений замедляется и можно хорошо распознать волны F
Дифференциальный диагноз. В большинстве случаев диагноз трепетания предсердий можно поставить только на основании электрокардиографического исследования. Существует три самых главных диагностических критерия трепетания предсердий: 1. Частота сокращений предсердий (волны F) около 300 в минуту. 2. Правильный ритм сокращений предсердий. 3. Наличие характерных пилообразных волн F во II и III отведениях при отсутствии изоэлектрического интервала.
Трепетание предсердий следует отличать от синусовой тахикардии, пароксизмальной, предсердной и узловой тахикардии, мерцания предсердий и желудочковой тахикардии. Кроме того, следует иметь в виду и некоторые электрокардиографические артефакты, обусловленные сокращением мышцы, дрожанием, трепетанием диафрагмы, которые могут напоминать волны F при трепетании предсердий.
Приведем самые важные дифференциально-диагностические критерии между трепетанием предсердий и синусовой тахикардией.
| Признаки | Синусовая тахикардия | Трепетание предсердий с атриовентрикулярной проводимостью 2:1 |
| Этиология | Экстракардиальные причины, чаще всего при здоровом сердце | Почти всегда органическое заболевание сердца |
| Начало и конец | Постепенные начало и конец | Часто приступообразное, с внезапным началом и концом |
| После физических усилий или орто-статической пробы | Постепенное учащение сердечной деятельности | Ритм и частота сердечной деятельности не изменяются, но иногда наступает скачкообразное ускорение |
| Аритмия не появляется | Появление аритмии указывает на трепетание предсердий | |
| Венозный пульс | Разница между венозным и артериальным пульсом отсутствует | Частота пульсаций шейных вен в 2 или 3 раза больше, чем артериального пульса |
| После вагусных проб | Постепенное замедление сердечной деятельности | Во время пробы сердечная деятельность внезапно замедляется, частота которой в 2 или 3 раза ниже исходной. После окончания пробы частота сердечной деятельности^ возвращается к исходным величинам |
| ЭК Г после вагус-ной пробы | Сердечная деятельность замедляется и волны Р видны лучше | Степень атриовентрикулярной блокады повышается, желудочковые сокращения урежаются и становятся видимыми волны F |
Случаи трепетания предсердий с высокой степенью атриовентрикулярной блокады (3:1, 4:1 и т. д.), сопровождаемые правильной и неучащенной сердечной деятельностью, обычно остаются клинически не подозреваемыми и их отличают от правильного синусового ритма только при помощи электрокардиограммы.
Дифференциально-диагностические критерии между трепетанием предсердий и наджелудочковой пароксизмальной тахикардией
| Признаки | Наджелудочковая пароксизмальная тахикардия | Трепетание предсердий с атриовентрикулярной проводимостью 2: 1 или 1 : 1 |
| Возраст | Преимущественно у молодых людей | Преимущественно у пожилых людей |
| Этнология | Экстракардиальные причины у лиц со здоровым сердцем | Почти всегда органическое заболевание сердца |
| Признаки | Наджелудочковая пароксизмальная тахикардия | Трепетание предсердий с атриовентрикулярной проводимостью 2:1 ил и 1:1 |
| Начало и конец | Отчетливые и четко уловимые | Очень часто не ощущаются ясно больными |
| Течение | Почти всегда приступообразное Как правило, приступы длятся минутами или часами | Стойкие формы встречаются не очень редко Очень часто значительная продолжительность |
| После физических усилий | Ритм и частота сердечной деятельности остаются без изменения | Обычно также остаются без изменения Иногда внезапное ускорение (в 2—3 раза более частое) Иногда возникает аритмия |
| Вагусные пробы | Закон „все или ничего" Приступ прекращается или частота не изменяется | Сердечная деятельность временно замедляется при проведении пробы и затем снова возвращается к исходной величине |
| Шейные вены | Пульсации шейных вен и артериальный пульс ритмичные, с одинаковой частотой | Частота пульсаций шейных вен в 2 или 3 раза больше ; частоты артериального пульса |
| Электрокардиограмма | Частота эктопических волн Р' меньше 220 в минуту Конфигурация волн Р' не типична Наличие изоэлектрического интервала Обычно отсутствует атриовентрикулярная блокада | Частота волн F более 220 в минуту, в большинстве случаев около 300 в минуту Типичная „пилообразная" форма волн F Изоэлектрический интервал отсутствует Почти всегда налицо атриовентрикулярная блокада. В 70% случаев блокада 2:1 |
| Электрокардиограмма после раздражения блуждающего нерва | Приступ купируется или частота сокращений желудочков не изменяется | Желудочковая деятельность замедляется, но трепетание предсердий не прекращается. Волны F становятся хорошо видимыми |
Дифференциальный диагноз между предсердной тахикардией с атриовентрикулярной блокадой и трепетанием предсердий имеет существенное значение, так как трепетание предсердий очень редко бывает проявлением интоксикации препаратами наперстянки и требует эффективного применения препаратов наперстянки или электроимпульсного лечения, тогда как предсердная тахикардия с атриовентрикулярной блокадой очень часто является выражением интоксикации препаратами наперстянки и требует отмены гликозидов наперстянки, а электроимпульсное лечение при ней противопоказано. Самым важным дифференциально-диагностическим симптомом является частота эктопических сокращении предсердий, составляющая 300 ± 50 при трепетании предсердий. При трепетании предсердий отсутствуют изоэлектрические интервалы между предсердными сокращениями, и волны F переходят одна в другую.
Дифференциально-диагностические электрокардиографические критерии между предсердной тахикардией с атриовентрикулярной блокадой и трепетанием предсердий
| Признаки | Предсердная тахикардия с атриовентрикулярной блокадой | Трепетание предсердий |
| Частота эктопических сокращений предсердий в минуту | 150—220 | 220—360 (обычно 300) |
| Изоэлектрический интервал между предсердными эктопическими волнами | Налицо | Отсутствует—волны F переходят одна в другую |
| Интервал P'—R или F—R | Удлиненный | Нормальный |
Случаи трепетания предсердий с деформированными и уширенными желудочковыми комплексами из-за наличия желудочковой аберрации и постоянной блокады ножек пучка Гиса, или синдром WPW, трудно отличить от пароксизмальной желудочковой тахикардии. Более существенное значение имеют пищеводные отведения н электрокардиограмма после вагусных проб. Сердечная деятельность при трепетании предсердий урежается и волны F становятся более видимыми, тогда как при желудочковой тахикардии не изменяются ни частота сердечной деятельности, ни электрокардиограмма. Следует помнить, что, хотя н редко, трепетание предсердий может сочетаться или перейти в желудочковую тахикардию.
Трепетание предсердий с быстрыми изменениями степени атриовентиркулярной блокады клинически нельзя отличить от абсолютной аритмии при мерцании предсердий. Диагноз решает электрокардиограмма, особенно полученная после раздражения блуждающего нерва. Форма, размеры и ширина волн F одинаковые, и интервалы между ними совершенно равны, тогда как у волн мерцания предсердий fff наблюдаются обратные соотношения. Встречаются также переходные формы с одновременным наличием трепетания и мерцания предсердий.
Течение. Трепетание предсердий обнаруживает выраженную склонность к приступообразному течению. Условно принято говорить о стойкой, хронической форме, когда трепетание предсердий длится более двух недель. Трепетание предсердий раньше или позже переходит в мерцание. Прогноз зависит от характера основной болезни сердца, длительности трепетания предсердий, частоты сокращений желудочков и эффективности лечения. При неучащенном желудочковом ритме прогноз хороший и трепетание может протекать без симптомов. Как правило, прогноз трепетания предсердий с учащенной сердечной деятельностью, частыми рецидивами и сердечной недостаточностью, серьезный.
Лечение. Трепетание предсердий с учащенной сердечной деятельностью всегда подлежит лечению успокаивающими средствами, препаратами наперстянки, хинидином или электрической дефибрилляцией. Существенное значение имеет лечение основного заболевания и устранение провоцирующих факторов.
Применяемые при лечении трепетания предсердий средства можно систематизировать следующим образом:
| Средства первом ряда | 1. Наперстянка — 60—80% эффекта, внутривенно или перорально, быстрая или умеренно быстрая дигитализация |
| 2. Электроимпульсное лечение — 80—100% эффекта — средство выбора в спешных случаях и при отсутствии эффекта от лечения наперстянкой | |
| Средства второго ряда | 3. Хинидин — 30—50% эффекта, применяется после и во времй дигитализации, когда нельзя проводить электроимиульсное лечение |
| 4. Бета-блокаторы — при неподдающихся лечению наперстянкой случаях, в комбинации с хинидином — эффект до 80% 5. Верапамил — внутривенно | |
| Средства третьего ряда | 6. Прокаинамид — только при пароксизмальных формах, когда отсутствует эффект лечения наперстянкой, при непереносимости хинидина и при отсутствии возможности проведения электроимпульсного лечения; низкая эффективность |
| 7. Электрокардиостимуляция (правопредсердная высокочастотная электростимуляция) применяется при тяжелых, неподдающихся медикаментозному лечению случаях, когда электроимпульсное лечение противопоказано вследствие интоксикации препаратами наперстянки |
Основным медикаментозным средством лечения трепетания предсердий являетсянаперстянка. Она показана во всех случаях трепетания с учащенной сердечной деятельностью, независимо от того, имеется или нет декомпенсация сердца.
Цель заключается в замедлении желудочковых сокращений и тем самым в ликвидации или предотвращении гемодинамических нарушений, а в части случаев и в восстановлении синусового ритма.
Наперстянка оказывает три основных вида воздействий при трепетании предсердий:
1 .Замедляет проведение через атриовентрикулярный узел и тем самым уменьшает частоту сокращений желудочков
2. Повышает вагусный эффект и таким образом сокращает рефрактерный период предсердной мускулатуры и повышает частоту предсердных волн F. В значительной части случаев такое воздействие наперстянки приводит к переходу трепетания предсердий в мерцание. При нем контролирование деятельности желудочка осуществляется легче, а возможность восстановления синусового ритма посредством применения хинидина становится большей
3. Повышает сократительную способность миокарда
Лечение трепетания предсердий начинают с назначения препаратов наперстянки. Исключение из этого правила составляют только случаи с тяжелыми гемодинамическими сдвигами, требующие срочного проведения электрошокового лечения. В 70—80% случаев наперстянка вызывает переход трепетания предсердий в мерцание, урежает частоту сокращений желудочков и нередко приводит к восстановлению синусового ритма. Иногда она устраняет трепетание предсердий и восстанавливает синусовый ритм, минуя период мерцания предсердий. Наибольшей эффективностью характеризуется наперстянка при пароксизмальных формах трепетания предсердий. Чем больше давность хронических форм трепетания предсердий, тем меньше вероятность восстановления синусового ритма препаратами наперстянки.
При пароксизмальных и свежих формах трепетания предсердий, при которых частота желудочковых сокращений большая и имеются нарушения гемодинамики, лечение препаратами наперстянки проводят большими разовыми дозами в короткие сроки. Этот метод так наз. быстрой или умеренно быстрой дигитализации можно проводить, вводя препараты внутривенно или через рот.
Наиболее подходящими медикаментами для внутривенного лечения являются изоланид и дигоксин. Реже вводят дигитоксин внутривенно.
Быстрая внутривенная дигитализация (в течение суток)
Изоланид (цедиланид) по1 импуле (2 мл ==0,4 мг) каждые 4— 8 часов до получения эффекта. Общая доза для насыщения организма 1,2— 2 мг, в среднем 1,6 мг. В тяжелых случаях первая доза может быть равна 2 импулам (0,8 мг), введенным сразу внутривенно
Дигоксин — по 1 импуле (0,5мг) каждые 4—8 часов. Общая доза для насыщения 1—2,5 мг, в среднем 1,5 мг
Дигитоксин —по 1 импуле (0,25 мг) каждые 6—8 часов. Общая доза для насыщения 1—2мг, в среднем 1 мг. Вводят в вену очень медленно разведенный препарат наперстянки в 20 мл 5% раствора глюкозы. Перед применением каждой новой дозы необходимо внимательно убедиться в отсутствии признаков интоксикации препаратами наперстянки
Для перорального лечения с целью насыщения наперстянкой наиболее подходящи дигитоксии и дигоксип.
Быстрое насыщение наперстянкой (в течение суток)
Д и г и т о к с и н — 0,60 мг (30 капель дигиталина) — начальная доза, затем по 0,2 мг (10 капель дигиталина) каждые 6 часов, до достижения общей дозы 1,2—2 мг
Д и г о к с и н — 0,75—1 мг (3—4 табл. дигоксина) — начальная доза, затем по 0,5 мг (2 табл.) каждые 6 часов до достижения общей дозы 1,5—4 мг
Умеренное насыщение наперстянкой (в течение 2—3 дней) — метод выбора
Д и г и т о к с и н — 0,2 мг (10 капель дигиталина) 3 раза в день в тече-ниее 2—3 дней до достижения общей дозы 1,2—2мг
Дигоксин — 0,5 мг (2 табл. дигоксина) 3 раза в день в течение 2—3 дней до достижения общей дозы 1,5—4 мг
При трепетании предсердий значительной давности, со слегка ускоренной сердечной деятельностью и отсутствием тяжелых гемодинамических нарушений насыщение препаратами наперстянки проводят в течение одной недели, назначая на пероральный прием более низкие однократные дозы.
Медленное насыщение препаратами наперстянки (в течение 5—8 дней)
Д и г и т о к с и н — 0,1 мг (5 капель дигиталина) 3 раза в день в течение 5—8 дней, пока не наступит эффект. Общая доза для насыщения 1,2— 2 мг, в среднем 1,5 мг
Д и г о к с и н — 0,25 мг (1 табл.) 3 раза в день в течение 5—8 дней, пока не наступит эффект. Общая доза для насыщения 1,5—4 мг, в среднем 2 мг
Когда период насыщения препаратами наперстянки закончится, некоторые авторы рекомендуют отменить лечение наперстянкой. По неизвестным причинам именно в этот период может наступить восстановление синусового ритма. Большинство авторов считают, что необходимо непосредственно после насыщения перейти к поддерживающему лечению препаратами наперстянки.
Поддерживающее лечение препаратами наперстянки
Д и г и т о к с и н — 0,1 мг (5 капель дигиталина) в сутки. Суточная доза колеблется от 0,05 до 0,2 мг (3—10 капель)
Д и г о к с и н—0,25 мг (1 табл.) в день. Суточная доза колеблется от 0,125 до 0,75 мг (0,5—1,5 табл.)
Насыщение препаратами наперстянки должно поддерживать частоту сокращений желудочков в состоянии покоя около 70 в минуту.Терапевтический план после насыщения наперстянкой зависит от достигнутого результата.В этом отношении существует несколько типов дальнейшего поведения при лечении. Когда насыщение приводит к восстановлению синусового ритма, необходимо начать длительное противорецидивное лечение поддерживающими дозами наперстянки и (или) хинидина. Если в результате насыщения препаратами наперстянки трепетание предсердий перейдет в мерцание, которое задерживается несмотря на оптимальное насыщение наперстянкой, можно подумать о применении электроимпульсного лечения или хинидина для восстановления синусового ритма. Если насыщение препаратами наперстянки не может вызвать перехода трепетания предсердий в мерцание и частота желудочковых сокращений остается все еще высокой, восстановления синусового ритма можно лучше всего достичь проведением электроимпульсного лечения. Комбинированное лечение более высокими дозами наперстянки и хинидина эффективно в небольшой части таких устойчивых к лечению случаев.
При хронических формах трепетания предсердий насыщение препаратами наперстянки приводит к появлению мерцательной аритмии, но очень редко может восстановить синусовый ритм. Урегулирование хронического трепетания предсердий осуществляется электроимпульсным лечением или, реже, хинидином. Показания и противопоказания к урегулированию хронического трепетания предсердий такие же,как и при мерцательной аритмии, ввиду чего они будут описаны в соответствующем разделе.
Электроимпульс купирует трепетание предсердий и восстанавливает синусовый ритм в 80—100% случаев. Благодаря высокой эффективности и отсутствию побочных явлений, электроимпульсное лечение становится средством выбора при урегулировании пароксизмальных и хронических форм трепетания предсердий, особенно в случаях с выраженным поражением миокарда. Трепетание предсердий является наиболее чувствительной к электроимпульсу формой эктопической тахикардии. Регулирования можно достичь, применяя очень низкую степень электрической энергии.
Существует несколько вариантов тактики электроимпульсного лечения. В случаях с умеренно учащенной сердечной деятельностью и нетяжелыми гемодинамическими нарушениями, не требующими особой спешности, лечение сначала проводят препаратами наперстянки и, если не наступит восстановление синусового ритма, через 2—3 дня после прекращения лечения наперстянкой, проводят электроимпульсное лечение. При пароксизмальных формах с тяжелой патологией миокарда и сильно учащенной сердечной деятельностью, особенно при наличии сердечной недостаточности и артериальной гипотонии, электроимпульсное лечение проводят срочно, не выжидая насыщения препаратами наперстянки. При хронических формах трепетания предсердий, которые подлежат регулированию, применяют наперстянку и антикоагулянты в течение 2 недель и затем приступают к электроимпульсному лечению.
Часто повторяющиеся короткие приступы трепетания предсердий без или с умеренно выраженными гемодинамическими нарушениями, которые быстро поддаются лечению наперстянкой, не подлежат электрической дефибрилляции.
Хинидин — медикамент второго ряда при лечении трепетания предсердий. Его применяют, когда нет возможности провести электроимпульсное лечение. Он уступает место электроимпульсному лечению, обладающему доказанными преимуществами. Своим непосредственным воздействием на миокард и косвенным ваголитическим действием хинидин вызывает удлинение рефрактерного периода предсердий и вследствие этого уменьшает частоту предсердных волн F. Такой эффект может привести в конечном счете к подавлению эктопической возбудимости предсердий и восстановлению синусового ритма. Иногда при трепетании предсердий хинидин может увеличить частоту сокращений желудочков посредством своего ваголитического, ускоряющего атриовентрикулярную проводимость эффекта и замедления эктопических волн F трепетания предсердий. Чем меньше частота эктопических импульсов предсердий, тем большее число их проводится через атриовентрикулярную систему и том более ускоренной будет частота желудочковых сокращений. С другой стороны, хинидин может перевести, соотношение атриовентрикулярной проводимости из 2:1 в 1:1 и вызвать чрезвычайно сильную тахикардию со значительными нарушениями гемодинамикн. Поэтому перед лечением хинидином и одновременно с проведением его необходимо осуществлять оптимальное насыщение препаратами наперстянки. Хинидин можно начать применять непосредственно после насыщения препаратами наперстянки или спустя 1—2 недели после насыщения на фоне поддерживающего лечения наперстянкой и антикоагулянтами. Эффективность хинидина выше всего, когда предшествующим насыщением препаратами наперстянки трепетание предсердий переведено в мерцание. Иногда хинидин снова вызывает переход мерцания в трепетание предсердий, и лишь после этого может наступить восстановление синусового ритма. Хинидин восстанавливает синусовый ритм в 30—50% случаев трепетания предсердий.
В настоящее время применяются сравнительно более низкие дозы хинидина в течение короткого периода времени при проведении частого электрокардиографического контроля и при постельном режиме больного. Назначают хинидина сульфат по 0,2—0,4 г каждые 2—3 часа до общей суточной дозы 1,6—2, редко 2,5 г в течение одного, при необходимости—двух дней. Лечение прекращают при отсутствии эффекта или возникновении токсических явлений. Лечение хинидином в суточной дозе выше 2,5 г и при продолжительности приема более 2 дней часто приводит к токсическим явлениям и повышает риск возникновения мерцаний желудочков.
Больные с наличием сердечной недостаточности, внутрижелудочковой блокады, активного эднокардита и миокардита, тяжелого поражения миокарда или существующего больше года трепетания предсердий и сильно расширенного сердца не подлежат лечению хинидином. В таких случаях для лечения применяют препараты наперстянки. Если необходимо восстановить синусовый ритм, наиболее подходящим методом является электроимпульсное лечение.
Этапы лечения трепетания предсердий препаратами наперстянки и хинидином
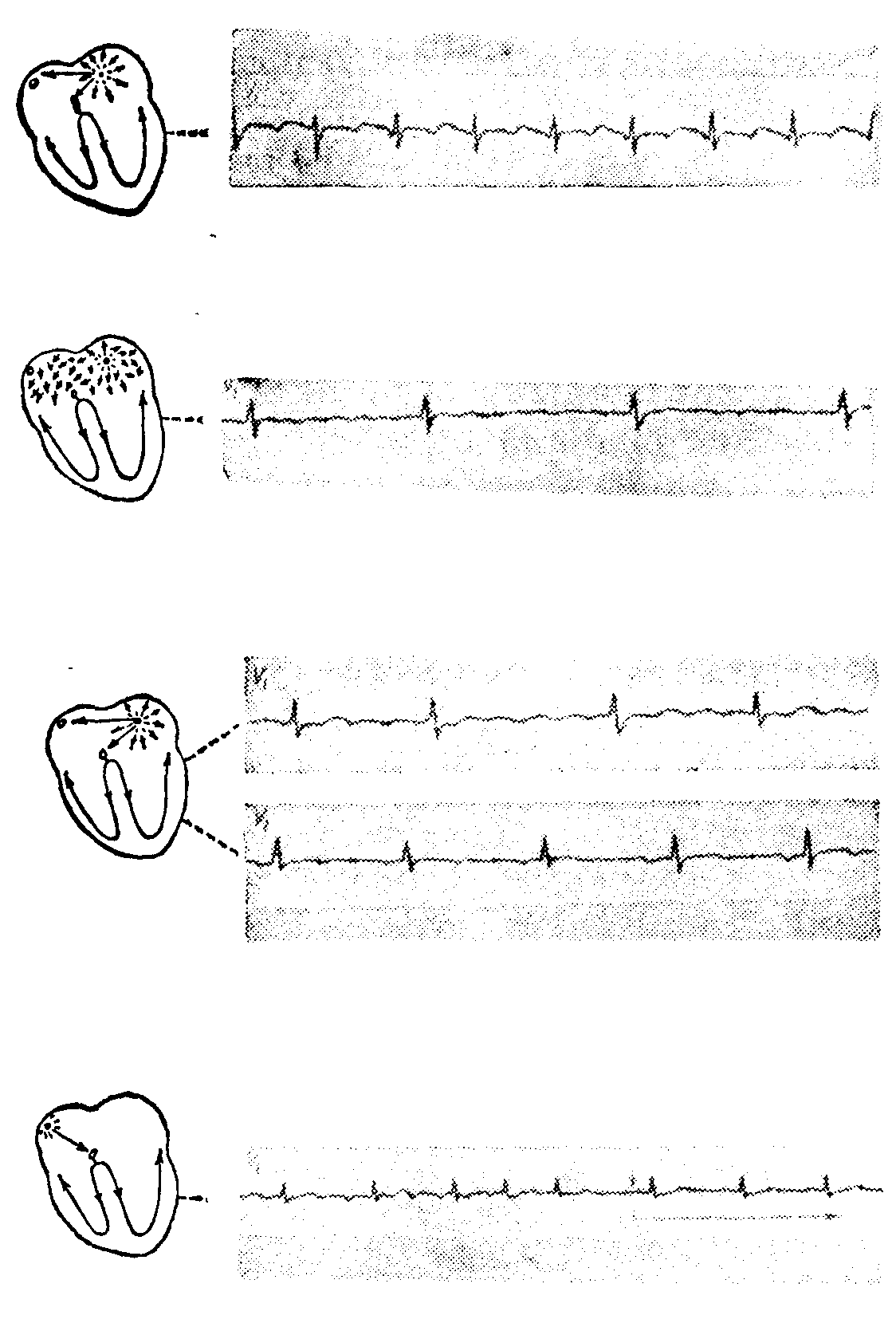
Перед лечением налицо трепетание предсердий с атриовентрикулярной блокадой 2:1. Частота предсердных сокращений—316 в минуту, а желудочковых сокращений — 158 в минуту (рис. 121 а)
После насыщения препаратами наперстянки наступает мерцание предсердий. Сокращения желудочков замедлены примерно до 60 в минуту (рис. 121 б)
Во время лечения первыми дозами хинидина мерцание предсердий снова переходит в трепетание. Частота сокращений предсердий — 335 в минуту, но вследствие блокирующего действия наперстянки на атриовентрикулярный узел наступает блокада с соотношением 4:1 и 5:1 и в результате этого сокращения желудочков становятся в среднем 80 в минуту (рис. 121 в)
Во время дальнейшего лечения хинидином задерживается трепетание предсердий, но сокращения их уменьшаются до 200 в минуту. Атриовентрикулярная блокада 2:1, а частота сокращений желудочков 100 в минуту. В конце лечения восстанавливается синусовый ритм (рис. 121 г)
Бета-блокаторы (пропранолол, алпренолол) вызывают подобное хинидину действие и удлиняют рефрактерный период предсердной мышцы. Они замедляют частоту эктопических предсердных импульсов F и могут вызвать восстановление синусового ритма. Если насыщение препаратами наперстянки не приведет к оптимальному замедлению сердечной деятельности и восстановлению синусового ритма, значительный брадикардический эффект можно вызвать прибавлением бета-блокаторов, принимаемых перорально или, реже, вводимых внутривенно.
Сочетание наперстянки с бета-блокатором повышает возможность восстановления синусового ритма. После насыщения препаратами наперстянки можно применять сочетание хинидина с пропранолом в соответственно более низких дозах каждого из этих лекарств. Таким образом можно осуществить восстановление синусового ритма примерно в 80% случаев.
Пропранолол (обзидан). Пероральная доза составляет 10—20 мг 3—6 раз в день, или вводится по 0,5—1 мг медленно внутривенно через интервалы в 3—5 минут, до общей дозы 5 мг.
Верапамил в дозе 5—10 мг внутривенно замедляет атриовентрикулярную проводимость и уменьшает частоту сокращений желудочков, а нередко купирует приступообразные формы трепетания предсердий и восстанавливает синусовый ритм.
Подходящей считают комбинацию его с наперстянкой или хинидином.
Прокаинамид эффективен в очень редких случаях хронического мерцания предсердий, вследствие чего его не применяют при этом заболевании. Он показан только при пароксизмальных формах, когда отсутствует эффект хинидина или имеются противопоказания к его применению и нет возможности для проведения электроимпульсного лечения.
Аймалин, дифенилгидантиин и лидокаин не подходящи для лечения трепетания предсердий. Подобно хинидину, аймалин может ускорить атриовентрикулярную проводимость, переведя ее из соотношения 2:1 в 1:1, и тем самым вызвать высокую степень тахикардии с ухудшением гемодинамики.
Электростимуляция правого предсердия. Очень редко, при неподдающихся медикаментозному лечению случаях, значительных гемодинамических сдвигах и наличии опасности для применения электроимпульсного лечения (интоксикация препаратами наперстянки) можно прибегнуть к временному использованию искусственного водителя ритма (электрокардиостимулятора). Электрод-зонд вводят через вену в правое предсердие. Электрическую стимуляцию осуществляют при силе импульсов 10 мА и частоте 180 или больше в минуту. В отличие от электроимпульсного лечения при электрокардиостимуляции нет необходимости в анестезии.
Когда трепетание предсердий сопровождается артериальной гипотонией, необходимо применятьсимпатомиметики — норадреналин, метараминол или мефентермин.
Следует учитывать, что, хотя и очень редко, трепетание предсердий может быть проявлением интоксикации препаратами наперстянки. При подозрении на его наличие необходимо отменить препараты наперстянки. Электроимпульсное лечение противопоказано. Для лечения назначают хлорид калия, дифенилгидантиин и бета-блокаторы.
Трепетание предсердий при свежем инфаркте миокарда, когда налицо значительная тахикардия, артериальная гипотония и сердечная недостаточность, требует электроимпульсного лечения. В случаях, не требующих спешности, когда отсутствуют выраженные гемодинамические сдвиги, осторожно, умеренно быстро проводят насыщение изоланидом или дигоксином, вводя их внутривенно. При отсутствии эффекта лечения препаратами наперстянки и при отсутствии возможности проведения электроимпульсного лечения можно осуществить комбинированное лечение наперстянкой и хинидином или наперстянкой и бета-блокатором. При непереносимости хинидина можно попробовать лечение прокаинамидом. Дозы наперстянки, хинидина и бета-блокаторов при свежем инфаркте миокарда, особенно в первые несколько дней, должны быть ниже обычных. Общая доза внутривенного насыщения изоланидом 1,2 мг, а дигоксином —1 мг. Пропранолол (обзидан) назначается в суточной дозе 40-80 мг, а хинидин-—0,8—1,4 г.
Лечение для предупреждения рецидивов трепетания предсердий. Трепетание предсердий представляет собой форму эктопической тахикардии с выраженной склонностью к рецидивам. Поэтому, независимо от способа прекращения трепетания предсердий и восстановления синусового ритма, необходимо проводить длительное противорецидивное лечение.
Противорецидивное лечение включает в себя лечение и устранение основного заболевания и предрасполагающих факторов, как и длительное лечение антиаритмическими средствами. Комбинированное лечение поддерживающими дозами наперстянки и хинидином в дозе 0,6—1,2 г в сутки является наиболее подходящей медикаментозной противорецидивной терапией. При отсутствии успеха можно применять хинидин и бета-блокатор или, еще лучше, тройную комбинацию — наперстянку, хинидин и бета-блокатор. При непереносимости хинидина его можно заменить прокаинамидом.
Несмотря на продолжительное медикаментозное лечение, трепетание предсердий часто рецидивирует. Спус
Дата добавления: 2016-07-11; просмотров: 2519;











