ПРЕДСЕРДНАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ
Предсердная пароксизмальная тахикардия наиболее частая форма всех пароксизмальных тахикардии (80—90% случаев). Она встречается в любом возрасте, но чаще всего у лиц от 20 до 40 лет, почти одинаково у лиц обоего пола.
Механизм.Предсердная пароксизмальная тахикардия является результатом импульсов, быстро и ритмично исходящих с частотой 160—220 в минуту из эктопического очага возбуждения, расположенного в предсердной мышце (см. рис. 87а). Как правило, отсутствует атриовентрикулярная блокада и желудочки отвечают на каждый импульс, исходящий из предсердий, т. е. предсердия и желудочки сокращаются координированно. Таким образом создается ускоренный и вполне правильный ритм желудочковых сокращений.
Существует два главных электрокардиографических механизма возникновения эктопического центра при предсердной тахикардии — механизм повторного входа („re-entry") и повышенный автоматизм клеток проводниковой системы в предсердной мышце.
Механизм повторного входа возбуждения („re-entry") бывает трех вариантов — повторный вход возбуждения предсердий через атриовентрикулярный узел, в и по соседству с синусовым узлом и в предсердную мускулатуру. В последние годы доказано, что значительная часть наджелудочковых тахикардии является результатом возвратного возбуждения в атриовентрикулярном узле или микровозвратного возбуждения в очень небольшой части проводниковой системы в предсердиях. Повторный вход возбуждения (реципрокный ритм) — это re-entry механизм в атриовентрикулярном узле. Для создания повторного входа возбуждения предсердий необходимо наличие однонаправленной блокады части атриовентрикулярного узла в продольном направлении. Импульс возбуждения поступает в желудочки чрез неблокированную часть атриовентрикулярного узла и затем тот же импульс возвращается из желудочков в предсердия через ту часть атриовентрикулярного узла, которая сначала была блокирована в одном направлении. После повторного активирования предсердий импульс возбуждения снова переходит в желудочки через первую неблокированную часть атриовентрикулярного узла, которая уже вышла из рефрактерного периода. Таким образом возникает круговое движение, при котором волна возбуждения движется из предсердий в желудочки и обратно, проходя через ту или иную часть атриовентрикулярного узла. В сущности, речь идет о продольной диссоциации атриовентрикулярной ткани, обладающей неоднородной проводимостью, однонаправленной блокадой и механизмом возвратного возбуждения.
Для возникновения микромеханизма повторного входа возбуждения в предсердиях необходимо наличие небольшого участка с местной однонаправленной блокадой того места, где клетки проводниковой системы связываются с мышечными клетками предсердия. Макромеханизм повторного входа возбуждения реже является причиной создания наджелудочковой пароксизмальной тахикардии.
Часть наджелудочковых тахикардии является результатом повышенного автоматизма, т. е. увеличенной спонтанной диастолической деполяризации (фаза 4) небольшой части клеток проводящей системы предсердий. Это касается большего отрицательного потенциала в начале диастолы, крутого повышения — быстрого нарастания спонтанной деполяризации и (или) пониженной пороговой возбудимости клеток проводниковой системы.
Анормальные автоматические механизмы, в частности создание граничащих местных разностей потенциалов около очага поражения миокарда, по-видимому, представляют собой очень редкий электрофизиологический механизм при создании наджелудочковой тахикардии.
Этиология.Факторы, вызывающие предсердную пароксизмальную тахикардию, идентичны с факторами экстрасистолической аритмии.
Экстракардиальные факторы при практически здоровом сердце — идиопатическая форма; встречается часто. В возникновении ее играют роль: невроз с лабильностью вегетативной нервной системы — симпатикотония, психоэмоциональные воздействия
Рефлекторные раздражения вследствие патологических изменений в других органах: гастрит, язва желудка, аэрофагия, перегрузка желудка, синдром Ремхельда, желчнокаменная болезнь, нефроптоз, почечнокаменная болезнь, колиты, запоры, метеоризм, хронические панкреатиты, грыжа межпозвонковых дисков, спондилез шейных позвонков, эмболия легких, бронхолёгочные процессы, опухоли средостения, заболевания половых органов, травмы черепа, опухоли мозга, множественный склероз и другие органические заболевания нервной системы
Гормональные нарушения — пубертатный возраст, беременность, менструации, климакс, тиреотоксикоз, дисфункция яичников, заболевания гипофиза, тетания
Чрезмерное потребление и повышенная чувствительность к никотину, кофе, чаю, алкоголя
Аллергическо-анафилактические реакции
Наследственная предрасположенность
Синдром Вольфа—Паркинсона—Уайта (синдром WPW) (2/3 случаев этой аномалии)
Органические заболевания сердца
Ревматические пороки клапанов
Коронарный атеросклероз
Гипертоническое сердце
Миокардиты и постмиокардитный кардиосклероз
Инфаркт миокарда
Интоксикация препаратами наперстянки
Катетеризация и операции на сердце, грудные операции
Этиология предсердной пароксизмальной тахикардии очень часто остается невыясненной. В 2/3—3/4 случаев она наблюдается у людей с практически здоровым сердцем, у которых и при самом тщательном исследовании не обнаруживаются отклонения от нормы. Основное значение имеют внесердечные факторы и, прежде всего, расстройства функций центральной нервной системы с нарушением вегетативной регуляции сердца. В соответствии с этим у таких больных можно установить повышенную нервную возбудимость с гиперсимпатикотонией. Приступы возникают очень часто после сильных эмоций, после потребления чая, кофе, ширтных напитков, курения. У каждого больного следует уточнить возможность рефлекторного происхождения приступов в связи с заболеваниями, чаще всего желудочно-кишечного тракта, диафрагмы, желчного пузыря и почек. Гораздо реже рефлекторные раздражения исходят из других органов, о которых обычно забывают в практике — половых органов, легких и плевры, средостения, позвоночника, поджелудочной железы и др. Среди гормональных расстройств наибольшее значение имеет тиреотоксикоз. Хотя и не столь часто, как указывают некоторые авторы, гипертиреоидизм может создать условия для возникновения предсердной пароксизмальной тахикардии. Поэтому необходимо выявлять начальные, клинически недостаточно выраженные формы тиреотоксикоза. Беременность, пубертатный период и климакс с сопровождающими их нейро-гуморальными нарушениями могут лежать в основе возникновения пароксизмальной тахикардии.
Предсердная пароксизмальная тахикардия очень часто наблюдается при синдроме WPW.
Еще не выяснено значение органических заболеваний сердца в этиологии предсердной тахикардии. Несомненно, что приблизительно у 30—40% больных с предсердной тахикардией поражение миокарда воспалительного, дегенеративного или склеротического характера находится в причинной связи с появлением предсердной тахикардии. Последняя чаще всего возникает при ревматических пороках сердца, коронарном атеросклерозе и гипертоническом сердце. Тяжесть поражения миокарда не играет существенной роли в появлении тахикардии. Значение имеют дополнительные факторы функционального характера.
Из всех ревматических пороков клапанов предсердная пароксизмальная тахикардия чаще всего наблюдается при митральном стенозе, но, вообще, это сочетание редко встречается в клинической практике. Не установлена определенная закономерность между активностью ревматического процесса, степенью стеноза и появлением приступов предсердной пароксизмальной тахикардии. Внутрисердечные рефлексы, афферентная дуга которых начинается от интерорецепторов гемодинамически обремененного левого предсердия, играют известную роль в генезе пароксизмальных приступов. Появление пароксизмальной тахикардии при митральном стенозе обычно сопровождается быстрым ухудшением гемодинамических нарушений — легочным отеком, застоем в большом круге кровообращения, болями типа стенокардии.
Коронарный атеросклероз значительно реже сочетается с предсердной пароксизмальной тахикардией, чем с мерцанием предсердий. Инфаркт миокарда редко осложняется предсердной пароксизмальной тахикардией.
Гипертоническая болезнь сочетается с пароксизмальной тахикардией примерно в 1/4 случаев (Мандельштам). Патогенетическое значение имеют гемодинамическая нагрузка, нарушенная нервная регуляция и повышенная активность симпатико-адреналовой системы (катехоламины).
Не ревматические миокардиты редко осложняются предсердной пароксизмальной тахикардией. Некоторые наблюдания показывают, что сравнительно часто в мышцах предсердий при вскрытиях умерших с пароксизмальной тахикардией обнаруживаются очаговые воспалительные и склеротические изменения.
Интоксикация препаратами наперстянки может вызвать приступы предсердной пароксизмальной тахикардии, которые протекают тяжело и ведут к высокой смертности (до 65% по Corday и Irving). В таких случаях основное значение имеет пониженное внутриклеточное содержание калия в миокарде, обусловливающее повышенную чувствительность к наперстянке. Гипокалиемия развивается при обильном диурезе, поносах и рвотах.
Понижение содержания внутриклеточного калия особенно выражено при инфаркте миокарда после лечения салуретиками.
Наиболее важны для практики следующие этиологические факторы:
Сильные эмоции, нервное напряжение, переутомление
Пубертатный период, беременность, климакс
Никотин, кофе, чай, алкоголь
Тиреотоксикоз
Желудочно-кишечные заболевания, болезни желчного пузыря и почек
Синдром WPW
Стеноз мнтрального клапана
Коронарный атеросклероз
Гипертоническое сердце
Инфаркт миокарда
Миокардит и рубцы после миокардита
Интоксикация препаратами наперстянки и гипокалиемия
Гемодинамика
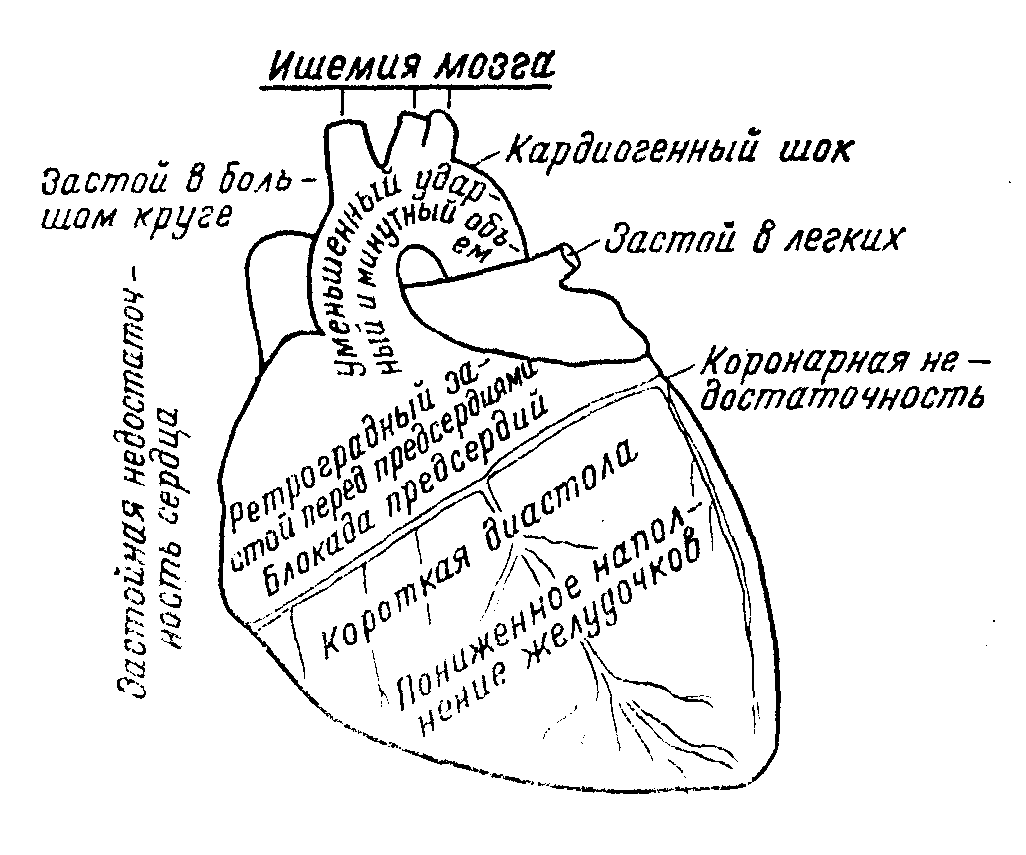
Короткая диастола является основным фактором нарушений гемодинамики:
Пониженное наполнение желудочков кровью, уменьшенный ударный и минутный объем, ишемия жизненно важных органов
Кардиогенный шок, артериальная гипотония
Ретроградный застой перед предсердиями с застойными явлениями в легких и большом круге кровообращения
Такая частота учащенной сердечной деятельности, при которой нарушается соотношение между систолой и диастолой и наступают расстройства гемодинамики, называется критической частотой или критической величиной тахикардии. Критическая величина при поражении сердца низкая. При тахикардии менее 150 ударов в минуту ввиду короткой диастолы ударный объем понижается на 70—80%, а минутный — на 30—50% нормального. При таком пониженном сердечном дебите не может обеспечиться достаточное кровоснабжение мозга и сердца, и рефлекторным путем, как компенсаторный механизм, возникает сужение кровеносных сосудов почек, брюшных органов и мышц. При продолжительной тахикардии такое сужение периферических сосудов недостаточно для поддержания артериального давления и наступает гипотония, т. е. развивается кардиогенный шок. Вследствие пониженного ударного объема и гипотонии все жизненно важные органы подвергаются ишемии. Понижение коронарного кровотока в некоторых случаях может вызвать стенокардию и появление очаговых некрозов в субэндокардиальных слоях миокарда. Острое нарушение орошения мозга, особенно при наличии суженных каротидных и мозговых артерий, выражается обмороком, головокружением, преходящей афазией и парезами. Пониженный кровоток в почках становится причиной возникновения протеинурии, гематурии и умеренной азотемии. При продолжительном приступе пароксизмальной тахикардии спазм сосудов брыжейки может вызвать метеоризм, паралитическую непроходимость кишок и появление участков некроза в кишечнике, а сокращение сосудов печени —. появление некрозов в ней и повышенную активность ферментов СГОТ и СГПТ в сыворотке. У людей с практически здоровым сердцем предсердная пароксизмальная тахикардия может длиться неделями, при этом не наступает сердечная недостаточность.
При наличии порока или выраженного атеросклероза сердечная недостаточность может быстро развиться после начала приступа. Большое значение для наступления сердечной недостаточности имеет так называемая закупорка, блокада предсердий. При всех выраженных тахикардиях, ввиду очень короткой диастолы, предсердия сокращаются одновременно или почти одновременно с желудочками в тот момент, когда трехстворчатый и митральный клапаны все ещё закрыты. Это вызывает переполнение предсердий кровью и застой крови в легких и в большом круге кровообращения.
Дата добавления: 2016-07-11; просмотров: 2076;











