Атипичные формы предсердной пароксизмальной тахикардии
1. Экстрасистолическая форма Gallavardin (типа „Repetelive")
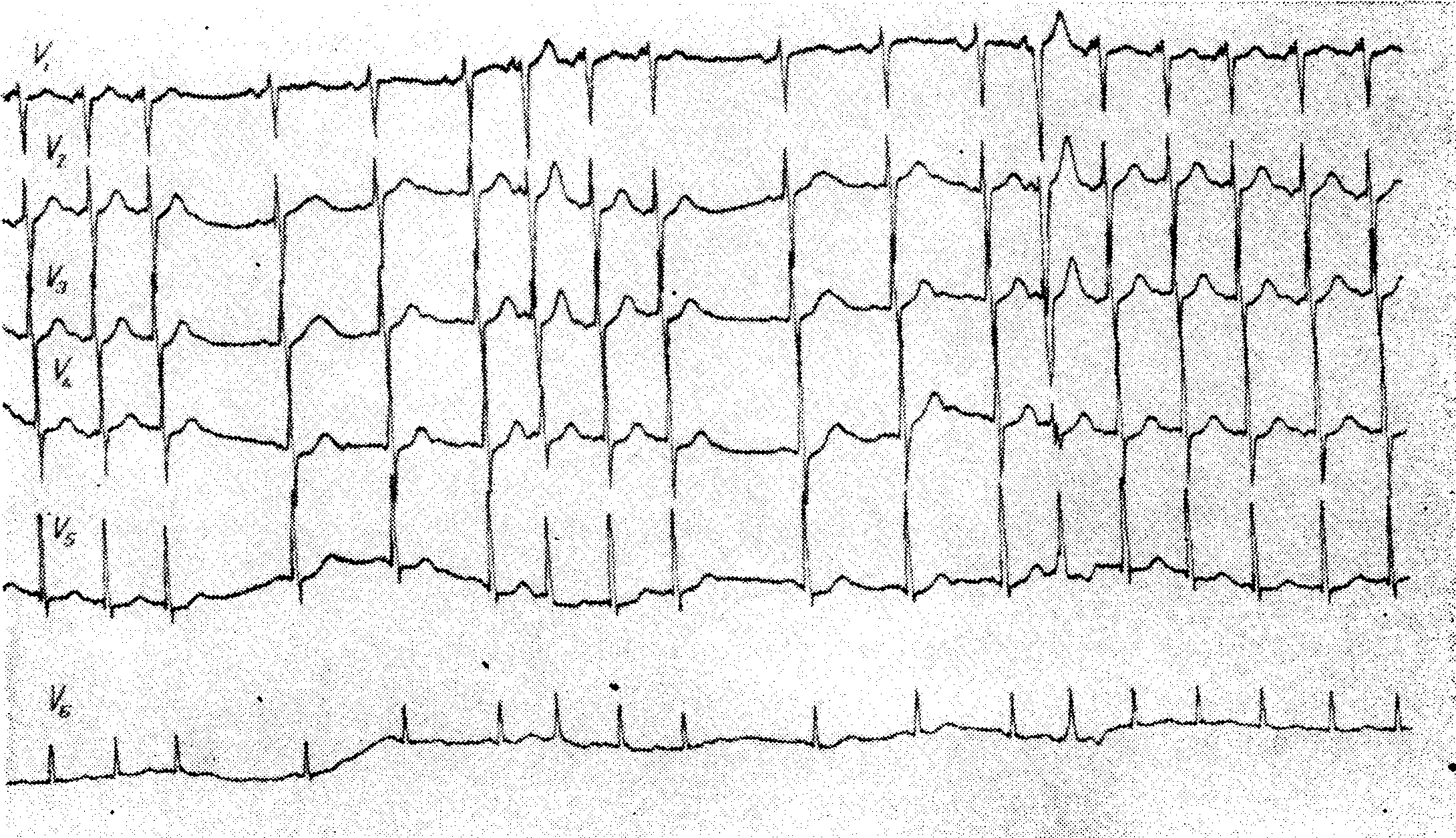
В отличие от описанной выше классической формы предсердной пароксизмальной тахикардии типа Bouveret — Hoffmann при экстрасистолической ее форме характерно наличие непродолжительных приступов, состоящих из 5— 20 или большего числа наджелудочковых экстрасистол, разделенных одним или большим числом нормальных синусовых сокращений. Частота эктопических сокращений непостоянна. Она ускоряется к середине каждого приступа и затем прогрессирующе замедляется. Приступы тахикардии у отдельных больных различаются по частоте, длительности и ЭКГ-картине. Они могут длиться месяцами и годами и не поддаваться лекарственному лечению. Чаще всего встречаются у молодых людей без данных на органическое заболевание сердца. Эта форма тахикардии встречается редко и прогноз ее хороший
2. Поли топическая предсердная тахикардия (хаотическая предсердная тахикардия)
Этиология
1. Хроническое легочное сердце с легочно-сердечной недостаточностью — в 60—85% случаев
2. Интоксикация наперстянкой, особенно часто при наличии хронического легочного сердца
3. Коронарная болезнь с тяжелой застойной сердечной недостаточностью
4. Другая патология сердца —декомпенсированное гипертоническое сердце и ревматические пороки клапанов, после операции под общим наркозом (гипоксемия), электролитные сдвиги (гипокалиемия), эмболия легких, сепсис
Хаотическая предсердная тахикардия существенным образом отличается от обычной пароксизмальной предсердной тахикардии. Электрофизиологический механизм ее представлен наличием двух или больше эктопических очагов с повышенной частотой зарождения импульсов в предсердной мышце.

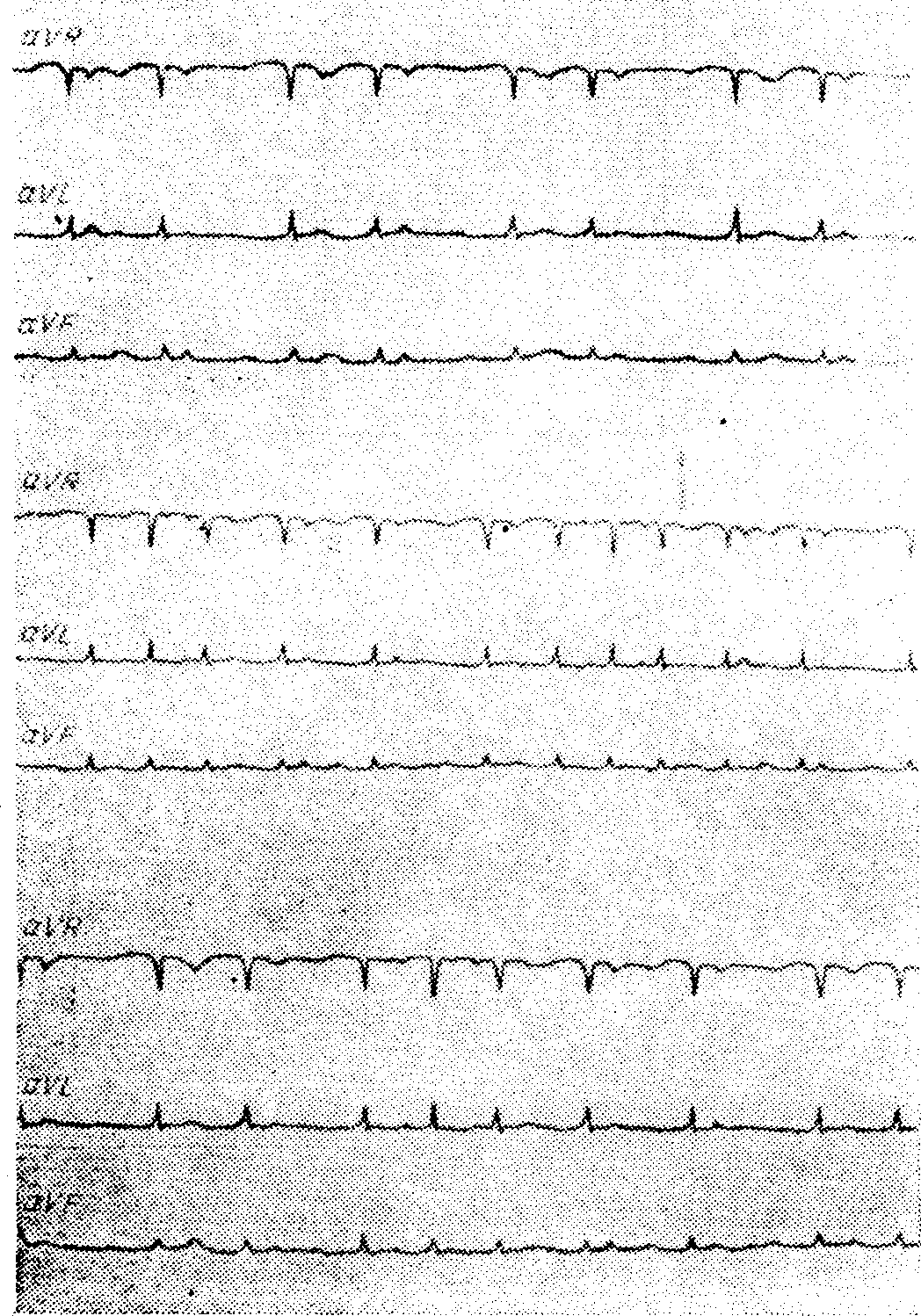
ЭКГ-критерии: а) различные по форме с неправильным ритмом и частотой 100—250 в минуту эктопические волны Р'; б) изоэлектрический интервал между эктопическими волнами Р'; в) часто варьирующий по длине интервал Р'—Р и наличие атриовентрикулярного блока различной степени с непроведенными в желудочки волнами Р'. Это вызывает неправильной желудочковый ритм (см. рис. 94 а, б)
Такая тахикардия обычно протекает непароксизмально или в виде часто повторяющихся коротких приступов, чередующихся с несколькими нормальными синусовыми сокращениями. Частота сокращений желудочков обычно меньше частоты обыкновенной пароксизмальной предсердной тахикардии. Чаще всего частота сокращений желудочков— 100—150 в минуту, но может быть и меньше. Эктопические волны Р' нередко заострены, т. е. налицо эктопическое легочное Р' — в результате хронического легочного заболевания. В редких случаях наблюдается очень большая частота предсердных эктопических волн (200—250 в минуту). В таких случаях обычно наступает аберрация желудочков. Хаотической предсердной тахикардии часто предшествуют политопные предсердные экстрасистолы. Обычно такая тахикардия сопровождается аритмией, и при аускультацни эту находку нельзя отличить от полной аритмии при мерцании или трепетании предсердий с измененной степенью атриовентрикулярной проводимости. Случаи с сильно учащенной сердечной деятельностью и аберрацией желудочков трудно отличить от желудочковой тахикардии. Хаотическая предсердная тахикардия наблюдается у пожилых людей с далеко зашедшими легочными и сердечными болезнями, недостаточностью сердца и интоксикацией препаратами наперстянки. У многих больных отмечается сахарный диабет.
Прогноз хаотической предсердной тахикардии плохой — он связан с 50—60% смертностью. Плохой прогноз обусловлен тяжелым сердечным и легочным заболеванием, неудовлетворительным результатом проводимого антиаритмического лечения, наличием рефрактерной недостаточности сердца и легких, интоксикацией препаратами наперстянки. При лечении хаотической предсердной тахикардии прежде всего необходимо овладеть основным заболеванием, улучшить функцию легких, устранить инфекцию. Такую тахикардию следует лечить как проявление интоксикации препаратами наперстянки, за исключением тех случаев, когда она полностью исключена. Дигитализацию отменяют и назначают хлорид калия. Применяются и антиаритмические средства — дифенилгидантоин, лидокаин, прокаинамид, пропранолол и хинидин, но терапевтический эффект их неудовлетворителен. Результаты электроимпульсного лечения также неудовлетворительны. Его можно попытаться провести только при высокочастотной тахикардии и при отсутствии интоксикации препаратами наперстянки.
3. Предсердная тахикардия с атриовентрикулярной блокадой
Эта форма встречается сравнительно редко, но ввиду особенностей этиологии и лечения имеет важное клиническое значение.
Этиология
1. Интоксикация препаратами наперстянки—50—80%
2. Гипокалиемия, очень часто в сочетании с интоксикацией препаратами наперстянки
3. Коронарная и гипертоническая болезнь с или без инфаркта миокарда
4. Хроническое легочное сердце с легочно-сердечной недостаточностью
5. Интоксикация хинидином, изоперналином и др.
Электрофизиологический механизм этой формы тахикардии заключается в создании эктопического очага, чаще всего локализованного в верхних отделах правого предсердия вблизи синоаурикулярного узла. Атриовентрикулярная блокада является результатом рефрактерности атриовентрикулярного узла в сзязи с большой частотой предсердных импульсов и угнетением атриовентрикулярной проводимости наперстянкой и (или) гипокалиемией.
В клинической картине доминируют углубление сердечной и легочной недостаточности и проявления интоксикации препаратами наперстянки. Эта тахикардия часто развивается непароксизмально или в виде многочисленных коротких приступов, чередующихся с короткими периодами синусового ритма. Ритм сокращения желудочков может быть правильным или при переменной степени атриовентрикулярной блокады — неправильным. Частота сердечной деятельности чаще всего 100—180 ударов в минуту. При правильном ритме аускультативную находку нельзя отличить от синусовой тахикардии, предсердной тахикардии без атриовентрикулярной блокады и трепетания предсердий, а при неправильном ритме — от полной аритмии при мерцании предсердий.
ЭКГ-критерии:
а. Эктопические волны Р' с частотой 150—250 в минуту. В 75% случаев частота предсердного ритма меньше 190 в минуту
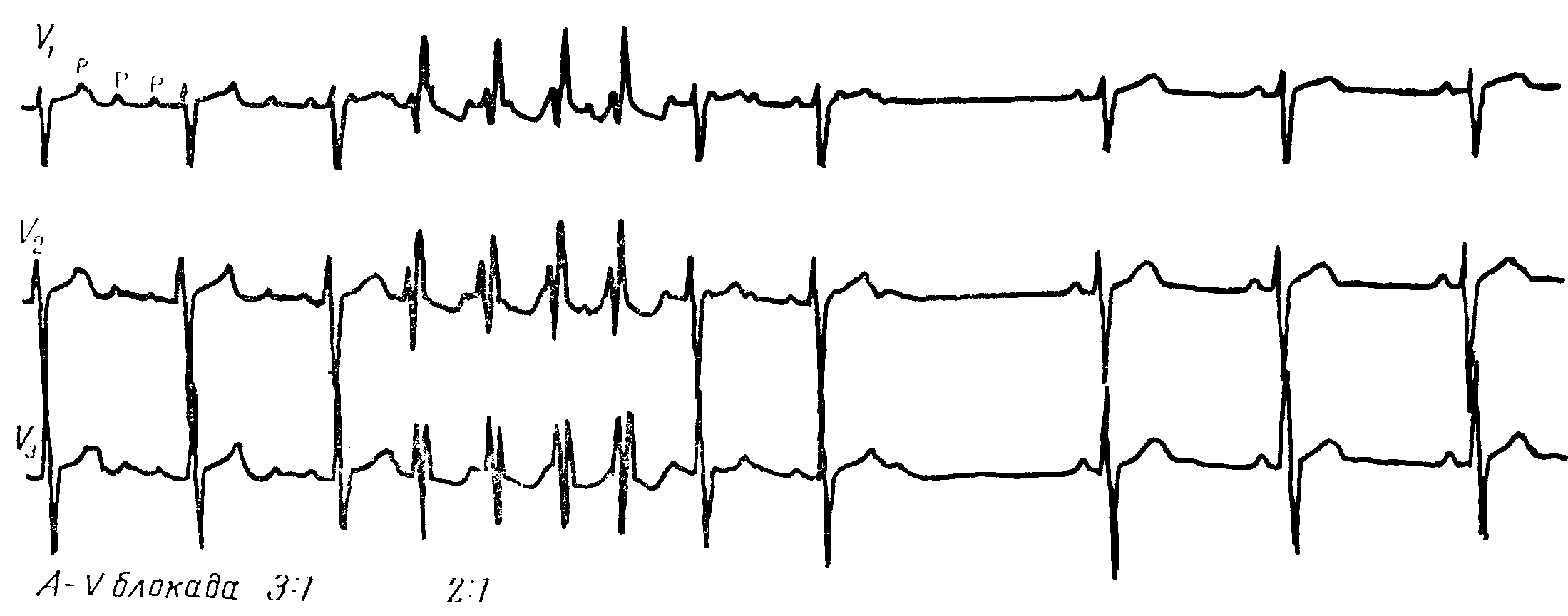
б. Атриовентрикулярная блокада второй степени чаще всего 2:1 с частыми периодами без атриовентрикулярной блокады (атриовентрикулярная проводимость 1:1) и периодами Самойлова—Венкебаха. Более высокие степени атриовентрикулярной блокады (3:1, 4:1) наблюдаются очень редко. Частая смена степени атриовентрикулярной блокады обусловливает аритмию сокращений желудочков. После надавливания на каротидный синус степень атриовентрикулярной блокады повышается
в. Наличие изоэлектрической линии между отдельными эктопическими волнами Р' (важный признак для отличия от трепетания предсердий)
г. Различная морфология эктопических волн Р' в сравнении с предшествующими синусовыми предсердными волнами

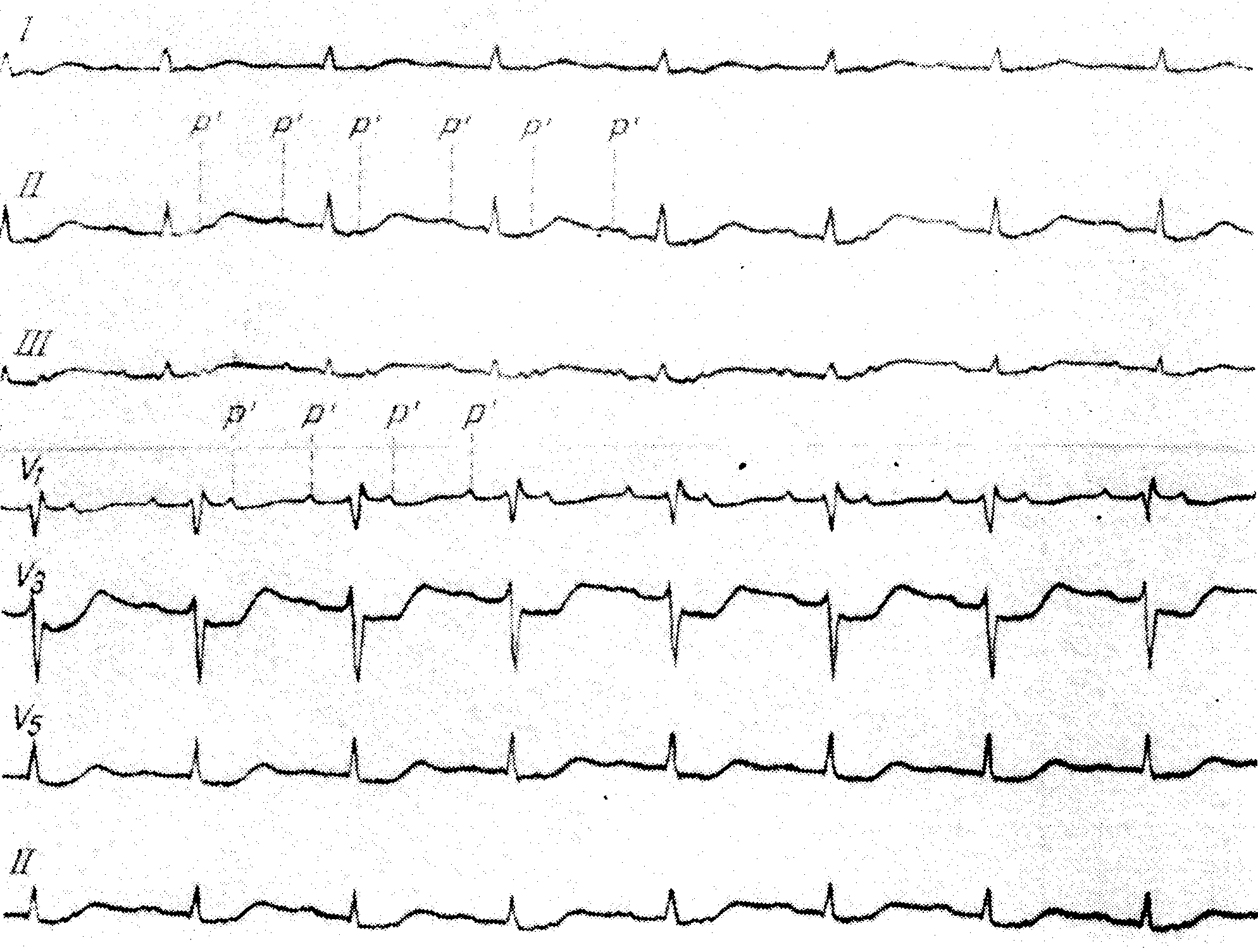
В большинстве случаев эктопические волны Р' бывают положительными и очень похожи на синусовые, так как эктопический очаг расположен вблизи синоаурикулярного узла. Когда эктопический очаг находится низко в предсердиях вблизи атриовентрикулярного узла, эктопические волны Р' деформированы и отрицательны во многих отведениях.
Нередко в результате так называемой „блокады на выходе" („exit block") обнаруживается неправильный ритм предсердных эктопических сокращений. Блокада на выходе представляет собой блокирование импульсов, исходящих из эктопического предсердного очага с выпадением предсердных сокращений. При таком положении образуются более длинные интервалы Р'—Р', равные по длине двум или большему числу основных интервалов Р'—Р. Такая блокада приводит к аритмии желудочковых сокращений.
Определение электрокардиографического диагноза предсердной тахикардии с атриовентрикулярной блокадой трудная задача. Чаще всего причиной необнаружения ее являются низкие, еле заметные волны Р', или слияние блокированной волны Р' с предшествующей волной Т.
Самое существенное значение имеет проведение дифференциального диагноза между предсердной тахикардией с атриовентрикулярной блокадой и трепетанием предсердий. Первая тахикардия чаще всего бывает выражением интоксикации препаратами наперстянки и требует отмены их, а электроимпульсное лечение противопоказано, тогда как вторая очень редко бывает выражением интоксикации препаратами наперстянки и требует эффективной дигитализации или проведения электроимпульсного лечения. Наиболее существенным дифференциально-диагностическим признаком является частота эктопических сокращений предсердий, число которых при трепетании предсердий составляет 300 ±50. При трепетании предсердий отсутствуют изоэлектрические интервалы между сокращениями предсердий, и волны F переходят друг в друга.
Отличить предсердную тахикардию с атриовентрикулярной блокадой от синусовой тахикардии с атриовентрикулярной блокадой иногда очень трудно или невозможно в тех случаях, когда частота предсердных сокращений менее 150 в минуту и когда разница в морфологии эктопических и синусовых волн Р незначительна.
Предсердную тахикардию с атривентрикулярной блокадой следует рассматривать и лечить как выражение интоксикации препаратами наперстянки, помимо тех случаев, когда она полностью исключена. Дигитализацию и прием салидиуретиков отменяют, назначают оптимальные дозы хлорида калия, а при необходимости применяют и противоаритмические средства — дифенилгидантоип, лидокаип, бета-блокаторы, прокаинамид или хинидин. Электроимпульсное лечение противопоказано при интоксикации препаратами наперстянки. При недигиталисовой этиологии применение наперстянки уместно. В таких случаях можно применить, когда это считают необходимым, электроимпульсное лечение.
4. Предсердная пароксизмальная тахикардия с предшествующей постоянной блокадой ножек пучка Гиса или деформированными желудочковыми комплексами вследствие наличия синдрома WPW
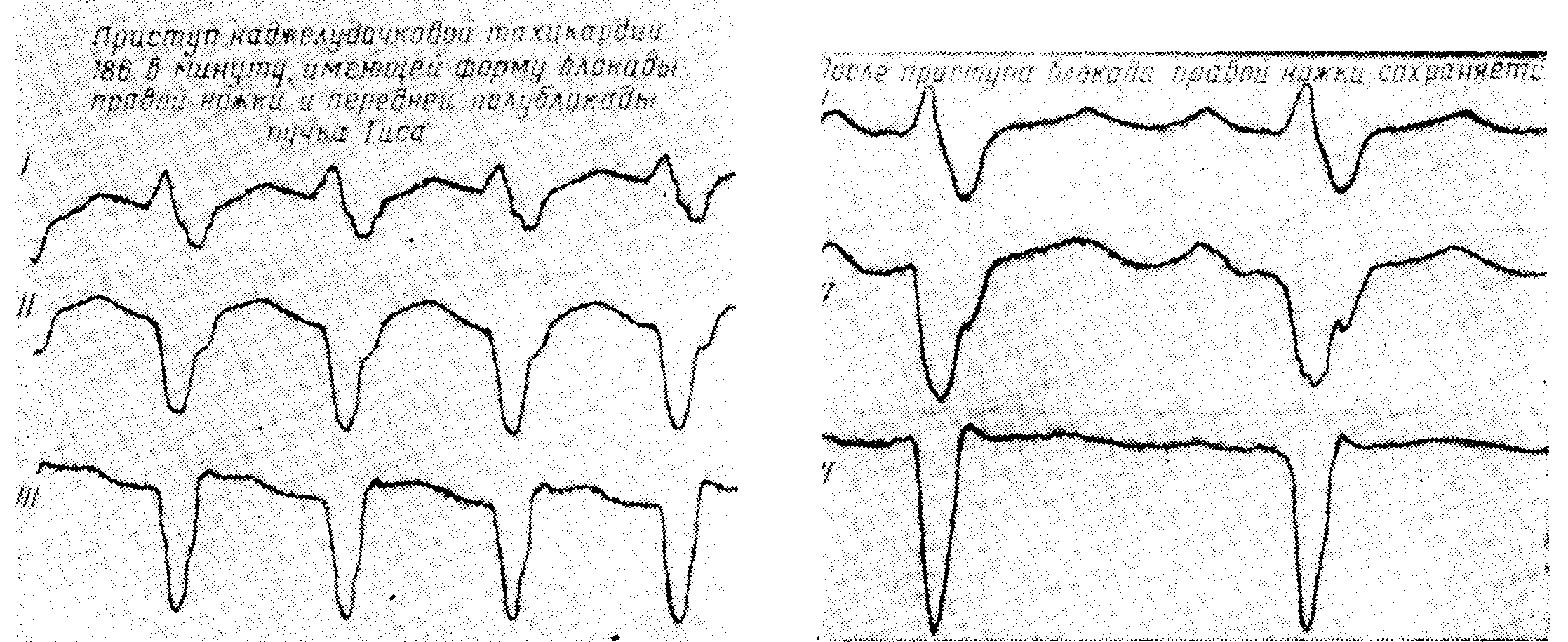
Отличить такие формы от желудочковой тахикардии очень трудно. Чтобы распознать их, необходимо сравнивать конфигурации желудочковых комплексов, до, во время и после приступа. По электрокардиограмме, зарегистрированной во время приступа, только наличие волн Р' может решить диагноз
5. Предсердная пароксизмальная тахикардия с преходящей функциональной блокадой ножек пучка Гиса (желудочковая аберрация)
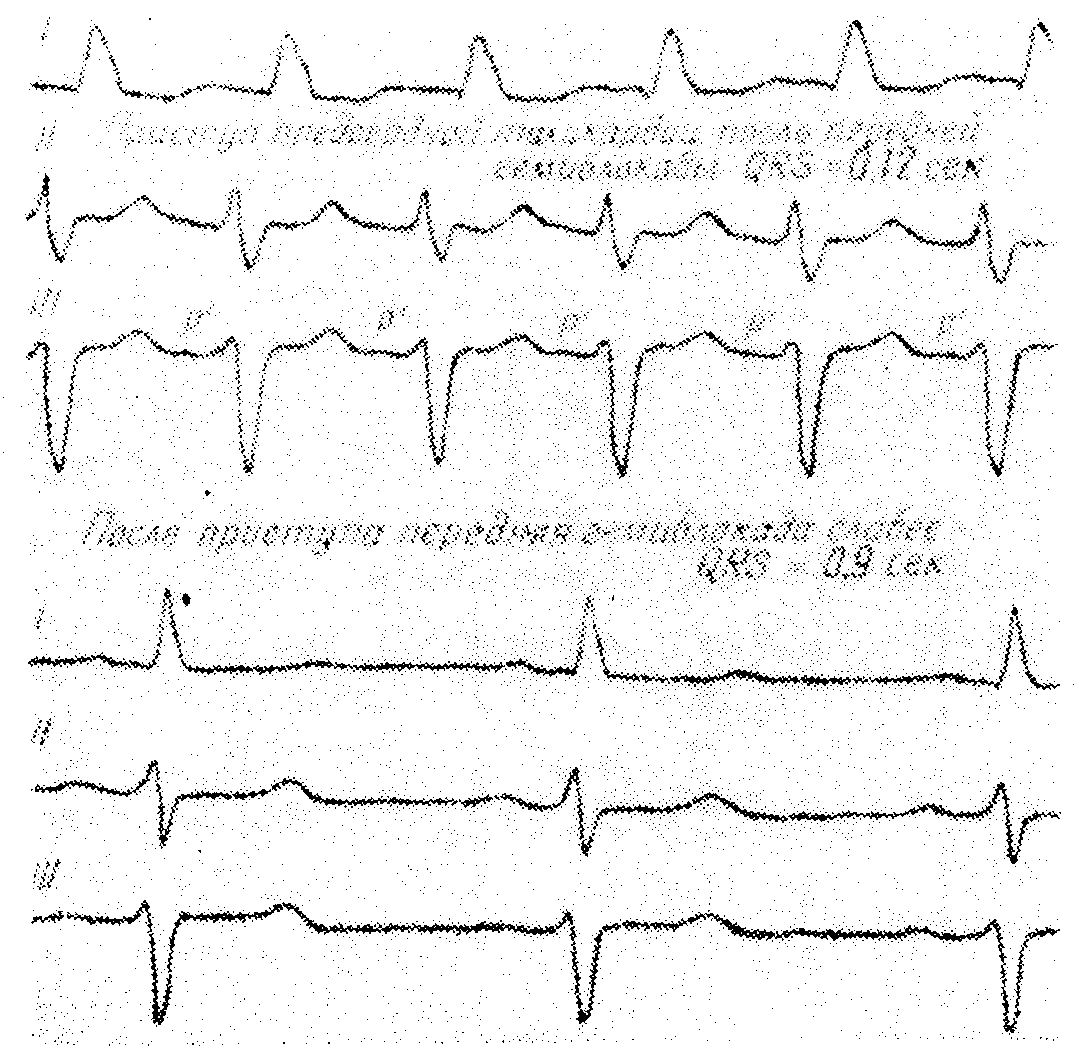
Желудочковые комплексы деформируются и уширяются только во время приступа вследствие функциональных изменений проводниковой системы желудочков и замедления внутрижелудочковой проводимости. Этот феномен называют желудочковой аберрацией. Он будет рассмотрен в отдельной главе. Решающее значение для отличия от желудочковой тахикардии имеет выявление предсердных волн и их соотношение с желудочковыми комплексами
Интермиттирующая блокада правой ножки пучка Гиса (желудочковая аберрация) при предсердной тахикардии с атриовентрикулярной блокадой. Желудочковая аберрация появляется тогда, когда атриовентрикулярная блокада перейдет из 3 : 1 в 2 : 1, и частота сокращений желудочков значительно повысится
Диагноз предсердной пароксизмальной тахикардии в большинстве случаев не вызывает затруднений и может быть определен и без электрокардиограммы.
Характер предсердной эктопической тахикардии иногда не бывает приступообразным. В таких случаях говорят о предсердной непароксизмальной тахикардии. Она характеризуется меньшей частотой сердечных сокращений, чем приступообразная форма.
Дифференциальный диагноз.Предсердную пароксизмальную тахикардию следует отличать от:
Синусовой тахикардии Узловой пароксизмальной тахикардии Желудочковой пароксизмальной тахикардии Приступообразного трепетания и мерцания предсердий
Синусовая тахикардия начинается и заканчивается постепенно в связи с определенной причиной, и частота сердечных сокращений не превышает 140—160 в минуту. После физических усилий, эмоций и применения атропина она учащается, а после раздражения блуждающего нерва — замедляется. После надавливания на глазные яблоки или каротидный синус пароксизмальная тахикардия может внезапно прекратиться, тогда как синусовая тахикардия замедляется постепенно и, таким образом, более четкими становятся волны Р. Электрокардиографический дифференциальный диагноз между предсердной пароксизмальной тахикардией и синусовой тахикардией на основании различий в форме волны Р не надежен. Абсолютно равные друг другу интервалы Р—Р указывают на предсердную пароксизмальную тахикардию. Решающее значение имеют анамнез и результат вагусных проб, правильность и постоянство сердечного ритма. Следует иметь в виду, что хотя и очень редко, синусовая тахикардия может достичь 160—180 ударов в минуту, а в некоторых случаях влияние вагусных проб на частоту сердечной деятельности не столь явно.
Дифференциальный диагноз от других приступообразных гетеротопных тахикардий — узловой, желудочковой и др., будет рассмотрен при их описании.
Установить предсердную пароксизмальную тахикардию трудно в тех случаях, когда на первый план выступают явления шока, неврологическая симптоматика, легочный отек или продолжительная стенокардия. Случаи пароксизмальной тахикардии со стенокардией следует рассматривать как очень подозрительные на инфаркт миокарда.
Эмболия легких может симулировать клиническую картину пароксизмальной тахикардии, так как обычно вызывает внезапную синусовую тахикардию с частотой 140 — 150 ударов в минуту. В некоторых случаях именно эмболия легких может вызвать приступ предсердной пароксизмальной тахикардии.
Дата добавления: 2016-07-11; просмотров: 3703;











