Развитие костей верхних конечностей
К скелету верхних конечностей относятся плечевой пояс и скелет руки. Плечевой пояс состоит из лопатки и ключицы, скелет руки – из плеча, предплечья и кисти. Кисть делится на запястье, пясть и пальцы.
Лопатка – это плоская кость треугольной формы, расположенная на спине. Ключица – трубчатая кость, один конец которой сочленяется с грудиной и ребрами, а другой – с лопаткой. Реберно-ключичный сустав появляется у детей с 11–12 лет; наибольшего развития он достигает у взрослых.
Скелет руки состоит из плечевой кости (скелет плеча), из локтевой и лучевой костей (скелет предплечья) и из костей кисти.
Запястье состоит из восьми мелких костей, расположенных в два ряда, образующих желоб на ладони и выпуклость на ее тыльной поверхности.
Пясть состоит из пяти небольших трубчатых костей, из которых самая короткая и толстая – кость большого пальца, самая длинная – вторая кость, а каждая из следующих костей меньше предыдущей. Исключение составляет большой (первый) палец, состоящий из двух фаланг. В остальных четырех пальцах по три фаланги. Самая большая фаланга проксимальная, меньше – средняя, наименьшая – дистальная.
На ладонной поверхности присутствуют постоянные сесамовидные косточки – внутри сухожилий между пястной костью большого пальца и его проксимальной фалангой и непостоянные – между пястной костью и проксимальной фалангой второго и пятого пальцев. Гороховидная кость запястья также относится к сесамовидным костям.
Суставы запястья, пясти и пальцев укреплены мощным связочным аппаратом.
Возрастные особенности развития верхних конечностей. У новорожденного ключица почти полностью костная, образование ядра окостенения в грудинном ее отделе происходит в 16–18 лет, слияние с ее телом – в 20–25 лет. Срастание ядра окостенения клювовидного отростка с телом лопатки происходит в 16–17 лет. Синестозирование акромиального отростка с ее телом заканчивается в 18–25 лет.
Все длинные кости у новорожденного, такие как плечевая, лучевая, локтевая, имеют хрящевые эпифизы и костные диафизы. Костей в запястье нет, и окостенение хрящей начинается: на первом году жизни – в головчатой и крючковидной костях; в 2–3 года – в трехгранной кости; в 3–4 года – в полулунной кости; в 4–5 лет – в ладьевидной кости; в 4–6 лет – в многоугольной большой кости; в 7-15 лет – в гороховидной кости.
Сесамовидные кости в первом пястно-фаланговом суставе появляются в 12–15 лет. В 15–18 лет нижний эпифиз плечевой кости сливается с ее телом, а верхние эпифизы сливаются с телами костей предплечья. На третьем году жизни происходит окостенение проксимальных и дистальных эпифизов фаланг. «Костный возраст» определяют центры окостенения кисти.
Окостенение костей верхних конечностей заканчивается: в 20–25 лет – в ключице, лопатке и в плечевой кости; в 21–25 лет – в лучевой кости; в 21–24 года – в локтевой кости; в 10–13 лет – в костях запястья; в 12 лет – в пястье; в 9-11 лет – в фалангах пальцев.
Окостенение заканчивается у мужчин в среднем на два года позже, чем у женщин. Обнаружить последние центры окостенения можно в ключице и лопатке в 18–20 лет, в плечевой кости – в 12–14 лет, в лучевой кости – в 5–7 лет, в локтевой кости – в 7–8 лет, в пястных костях и фалангах пальцев – в 2–3 года. Окостенение сесамовидных костей обычно начинается в период полового созревания: у мальчиков – в 13–14 лет, у девочек – в 12–13. Начало слияния частей первой пястной кости говорит о начале полового созревания
Кости верхней конечности.
Скелет верхних конечностей образуется костями плечевого пояса и костями свободной верхней конечности.
К костям плечевого пояса относятся: 2 лопатки и 2 ключицы. Ключицы- имеет S - образную форму, которая различает тело и два конца (грудинный конец и акромиальный конец). Верхняя поверхность тела ключицы гладкая, а нижняя имеет шероховатости, к которым прикрепляются связки, соединяющие ключицу с клювовидным отростком лопатки и с I ребром. Конец ключицы, сопрягающийся с рукояткой грудины, называется грудинным, а противоположный, соединяющийся с лопаткой, — акромиальным. У грудинного конца тело ключицы обращено выпуклостью вперед, а у акромиального — назад. Лопаткапредставляет собой плоскую кость треугольной формы, несколько выгнутую назад. Передняя (вогнутая) поверхность лопаточной кости прилегает на уровне II—VII ребер к задней поверхности грудной клетки, образуя подлопаточную ямку. В подлопаточной ямке прикреплена одноименная мышца. Вертикальный медиальный край лопатки обращен к позвоночнику. Горизонтальный верхний край лопатки имеет вырезку лопатки, через которую проходит короткая верхняя поперечная связка лопатки. Латеральный угол лопатки, с которым сочленяется верхний эпифиз плечевой кости, заканчивается неглубокой суставной впадиной, имеющей овальную форму. По передней поверхности суставная впадина отделяется от подлопаточной ямки шейкой лопатки Выше шейки от верхнего края лопатки отходит изогнутый клювовидный отросток, выступающий над плечевым суставом спереди. По задней поверхности лопатки, почти параллельно верхнему ее краю проходит относительно высокий гребень, называемый остью лопатки. Над плечевым суставом ость образует широкий отросток — акромион, который защищает сустав сверху и сзади. Между акромионом и клювовидным отростком проходит широкая клювовидно-акромиальная связка, защищающая плечевой сустав сверху. Углубления на задней поверхности лопатки, расположенные выше и ниже ости, называются соответственно надостной и подостной ямками и содержат одноименные мышц. Костям верхней конечности относятся: плечевая кость, кости предплечья (лучевая и локтевая) и кости кисти рук (запястье, пясти и фаланги пальцев). Локтевой сустав сложно образован 3 костями. Возможно сгибание и разгибание, сустав укреплён связками. Плечевая кость— кость; ее верхний эпифиз шаровидной формы, сочленяясь с суставной впадиной лопатки, образует плечевой сустав. Тело плечевой кости, цилиндрическое в верхней своей части, постепенно становится трехгранным, заканчиваясь широким, уплощенным в переднезаднем направлении дистальным эпифизом. Верхний эпифиз плечевой кости, (называемый головкой плечевой кости, отделяется узким перехватом — анатомической шейкой) — от большого и малого бугорков, разделенных межбугорковой бороздой. Большой бугорок лежит в латеральной плоскости, а малый направлен вперед. Большой и малый бугорки являются точками прикрепления мышц. В межбугорковой борозде проходит сухожилие двуглавой мышцы плеча. Широкое плавное сужение, находящееся ниже бугорков, как наиболее слабое место плечевой кости, больше всего подверженное опасности перелома, получило название хирургической шейки. По телу плечевой кости в направлении сверху вниз спирально проходит широкая борозда лучевого нерва. На латеральной поверхности тела плечевой кости, ближе к верхнему ее эпифизу, находится дельтовидная бугристость, к которой прикрепляется дельтовидная мышца. Нижний эпифиз плечевой кости имеет две суставные поверхности, над которыми по обеим сторонам эпифиза находятся латеральный и медиальный надмыщелки, служащие для прикрепления мышц предплечья. Латеральная суставная поверхность, представленная шаровидной головкой мыщелка, служит для сочленения с суставной поверхностью головки лучевой кости. Медиальная суставная поверхность имеет цилиндрическую форму и называется блоком плечевой кости, с ним сочленяется локтевая кость. Выше головки мыщелка расположена лучевая ямка, а выше блока находятся две ямки: венечная на передней поверхности кости и ямка локтевого отростка на задней. Плечевой сустав образован головкой плечевой кости и суставной впадины лопатки. В этом суставе возможны сгибания и разгибание, привидение и отведение, вращение наружу и вращение во внутрь. Кости предплечья: локтевая кость располагается со стороны мизинца, т. е медиально, а лучевая со стороны большого пальца мелких, трубчатых костей. Кости предплечья представлены длинными трубчатыми локтевой и лучевой костями трехгранной формы. Эти кости соприкасаются своими проксимальными и дистальными эпифизами, в то время как их диафизы изогнуты в противоположные стороны, образуя межкостное пространство предплечья, заполненное прочной фиброзной межкостной перепонкой предплечья. Верхний и нижний эпифизы локтевой кости соединяются с соответствующими эпифизами лучевой кости. На латеральной стороне верхнего эпифиза локтевой кости находится лучевая вырезка суставная поверхность, которой сочленяется с головкой лучевой кости, образуя проксимальный лучелоктевой сустав. Нижний эпифиз локтевой кости — головка локтевой кости — имеет суставную окружность для сочленения с локтевой вырезкой лучевой кости. Заднемедиальный отдел дистального эпифиза локтевой кости заканчивается шиловидным отростком такой же отросток есть и на латеральной стороне дистального эпифиза лучевой кости. Лучевая кость имеет более узкий проксимальный эпифиз; головка лучевой кости заканчивается суставной окружностью. Ниже головки лучевой кости, отделенная от нее шейкой лучевой кости расположена бугристость лучевой кости. Она служит для прикрепления двуглавой мышцы плеча. Массивный дистальный эпифиз лучевой кости нижней своей поверхностью сочленяется с костями запястья. На медиальной стороне дистального эпифиза лучевой кости находится локтевая вырезка, посредством которой лучевая кость сочленяется с локтевой костью. Соединения нижних эпифизов локтевой и лучевой костей образуют дистальный лучелоктевой сустав. Кости кисти рук делятся на 3 группы: 1) запястье, которое представлено 8 косточками, располагающиеся в 2 ряда; 2) Пясти, которое состоит из коротких трубчатых костей и каждая косточка имеет головку: тело и основание; 3) Скелет пальцев, которые состоят из коротких мелких, трубчатых костей.
Запястье имеет форму чуть выгнутого желоба, обращенного выпуклостью к тыльной стороне ладони. Кости запястья короткие, неправильной формы, расположены в два ряда. Проксимальный ряд представлен полулунной ладьевидной и трехгранной костями, а также примыкающей к трехгранной кости с ладонной поверхности запястья гороховидной костью. Дистальный ряд составляют кость-трапеция, трапециевидная головчатая и крючковидная кости, эллипсовидная выпуклость, образованная костями проксимального ряда, сочленяется с дистальным эпифизом лучевой кости, а кости дистального ряда изломанной линией суставов соединяются с костями пясти. Пястные кости изогнутые, обращенные выпуклостью к тыльной стороне кисти. Эти кости трубчатые; в них различают основание, тело и головку. Соединяясь основаниями с дистальным рядом костей запястья, пястные кости своими головками сочленяются с основаниями фаланг. Фаланги пальцев также имеют тело, основание и головку. Основания проксимальных фаланг соединяются с головками пястных костей; с головками проксимальных фаланг соединяются основания дистальнее расположенных фаланг. Во всех пальцах, кроме большого, по три фаланги (проксимальная, средняя и дистальная), большой (I) палец имеет только две фаланги. Соединения в поясе верхней конечности представлены двумя парными суставными соединениями — соединением грудинных концов ключиц с рукояткой грудины и соединением акромиальных концов ключиц с акромионами лопаток. Образуемый соединением грудинного конца ключицы с ключичной вырезкой на рукоятке грудины, — единственный сустав, соединяющий осевой скелет со скелетом верхней конечности. Форма обеих суставных поверхностей близка к седловидной. Мощная суставная капсула укреплена межключичной реберно-ключичной (проходит между грудинным концом ключицы и I ребром), а также передней и задней грудино-ключичными связками. Хрящевой суставной диск, расположенный внутри сустава, разделяет не совпадающие по форме суставные поверхности и несколько увеличивает степень свободы данного соединения. В результате грудино-ключичный сустав позволяет производить движения в трех плоскостях: вокруг вертикальной оси (движение плеч вперед и назад), вокруг сагиттальной (поднимание и опускание плеч), а также вокруг фронтальной оси (вращение). Акромиально-ключичный сустав плоский по форме, с незначительной свободой движений. Этот сустав образуют суставные поверхности акромиона лопатки и акромиального конца ключицы. Укреплен сустав мощной клювовидно-ключичной и акромиально-ключичной связками. Соединения в скелете свободной части верхней конечности представлены плечевым суставом локтевым проксимальным и дистальным лучелоктевыми суставами и лучезапястным суставом и суставами скелета кисти — среднезапястным, запястно-пястными, межпястными, пястно-фаланговыми и межфаланговыми суставами. Плечевой сустав образован соединением суставной впадины лопатки с головкой плечевой кости. Суставную впадину лопатки окружает суставная губа, которая имеет волокнисто-хрящевое строение. Суставная губа увеличивает относительно небольшой (сравнительно с головкой плечевой кости) размер суставной впадины лопатки, а также служит для амортизации возможных резких движений в суставе. Головка плечевой кости, по форме представляющая треть шара, обеспечивает большую подвижность сустава вокруг всех трех осей, а также дает возможность круговых движений. Толщина хряща, покрывающего суставные поверхности, уменьшается от центра к краям. Суставная капсула, или сумка прикрепляется на лопатке вдоль наружного края суставной губы, а на плечевой кости по ее анатомической шейке, оставляя вне полости сустава большой и малый бугорки плечевой кости. Капсула сустава укрепляется связками, являющимися утолщенными участками ее фиброзного слоя; наибольшее значение имеет клювовидно-плечевая связка, проходящая от основания клювовидного отростка. Большая часть ее волокон вплетена в капсулу, меньшая часть достигает большого бугорка. С наружной стороны спереди и сзади к капсуле сустава прилегают мышцы и сухожилия мышц плеча и плечевого пояса. С нижнемедиальной стороны капсула сустава не имеет укрепляющих ее мышц, вследствие чего высока вероятность возникновения в суставе нижнемедиальных вывихов. Синовиальная оболочка сустава (состоящая из субсиновиального и синовиального слоев) образует три заворота, расширяющие полость сустава. Самый большой из них - находится в нижнем отделе сустава и хорошо заметен при приведении плеча. Локтевой сустав — сложный сустав, образованный соединением в общей капсуле плечевой кости с локтевой и лучевой. В локтевом суставе различают три сочленения: плечелоктевое, плечелучевое и проксимальное лучелоктевое. Блоковидное плечелоктевое сочленение образуют, блок плечевой кости, и блоковидная вырезка локтевой кости Шаровидный плечелучевой сустав составляют головка мыщелка плечевой кости, и головка лучевой кости. Проксимальный лучелоктевой сустав соединяет суставную окружность головки лучевой кости с лучевой вырезкой локтевой кости. Плечелоктевой сустав обеспечивает сгибание и разгибание руки в локте. Верхний лучелоктевой сустав цилиндрической формы позволяет производить только вращательные движения, то есть движения вокруг вертикальной оси — пронацию и супинацию (при этом вращается лучевая кость вместе с ладонью). Фиброзные волокна капсулы локтевого сустава прикрепляются к надкостнице плечевой кости впереди над лучевой и венечной ямками, сзади над локтевой ямкой, в боковых отделах к основанию обоих надмыщелков. На костях предплечья суставная капсула фиксируется по краям суставного хряща на локтевой кости, а на лучевой крепится на ее шейке. Сзади капсула локтевого сустава менее прочная. Сустав укрепляется лучевой и локтевой коллатеральными связками, которые проходят от надмыщелков плечевой к локтевой кости. Проксимальный лучелоктевой сустав образован лучевой вырезкой локтевой кости, расположенной на латеральной стороне ее верхнего эпифиза, и головкой лучевой кости. Кольцевая связка лучевой кости, прикрепленная к локтевой кости, охватывает шейку лучевой кости, фиксируя, таким образом, это соединение. Дистальный лучелоктевой сустав вращательный, цилиндрической формы. Образующие его локтевая вырезка лучевой и суставная окружность головки локтевой костей разделены хрящевым суставным диском треугольной формы. Вершиной диск прикреплен к шиловидному отростку головки локтевой кости, а основанием — к локтевой вырезке лучевой кости. Сустав обеспечивает приведение и отведение кисти (ее движение в сагиттальной плоскости). Лучезапястный сустав эллипсовидный, соединяет нижний эпифиз лучевой кости, и суставной диск локтевой кости с костями проксимального ряда запястья. Поскольку головка локтевой кости находится на некотором расстоянии от запястья, свободное пространство заполнено хрящом, служащим суставной поверхностью для трехгранной кости. Запястная суставная поверхность лучевой кости, и дистальная поверхность суставного диска образуют суставную ямку лучезапястного сустава, а его головкой являются ладьевидная, полулунная и трехгранная кости запястья. Примерно в 40% случаев хрящ имеет щель, через которую лучезапястный сустав может сообщаться с нижним лучелоктевым. Движения в суставе происходят вокруг двух осей: кисть может двигаться в сагиттальной плоскости (в сторону лучевой или локтевой кости), а также сгибаться и отгибаться, вращаясь вокруг фронтальной оси лучезапястного сустава. Укрепляют суставную капсулу ладонная лучезапястная связка лучезапястная связка тыльной стороны ладони локтевая и лучевая коллатеральные связки В кисти насчитывается шесть видов соединений: среднезапястный, межзапястные, запястно-пястные, межпястные, пястно-фаланговые и межфаланговые суставы. Среднезапястный сустав, имеющий S-образную суставную щель, разделяет кости дистального и проксимального (кроме гороховидной кости) рядов запястья. Сустав функционально объединен с лучезапястным и позволяет несколько расширить степень свободы последнего. Движения в среднезапястном суставе происходят вокруг тех же осей, что и в лучезапястном. Оба сустава укреплены одними и теми же связками. Межзапястные суставы соединяют между собой боковые поверхности запястных костей дистального ряда, и укрепляется соединение лучистой связкой запястья. Запястно-пястные суставы соединяют основания пястных костей с костями дистального ряда запястья. За исключением сочленения трапециевидной кости с пястной костью большого (I) пальца, все запястно-пястные суставы плоские, степень их подвижности небольшая. Соединение же трапециевидной и I пястной костей трапециевидное и обеспечивает значительную подвижность большого пальца. Капсула запястно-пястного сустава укреплена ладонными и тыльными запястно-пястными связками. Межпястные суставы плоские, с малой подвижностью. Они составляются боковыми суставными поверхностями оснований пястных костей (II—V), укрепляются ладонными и тыльными пястными связками Пястно-фаланговые суставы эллипсовидные, соединяют основания проксимальных фаланг и головки соответствующих пястных костей, укреплены коллатеральными (боковыми) связками. Эти суставы позволяют производить движения вокруг двух осей — в сагиттальной плоскости (отведение и приведение пальца) и вокруг фронтальной оси (сгибание-разгибание). Межфаланговые суставы блоковидные, соединяют головки вышерасположенных фаланг с основаниями нижерасположенных. Межфаланговые суставы обеспечивают сгибание-разгибание пальцев и укрепляются коллатеральными связками. Головки пястных костей между собой суставного соединения не имеют; они связаны (с ладонной стороны) глубокой поперечной пястной связкой. Возрастные особенности строении скелета верхней конечности. Костные ядра в костях запястья начинают появляться с 2-х месяцев, в эпифизах коротких трубчатых костей — на 2-3-м году жизни, в дистальных эпифизах лучевой кости — на 1-2-м году, локтевой кости — на 7-8-м году, в сесамовидных костях — в препубертатном периоде. Синостозы в длинных трубчатых костях у мужчин образуются в 19-23 года, у женщин — в 17-21 год.
Сходства и различия костей верхней и нижней конечностей
Таз и тазобедренный сустав изучают обычно в прямой проекции. На рентгенограмме четко определяются все костные компоненты, сопряженные поверхности крестца и подвздошной кости, накладывающиеся друг на друга. Суставная щель крестцово-подвздошного соединения имеет вид узкой полоски с четкими контурами; в виде довольно широкой полосы просветления выделяется по срединной линии тела симфиз. На рентгенограммах таза детей можно увидеть не синостозиро-ванный с крылом подвздошной кости гребень, в виде свободно лежащих теней — седалищные бугры. Хорошо видны вертлужная впадина с более плотной костной тканью в верхнем отделе, головка бедренной кости с гладкими контурами (кроме участка в области ямки, где прикрепляется связка головки), компактное и губчатое вещество головки и шейки (губчатое вещество имеет специфическое направление костных перекладин в связи с действием сил сжатия и растяжения). Заметно также хорошо выраженное утолщение компактного вещества при переходе с эпифиза на диафиз и начало костномозговой полости. На рентгенограмме коленного сустава в прямой проекции следует разобрать все его костные компоненты с анатомическими образованиями. В отличие от других суставов здесь суставная щель очень широкая (в связи с наличием менисков), она имеет вид изогнутой полоски с четкими контурами суставных поверхностей бедренной и большеберцовой костей. На этой же рентгенограмме можно видеть головку малоберцовой кости. Надколенник ясно не виден, так как тень его накладывается на дистальный конец бедра. На боковых снимках коленного сустава он виден отчетливо. На рентгенограммах стопы в прямой и боковой проекциях надо уметь определять кости и их соединения. На профильной рентгенограмме следует обратить внимание на арочное расположение костных перекладин губчатого вещества, как бы переходящих из одной кости в другую. После рассмотрения отделов верхних и нижних конечностей, основных их скелетных образований, подвижности в соединениях можно отметить как черты сходства, так и черты различия. Сходство заключается в том, что как верхние, так и нижние конечности парные, имеют одинаковое число отделов, каждый из которых состоит из одинакового числа костей. Существенные различия появились в процессе эволюции; когда рука перестала выполнять функции опоры и превратилась в орган труда, изменились строение звеньев, составляющих ее, и их связи. Кости нижней конечности стали значительно крупнее, массивнее в связи с усилением функции опоры при переходе человека в вертикальное положение; костные выступы, эпифизы, места фиксации мышц выражены более отчетливо. Кости пояса верхней конечности не образуют замкнутого кольца, как кости таза; благодаря ряду особенностей (длинная ключица, отодвигающая свободную верхнюю конечность от туловища, наличие двухкамерных грудино-ключичных суставов, соединение лопатки с позвоночным столбом с помощью мышц) обеспечивается значительная подвижность пояса верхней конечности. Кости пояса нижней конечности, соединяясь с крестцом и друг с другом, образуют костное замкнутое кольцо с малоподвижными соединениями. В крестцово-подвздошном суставе размах движений всего 7—10°, а в симфизе они практически отсутствуют. Соединения верхней конечности характеризуются меньшей конгруэнтностью, более тонкими связками и меньшим их числом (поэтому в суставах верхней конечности более часты вывихи), но значительной подвижностью. Соединения нижней конечности более прочны, но менее подвижны. Очень важная особенность строения предплечья заключается в том, что лучевая кость может вращаться вокруг локтевой, обеспечивая пронацию и супинацию, что важно для трудовых процессов (завинчивания, закручивания и т. п.). Кости же голени (большеберцовая и малоберцовая) в связи со спецификой соединения такой подвижностью не обладают. В соединениях нижней конечности основные движения сгибательно-разгибательные. Особенно значительны отличия кисти от стопы.Длина запястья небольшая, предплюсна же составляет почти половину стопы; кости запястья мелкие, кости предплюсны крупные. Пальцы стопы короткие, с малой подвижностью, а пальцы кисти достигают половины ее длины и очень подвижны. На нижней конечности много приспособлений рессорного характера, смягчающих толчки и сотрясения (своды стопы, мениски, крестообразные связки, связка головки бедра и др.). В процессе эволюции , 1-й палец кисти несколько переместился в направлении ладонной поверхности, приобрел специфические движения — противопоставление и обратное движение, что в значительной мере усилило удерживающую функцию кисти; 1-й палец стопы этих особенностей не имеет. 1-й запястно-пястный сустав, из плоского, превратился в седловидный, что обеспечивает не только разнообразие движений, но также захват и удержание предметов. К числу особенностей кисти можно отнести: смещение костей запястья относительно друг друга, образование под поперечной связкой запястья канала для сухожилий мышц-сгибателей пальцев кисти, выпрямление и укорочение фаланг 2—5-го пальцев. Все это привело к тому, что кисть, а с ней и вся рука, превратилась в совершеннейший орган труда, орган осязания и выразительных движений. Кисть, соединяя в себе твердость и подвижность, тонкость, плавность и точность движений, приспособлена как для тяжелых, грубых работ, так и для тончайших движений. 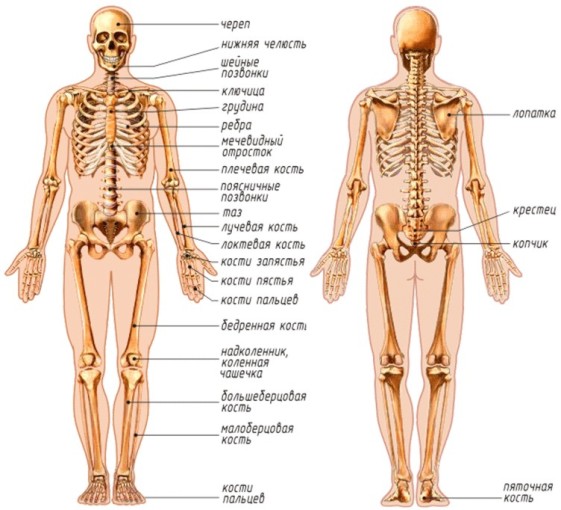 Раздел 2.Пищеварительная система.
Пищеварительный канал состоит из системы органов, которые производят механическую и химическую обработку пищи и ее всасывание. У человека пищеварительный канал имеет вид трубки длиной 8-10 м. Стенка пищеварительной трубки состоит из трех слоев: внутреннего (слизистой оболочки), среднего (мышечной оболочки) и наружного (соединительно-тканной, или серозной, оболочки). Гладкая мышечная ткань средней оболочки имеет два слоя: внутренний – круговой и наружный – продольный. В пищеварительном канале различают следующие отделы:
а) ротовая полость;
б) глотка;
в) пищевод;
г) желудок;
д) тонкий кишечник; в него входят три переходящих друг в друга отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка;
е) толстый кишечник – образованный слепой кишкой, частями ободочной кишки (восходящей, поперечной, нисходящей и сигмообразной кишками) и прямой кишкой.
В полость пищеварительного канала поступают пищеварительные соки, образуемые железами. Часть желез расположена в самом пищеварительном канале; крупные железы находятся вне его, и вырабатываемые ими пищеварительные соки попадают в его полость по выводным протокам.
Переваривание пищи начинается в ротовой полости, где происходит механическое раздробление и измельчение пищи при ее пережевывании. В ротовой полости помещаются язык и зубы. Язык – подвижный мышечный орган, покрытый слизистой оболочкой, богато снабженный сосудами и нервами.
Язык передвигает пищу в процессе жевания, служит органом вкуса и речи.
Зубы измельчают пищу; кроме того, они принимают участие в формировании звуков речи. По функции и форме различают резцы, клыки, малые и большие коренные зубы. У взрослого человека 32 зуба: в каждой половине верхней и нижней челюстей развиваются 2 резца, 1 клык, 2 малых коренных и 3 больших коренных зуба.
Зубы закладываются еще в утробном периоде и развиваются в толще челюсти. У ребенка на 6–8 месяце жизни начинают прорезываться молочные, или временные, зубы. Зубы могут появляться раньше или позднее в зависимости от индивидуальных особенностей развития. Чаще всего первыми прорезываются средние резцы нижней челюсти, потом появляются верхние средние и верхние боковые; в конце первого года прорезываются обычно 8 молочных зубов. В течение второго года жизни, а иногда и в начале третьего заканчивается прорезывание всех 20 молочных зубов.
В 6–7 лет молочные зубы начинают выпадать, и на смену им постепенно растут постоянные зубы. Перед сменой корни молочных зубов рассасываются, после чего зубы выпадают. Малые коренные и третьи большие коренные, или зубы мудрости, вырастают без молочных предшественников. Прорезывание постоянной смены зубов заканчивается к 14–15 годам. Исключение составляют зубы мудрости, появление которых порой задерживается до 25–30 лет; в 15 % случаев они отсутствуют на верхней челюсти вообще. Причиной смены зубов является рост челюстей.
Измельченная механически пища в полости рта смешивается со слюной. В ротовую полость открываются протоки трех пар крупных слюнных желез: околоушные, поднижнечелюстные и подъязычные. Кроме того, почти по всей слизистой оболочке ротовой полости и языка расположены мелкие слюнные железки. Интенсивное слюноотделение начинается с появлением молочных зубов.
В слюне содержится фермент амилаза, расщепляющий полисахариды до декстринов, а затем до мальтазы и глюкозы. Белок слюны муцин делает слюну клейкой. Благодаря муцину пропитанная слюной пища легче проглатывается. В составе слюны есть вещество белковой природы – лизоцим, обладающий бактерицидным действием.
С возрастом количество отделяющейся слюны увеличивается; наиболее значительные скачки отмечаются у детей от 9 до 12 месяцев и от 9 до 11 лет. Всего в сутки у детей отделяется до 800 куб. см слюны.
Пищевод. Пища, измельченная в ротовой полости и пропитанная слюной, сформованная в пищевые комки, через зев поступает в глотку, а из нее – в пищевод. Пищевод – мышечная трубка длиной у взрослого человека около 25 см. Внутренняя оболочка пищевода – слизистая, покрыта многослойным плоским эпителием с признаками ороговения в верхних слоях. Эпителий защищает пищевод при движении по нему грубого пищевого комка. Слизистая оболочка образует глубокие продольные складки, что позволяет пищеводу сильно расширяться при прохождении пищевого комка.
У детей слизистая оболочка пищевода нежная, легко-травмируемая грубой пищей, богата кровеносными сосудами. Длина пищевода у новорожденных – около 10 см, в возрасте 5 лет – 16 см, в 15 лет – 19 см.
Строение печени. Печень, — самая крупная из пищеварительных желез, занимает верхний отдел брюшной полости, располагаясь под диафрагмой, главным образом с правой стороны. По форме печень несколько напоминает шляпку большого гриба, имеет верхнюю выпуклую и нижнюю слегка вогнутую поверхности. Однако выпуклость лишена симметричности, так как наиболее выступающей и объемистой частью является не центральная, а правая задняя, которая кпереди и влево клинообразно суживается. Размеры печени человека: справа налево в среднем 26-30 см, спереди назад — правая доля 20-22 см, левая доля 15-16 см, наибольшая толщина (правая доля) — 6-9 см. Масса печени равна в среднем 1500 г. Цвет ее красно-бурый, консистенция мягкая. Печень - это самый большой внутренний орган, выполняющий в организме жизненно важные функции и содействующая функциям многих систем организма. Печень участвует в метаболизме всех питательных веществ, в пищеварении, в синтезе и резервировании ряда необходимых организму веществ, в расщеплении, детоксикации и экскреции, ненужных или вредных для организма веществ, в кроветворении и осуществлении ряда других функций. Структура и функции печени - взаимосвязанные вероятностные сущности. Представления о структуре печени - это предметанатомии печени и гистологии печени. Представления о функциях печени - это предмет физиологии печени и биохимии печени. Структурно-функциональной единицей печени является долька печени. В печени человека ~500.000 печёночных долек. Долька имеет форму призмы с максимальным диаметром поперечного сечения ~1,0 ÷ 2,5 мм. Пространство между дольками заполнено небольшой массой соединительной ткани. В ней располагаются междольковые жёлчные протоки, артерии и вены. Обычно междольковые артерия, вена и проток расположены рядом, образуют печёночную триаду.
Раздел 2.Пищеварительная система.
Пищеварительный канал состоит из системы органов, которые производят механическую и химическую обработку пищи и ее всасывание. У человека пищеварительный канал имеет вид трубки длиной 8-10 м. Стенка пищеварительной трубки состоит из трех слоев: внутреннего (слизистой оболочки), среднего (мышечной оболочки) и наружного (соединительно-тканной, или серозной, оболочки). Гладкая мышечная ткань средней оболочки имеет два слоя: внутренний – круговой и наружный – продольный. В пищеварительном канале различают следующие отделы:
а) ротовая полость;
б) глотка;
в) пищевод;
г) желудок;
д) тонкий кишечник; в него входят три переходящих друг в друга отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка;
е) толстый кишечник – образованный слепой кишкой, частями ободочной кишки (восходящей, поперечной, нисходящей и сигмообразной кишками) и прямой кишкой.
В полость пищеварительного канала поступают пищеварительные соки, образуемые железами. Часть желез расположена в самом пищеварительном канале; крупные железы находятся вне его, и вырабатываемые ими пищеварительные соки попадают в его полость по выводным протокам.
Переваривание пищи начинается в ротовой полости, где происходит механическое раздробление и измельчение пищи при ее пережевывании. В ротовой полости помещаются язык и зубы. Язык – подвижный мышечный орган, покрытый слизистой оболочкой, богато снабженный сосудами и нервами.
Язык передвигает пищу в процессе жевания, служит органом вкуса и речи.
Зубы измельчают пищу; кроме того, они принимают участие в формировании звуков речи. По функции и форме различают резцы, клыки, малые и большие коренные зубы. У взрослого человека 32 зуба: в каждой половине верхней и нижней челюстей развиваются 2 резца, 1 клык, 2 малых коренных и 3 больших коренных зуба.
Зубы закладываются еще в утробном периоде и развиваются в толще челюсти. У ребенка на 6–8 месяце жизни начинают прорезываться молочные, или временные, зубы. Зубы могут появляться раньше или позднее в зависимости от индивидуальных особенностей развития. Чаще всего первыми прорезываются средние резцы нижней челюсти, потом появляются верхние средние и верхние боковые; в конце первого года прорезываются обычно 8 молочных зубов. В течение второго года жизни, а иногда и в начале третьего заканчивается прорезывание всех 20 молочных зубов.
В 6–7 лет молочные зубы начинают выпадать, и на смену им постепенно растут постоянные зубы. Перед сменой корни молочных зубов рассасываются, после чего зубы выпадают. Малые коренные и третьи большие коренные, или зубы мудрости, вырастают без молочных предшественников. Прорезывание постоянной смены зубов заканчивается к 14–15 годам. Исключение составляют зубы мудрости, появление которых порой задерживается до 25–30 лет; в 15 % случаев они отсутствуют на верхней челюсти вообще. Причиной смены зубов является рост челюстей.
Измельченная механически пища в полости рта смешивается со слюной. В ротовую полость открываются протоки трех пар крупных слюнных желез: околоушные, поднижнечелюстные и подъязычные. Кроме того, почти по всей слизистой оболочке ротовой полости и языка расположены мелкие слюнные железки. Интенсивное слюноотделение начинается с появлением молочных зубов.
В слюне содержится фермент амилаза, расщепляющий полисахариды до декстринов, а затем до мальтазы и глюкозы. Белок слюны муцин делает слюну клейкой. Благодаря муцину пропитанная слюной пища легче проглатывается. В составе слюны есть вещество белковой природы – лизоцим, обладающий бактерицидным действием.
С возрастом количество отделяющейся слюны увеличивается; наиболее значительные скачки отмечаются у детей от 9 до 12 месяцев и от 9 до 11 лет. Всего в сутки у детей отделяется до 800 куб. см слюны.
Пищевод. Пища, измельченная в ротовой полости и пропитанная слюной, сформованная в пищевые комки, через зев поступает в глотку, а из нее – в пищевод. Пищевод – мышечная трубка длиной у взрослого человека около 25 см. Внутренняя оболочка пищевода – слизистая, покрыта многослойным плоским эпителием с признаками ороговения в верхних слоях. Эпителий защищает пищевод при движении по нему грубого пищевого комка. Слизистая оболочка образует глубокие продольные складки, что позволяет пищеводу сильно расширяться при прохождении пищевого комка.
У детей слизистая оболочка пищевода нежная, легко-травмируемая грубой пищей, богата кровеносными сосудами. Длина пищевода у новорожденных – около 10 см, в возрасте 5 лет – 16 см, в 15 лет – 19 см.
Строение печени. Печень, — самая крупная из пищеварительных желез, занимает верхний отдел брюшной полости, располагаясь под диафрагмой, главным образом с правой стороны. По форме печень несколько напоминает шляпку большого гриба, имеет верхнюю выпуклую и нижнюю слегка вогнутую поверхности. Однако выпуклость лишена симметричности, так как наиболее выступающей и объемистой частью является не центральная, а правая задняя, которая кпереди и влево клинообразно суживается. Размеры печени человека: справа налево в среднем 26-30 см, спереди назад — правая доля 20-22 см, левая доля 15-16 см, наибольшая толщина (правая доля) — 6-9 см. Масса печени равна в среднем 1500 г. Цвет ее красно-бурый, консистенция мягкая. Печень - это самый большой внутренний орган, выполняющий в организме жизненно важные функции и содействующая функциям многих систем организма. Печень участвует в метаболизме всех питательных веществ, в пищеварении, в синтезе и резервировании ряда необходимых организму веществ, в расщеплении, детоксикации и экскреции, ненужных или вредных для организма веществ, в кроветворении и осуществлении ряда других функций. Структура и функции печени - взаимосвязанные вероятностные сущности. Представления о структуре печени - это предметанатомии печени и гистологии печени. Представления о функциях печени - это предмет физиологии печени и биохимии печени. Структурно-функциональной единицей печени является долька печени. В печени человека ~500.000 печёночных долек. Долька имеет форму призмы с максимальным диаметром поперечного сечения ~1,0 ÷ 2,5 мм. Пространство между дольками заполнено небольшой массой соединительной ткани. В ней располагаются междольковые жёлчные протоки, артерии и вены. Обычно междольковые артерия, вена и проток расположены рядом, образуют печёночную триаду.
|
Строение печени человека: различают выпуклую верхнюю диафрагмальную поверхность, нижнюю, местами вогнутую, висцеральную поверхность, острый нижний край, отделяющий спереди верхнюю и нижнюю поверхности, и слегка выпуклую заднюю часть, диафрагмальной поверхности. На нижнем крае печени имеется вырезка круглой связки, правее располагается небольшая вырезка, соответствующая прилегающему дну желчного пузыря. Диафрагмальная поверхность, выпуклая и соответствует по форме куполу диафрагмы. От высшей точки идет пологий скат к нижнему острому краю и влево, к левому краю печени; крутой скат следует к задней и правой частям диафрагмальной поверхности. Кверху, к диафрагме, идет сагиттально расположенная брюшинная серповидная связка печени, которая следует от нижнего края печени назад на протяжении примерно 2/3 ширины печени: сзади листки связки расходятся вправо и влево, переходя в венечную связку печени. Серповидная связка делит печень соответственно верхней ее поверхности на две части — правую долю печени, большую и имеющую наибольшую толщину, и левую долю печени меньшую. На верхней части печени видно небольшое сердечное вдавление, образовавшееся в результате давления сердца и соответствующее сухожильному центру диафрагмы. На диафрагмальной поверхности печени различают верхнюю часть, обращенную к сухожильному центру диафрагмы; переднюю часть, обращенную кпереди, к реберной части диафрагмы, и к передней стенке живота в надчревной области (левая доля); правую часть направленную вправо, к боковой брюшной стенке (соответственно средней подмышечной линии), и заднюю часть, обращенную в сторону спины. Висцеральная поверхность, плоская, слегка вогнутая, соответствует конфигурации подлежащих органов. На ней располагаются три борозды, делящие эту поверхность на четыре доли. Две борозды имеют сагиттальное направление и тянутся почти параллельно одна другой от переднего к заднему краю печени; приблизительно на середине этого расстояния их соединяет, как бы в виде перекладины, третья, поперечная, борозда. Левая борозда состоит из двух отделов: переднего, простирающегося до уровня поперечной борозды, и заднего, расположенного кзади от поперечной. Более глубокий передний отдел — щель круглой связки начинается на нижнем крае печени от вырезки круглой связки. В ней залегает круглая связка печени, идущая спереди и снизу от пупка и заключающая облитерированную пупочную вену. Задний отдел левой борозды — щель венозной связки, содержит венозную связку и тянется от поперечной борозды назад к левой печеночной вене. Левая борозда по своему положению на висцеральной поверхности соответствует линии прикрепления серповидной связки на диафрагмальной поверхности печени и, таким образом, служит здесь границей левой и правой долей печени. Вместе с тем круглая связка печени заложена в нижнем крае серповидной связки, на свободном переднем ее участке. Правая борозда представляет собой продольно расположенную ямку и называется ямкой желчного пузыря, которой на нижнем крае печени соответствует вырезка. Она менее глубокая, чем борозда круглой связки, но более широкая и представляет отпечаток расположенного в ней желчного пузыря. Ямка тянется кзади до поперечной борозды; продолжением ее кзади от поперечной борозды служит борозда нижней полой вены. Поперечная борозда — это ворота печени. В ней залегают собственная печеночная артерия. Как артерия, так и вена делятся на основные ветви, правую и левую, уже в воротах печени. Три эти борозды делят висцеральную поверхность печени на четыре доли печени. Левая борозда отграничивает справа нижнюю поверхность левой доли печени; правая борозда отграничивает слева нижнюю поверхность правой доли печени. Средний участок между правой и левой бороздами на висцеральной поверхности печени делится поперечной бороздой на передний и задний. Передний участок — это квадратная доля, задний — хвостатая доля. Хвостатая доля печени расположена кзади от ворот печени, ограничена спереди поперечной бороздой ворот печени, справа — бороздой полой вены, слева — щелью венозной связки и сзади — задней частью диафрагма<
Дата добавления: 2020-06-09; просмотров: 820;











