Способы очищения ротовой полости от инородных предметов
после того, как рот пострадавшего открыт, очистите полость рта и глотку пальцами другой руки (II и III) или тампоном.
Твердое инородное тело, находящееся в полости глотки, необходимо удалить II и III пальцами, глубоко введенными, наподобие пинцета.
Если больной находится в сознании, то следует попытаться заставить его удалить инородное тело с помощьюкашляили попросить его очистить полость рта и глотку с помощьюсогнутого II пальца.
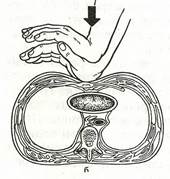
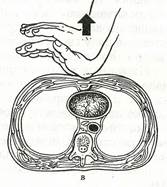
Указанные методы могут оказаться неэффективными. Тогда необходимо воспользоваться приемами сжатия (толчка) живота (рис. 10) и удара по спине (рис. 11). Последний оказывается достаточно эффективным у задыхающихся больных с обтурацией верхних дыхательных путей инородным телом, не утративших сознания, способных сохранить положение стоя или сидя. Находясь сзади, плотно охватите пострадавшего вокруг живота pyкaми. Сжатой в кулак кистью надавите на живот в области эпигастрия по направлению к грудине. Такое сжатие создаст повышенное давление в легких, которое вытолкнет инopoдное тело.
Для маленьких Прием «Буратино» детей перевернуть вниз головой и потрясти или 3-4 раза ударить ладонью на уровне лопаток. (рис. 12)
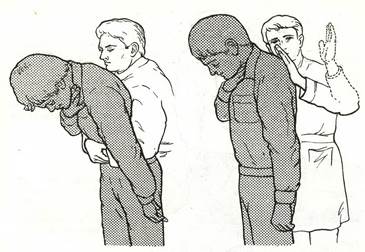
Рис. 10. Прием Геймлиха сжатия (толчка) живота в положении стоя. Рис. 11. Прием удара по спине в положении стоя.
Толчки производят по средней линии в область эпигастрия Удар производят в межлопаточную область ладонью.
вверх по направлению к грудине.
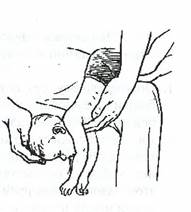
рис. 12. Прием «Буратино», придание постурального дренажа верхним дыхательным путям (опускание головы ниже
горизонтального уровня тела) с открыванием рта, чтобы содержимое могло выпасть(вытечь) из ротоглотки.
Освобождение различных бронхов от мокроты изменением положения тела
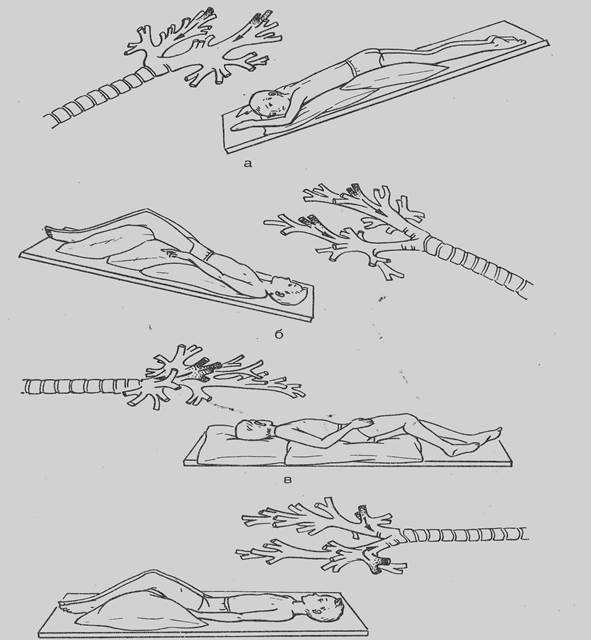
а – дренирование задненижних сегментов нижних долей обоих легких
б – дренирование передненижних сегментов нижних долей обоих легких
в – дренирование средней правого легкого
г – дренирование передних сегментов верних долей обоих легких
Если больной без сознания, то следует действовать следующим образом.
1. Удары по спине: пострадавшего положите на бок лицом к реаниматору, а грудная клетка должна находиться при этом на уровне колен последнего. Нанесите 3—7 сильных удара кистью руки в межлопаточной области (рис. 13).
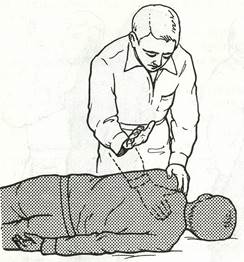 рис. 13 Прием удара по спине в положении лежа.
рис. 13 Прием удара по спине в положении лежа.
2. Горизонтальное сдавление живота: пострадавшего уложите па спину с запрокинутой головой. Располагают кисть правой руки на кисти левой строго по середине линии (во избежание травматизации внутренних органов) между пупком и мечевидным отростком и толчкообразно надавливают на область диафрагмы. Сдавление повторяют 3—5 раз (рис. 14).
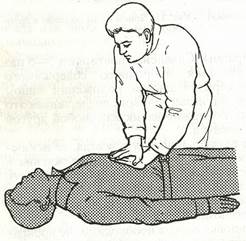 рис. 14 Прием горизонтального сдавления живота в положении лежа.
рис. 14 Прием горизонтального сдавления живота в положении лежа.
После удаления инородного содержимого оставьте пациента в горизонтальном положении лицом вверх на спине и отогнутой назад головой, поддерживая это положение руками или подложив валик или любой другой твердый предмет под лопатки.
Отгибание головы следует применять всегда, за исключением тех случаев, когда имеются явные повреждения в области шейного отдела позвоночника. Следует повторять попытки вентиляции легких и удаления инородного тела до тех пор, пока не появится возможность оказать квалифицированную медицинскую помощь.
При внезапной остановке сердца необходимо, не прекращая попыток восстановления проходимости дыхательных путей ИВЛ, приступить к наружному массажу сердца.
Второй этап реанимации.Этот этап включает ИВЛ. Проведение ИВЛ необходимо при остановке или резком угнетении дыхания даже при сохранной сердечной деятельности. Оптимальные условия для искусственного дыханий достигаются при комбинации максимального отгибания головы назад, смещения вперед нижней челюсти и раскрытия рта (тройной прием).
Вентиляция методом «изо рта в рот» содержит ряд последовательных процедур.
1. Запрокиньте голову больного (отогните голову кзади), положив одну руку ему на лоб и закрыв ноздри, а другую — под шею (рис. 15).
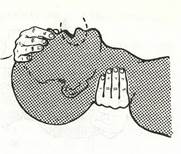
Рис.15. Подготовка пострадавшего к вентиляции легких методом «изо рта в рот».
2. Если рот пострадавшего закрыт, то откройте его одним из описанных ранее приемов и поддерживайте подбородок при слегка открытом рте.
3. Сделав глубокий вдох, плотно прижмите свои губы к губам пострадавшего и, прижавшись щекой к его носу, с силой вдуйте воздух в легкие (рис. 16).
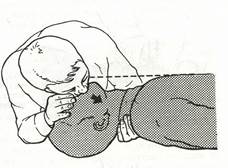
Рис.16. Вентиляция легких методом «изо рта в рот» с одновременным визуальным
контролем за грудной клеткой пострадавшего.
Если разгибание головы и интенсивный выдох не приводят к заметному движению грудной клетки, то необходимо выдвинуть нижнюю челюсть пациента вперед.
Для успешного осуществления ИВЛ более важное значение имеет поступление достаточного объема воздуха в легкие, чем высокая частота дыхания. Поэтому надо следить, чтобы после каждого выдоха грудная клетка пациента расширялась. В целях гигиены наложите на рот пациента салфетку или платок.
Если ИВЛ проводят ребенку, то вдувание воздуха надо делать осторожно, не используя всю жизненную емкость легких, во избежание разрыва легочной ткани. Для детей грудного возраста достаточно объема воздуха, находящегося в ротовой полости реаниматора.
4. Если грудная клетка пострадавшего заметно поднимается, то следует отвести лицо в сторону и дать пострадавшему возможность сделать пассивный выдох (рис. 17).
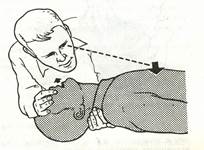
Рис.17. Пассивный; выдох через рот.
5. Когда выдох закончится, проведите следующее глубокое раздувание, которое у взрослых повторяют через каждые 5 с (12 раз в 1 мин), а у детей — через каждые 3 с (20 раз в 1 мин).
После 3—5 глубоких и интенсивных раздуваний легких следует определить наличие или отсутствие пульса на сонных артериях. Если пульс не определяется, то продолжите ИВЛ и одновременно приступайте к наружному массажу сердца.
Для предотвращения во время ИВЛ попадания воздуха в желудок или задержки его там в интервалах между вдуваниями следует слегка надавливать рукой на эпигастральную область пострадавшего (между грудиной и пупком).
В тех случаях, когда по каким-либо причинам первые попытки дыхания «изо рта в рот» затруднительны, используйте прием вентиляции «изо рта в нос». Вентиляция методом «изо рта в нос» осуществляется следующим образом.
1. Отогните голову пострадавшего кзади. Одной рукой фиксируйте подбородок больного и закройте его рот I пальцем (рис. 18).
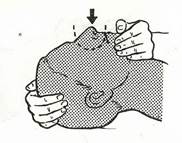
Рис. 18. Подготовка пострадавшего к вентиляции «изо рта в нос».
2. Сделав глубокий вдох, плотно прижмите губы к носу пострадавшего и вдувайте воздух в нос (рис. 19).
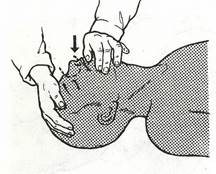
Рис. 19. Вентиляция легких методом «изо рта в нос» (стрелкой показано расположение рта реаниматора).
3. Для того, чтобы пострадавший смог сделать пассивный выдох откройте ему рот. Рис 20
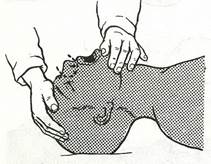
Рис. 20. Пассивный выдох через рот с фиксацией нижней челюсти.
Как при первом («изо рта в рот»), так и при втором («изо рта в нос») методах ИВЛ последовательность действий реаниматора после установления срока отсутствия сознания следующая:
1) делают 3—5 глубоких раздуваний легких;
2) определяют пульс;
3) при наличии пульса продолжают раздувание легких в ритме, указанном выше;
4) при отсутствии пульса одновременно с ИВЛ начинают наружный массаж сердца.
Третий этап реанимации.Задача этого этапа — поддержание кровообращения методом непрямого массажа сердца. Диагноз остановки сердца ставится в случае потери сознания, остановки или атонального дыхания, цианоза или резкой бледности кожных покровов и отсутствия пульса на крупных артериях (сонной или бедренной). Необходимо помнить, что в таких условиях расширение зрачков (несомненный признак клинической смерти) может наступить более чем через 1 мин после остановки сердца, а у некоторых пострадавших они вообще не расширяются. Поэтому диагностическая ценность мидриаза в начальном периоде реанимации имеет относительное значение. Отсутствие тонов сердца при прослушивании также не является диагностически достоверным признаком его остановки.
Важно помнить, что только отсутствие пульса на сонных артериях — несомненный признак остановки сердца.
Среди причин остановки сердца выделяют первичные и вторичные.
Первичная остановка сердца является результатом ишемии миокарда и последующей фибрилляции желудочков (острый инфаркт), предшествующих заболеваний сердца, поражения электрическим током, извращенной реакции на некоторые лекарственные средства.
В условиях катастроф чаще имеют дело со вторичной остановкой сердца, возникающей, например, в результате асфиксии или массивного кровотечения.
Причинами асфиксии в свою очередь являются вдыхание токсичных газов с последующим отеком легких, обтурация дыхательных путей, острое нарушение мозгового кровообращения с резким падением артериального давления и остановкой дыхания.
Внезапная полная остановка кровообращения любого происхождения приводит к потере сознания (в течение 15 с), атональному дыханию (в течение 30—60 с), остановке дыхания и расширению зрачков (в течение 30-—60 с).
Если у пострадавшего сохранено сознание, но существует угроза внезапной остановки сердца, то следует его инструктировать о мерах самопомощи.
Установлено, что после внезапного начала фибрилляции желудочков активное покашливание способно поддерживать кровоснабжение мозга, достаточное для сохранения сознания больного.
Больным с повышенным риском остановки сердца рекомендуют следующее. Если они почувствуют, что сердце «как бы остановилось», то они должны позвать на помощь и сразу же начать ежесекундно энергично кашлять, делая между кашлевыми толчками глубокие вдохи. Это поможет в течение определенного времени не потерять сознание.
Прием активного покашливания не следует использовать больным с предшествующим тяжелым поражением сердца.
Начинать р. необходимо с ИВЛ, но внезапно умерших и других с подозрением на фибрилляцию желудочков сердца, начинают реанимировать с прекардиального удара (удар кулаком в середину грудины с расстояния 20-40 см, 1-2 раза в надежде на то, что восстановится синусовый ритм)
Фибрилляцию миокарда можно предполагать у людей в состоянии: асфиксии, переохлаждения, после электротравмы, передозировки сердечными гликозидами, отравления ФОВ и другими кардиотропными ядами, умирания на фоне пароксизмальной желудочковой тахикардии, групповых или ранних желудочковых экстрасистол. Ее можно заподозрить по ответной реакции сердечнососудистой системы реанимируемого на закрытый массаж сердца.
Если во время массажа появляются признаки эффективного кровообращения (определяется пульсовой толчок на сонных артериях, суживаются зрачки, возникают дыхательные движения или делаются попытки вдоха), которые вскоре исчезают после прекращения закрытого массажа сердца и быстро появляются вновь после возобновления массажа, но самостоятельная сердечная деятельность не восстанавливается, с известной долей достоверности можно предполагать, что у человека, которому оказывается помощь, — фибрилляция желудочков сердца. Достоверно диагностировать это состояние можно лишь по результатам электрокардиографии или кардиомониторинга
При наличии признаков клинической смерти, вне зависимости от причины остановки сердца, необходимо немедленно начать наружный массаж сердца (в сочетании с ИВЛ).
Расположение сердца между позвоночником и грудиной позволяет в случае его остановки обеспечить искусственное кровообращение путем сжатия этого органа между ними (рис. 21, а).
Рис. 21. Механизм наружного массажа сердца.(а,б,в)
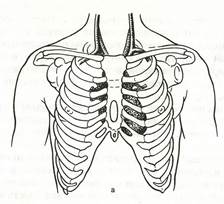 а — расположение сердца по отношению к ребрам и грудине
а — расположение сердца по отношению к ребрам и грудине
Сжатие сердца между грудиной и позвоночником сопровождается изгнанием крови из сердца, легких и крупных сосудов. Кровоток при этом в сонных артериях составляет всего 30% от нормы, что недостаточно для восстановления сознания, но может поддерживать минимальный обмен, обеспечивающий жизнеспособность мозга (рис. 21, б).
 б — сжатие сердца и сосудов между грудиной и позвоночником при надавливании на грудину;
б — сжатие сердца и сосудов между грудиной и позвоночником при надавливании на грудину;
Прекращение давления на грудину ведет к тому, что грудная клетка в силу своей эластичности расширяется, сердце пассивно наполняется кровью (рис. 21, в).
 в — расширение сердца и сосудов при прекращении давления на грудину.
в — расширение сердца и сосудов при прекращении давления на грудину.
Наружный массаж сердца проводят путем ритмических надавливаний на нижнюю часть грудины в точке, указанной на рис. 22.
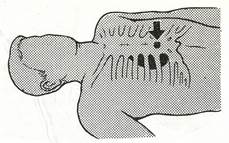 Рис. 22. Проекция области эффективного сдавливания сердца через грудину.
Рис. 22. Проекция области эффективного сдавливания сердца через грудину.
Для правильного расположения рук на грудной клетке пострадавшего необходимо пропальпировать живот в области эпигастрия и найти нижний конец грудины. Половина расстояния между мечевидным отростком и подключичной вырезкой грудины будет местом приложения рук реаниматора при давлении на грудину пострадавшего (рис. 23).
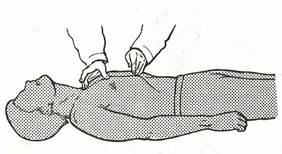
Рис. 23. Определение правильной точки для проведения наружного массажа сердца.
Найти эту точку можно и другим, более простым способом. Для этого необходимо найти основание мечевидного отростка и расположить руку на два поперечных пальца выше (рис. 24).
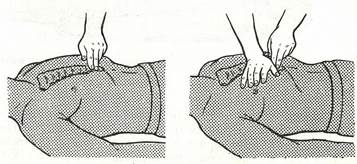
Рис. 24. Определение точки для давления положением руки на нижней половине грудины.
Методика проведения наружного массажа сердца заключается в следующем.
1. Встаньте со стороны, удобной для проведения манипуляции. Если пострадавший лежит на земле, то опуститесь на колени.
2. Найдите на грудине точку приложения рук (см. рис. 24).
3. Ладонную поверхность кисти одной руки положите на нижнюю часть грудины в точке приложения, а ладонь другой руки поверх первой (рис. 25). Пальцы должны быть слегка приподняты, что позволит осуществить давление локально именно в области ладонной поверхности над точкой приложения. Руки реаниматора следует располагать вертикально по отношению к зафиксированным локтям.
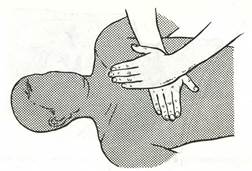 Рис.25. Положение кистей рук реаниматора на грудной клетке пострадавшего.
Рис.25. Положение кистей рук реаниматора на грудной клетке пострадавшего.
4. Надавите сверху вниз на грудину с такой силой, чтобы она сместилась примерно на глубину 4—5 см (рис. 26).
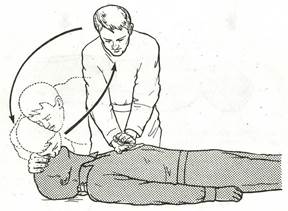
Рис. 26. Проведение непрямого массажа сердца и ИВЛ одним реаниматором.
Применение большего давления чревато повреждением грудины (перелом) и органов грудной клетки. Нельзя
также надавливать на боковую поверхность грудной клетки.
5. Задержите руки в этом положении на 0,5 с (счет «раз»). За это время, составляющее примерно половину сердечного цикла, кровь активно изгоняется из полостей сердца в крупные сосуды (в том числе сонные артерии).
6. Резко ослабьте давление рук на грудную клетку и задержите их, не отрывая от поверхности, на 0,5 с (счет «два»). За это время сердце пассивно заполняется кровью.
7. Указанное движение повторяйте один раз в секунду или несколько чаще, что составит 60 сдавлений в 1 мин (средний естественный ритм работы сердца). Для облегчения работы при сдавлении и во избежании усталости используйте всю тяжесть своего тела; руки от грудины при этом не отрывайте.
Функционально важным является точное расположение рук на грудине, поскольку неправильный выбор точки приложения не только не обеспечивает эффективный массаж, но и грозит осложнениями (например, перелом ребер, грудины, повреждение органов брюшной полости).
При правильно проведенном наружном массаже сердца можно определить искусственную пульсовую волну на сонной или бедренной артериях. В оптимальном случае за наличием и качеством пульсации должен следить второй реаниматор. При адекватном массаже пульсация должна быть регулярной, ровной и непрерывной. Наружный массаж сердца лучше проводить при горизонтальном положении пострадавшего, слегка приподняв его ноги, на твердой поверхности (пол, земля, доска) и продолжать его по возможности непрерывно. Прекращать массаж можно только на несколько секунд, в течение которого сменяются реаниматоры.
Непрямой массаж сердца у детей старше 3 лет проводят по тем же правилам, но одной рукой и с частотой около 100 - 120 надавливаний в 1 мин, глубиной 2—4 см. рис.27
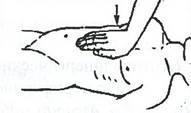
рис.27 НМС детям старше 3 лет.
Непрямой массаж сердца у грудных детей и до 3 лет большим пальцем правой руки поместив его на грудине на уровне левого соска, а остальные 4 пальца – под левой лопаткой, или проводят кончиками двух пальцев; надавливают на среднюю часть грудины, частота 120- 140 надавливаний в 1 мин.
глубина надавливания составляет 1—2 см. рис. 28
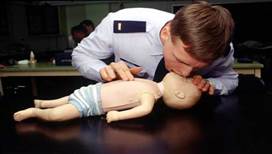

рис.28 НМС новорожденным и детям до 3 лет.
Непрямой массаж сердца сочетают с ИВЛ. Последовательность действий в этом случае следующая.
1. Определите наличие сознания у пострадавшего.
2. При отсутствии сознания запрокиньте голову пострадавшего, слегка приподняв его ноги.
3. Быстро проведите раздувание легких (3—5 раз, методом «рот в рот» или «рот в нос»).
4. Определите пульс на сонной артерии.
5. При наличии пульса необходимо продолжить ИВЛ с частотой 1 раздувание в каждые 5 с.
6. При отсутствии пульса немедленно приступайте к наружному массажу сердца.
Проведение наружного массажа сердца в сочетании с ИВЛ могут осуществлять один или два реаниматора.
Проведение сердечно-легочной реанимации одним спасателем.Умение оказать первую медицинскую доврачебную помощь без привлечения другого лица особенно важно при массовых поражениях (землетрясения, крушения поездов, обвалы), когда один человек, обученный приемам элементарного поддержания жизни, оказывает помощь значительному числу пострадавших. Оказание помощи одним реаниматором осуществляется в определенной последовательности.
1. Займите наиболее удобную позицию около пострадавшего, который должен находиться на твердой основе на полу, земле или доске (тогда реаниматор опускается на колени) или носилках, но с подложенной под грудную клетку доской (реаниматор занимает позицию во весь рост, особенно если одновременно осуществляется транспортировка пострадавшего спасателями).
2. Отогните голову пострадавшего кзади, приподняв его плечи с помощью любого импровизированного валика (свернутая одежда, кусок дерева и др.) с таким расчетом, чтобы во время ИВЛ голова все время оставалась запрокинутой.
3. Быстро произведите 3—6 раздуваний легких.
4. Определите наличие пульса на сонной артерии (в течение 5 с).
5. При отсутствии пульса осуществите 15 сдавливаний грудины по описанной выше методике.
6. Снова произведите 2 интенсивных раздувания легких, после чего опять 15 сдавливаний грудины.
7. Продолжайте максимально быстро чередовать раздувание легких со сдавливанием грудины (наружный массаж) в соотношении 2:15.
Наружный массаж необходимо производить со скоростью 80 сдавливаний в 1 мин (несколько быстрее, чем 1 сдавливание в 1 с), что в сумме с учетом времени, затрачиваемого на раздувание легких, составит около 60 надавливаний в 1 мин.
8. Каждые 1—2 мин контролируйте наличие пульса на сонных или бедренных артериях (при наличии помощника это можно поручить ему).
9. При появлении спонтанного пульса (не связанного со сдавливаниями грудины) прекратите массаж сердца.
10. ИВЛ продолжайте до появления спонтанного дыхания.
При искусственном дыхании «изо рта в рот» может возникнуть рвота. В этом случае поверните голову пострадавшего влево, восстановите проходимость дыхательных путей. При подозрении на травму шейного отдела позвоночника поверните на бок пострадавшего, стараясь свести к минимуму движение шеи.
Таким образом, один реаниматор делает 2 выдоха в легкие и 15 сдавливаний грудины (соотношение 2:15), стремясь максимально быстро чередовать ИВЛ с массажем.
Проведение сердечно-легочной реанимации двумя спасателями.Два реаниматора стремятся поддерживать соотношение ИВЛ к массажу 1:5. Это значит, что каждые 5 сдавливаний грудины (с частотой 1 сдавливание в 1 мин) сочетаются с одним раздуванием легких после каждого пятого сдавливания.
1. Два реаниматора занимают положение по обе стороны от пострадавшего с целью взаимозаменяемости в случае усталости.
2. Реаниматор, занятый ИВЛ, запрокидывает голову пациента и проводит 3—5 интенсивных раздуваний легких. Он же следит за наличием пульса на сонных артериях.
3. При отсутствии пульса второй реаниматор приступает к непрямому наружному массажу сердца со скоростью 1 сдавливание грудины в 1 с (60 в 1 мин) (рис. 29).
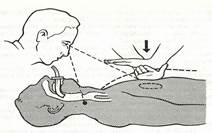
рис. 29 Проведение реанимации двумя спасателями.
4. После каждого пятого сдавливания первый реаниматор проводит одно глубокое раздувание легких на фоне продолжающегося массажа сердца (рис. 30).
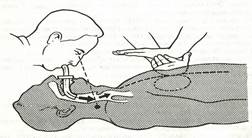
Рис.30. Форсированное вдувание воздуха в легкие вторым реаниматором; руки первого находятся на грудной клетке пострадавшего, не оказывая на нее давления.
Реаниматор, занятый массажем, задает ритм реанимации и является ведущим. Реаниматор, занятый ИВЛ, следит за ритмом сдавливаний грудной клетки и становится ведомым. Время от времени реаниматоры могут меняться местами. Это можно делать примерно через каждые 2 мин, не прерывая реанимацию.
Реаниматор, занятый ИВЛ, время от времени определяет пульс на сонных артериях. При появлении пульса массаж сердца следует прекратить. ИВЛ необходимо продолжать до появления самостоятельного дыхания.
Показатели эффективности реанимации:
1) появление самостоятельного пульса на сонных артериях (не связанного со сдавливаниями грудины!) через 1 мин после начала реанимации;
2) сужение зрачков;
3) восстановление спонтанного дыхания.
Показатели неэффективности реанимации:
1) отсутствие самостоятельного пульса на сонных артериях в течение более чем 30 с;
2) стойкое расширение зрачков без тенденции к сужению в течение всего времени реанимации;
3) отсутствие самостоятельного дыхания, несмотря на длительную ИВЛ и непрямой массаж сердца.
Непрямой массаж сердца, проводимый на фоне его неполной остановки и беспорядочных сокращений (фибрилляция), как правило, не приводит к восстановлению спонтанного пульса. Непрямой массаж сердца оказывается эффективным в плане восстановления сердечной деятельности только при полной его остановке (асистолии).
Обычно с восстановлением самостоятельного дыхания сознание постепенно восстанавливается и непосредственная угроза жизни пострадавшего исчезает.
Длительное отсутствие сознания при наличии самостоятельного дыхания и пульса чаще всего указывает на поражение мозга.
Описанная методика не требует специальных знаний, приспособлений, приборов и доступна каждому. Вместе с -тем для приобретения необходимых навыков необходимы практические занятия с использованием специальных манекенов.
кровообращения, реакции зрачков на свет и роговичного рефлекса, зрачки широкие, кожа холодная, мраморно-цианотичная), а также четкие ранние (помутнение и высыхание роговицы, симптом «кошачьего глаза») и поздние (трупные пятна и трупное окоченение) признаки биологической смерти. Для обнаружения симптома «кошачьего глаза» сдавливают глазное яблоко. При этом зрачок деформируется, вытягивается в длину и напоминает кошачий глаз.
При оказании неотложной помощи следует, прежде всего, прекратить воздействие повреждающих факторов: прервать контакт с предметами, находящимися под электрическим напряжением, высвободить повешенного из петли, погасить горящую одежду, восстановить проходимость дыхательных путей.
Больного следует уложить горизонтально на спину на твердой поверхности (пол, земля, щит), освободить грудную клетку от стесняющей одежды (прил. 1).
Провести ИВЛ методом «рот в рот» или «рот в нос» и закрытый массаж сердца.
Начинать реанимацию необходимо с ИВЛ. Но внезапно умерших и других умирающих, у которых подозревается фибрилляция желудочков сердца, начинать реанимировать нужно с резкого удара кулаком в область сердца (с расстояния 20 — 40 см в середину грудины) в надежде на то, что восстановится синусовый ритм сердца.
Внезапная смерть — ненасильственная смерть здорового человека или больного, находившегося в удовлетворительном состоянии, которая наступила неожиданно в первые 6 ч проявления симптомов заболевания или ухудшения состояния. Наиболее вероятно, что она обусловлена фибрилляцией желудочков, которая возникает как на фоне острой ишемии миокарда, так и без нее.
Фибрилляцию миокарда можно предполагать у людей в состоянии: асфиксии, переохлаждения, после электротравмы, передозировки сердечными гликозидами, отравления ФОБ и другими кардиотропными ядами, умирания на фоне пароксизмальной желудочковой тахикардии, групповых или ранних желудочковых экстрасистол. Ее можно заподозрить по ответной реакции сердечнососудистой системы реанимируемого на закрытый массаж сердца.
Если во время массажа появляются признаки эффективного кровообращения (определяется пульсовой толчок на сонных артериях, суживаются зрачки, возникают дыхательные движения или делаются попытки вдоха), которые вскоре исчезают после прекращения закрытого массажа сердца и быстро появляются вновь после возобновления массажа, но самостоятельная сердечная деятельность не восстанавливается, с известной долей достоверности можно предполагать, что у человека, которому оказывается помощь, — фибрилляция желудочков сердца. Достоверно диагностировать это состояние можно лишь по результатам электрокардиографии или кардиомониторинга благодаря оценке энергетических ресурсов миокарда и его способности к эффективным сокращениям.
Если на ЭКГ регистрируются фибриллярные осцилляции относительно правильной синусоидоподобной формы, высокой амплитуды (0,5—1,0 мВ и более) и частоты (400 — 500 колебаний в 1 мин), т.е. обнаруживается картина фибрилляции I —II стадии, можно надеяться на эффективность дефибрилляции. Если же фибриллярные осцилляции низкие, аритмичные и полиморфные, т.е. определяются фибрилляции IV—V стадии, рассчитывать на восстановление эффективной сердечной деятельности дефибрилляцией, без ощелачивания и введения адреналина, антиаритмических средств, ИВЛ и закрытого массажа сердца не приходится. Фибрилляция желудочков сердца иногда начинается во время закрытого массажа сердца, предпринятого в связи с асистолией (прил. 3).
ИВЛ методом «рот в нос». Этот метод физиологичнее, чем ИВЛ «рот в рот». Но чаще проводится последняя из-за обнаружения у умирающих аденоидов, искривленной носовой перегородки и затруднения механической очистки носа. Однако когда у них возникают тризм (поэтому невозможно открыть рот), судороги, при спасении утопающего доступ ко рту затруднен или образуется препятствие во время раздувания легких методом «рот в рот», а также когда у оказывающего помощь рот уже, чем у пострадавшего, необходимо наладить ИВЛ «рот в нос». Для этого после освобождения верхних дыхательных путей одной рукой поднимают подбородок больного, чтобы закрыть его рот. Сделав умеренно глубокий вдох, плотно прижимают свои губы к носу пострадавшего и вдувают воздух в нос. Во время вьщоха ргужно открыть рот реанимируемого, потому что у него может быть носоглоточная экспираторная обтурация.
Чтобы ИВЛ была эффективной, предварительно необходимо выполнить следующие условия:
• освободить верхние дыхательные пути;
• обеспечить адекватный возрасту дыхательный объем;
• обеспечить герметичность губ оказывающего помощь со ртом или носом умирающего.
Верхние дыхательные пути освобождают следующими приемами (рис. И):
• запрокидывают голову, подводя одну руку под шею, а другую — положив на лоб;
• раскрывают рот, если он остался закрытым после запрокидывания головы; необходимо руку из-под шеи сместить на подбородок, осторожно его поддерживая и оттягивая нижнюю губу;
• выдвигают вперед нижнюю челюсть, захватив II — IV пальцами обеих рук ее восходящие ветви возле ушной раковины и смещая таким образом, чтобы нижние зубы оказались впереди верх-
и ВВЛ реанимация чаще бывает безуспешной, а неврологическая реабилитация оживленного неполноценной.
Сколько продолжать реанимационные мероприятия! Если нет признаков эффективного кровообращения в течение 30 — 45 мин, больного следует признать умершим и реанимационные мероприятия прекратить. Если же определяются признаки эффективного кровообращения, но тенденции к восстановлению самостоятельной сердечной деятельности не намечается, реанимацию продолжают 1,5 ч и более, до получения положительного эффекта (восстановления сердечного ритма) или обнаружения явных признаков биологической смерти.
Ошибки реанимации:
массаж сердца проводится без ИВЛ, что совершенно бесполезно, так как кровь в малом круге не оксигенируется;
закрытый массаж сердца больному выполняется на мягкой, пружинящей поверхности;
неправильно расположены руки врача на теле умирающего;
слишком слабое или чрезмерное нажатие на грудину;
длительный (более 5—10 с) перерыв в массаже для дополнительных диагностических или лечебных мероприятий;
пренебрежение или незнание основных условий ИВЛ;
потеря времени на выслушивание тонов сердца, измерение АД, получение ЭКГ; раннее прекращение ИВЛ или ВВЛ.
Осложнения реанимации: переломы ребер и грудины, разрывы печени, селезенки, желудка, аорты, образование гемо- и пневмоторакса; регургитация и аспирация желудочного содержимого.
Специализированная помощь:
• продолжают ИВЛ или ВВЛ кислородом аппаратами через воздуховод, маску, интубационную трубку в режиме умеренной гипервентиляции;
• продолжают закрытый массаж сердца;
• выполняют наружную, чреспищеводную или эндокардиаль-ную стимуляцию сердца при явлениях асистолии;
• дефибрилляцию сердца желательно начинать в первые 1,5 мин внезапной смерти.
При низковолновой фибрилляции желудочков продолжают ИВЛ, закрытый массаж сердца, внутривенное введение адреналина (0,1 % раствора по 0,2 — 0,3 мл каждые 3 мин), 4% раствора бикарбоната натрия (2 — 3 мл/кг), лидокаина (2% раствора 120 — 200 мг), глюкокортикоидов (2 — 5 мг/кг в расчете на преднизо-лон), 5 % раствора витаминов С (10 мл) и В6 (4 мл) для повышения энергоресурсов миокарда и перевода низковолновой фибрилляции в крупноволновую.
Во время первой попытки дефибрилляции у взрослого используют напряжение заряда 5 000 В, при последующих попытках заряд увеличивают на 500— 1000 В. Предварительно электроды нужно обработать специальной пастой или увлажнить, а в момент дефибрилляции плотно прижать их к грудной клетке. Недопустимы
длительные перерывы в ИВЛ и массаже сердца во время подготовки умирающего к дефибрилляции.
Для коррекции гиповолемии выполняют внутривенную струйную инфузию реополиглюкина или другого плазмозаменителя с глюкокортикоидами в дозе 2 — 5 мг/кг (в расчете на преднизолон).
Если обнаружен идиовентрикулярный ритм, делают внутривенную инъекцию 2 — 3 мл 0,1 % раствора атропина. Если же эта инъекция оказалась неэффективной, введение атропина в той же дозе через 7—10 мин повторяют или атропин заменяют алупен-том (0,05 % раствора 3 — 5 мл в 10 мл 0,9 % хлорида натрия).
Когда невозможно пунктировать вену, допускается интратра-хеальное или внутрисердечное введение адреналина, лидокаина и атропина в 10 мл 0,9 % хлорида натрия. Сердце пунктируется па-растернально в четвертом межреберном промежутке. Свободная аспирация крови шприцем свидетельствует о правильном положении иглы. Для внутрисердечного введения достаточно половины дозы препаратов, что инъецируются внутривенно, а для инт-ратрахеального введения необходимо 2 дозы.
Недопустимы во время реанимации внутрисердечные и инт-ратрахеальные введения бикарбоната натрия, а также подкожные или внутримышечные инъекции любых лекарств, потому что прекратилась микроциркуляция. Нельзя вводить лекарственные средства в мышцу сердца из-за опасности необратимых изменений миокарда.
Противопоказано назначение: препаратов кальция вследствие усиления ими в условиях гипоксии некробиоза на уровне митохондрий; однократной инъекции раствора адреналина более 0,3 мл, так как возможны потенцирование отека легких и усиление гипоксии; аналептиков, потому что они повышают потребление кислорода тканями, не исключается обратный эффект их действия, когда резко снижены функции ЦНС. Кроме того, не следует чрезмерно увлекаться инфузиями ощелачивающих растворов, в связи с тем, что при алкалозе, так же как под действием кальция, адреналина и строфантина, снижается порог фибрилляции желудочков сердца.
Если нет критических нарушений гемодинамики в раннем постреанимационном периоде, необходимо назначить блокаторы кальциевых каналов.
Дата добавления: 2016-06-22; просмотров: 6254;











