Острые заболевания органов брюшной полости. Синдром «острого живота».
«Острый» живот - собирательное понятие, под которым подразумевают внезапно возникающую опасность для жизни больного, катастрофу в брюшной полости, в результате целого ряда патологических процессов, имеющих различную этиологию, патогенез и локализацию, но сходную клиническую картину, требующую срочного оперативного вмешательства.
Причины развития «острого» живота:
1. Воспалительные заболевания органов брюшной полости (о. аппендицит, о. холецистит, флегмона желудка, о. воспаление матки и её придатков).
2. Нарушение кровообращения органов брюшной полости при тромбозе мезентериальных сосудов, ущемлении грыжи, странгуляционной кишечной непроходимости и др.
3. Деструктивные процессы при язвенной болезни желудка и 12-перстной кишки, при наличии распадающейся опухоли этих органов.
4. Обтурация полых органов (обтурационная кишечная непроходимость, механическая желтуха).
5. Закрытые и открытые травмы органов брюшной полости.
6. Функциональные заболевания (н-р. паралитическая и спастическая кишечная непроходимость, острое расширение желудка).
Для клинической картины «острого» живота характерно:
1. Острое начало заболевания, на фоне кажущегося благополучия.
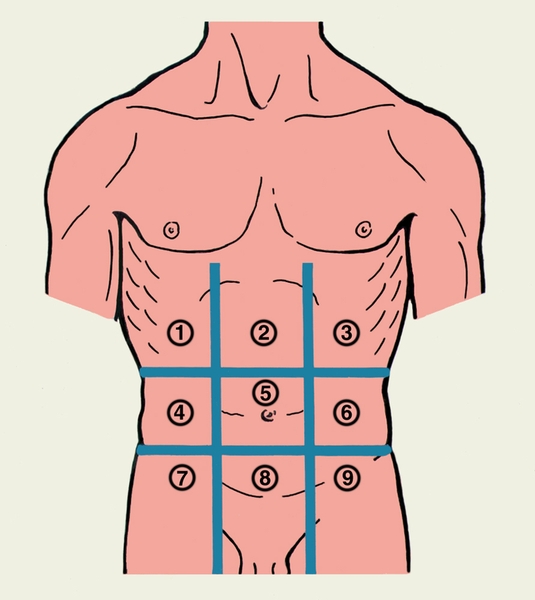 2. Боль в животе.
2. Боль в животе.
3. Тошнота, рвота.
4. Нарушение отхождения газов и стула.
5. Напряжение брюшной стенки.
6. «+»-ые симптомы раздражения брюшины.
7. В ОАК - лейкоцитоз, со сдвигом влево.
Неотложная помощь при синдроме «острого» живота:
1. Немедленная госпитализация.
2. Транспортировка на носилках.
3. Запрещается пить, есть.
4. Нельзя ставить очистительные клизмы, вводить аналгетики, особенно наркотические, АБ, применять грелки.
Перитонит - воспаление серозных оболочек брюшной полости (т.е. листков брюшины). Криптогенный (самостоятельный) перитонит встречается редко, как правило, это осложнение воспалительных заболеваний и травматических повреждений органов брюшной полости.
Классификация перитонитов:
1. По клиническому течению:
- острый,
- хронический (как правило, специфический - tbc).
2. По характеру экссудата:
- серозный,
- серозно-фибринозный,
- фибринозно-гнойный,
- гнойный.
3. По распространенности:
- распространенный (1. диффузный - занимает от 2-х до 5-ти анатомических областей; 2. разлитой - более 5 анатомических областей),
-местный - если занимает не более 2-х анатомических областей: бывает неограниченный, и ограниченный (абсцесс).
Течение острого гнойного перитонита по стадиям:
1. Реактивная: первые 24 часа. Стадия мах местных проявлений и менее выраженных общих проявлений: сильные боли в животе, живот доскообразный, напряжение мышц передней брюшной стенки, тошнота, рвота, резкая боль при пальпации, усиливающаяся при внезапном отрыве руки от брюшной стенки (с-м Щеткина-Блюмберга), повышение t тела до субфебрильных цифр, в ОАК - лейкоцитоз со сдвигом влево. Больной относительно активен, иногда возбужден, кожные покровы обычного цвета, умеренная тахикардия, иногда высокое АД.
2. Токсическая: 24-72 часа. Стадия стихания местных проявлений и преобладания общих реакции, характерных для интоксикации. Общее состояние ухудшается, больной вялый, апатичный. Язык сухой, как щетка, обложен белым налетом, PS до 130 в мин, АД низкое, t 38 и больше. В результате паралича кишечной стенки развивается динамическая кишечная непроходимость. Живот вздут, при пальпации - разлитая болезненность, напряжение мышц исчезает. Аускультативно - перистальтика не определяется. Возникает рвота кишечным содержимым (с каловым запахом). Страдает функция печени, почек. Появляется желтушность кожных покровов, уменьшается диурез. В ОАК - лейкоцитов 16-20 000, выраженный нейтрофильный сдвиг, в ОАМ - белок, цилиндры, эритроциты.
3. Терминальная: свыше 72 часов. Стадия глубокой интоксикации на грани обратимости. Больной адинамичен, безучастен, или эйфоричен. Черты лица заострены, глаза запавшие, выражение лица страдальческое. Перестает жаловаться на боли в животе. Язык сухой, покрыт бурым налетом. Живот вздут, при пальпации почти безболезненный, мягкий. Слабый, частый, аритмичный PS. Дыхание поверхностное, АД низкое. Перкуторно - притупление в отлогих местах, за счет скопления экссудата.
Принципы лечения:
1. Хирургическое вмешательство (срочное) после кратковременной предоперационной подготовки (опорожнение желудка, введение 5% р-ра глюкозы 500,0 изотонич. р-ра 500,0 гемодеза - 200,0, сердечные средства). Ревизия брюшной полости, устранения источника перитонита, тщательное промывание брюшной полости 3 - 6 л NaCl 0,9% + АБ, высушивание брюшной полости, наложение перитонеального диализа: 2 дренажа в верхнем отделе, 2 - в нижнем отделе брюшной стенки.
2. АБ - терапия с учетом чувствительности.
3. Коррекция тяжелых обменных нарушений - общий объем инфузии 3-4 л в сутки - белковые гидрализаты, глюкоза, жировые эмульсии, плазма, кровь, эритроцитарная масса.
4. Восстановление функции ЖКТ: назо-гастральный зонд, в/в гиперт. р-р Na Cl , в/м прозерин, перидуральная анестезия, паранефральные блокады.
С целью детоксикации - плазмоферрез, гемосорбция.
Сестринский уход: кормление начинают после ликвидации пареза желудка и кишечника. Пища должна быть калорийной и разнообразной. Обязательны гигиенические процедуры, массаж, профилактика пролежней, тромбозов, пневмоний, паротита, стоматита. Швы снимают на 12-14 день.
Аппендицит - воспаление червеобразного отростка. Различают:
1. острый, хронический,
2. катаральный, флегмонозный, деструктивный. Отросток может локализоваться: в правой подвздошно-паховой области, в малом тазу, под печенью, позади слепой кишки (ретроцекально), забрюшинно.
Клиника: основной симптом - боль, вначале локализующаяся в эпигастральной области, а затем смещающаяся в правую подвздошную область. Тошнота, однократная рвота, t тела не больше 38 гр., ректальная t на 1 -1,5 гр. выше, возможен запор или понос. При объективном обследовании: тахикардия, язык сухой, обложен белым налетом. Живот не вздут, при пальпации определяется локальная болезненность и напряжение мышц в правой подвздошной области, «+» симптом Щеткина-Блюмберга. Боли усиливаются в положении на левом боку (С-м Ситковского) - это объясняется натяжением воспаленной брюшины возле слепой кишки и брыжейки червеобразного отростка. «+» с-м Ровзинга: при надавливании или толчках ладонью в левой подвздошной области возникают боли в правой подвздошной области. В ОАК - лейкоцитоз, СОЭ повышается. Больной с подозрением на острый аппендицит госпитализируется в ЭХО.
Лечение: оперативное. Аппендэктомия под местной анестезией. Рану послойно ушивают наглухо. В послеоперационном периоде - аналгетики, АБ, разрешается питьё мин. воды в 1-е сутки. В течение 2-х суток - щадящая диета (бульон, кефир, кисель), затем общий стол. Швы снимают на 7-8 день.
Грыжи:
Под грыжей понимают выпячивание под кожу органов, покрытых пристеночной брюшиной, через существующие или приобретенные дефекты брюшной стенки. Грыжа состоит из грыжевых ворот, грыжевого мешка и его содержимого.
Грыжевые ворота - это врожденные или приобретенные отверстия в мышечно-апоневротическом слое брюшной стенки, через которые выходит грыжевое выпячивание.
Грыжевой мешок - образован париетальной брюшиной, выпячивающейся через грыжевые ворота. Он состоит из устья, шейки, тела и дна.
Содержимым грыжевого мешка может быть любой орган брюшной полости (чаще петли тонкой кишки, сальник).
Грыжи бывают:
1. Вправимые - содержимое мешка легко вправляется в брюшную полость.
2. Невправимые - при образовании спаек между стенками мешка и его содержимым, последний не вправляется в брюшную полость.
Предрасполагающие факторы:
- врожденная слабость соединительной ткани,
- недостаточное развитие апоневроза и мышц,
- длительное и частое повышение внутрибрюшного давления (кашель, запоры, подъем тяжестей и др.).
Первый признак - боль при ходьбе, кашле, физическом усилие; выпячивание, определяемое больным, вправимое в брюшную полость. При объективном обследовании (стоя и лежа) обнаруживают расширение наружного грыжевого кольца (пахового, пупочного). При натуживании в положении стоя определяют грыжевое выпячивание. Если в грыжевом мешке - кишка - при перкуссии - тимпанит, аускультативно выслушивается перистальтика, при вправлении в брюшную полость определяется урчание. Сальник при перкуссии дает тупой звук.
Различают грыжи:
1. Врожденные.
2. Приобретенные.
В зависимости от локализации различают:
1. Паховые грыжи (косые, прямые). Косые выходят через латеральную паховую ямку, часто спускаются в мошонку (пахово-мошоночная грыжа). Прямые выходят через медиальную паховую ямку, редко ущемляются, бывают только приобретенные.
2. Бедренные грыжи - располагаются ниже пупартовой связки, выходят через бедренный канал кнутри от бедренной вены.
3. Пупочные грыжи - выходят через расширенное пупочное кольцо. 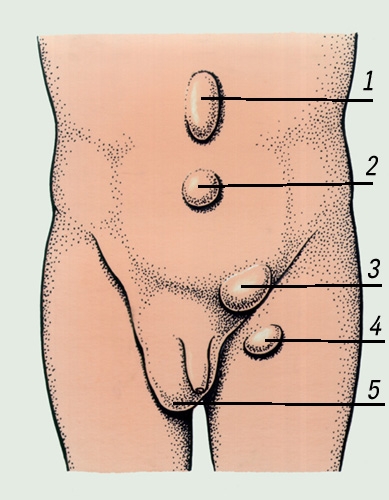
4. Грыжи белой линии живота- возникают в результате выпячивания через щели в апоневрозе по белой линии живота вначале предбрюшинного жира, а затем брюшного мешка.
Послеоперацион-
ые и травматические грыжи - вследствие нагноения послеоперационной раны, после дренирования брюшной полости.
Лечение: во избежание осложнений грыженосительства (ущемление грыжи, острое воспаление грыжи), показано радикальное лечение оперативным путем. Принцип операции при всех видах грыж единообразен:
а) необходимо выделить грыжевой мешок из оболочек грыжи;
б) вскрыть мешок, высвободить из сращений грыжевое содержимое и поместить его в брюшную полость;
 в) вытянуть весь грыжевой мешок, включая его устье;
в) вытянуть весь грыжевой мешок, включая его устье;
г) пластическое закрытие грыжевых ворот апоневрозом и мышцами (дупликатура апоневроза).
В послеоперационном периоде важна профилактика кашля, бронхита, пневмонии, метеоризма, запоров. Вставание на 2-4 день. Снятие швов на 7-10 день.
Ущемленная грыжа:
Сдавление содержимого грыжевого мешка в грыжевых воротах называют ущемлением. Оно возможно: при узких грыжевых воротах, внезапном повышении давления в брюшной полости. При ущемлении петель кишечника - клиника кишечной непроходимости.
Различают:
 1. Эластическое ущемление - орган сдавливается в узком грыжевом отверстии.
1. Эластическое ущемление - орган сдавливается в узком грыжевом отверстии.
2. Каловое ущемление - петли кишечника в грыжевом мешке растягиваются кишечным содержимым - переполняется приводящий конец кишки, сдавливается брыжейка, что приводит к развитию непроходимости кишечника.
3. Пристеночное - с незначительной симптоматикой, однако после некроза ущемленного участка, петля кишки отходит от грыжевых ворот, содержимое изливается в брюшную полость - разлитой перитонит.
4. Ретроградное ущемление - наибольшее изменение в петле, находящейся в брюшной полости.
Клиника: внезапно возникают боли в области грыжи или в животе, увеличивается грыжевое выпячивание, содержимое грыжи не вправляется брюшную полость. Развивается картина кишечной непроходимости: боль в животе, вздутие кишечника, рвота, приобретающая характер каловой, задержка кала, газов. При ущемлении мочевого пузыря - частые позывы на мочеиспускание с отделением небольшого количества мочи. При длительном ущемлении кишечника - тяжелая интоксикация, разлитой перитонит. Категорически запрещено вправлять содержимое мешка, т.к. может быть вправлен некротизированный орган!
Лечение: экстренная операция. Особенности её в том, что ущемляющееся кольцо рассекают после вскрытия и выделения грыжевого мешка, что позволяет осмотреть его содержимое, установить жизнеспособность органов и решить вопрос об объеме операции.
Дата добавления: 2016-06-15; просмотров: 7622;











