ПОРАЖЕНИЕ ПОЧЕК ПРИ СКВ
Люпус-нефрит– это наиболее частое и серьезное органное поражение при СКВ, обнаруживаемое у 60% взрослых пациентов и 80% детей [6,9]. Люпус-нефрит у детей и молодых пациентов, как правило, присутствует с начала заболевания. Иногда поражение почек бывает первым признаком заболевания, предшествующим ее экстраренальным проявлениям. СКВ крайне маловероятна у детей младше 5 лет и частота у детей увеличивается после 10 лет. Более 70% пациентов заболевают в возрасте 14-40 лет, пик заболевания приходится на 14-25 лет, чаще у лиц женского пола.
Этиология, патогенез. СКВ – многофакторное заболевание, в его развитии играют роль генетические факторы и факторы окружающей среды. В настоящее время интенсивно изучаются патогенетические механизмы заболевания, что соответвенно позволит предложить новые методы лечения. При СКВ происходит поликлональная активация В-лимфоцитов, приводящая к выработке антител ко многим клеткам и белкам организма и потере толерантности к аутоантигенам. Сопровождается формированием иммунных комплексов. Наибольшее значение в патогенезе ЛН имеют антитела к двухспиральной (нативной) ДНК.
Морфология. Биопсия необходима для оценки степени поражения почек и активности заболевания. Волчаночный нефрит не имеет специфических морфологических признаков на световой микроскопии. Наблюдается большое разнообразие возможных повреждений, сходных с минимальными изменениями, IgA-нефропатией, мембранопролиферативным гломеруло-нефритом I типа, мембранозной нефропатией. Современная гистологическая классификация люпус-нефрита основана на критериях Всемирной организации здравоохранения (ВОЗ) (2003), модифицированных Международным обществом нефрологов/ Обществом почечных патологов (табл.6.1) [14]. В добавление к классификации, как правило, указывается соотношение между активными (потенциально обратимыми) и хроническими (необратимыми) изменениями в клубочках.
Таблица 6.1.Краткая классификация люпус нефрита (Международное общество нефрологов/ Общество почечных патологов, 2003)
| Классы | Варианты морфологический изменений |
| I | Люпус нефрит с минимальными изменениями мезангия |
| II | Мезангиопролиферативный люпус нефрит |
| III | Фокальный люпус нефрит |
| IV | Диффузный сегментарный (IV-S) или глобальный (IV-G) люпус нефрит* |
| V | Мембранозный люпус нефрит |
| VI | Прогрессивный склерозирующий люпус нефрит |
*Необходимо указать долю клубочков с активными и хроническими (склеротическими) изменениями
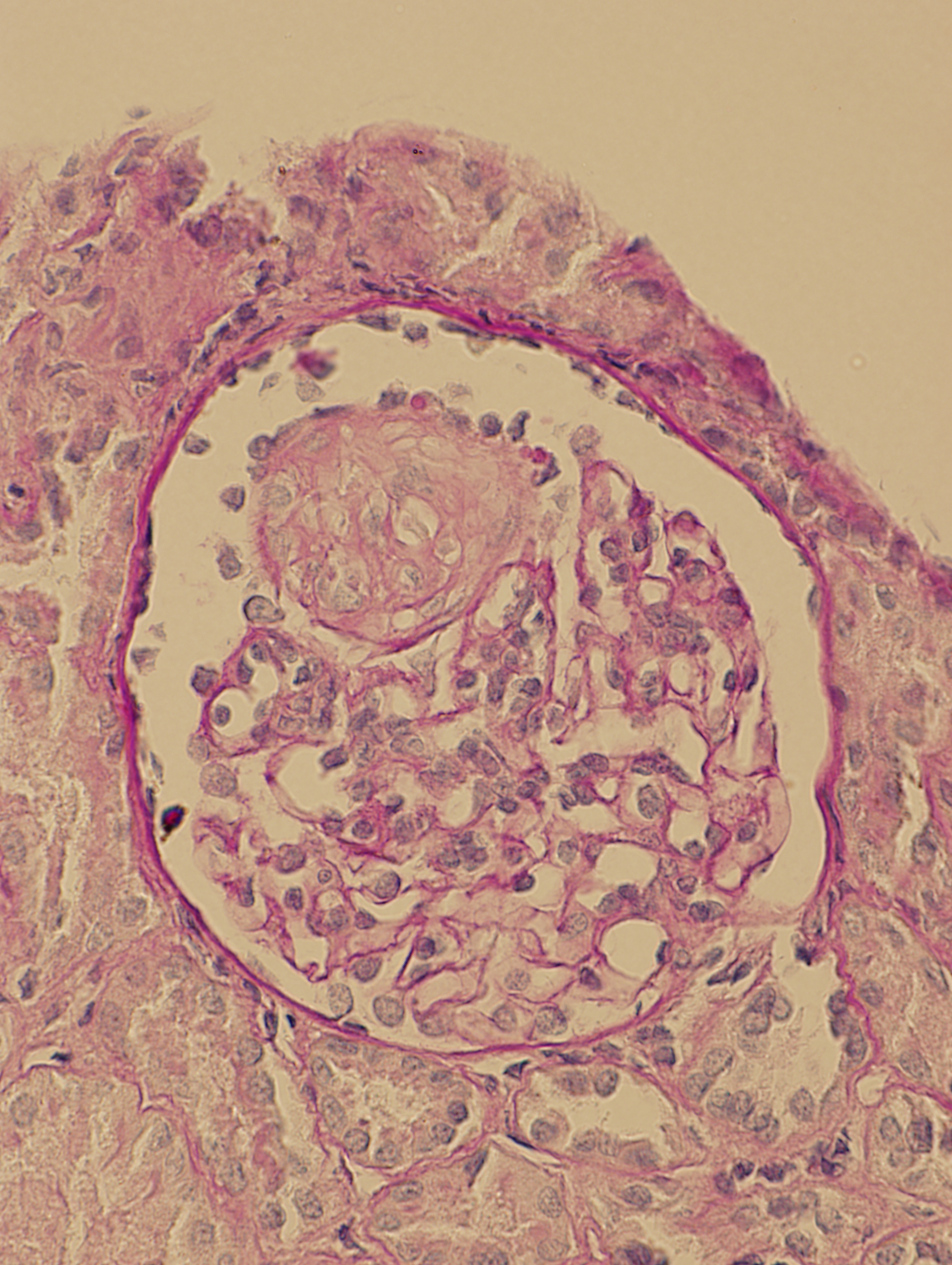
Рисунок 6.1. Девочка Е., 11 лет, нефротический синдром + гематурия. Люпус-нефрит, III класс. Сегмент эндокапиллярной пролиферации на фоне в целом неизмененного клубочка – характерная черта люпус-нефрита. Световая микроскопия, PAS х400. (Микрофотография – А.Н.Цыгин, Москва, 2006 г.)
Плохой клинический прогноз, как правило, связан с гиалинозом клубочков, атрофией канальцев и другими хроническими повреждениями, такими как гломерулярный склероз и фиброзные полулуния. Наиболее тяжелый вариант – диффузно-пролиферативный волчаночный нефрит (класс IV) наблюдается часто у детей и подростков. Однако необходимо отметить, что иногда не обнаруживают прямой корреляции между гистологическими изменениями и клиническими проявлениями заболевания. Клиническими факторами прогноза являются степень протеинурии и функция почек.
Клиника. СKB может поражать многие органы и системы. Как правило, в начале у больных возникают общие симптомы: повышенная температура, слабость, потеря аппетита и веса. Симптомы вовлечения отдельных органов включают в себя гломерулонефрит, неэрозивный артрит, светочувствительность и сыпь в форме бабочки на лице, феномен Рейно, перикардит, мигрень, АГ, плеврит, выпадение волос. Самые острые и активные формы нефрита развиваются преимущественно у молодых пациентов.
Клиническая картина нефрита крайне разнообразна, от минимальной протеинурии (0.3 г/л или 1 г на диагностической полоске) до развития НС. Может быть повышение АД, протеинурия в сочетании с микрогематурией. Макрогематурия встречается реже. Возможно начало с БПГН. Признаки поражения почек могут быть без развернутой клинической картины СКВ. Однако наличие его на фоне неясной артралгии или эритемы позволяет заподозрить СКВ.
В 40-60% случаев СКВ развивается антифосфолипидный синдром (АФС). АФС впервые описан у пациентов с СКВ, но встречается и при других состояниях. Патогенез связан с появлением антител к фосфолипидам, что приводит к артериальному и венозному тромбозу. Обычно первым признаком развивающегося синдрома является повышение АЧТВ. На более поздних стадиях может развиться инсульт, ливедо, ишемия пальцев, хорея и другие симптомы
Лабораторные признаки. Для СКВ характерно наличие анемии, лейкопении, тромбоцитопении. Описано большое количество иммунных нарушений, встречающихся при СКВ. У большинства пациентов, не получавших терапию, наблюдаются низкие уровни комплемента (С3 и С4, общая активность СН50). Циркулирующие иммунокомплексы могут повышаться и снижаться параллельно тяжести заболевания, но не обладают диагностической значимостью. Антитела к ДНК (в основном к двухспиральной ДНК) являются одним из главных признаков заболевания. Они часто повышены при активном волчаночном нефрите и реже, когда другие органы являются основным местом поражения. Хотя СОЭ не является специфическим признаком болезни, она значительно повышена при волчанке. В то же время уровень CPБ находится в норме при условии отсутствия сопутствующей инфекции. Также определяют гипергаммаглобулинемию, ЛЕ-клетки. Об активности ЛН судят по выраженности протеинурии и морфологическим признакам.
Течение заболевания. При отсутствии лечения заболевание часто носит нарастающий характер с прогрессивным вовлечением органов и систем. Самым тяжелым проявлением и возможной причиной смерти является люпус-нефрит. Применение ГКС и цитостатиков в лечении, а также множественных серологических тестов в мониторировании заболевания привело к значительному повышению выживаемости. Тем не менее СКВ является хроническим заболеванием с периодическими обострениями, которые бывает непросто контролировать. В настоящее время основной причиной смерти являются инфекции, возникающие либо вследствие недостаточности иммунной системы, которая вызвана самим заболеванием, либо интенсивной иммуносупрессии. Другими возможными причинами смерти являются поздние осложнения, такие как терминальная почечная недостаточность, инфаркт миокарда или заболевание легких.
Лечение ЛН – трудная задача, но при применении современных методов лечения с постоянным мониторингом клинических и морфологических проявлений заболевания в большинстве случаев удается достичь контроля за течением ЛН. Следует помнить, что в настоящее время на основе проводимых интенсивных исследований молекулярных механизмов развития СКВ, разрабатываются новые лекарственные препараты. Лечение пациентов с ЛН должно по возможности осуществяться в центрах, располагающих опытом в этой области.
Общие принципы лечения ЛН:
· Иммуносупрессивная терапия проводится с учетом клинических и морфологических признаков активности заболевания и выраженности активных (пролиферативных) и хронических (склерозирующих) изменений в клубочках.
· В настоящее время у пациентов с ЛН любого класса рекомендуется применение гидроксихлорохина (6-6.5 мг/кг) при отсутствии противопоказаний к его применению. Исследования показали более лучшее результаты лечения ЛН при его использовании.
· Индукционная иммуносупрессивная терапия проводится максимальными дозами ГКС и циклофосфамида, целью которой является достижение максимальной ремиссии. В качестве поддерживающей терапии используются азатиоприн (АЗА) или ММФ (см. ниже).
· В качестве индукционной терапии альтернативным препаратом является ММФ, который в большинстве случаев ЛН III-IV класса по результатом 6 месячного лечения не уступает циклофосфамиду («пульсы») [Eular/ERA-EDTA, 2012].
· Одинаково могут применяться оба препарата – ММФ и МФК.
· При лечении обострений рекомендуются те же схемы индукционной и поддерживающей терапии, которые были эффективны при первоначальной терапии.
· Для лечения рефрактерных форм заболевания могут использоваться:
- ритуксимаб
- в/в иммуноглобулины
- ингибиторы кальцинейрина
· Лечение АФС у пациентов с ЛН и без него проводится с помощью антикоагулянтов (целевое МНО 2-3)
· При ЛН, сопровождающемся тромботической микроангиопатией и БПГН, иммуносупрессия сочетается с плазмообменом
· У беременных с СКВ рекомендуется лечение кортикостероидами в зависимости от тяжести, азатиоприном. Необходимо отменить и не использовать ММФ, ЦФ, иАПФ и БРА во время беременности. Рекомендуется применять малые дозы аспирина для снижения риска потери плода. Предлагается продолжить терапию гидроксихлорохином во время беременности.
· На всех этапах ведения пациентов ЛН следует сотрудничать с ревматологом.
· В зависимости от активности СКВ и ЛН, начиная с I класса по VI класс, лечение различается. При этом нужно руководствоваться международными рекомендациями (KDIGO 2012) [8]:
- У пациентов с ЛН I класса (минимальный мезангиальный ЛН) предлагается проведение лечения в зависимости от выраженности внепочечных проявлений СКВ.
- При ЛН II класса (мезангио-пролиферативный ЛН) с протеинурией <1 г/сут лечение такое же. У таких пациентов, когда активность нефрита и самой СКВ мало выражена, обычно проводится монотерапия преднизолоном в дозе 1 мг/кг/сут или комбинация его с гидроксихлорином или азатиоприном.
- У пациентов с активным нефритом II класса с протеинурией >3 г/сут проводится лечение ГКС или ингибиторами кальцийнейрина, как описано для БМИ.
- У пациентов с III (фокальный ЛН) и IV (диффузный ЛН) классами ЛН лечение проводится по следующей схеме:
- Индукционная терапия проводится ГКС в сочетании с ЦФ или ММФ. Пульсовое введение ЦФ (внутривенно 500-1000 мг один раз в месяц) необходимо сочетать с препаратом Месна для профилактики поражения мочевого пузыря. При лечении в/в пульсами ЦФ они должны проводиться однократно в месяц в течение 6 месяцев и далее 1 раз в 3 месяца в течение последующих 6-18 месяцев. По режиму Euro-Lupus ЦФ вводится по 500мг каждые 2 недели в течение 3 месяцев.
При БПГН и наличии ЭКГН ИСТ проводится в высоких дозах в виде пульс-терапии. Алтернативой ЦФ в/в может быть ЦФ внутрь в дозе 1,0-1,5 мг/кг/сут/ макс – 150мг/сут, в течение 2-4 мес.
- При отсутствии эффекта в течение первых 3 месяцев лечения с повышением уровня креатинина в крови, нарастанием протеинурии, можно заменить ЦФ на ММФ или наоборот, либо выбрать альтернативную терапию (ритуксимаб и др.) после повторной биопсии (выяснение выраженности пролиферативных и склеротических процессов в почках).
- При достижении улучшения после индукционной терапии пациентам с вышеуказанными классами ЛН продолжают поддерживающую терапию азатиоприном (1.5-2.5 мг/кг/сут) или ММФ (1-2 г/сут в два приема) в сочетании с низкими дозами ГКС внутрь (<16мг/сут преднизолона). При непереносимости АЗА и ММФ применяют низкие дозы ГКС вместе с ингибиторами кальцинейрина. Поддерживающую терапию следует продолжать после достижения полной ремиссии в течение как минимум 1 года, прежде чем рассматривать вопрос о дальнейшем постепенном снижении объема иммуносупрессии.
- При отсутствии полной ремиссии в течение 12 месяцев можно рассмотреть вопрос об изменении лечения после повторной биопсии почки. При ухудшении (повышение креатинина и/или нарастание протеинурии) необходимо усилить терапию вплоть до уровня, который позволял бы контролировать проявления ЛН. В связи с токсичностью ЦФ рекомендуется еженедельный контроль числа лейкоцитов в крови (должно быть не ниже 3000/мкл). Доза ЦФ должна быть уменьшена на 20-30% у пациентов с СКФ ниже 50-25 мл/мин соответственно.
- V класс ЛН (мембранозная НП). При нормальной функции почек и субнефротической протеинурии и отсутствии активности самой СКВ можно назначить антипротеинурические и антигипертензивные препараты. Иммуносупрессия показана тогда, когда имеются показания со стороны внепочечных проявлений СКВ. В качестве иммуносупрессивных препаратов рекомендуются ГКС в сочетании больше с ингибиторами кальцинейрина – ЦсА или такролимус. Альтернативой является ЦФ или в меньшей степени – ММФ или азатиоприн.
- VI класс ЛН(склерозирующий ЛН). Проводится лечение иАПФ или БРА, гипотензивными средствами. ГКС и иммуносупрессанты применяются, если только имеются показания со стороны внепочечных проявлений СКВ.
- Лечение ЛН у детей проводится по тем же схемам, что и у взрослых, а препараты дозируются в зависимости от площади поверхности тела и СКФ.
Проводим клинический случай из нашей практики.
ДевочкаБ., 14 лет, девочка, больна 3 месяца, в дебюте заболевания – одновременное проявление нефрита и кардита, длительная лихорадка, анемия 2 степени, выраженная лейкопения (до 1,3х109/л), ЛЕ-клетки в большом количестве. Нефрит проявлялся нефротическим синдромом: анасарка, протеинурия 9,2 г/л - 2,8 г/сут. Проведена биопсия почки. Биоптаты исследованы в Германии.
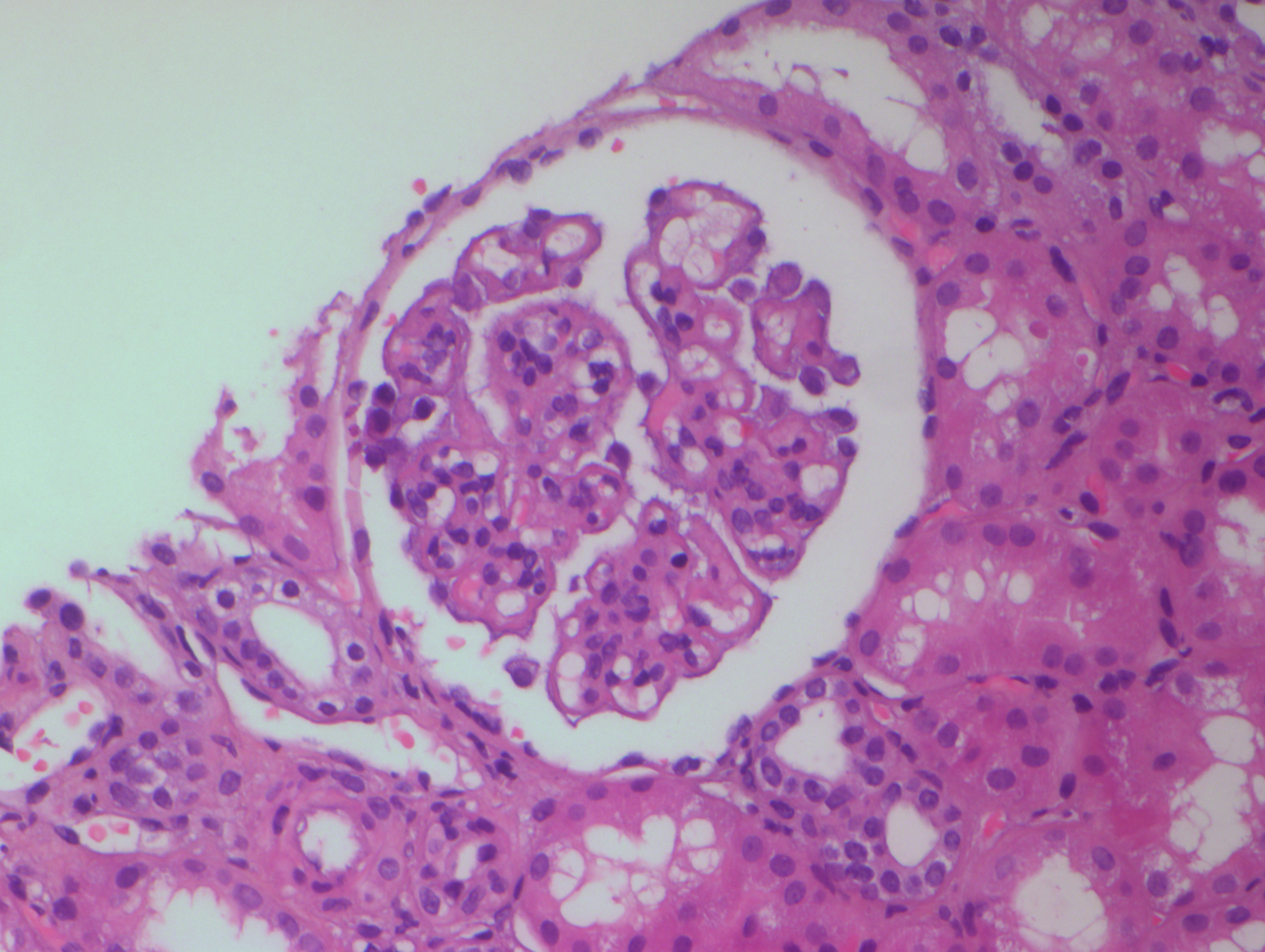
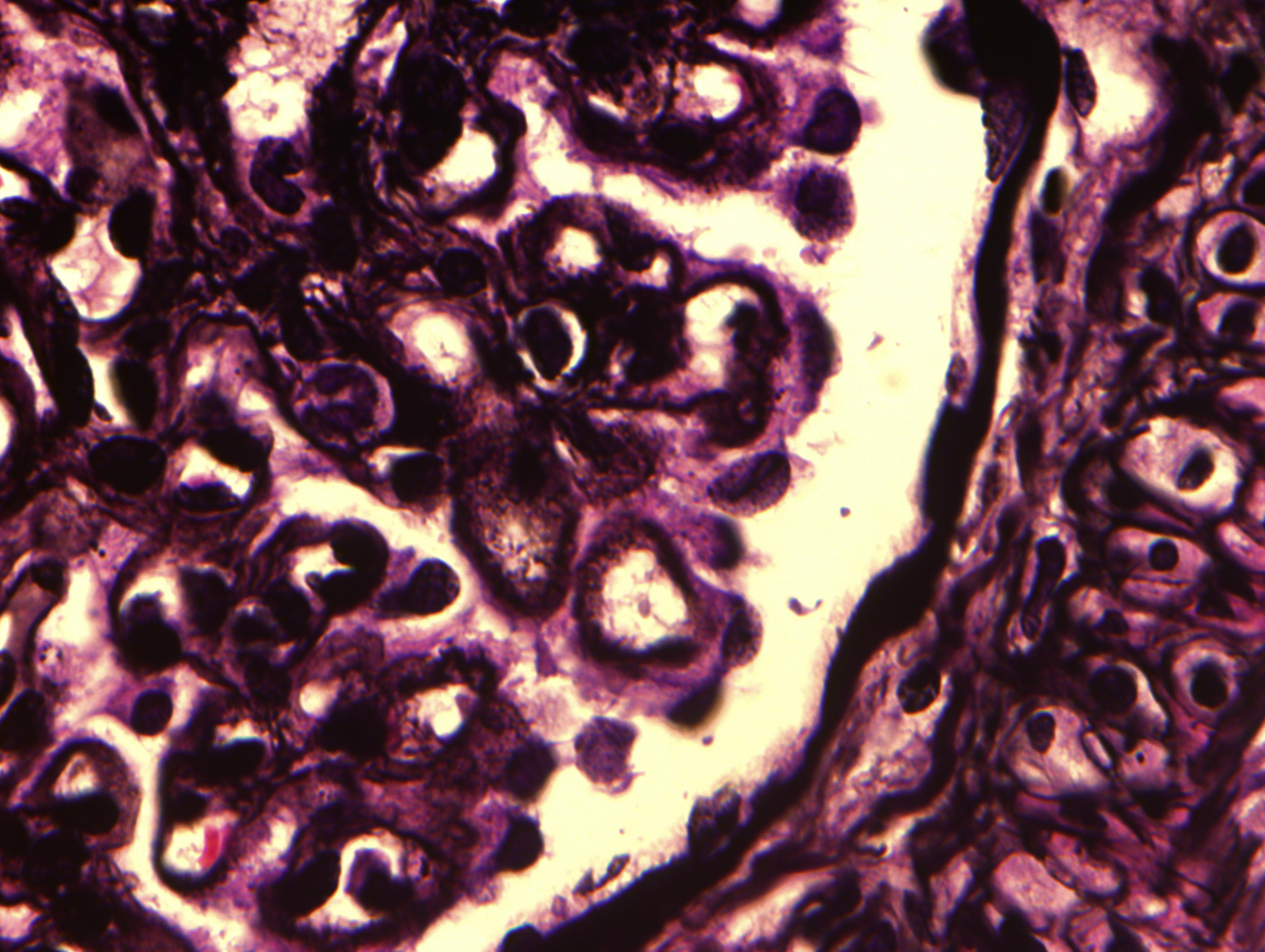
На световой микроскопии 20 клубочков, в 13 – мезангиальная пролиферация. Капиллярная стенка утолщена за счет утолщения ГБМ, просветы капилляров сужены (рисунок 6.2). Множественные отверстия и шипики на субэпителиальной поверхности ГБМ. Подоциты с отечной цитоплазмой, вакуолизированы. Многие подоциты свободно лежат в мочевом пространстве. Пенистые клетки в клубочке. Острое выраженное повреждение канальцевого эпителия с потерей щеточной каймы и расширением просветов канальцев. Признаков интерстициального фиброза или атрофии канальцев нет. Маленькая артерия выглядит нормальной. Иммунофлюоресценция демонстрирует умеренное гранулярное свечение IgA, IgM и сильное свечение IgG, C1q, C3 вдоль стенок капилляров клубочка.
 А В
А В
Рисунок 6.2. Класс V люпус-нефрита – мембранозный гломерулонефрит (J.Becker, Hannover, 2008). А – клубочек с минимальной мезангиальной пролиферацией, выраженным утолщением капиллярных петель и сужением просветов капилляров. Некоторые подоциты выглядят набухшими. Г-Э х 200. В – тот же клубочек, утолщение ГБМ, в которой видны пустоты и шипики. Серебрение по Джонсу х 400.
Электронная микроскопия: диффузное расплавление ножек подоцитов, выраженная вакуолизация подоцитов с микровиллезной трансформацией, отек их цитоплазмы. Диффузные крупные субэпителиальные электронно-плотные депозиты, полностью погруженные в утолщенную ГБМ, множество мезангиальных депозитов, умеренная пролиферация мезангиальных клеток. Субэндотелиальных депозитов нет.
Заключение: Люпус-нефрит, класс V, мембранозный гломерулонефрит, 2-3 стадии. Диффузное острое повреждение канальцев.
Клинико-морфологический диагноз: Люпус-нефрит с нефротическим синдромом, артериальной гипертензией и гематурией, V класс, мембранозный гломерулонефрит, 2-3 стадии. Хроническая болезнь почек, I стадия.
Ребенку проведена индукционная терапия: преднизолон 60 мг/м2/с 6 недель, пульс-терапия метилпреднизолоном по 1 г через день, пульс-терапия циклофосфаном 600 мг № 4, циклофосфан был отменен в связи с побочными явлениями: лейкопения с агранулоцитозом, прогрессирование анемии, инфекционные осложнения (кандидозный стоматит, кандидозный эзофагит, инфекция мочевой системы, язва 12 п.к.,). Подключен ЦсА 150мг/м2/сут, иАПФ. На фоне лечения достигнута полная ремиссия нефротического синдрома. СОЭ 22 мм/ч, анемия 1 ст., ЛЕ-клетки – не обнаружены, антинулкеарные антитела не обнаружены. В моче белка нет.
Дата добавления: 2017-10-04; просмотров: 3589;











