Виды нарушений осанки
Нарушения осанки связаны, в основном, с изменением положения головы, плечевого пояса, позвоночника и таза (рис. 3, 4,).
Дефекты осанки могут быть в сагиттальных и фронтальных плоскостях. Различают следующие варианты осанки сагиттальной плоскости, при которых происходит изменение правильных соотношений физиологических изгибов позвоночника:
сутулость – увеличение грудного кифоза в верхних отделах при сглаживании поясничного лордоза;
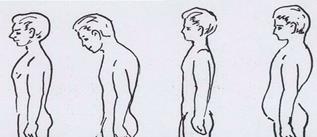
А) нормальная осанка;
Б) «круглая спина» – увеличение грудного кифоза на всем отделе грудного позвоночника (рис. 3Б, 4б);
В) «вогнутая спина» – усиление лордоза в поясничной области (рис. 4в);
Г) «кругло-вогнутая спина» – увеличение грудного кифоза при увеличении поясничного лордоза (рис.3Г, рис. 4г);
Д) «плоская спина» – сглаживание всех физиологических изгибов (рис.3В, рис. 4е);
Е) «плосковогнутая спина» – уменьшение грудного кифоза при нормальном или несколько увеличенном лордозе (рис. 4д).
А Б В Г
Рисунок 3. Виды осанок А - нормальная осанка; Б - круглая спина;В - плоская спина; Г – кругловогнутая спина.
а) б) в) г) д) е)
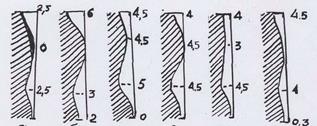
Рисунок 4. Виды осанок (на графике)
а - нормальные изгибы позвоночника; б - «круглая спина»;
в - «вогнутая спина»; г - «кругловогнутая спина»;
д - «плосковогнутая спина»; е - «плоская спина»
Для определения степени искривления позвоночника в сагиттальной плоскости производят следующие измерения глубины изгибов позвоночника (в сантиметрах от отвеса, который прикреплен на затылке):
А) шейный лордоз – от шнура до наиболее удаленной шейной части позвоночника;
Б) поясничный лордоз – от шнура до наиболее удаленной части позвоночника;
В) крестцовая часть – от шнура до крестцовой части позвоночника.
Если шнур не касается грудного кифоза, то измеряется расстояние до спины. Различают три степени искривления позвоночника в сагиттальной плоскости. Чтобы определить, являются ли искривления уже установившимися, стойкими, ребенка просят после наклона вперед, выпрямиться.
Деформация 1 ст. – искривление позвоночника выравнивается до нормального положения при выпрямлении.
Деформация 2 ст. – искривление частично выравнивается при выпрямлении ребенка или при висе на гимнастической стенке.
Деформация 3 ст. – искривление не меняется при висе или выпрямлении ребенка.
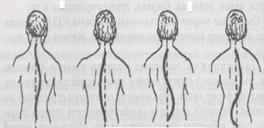
Дефекты осанки во фронтальной плоскости не подразделяются на отдельные виды. Для них характерно нарушение симметрии между правой и левой половиной туловища. Позвоночный столб представляет собой дугу, обращенную вершиной вправо или влево. Определяется асимметрия треугольников талии, пояса верхних конечностей (лопатки плеч и голова наклонены в сторону) (рис. 5).
 А
А
 Б
Б
а) б) в) г)
Рис. 5. Различные варианты сколиозов позвоночника
А – выпрямленное положение;
Б – положение наклона:
а) правосторонний грудной сколиоз;
б) левосторонний грудной сколиоз;
в) S-образный сколиоз (лево-грудной, право-поясничный);
г) S-образный сколиоз (право-грудной, лево-поясничный).
Сколиоз в начальной стадии, как правило, характеризуется теми же изменениями, что и нарушение осанки во фронтальной плоскости. Поэтому начальные формы сколиоза нередко принимают за нарушение осанки, или наоборот - сколиоз 1 степени относят к нарушению осанки. Главным отличительным признаком начального сколиоза является наличие торсии позвонков (скручивание позвонков вокруг вертикальной оси). Об этом свидетельствуют реберное выбухание по задней поверхности грудной клетки и появление мышечного валика в поясничной области (симптом Чаклина). Поэтому во всех случаях при нарушении правильной осанки необходимо поставить точный диагноз с помощью рентгенологического обследования.
Боковое отклонение позвоночника при функциональных нарушениях осанки во фронтальной плоскости нестойкое, оно может быть исправлено волевым напряжением мускулатуры или в положении лежа, так как отсутствуют признаки торсии позвонков.
Для определения фронтального искривления позвоночника и наблюдения в динамике производят следующие измерения:
- определение расстояния от средней линии до остистого отростка наиболее удаленного позвонка (отвес прикреплен к 7 шейному позвонку, голова наклонена вперед);
- расстояние от нижних углов лопаток до остистых отростков позвоночника (измеряется линейкой).
Определяются следующие расстояния:
1) 7-шейный позвонок (наиболее выступающий)- нижний угол левой лопатки (расстояние А);
2) 7-шейный позвонок - нижний угол правой лопатки (расстояние В);
3) расстояние между нижними углами лопаток (расстояние С).
При физиологически нормальной или исправленной при помощи физических упражнений осанке данные первого измерения равны данным второго. Если при повторных измерениях через 2-3 месяца расстояние между углами лопаток увеличится, это свидетельствует о нарушении осанки. Асимметрия нижних углов лопаток (разная длина расстояний А и В) свидетельствует о сколиотической осанке. Степень кифотической осанки и ее исправление под влиянием занятий физическими упражнениями определяют при помощи плечевого индекса:
Ширина плеч (см) * 100 /Плечевая дуга (см)
Ширина плеч измеряется сантиметровой лентой спереди и равна расстоянию по прямой между плечевыми точками. Плечевая дуга измеряется сзади и равна расстоянию по дуге между этими же точками. Оценка плечевого индекса: до 89,9% и ниже - сутулость, от 90 до 100%- нормальная осанка.
Во всех случаях выявления нарушений осанки необходимо измерять длину нижних конечностей. Она определяется расстоянием от передней верхней подвздошной кости до верхушки наружной или внутренней лодыжки в положении лежа на спине. При определении полуокружности грудной клетки слева и справа измеряют сантиметровой лентой от остистых отростков позвоночника через нижний угол лопатки к 4-му межреберью у девочек, у мальчиков – по нижнему краю соска, к средней линии грудины. Измеряют величину треугольника талии с помощью линейки, высоту стояния подвздошных костей и угла наклона таза с помощью гониометра.
Кроме этого, при всех нарушениях осанки производится измерение гониометром позвоночника: наклоны вперед, назад, в стороны. Определяется статическая выносливость мышц спины и брюшного пресса.
Если есть асимметричность треугольника талии, отклонение остистых отростков от средней линии, асимметрия плеч, асимметрия лопаток, но нет реберного горба (то есть отсутствует торсия позвонков), то это – сколиотическая осанка. Подтверждается в положении лежа на животе и висе, при этом искривление исчезает.
При 1 степени грудного сколиоза на выпуклой стороне сколиоза лопатки и плечо выше оси плеч. Треугольник талии меньше чем на вогнутой стороне.
При 2 степени сколиоза, как правило, фиксируется мышечный валик в поясничном отделе.
При выявлении у детей нарушений осанки необходимо соблюдать следующие правила:
- Ребенок должен раздеться и снять обувь; необходимо, чтобы весь позвоночник был обнажен.
- Необходимо хорошее равномерное освещение осматриваемой части тела.
- Ребенок должен стоять свободно. Принять свою обычную позу (ноги выпрямлены, стопы параллельны, голову держать так, чтобы линия, соединяющая наружный угол глаза и козелок уха, была горизонтальна, тяжесть тела должна приходиться на середину стоп).
Деформация грудной клетки и позвоночника выявляется при осмотре во фронтальной плоскости (спереди и сзади), в положении наклона тела вперед.
При осмотре спереди определяется:
1) положение головы (наклоны в стороны);
2) уровень плеч;
3) форма грудной клетки (цилиндрическая, коническая, бочкообразная, плоская клиновидная, воронкообразная и др.);
4) неравномерное развитие одной из сторон грудной клетки;
5) наличие асимметрии в высоте костей таза;
6) формы нижних конечностей (прямые, Х-образные, О-образные);
7) формы и положения стоп;
8) степень развития мускулатуры.
При осмотре в профиль определяется:
1) положение головы (наклоны вперед);
2) формы грудной клетки;
3) выраженность деформации одной из сторон грудной клетки;
4) выраженность физиологических изгибов в сагиттальной плоскости.
При осмотре сзади определяется:
1) общий наклон туловища в стороны;
2) положение головы (наклон в стороны);
3) симметричность надплечий;
4) положение лопаток по отношению к позвоночнику, расстояние от внутреннего края лопаток до позвоночника, уровень углов лопаток;
5) одинаковость формы величины подмышечных складок слева и справа;
6) отклонения позвоночника от средней линии вправо и влево;
7) наличие реберного выбухания и мышечного валика визуально и пальпаторно;
8) наличие асимметрии в высоте костей таза;
9) форма нижних конечностей;
10) степень развития мускулатуры;
11) симметричность подъягодичных складок и подколенных ямок.
Развитие сколиоза
Сколиозом называется искривление позвоночника во фронтальной плоскости (боковое искривление). Сколиоз рассматривают как общее заболевание организма, вовлекающее в процесс все органы, но наиболее серьезно при этом поражается костная и мышечная системы позвоночника.
Сколиоз встречается гораздо чаще, чем об этом думают. По последним данным у 40% обследованных школьников старших классов выявлено нарушение статики, требующее лечения.
При профилактических осмотрах детей, проводимых врачами-ортопедами, врачами врачебно-физкультурных диспансеров различных регионов страны, сколиозы регистрируются до 6 %, а нарушение осанки до 35-65% в различных возрастных группах.
Сколиоз развивается, по преимуществу, в период роста скелета: в 6-7 лет и 12-15 лет, девочки заболевают в 4-5 раз чаще.
При сколиозах 1 ст. при своевременном лечении (лечебная физкультура, массаж, физиотерапия, ортопедические пособия) в 80% случаев процесс стабилизируется.
Исходя из вышеизложенного, становится очевидной проблема создания эффективной системы раннего выявления патологии позвоночника.
Название сколиоз получает по уровню изгиба: шейный, грудной или поясничный и соответственно выпуклой стороны искривления.
Сколиоз может быть простым или частичным, с одной боковой дугой искривления, и сложным - при наличии нескольких дуг искривления в разные стороны и, наконец, тотальным, если искривление захватывает весь позвоночник. Он может быть фиксированным и нефиксированным, исчезающим в горизонтальном положении, например при укорочении одной конечности. Одновременно со сколиозом обычно наблюдается и его торсия, т. е. поворот вокруг вертикальной оси, причем тела позвонков оказываются обращенными в выпуклую сторону, а остистые отростки - в вогнутую. Торсия способствует деформации грудной клетки и ее асимметрии, внутренние органы при этом сжимаются и смещаются.
Начальные явления сколиоза могут быть обнаружены уже в раннем детстве, но в школьном возрасте (10-15 лет), он проявляется наиболее выражено.
Этиологически различают сколиозы врожденные (по В. Д. Чаклину они встречаются в 23,0%), в основе которых лежат различные деформации позвонков: недоразвитие, клиновидная их форма, добавочные, диспластические и идиопатические позвонки.
К приобретенным сколиозам относятся:
1) ревматические, возникающие обычно внезапно и обуславливающиеся мышечной контрактурой на здоровой стороне при наличии явлений миозита или спондилоартрита;
2) рахитические, которые очень рано проявляются различными деформациями опорно-двигательного аппарата. Мягкость костей и слабость мышц, ношение ребенка на руках (преимущественно на левой), длительное сидение, особенно в школе - все это способствуют проявлению и прогрессированию сколиоза;
3) паралитические, чаще возникающие после детского паралича, при одностороннем мышечном поражении, но могут наблюдаться и при других нервных заболеваниях;
4) привычные, на почве привычной плохой осанки (часто их называют «школьными», так как в этом возрасте они получают наибольшее выражение). Непосредственной причиной их могут быть неправильно устроенные парты, рассаживание школьников без учета их роста и номеров парт, ношение портфелей с первых классов, держание ребенка во время прогулки за одну руку и т. д.
Наиболее высок интерес к диспластическому сколиозу, которым поражены 7-8% детей. Диспластический сколиоз генетически обусловленное заболевание, характеризующееся искривлением позвоночника во фронтальной плоскости с торсией. Со времени освоения ребенком вертикального положения тела вследствие слабости соединительной ткани фиброзного кольца диска происходит разволокнение этого кольца и постепенное смещение пульпозного ядра диска. Появляется наклон вышележащего позвонка, но организм-саморегулирующаяся система - пытается восстановить горизонтальность вышележащего позвонка путем напряжения межпоперечных и остисто-поперечных мышц с одной стороны. Такое асимметричное воздействие на тело позвонка приводит в процессе роста к формированию торсии (скручиванию) тела позвонка. При этом происходит и постепенная деформация ребер, головки которых сочленяются с поперечными отростками тел, и при скручивании тела позвонка образуется реберное выбухание. Реберное выбухание является клиническим эквивалентом торсии тел позвонков. В период «скачков» роста в 6-7 лет и особенно в пубертатный период деформация позвоночника значительно увеличивается.
При более благоприятном состоянии соединительной ткани скручивание тел позвонков формируется медленно, и клинически торсия может быть обнаружена у детей только в пубертатный период, когда рост ребенка в 4-5 раз интенсивнее. Деформация позвоночника может увеличиваться с возрастом скелета, который можно определить по методике Риссера по окостенению гребней подвздошных костей. Первый менструальный цикл у девочек совпадает, как правило, с появлением зоны окостенения росткового хряща скелета - тест Риссера 1. Окончание бурного роста - тест Риссера 3, с ним и прекращается прогрессирование сколиоза. Оценка результатов лечения допустимо только по состоянию на тест Риссера- 3.
Многолетние наблюдения и изучение эволюции сколиоза позволили сделать три основополагающие выводы:
1. Торсия позвонков является основным компонентом сколиоза, без торсии нет сколиоза. Однако боковое искривление позвоночника есть лишь нарушение осанки, обусловленное слабостью мышц, никогда не переходящее в сколиоз.
2. Сколиоз проявляется в детском возрасте, обычно до 6 лет и первым симптомом его является торсия. Нет разных периодов возникновения сколиоза. Предлагаемая рядом авторов классификация сколиоза как детский, подростковый, юношеский на самом деле основан на возрасте возникновения, а не на возрасте выявления сколиоза.
3. Деформация позвоночника развивается по определенным законам, и знание их дает возможность прогнозировать течение болезни.
Клинические и лабораторные исследования доказывают единство происхождения и патогенеза диспластических, идиоматических и врожденных сколиозов, в основе которых лежит системная патология соединительной ткани, накопление гликозоаминогликанов, накопление гексуроновых кислот, пониженное содержание гиалуроновой кислоты и т. д. В результате соединительная ткань теряет свою прочность, эластичность. Ослабление соединительно-тканных структур происходит в той или иной степени во всех системах организма. Поэтому у больных сколиозом нередки такие проявления, как дисплазия тазобедренных суставов, челюстно-лицевые аномалии, плоскостопие, дистония, аномалии желчевыводящих и мочевыводящих путей, изменения в нервной системе.
Прогнозирование сколиоза зависит от следующих факторов:
1) Возраст проявления сколиоза. Чем раньше проявляется сколиоз и клинически определяется прогрессирование деформации, тем больше возможность увеличения искривления и тем хуже прогноз.
2) Локализация первичной дуги - тип сколиоза. Наиболее злокачественным течением отличается грудной и комбинированный сколиоз.
3) Пубертатный период, во время которого происходит бурный рост скелета. Этот период можно считать «злейшим врагом» ребенка. С его началом течение сколиоза резко ухудшается. При отсутствии лечения скорость прогрессирования искривления позвоночника в пубертатный период увеличивается в 4-5 раз, что объясняется интенсивным ростом скелета. Поэтому важен контроль роста ребенка. С его окончанием прогрессирование сколиоза прекращается. Длится пубертаный период 4 года. Начинается период полового созревания с набуханием грудных желез у девочек и увеличением тестикул у мальчиков. Затем появляется оволосение в лобковой и подмышечных областях и лишь затем менструация у девочек и поллюции у мальчиков. В это время появляется ядро окостенения в ростковом хряще гребня тазовой кости (тест Риссера 1). Появление и развитие ядер окостенения сами по себе не влияют на течение сколиоза, но имеет большое значение, так как завершение окостенения (тест Риссера 3) свидетельствует об окончании усиленного роста позвоночника и, следовательно, прогрессирования сколиоза. Пользуясь тестом Риссера, мы можем определить для каждого ребенка, сколько времени предстоит расти его позвоночнику, и тем самым уточнить период возможного прогрессирования.
4) Выраженность торсии. Даже при небольшой дуге искривления позвоночника, особенно у маленьких детей, торсия 10 градусов и более прогностически неблагоприятна.
5) Выраженность диспластических черт развития. Наиболее часто отмечается асимметрия глазных щелей, носогубных складок, анизокория, отклонение языка от средней линии, вегетативные расстройства в виде потливости, изменения дермографизма, ночной энурез, гипертрихоз. К признакам дисплазии следует отнести высокое сводчатое небо, аномалии прикуса, слабость связочного аппарата суставов, плоскостопие, а на рентгенограммах-сакрализацию или люмболизацию, недоразвитие XII пары ребер или наличии добавочных ребер, несращение дужек позвонков.
6) Контрактура подвздошно-поясничной мышцы. Наличие контрактуры свидетельствует о прогрессирующей форме сколиоза. При сколиозе, когда имеет место патология соединительной ткани и эластичность нарушена, мышцы могут оставаться короткими. Выявляют это приемом Томаса, прижимая колено одной из ног к животу. Если есть укорочение этой мышцы с другой стороны, то нога сгибается. Тогда при вертикальном положении ребенка происходит наклон таза вперед, увеличивается поясничный лордоз, ротация поясничного отдела позвоночника и наклон в сторону укороченной мышцы, что способствует увеличению деформации. Само по себе укорочение мышцы не вызывает сколиоза, но следующий за этим укорочением наклон таза вперед и поясничный лордоз увеличивает физиологически грудной кифоз, вызывают нарушение осанки.
7) Нестабильность позвоночника увеличивает искривление позвоночника.
8) Деформация позвонков.
9) Сглаженность физиологических изгибов позвоночника.
10) Остеопороз (по рентгенограмме) на вершине дуги искривления.
Независимо от начальной причины возникновение сколиоза существенными моментами, способствующими развитию искривления в период школьной жизни, является отсутствие профилактического режима в школе и в домашних условиях. Чаще сколиоз развивается вследствие биомеханических нарушений в опорно-двигательной системе позвоночника.
Неправильная поза детей при учебных занятиях вызывает изменение тонуса связочно-мышечного аппарата, приводит его в состояние ослабления и быстрого утомления. Частое состояние с опорой на одну ногу, ношение портфелей с книгами в одной руке, сон на боку в мягкой постели с согнутым корпусом еще больше нарушают равновесие мышечной тяги и ведут к неравномерному распределению нагрузки на позвоночник и мышцы спины. Таким образом, создаются условия для развития искривления позвоночника и нарушения осанки.
Ослабленные мышцы спины, плохая осанка, выступающие лопатки являются предвестниками появления сколиоза и расцениваются как предсколиотическое состояние.
Позвоночный столб и окружающий костно-мышечно-связочный аппарат следует рассматривать как единую целостную систему: достаточно измениться одному из звеньев цепи, чтобы эти изменения сейчас же отразились на соседних звеньях. Таким толчком может служить ослабление группы мышц или даже одной мышцы.
В начальных степенях сколиоза асимметрия тонуса мышц выражена незначительно. В дальнейшем связочный аппарат на вогнутой стороне укорачивается, делается ригидным, на выпуклой стороне - растянутым. Развитие сколиоза происходит в двух направлениях: в направлении бокового наклона позвоночника - инфлексия и его поворота - торсия. Физиологические изгибы его остаются выраженными до тех пор, пока сохраняются эластичные свойства окружающих тканей и не изменяется структура самих позвонков. Нарушение этих свойств вызывает уменьшение сопротивляемости позвоночника. Ранним симптомом такого состояния является быстрая утомляемость мышц спины, отражающаяся на общей работоспособности.
Касаясь механизма торсии, следует указать, что позвонки при вращении вправо или влево подчиняются определенным закономерностям: при правосторонних сколиозах поворот совершается по часовой стрелке, при левосторонних - против часовой стрелки, независимо от того, в каком отделе образуется сколиоз. В процессе развития торсии позвонки поворачиваются таким образом, что тела их обращены передними частями в сторону выпуклости, а задними - в сторону вогнутости.
Поперечный отросток на стороне вогнутости направляется кпереди и книзу, увлекая за собой мышцы, а на стороне выпуклости - кзади и кверху, отодвигая прилегающие мышцы и образуя мышечный валик вследствие постоянного давления и раздражения поперечными отростками (В. Д. Чаклин, 1957). Остистые отростки направлены в сторону вогнутости. Таким образом, в связи с вращением позвонков, влекущим за собой поворот поперечных отростков, кроме образования мышечного валика на стороне сколиоза, происходит западание мышц и ребер на противоположной стороне. Степень торсии позвонков определяется точнее при наклоне корпуса вперед, когда в грудном отделе ярче выражен реберный горб, а в поясничном - мышечный валик.
Развитие торсии резко изменяет соотношение частей тела и нарушает параллелизм плоскостей надплечий и таза. При нормальном строении позвоночника эти плоскости параллельны, расположены перпендикулярно отвесу, совпадающему с линией остистых отростков.
Двойное движение позвонков (инфлексионное и торсионное) изменяет форму грудной клетки, так как происходит вращение корпуса вокруг вертикальной оси с отклонением назад половины грудной клетки на стороне сколиоза. При перемещении поперечных отростков ребра следуют за ними. На выпуклой стороне сколиоза ребра расходятся, формируется реберный горб. В результате этого лопатка отодвигается ребрами кнаружи и кверху и своим акромиальным отростком оказывает давление на ключицу, вследствие чего ключица на этой стороне укорачивается, точки прикрепления большой и малой грудных мышц сближаются, мышцы сокращаются, а в дальнейшем переходят в состояние контрактуры. На вогнутой стороне сколиоза образуется впадина. Ребра, повторяя ход поперечных отростков, смещаются вперед и сближаются к центру дуги. Промежутки между ними уменьшаются, что ведет к сокращению межреберных мышц. Одновременно в процесс вовлекаются ромбовидная, трапециевидная и подлопаточная мышцы, которые смещают лопатку в область западания. Ребра в задней половине выпрямлены и изгибаются только спереди, благодаря чему они соединяются с грудиной, образуя передний реберный горб (В. Н. Мошков, 1949).
В результате наступившей деформации появляется асимметрия линий надплечия с разницей в высоте стояния лопаток (выше на стороне сколиоза) и неравномерностью треугольников талии. Косое положение таза, который, как правило, опущен на стороне поясничного сколиоза. При такой деформации ярче выражена асимметрия тонуса мышц, ведущая к уменьшению функциональных возможностей позвоночника.
Участие мышц в торсии позвоночника: в поясничном отделе - внутренняя косая мышца с одной стороны и наружная косая мышца живота противоположной стороны тела действуют в таких случаях как синергисты. Этому способствуют некоторые мышцы спины как, например, задняя нижняя зубчатая, подвздошно-реберная, полуостистая. Ротация грудной клетки и позвоночника обусловлена преимущественно сокращением передней зубчатой мышцы, грудных мышц и верхней части трапециевидной. Из более глубоких мышц в ротации участвуют вращательные мышцы, квадратная мышцы поясницы и многораздельная.
В сколитической болезни, в развитии деформации позвоночника принимает участие несколько взаимосвязанных факторов. По-видимому, первичные изменения происходят в межпозвоночных дисках, где в силу обменных нарушений соединительной ткани возникают дистрофические процессы, приводящие к смещению диска. Пораженный диск смещается в выпуклую сторону, давая начало биомеханическим нарушениям. Дальнейшее развитие и прогрессирование сколиоза происходит при активном участии нервно-мышечной системы. Так, смещение студенистого ядра изменяет условия равновесия. Паравертебральные мышцы, осуществляющие антигравитационную функцию, т.е. работу по удержанию тела в вертикальном положении, действуют в разных условиях на стороне выпуклости и вогнутости позвоночника. Разная активность мышц приводит к изменению конфигурации отростков, к которым они прикрепляются, и к постепенному изменению формы растущего позвонка.
В процессе компенсации имеющегося искривления позвоночника и отклонения центра тяжести тела от устойчивого состояния происходят отклонения головы, смещения таза, а затем под влиянием односторонней тяги мышц формируется противоискривления позвоночника над основной дугой и под ней.
Классификация сколитической болезни имеет цель более четко определить задачу и схему лечения при каждом варианте заболевания.
А. И. Казьмин (1981) предлагает разделить сколитическую болезнь по патогенетическому признаку, выделяя основной патогенетический фактор, формирующий сколиоз. В зависимости от этого сколиозы делятся на 3 группы: дискогенные, гравитационные и миотические. Дискогенные сколиозы формируются на почве дисплазии позвоночника, при которых студенистое ядро межпозвоночного диска первично смещается, вследствие чего возникают все последующие звенья сколитической болезни. Исход и прогноз в основном определяются состоянием мышц позвоночника и туловища. Пока паравертебральные мышцы способны противодействовать нарушению равновесия тела при изменениях в межпозвоночных дисках и позвонках, прогрессирования сколиоза не происходит. С потерей мышечной компенсации искривления, когда антигравитационная функция начинает выполняться связочным аппаратом позвоночника, сколиоз начинает прогрессировать.
Гравитационные сколиозы возникают вследствие нарушения симметрии тела ребенка относительно позвоночника: при кривошее, грубых односторонних рубцах, перекосе таза, укорочении мышц на одной стороне позвоночника. При таких сколиозах эффективность лечения может быть весьма высока.
Миотические сколиозы возникают при функциональной недостаточности мышц туловища вследствие поражения нервной системы при церебральных инфекциях, миопатии, полиомиелите и т.д. Дисфункция мышц при этой группе сколиотической деформации становится пусковым механизмом нарушения статики.
Большое значение имеет разделение сколиозов по уровню поражения: шейно-грудной сколиоз (вершина искривления на уровне 4-5 грудных позвонков). При таком типе сколиоза консервативное лечение не всегда успешно. При грудном сколиозе (вершина искривления 8-9 грудных позвонков). При таком типе сколиоза у большинства наблюдается прогрессирование болезни, сравнительно быстро возникают деформации грудной клетки, реберный горб. Характерны выраженные функциональные нарушения внешнего дыхания и кровообращения. Пояснично-грудной (искривления 1-2 поясничных позвонков) медленно прогрессирует, не сопровождаясь значительными нарушениями функции дыхания и кровообращения. Характерны рано возникающие боли в области деформации.
Комбинированный сколиоз имеет две первичные дуги искривления- на уровне 8-9 грудных и 1-2 поясничных позвонков, это S-образный тип сколиоза. Заболевание склонно к прогрессированию, проявляется не только изменениями в позвоночнике и статике, но и нарушениями функции внешнего дыхания и кровообращения. Для этого вида сколиоза характерна боль в пояснично-крестцовой области. Этот тип сколиозов чаще наблюдается при диспластических процессах.
В зависимости от тяжести деформации сколиозы приняты классифицировать на 4 степени .
1 степень – рентгенологически определенный угол отклонения (в положении лежа) не превышает 10°, торсионные изменения слабо выражены - отклонение остистых отростков на рентгенограмме от средней линии и незначительная асимметрия корней дуг. Клинические проявления сколиоза наиболее выражены в положении стоя, при нагрузке, асимметрия положения тела уменьшается, но полностью не исчезает.
2 степень – угол отклонения первичной дуги сколиоза от 11° до 30°, появляется компенсаторная дуга – противоискривление выше (ниже) первичной. Торсионные изменения отчетливо выражены не рентгенологически, а клинически: мышечный валик, реберное выпячивание.
3 степень – угол отклонения первичной дуги от 31° до 60°, на вершине искривления рентгенологически определяется клиновидные позвонки. Торсионные изменения резко выражены, проявляется в значительной деформации грудной клетки и наличие реберного горба. Все изменения позвоночника и грудной клетки носят стойкий характер.
4 степень – тяжелейшая деформация с обезображиванием туловища.
Прогрессирования бокового отклонения позвоночника и скручивание его по оси с изменением конфигурации позвонков и ребер приводит к образованию кифосколиоза. У занимающихся отчетливо выражены передний (задний) реберные горбы, деформация таза, скованность движений и позвоночника. Угол основного искривления от 61° до 90°.
Дата добавления: 2017-03-12; просмотров: 5694;











