Склеродермия (sclerodermia)
Этиология и патогенез склеродермии изучены недостаточно. А. Г. Полотебнов (1896), А.И.Поспелов (1887), Г. И. Мещерский (1904) придавали большое значение функциональным расстройствам нервной и эндокринной систем, что в определенной степени подтверждается наличием у многих больных эндокринопатий (нарушение деятельности половых желез, щитовидной железы, надпочечников) и нарушений кальциевого обмена. Заболевание в ряде случаев развивается после родов, абортов, в климактерическом периоде. Многие авторы отмечают высокую частоту склеродермии у женщин. У больных склеродермией нередко обнаруживают расстройства сало- и потоотделения в очагах поражения, зонеформное расположение элементов, наличие spina bifida. Высказано предположение о возможности инфекционной, в частности вирусной, природы заболевания. Еще в 1947 г. W. Caspe сообщил об обнаружении бациллы склеродермии, однако этот факт не был подтвержден. В 1954 г. L. Van der Meiren и в 1974 г. R. Cantwell обнаружили бациллу склеродермии, которую R. Cantwell описал как полиморфный микроорганизм, существующий в очагах поражения, крови и мочи больных в виде зерен, кокков, палочек, отличающихся большой устойчивостью к кислотам. При электронно-микроскопических исследованиях, проведенных в Центральном кожно-венерологическом институте [Студницин А. А. и др., 1977], в перинуклеарном пространстве эндотелиальных клеток капилляров обнаружены тубуло-ретикулярные структуры, весьма сходные с микровирусами, наблюдаемыми при кори.
Инфекционную теорию возникновения склеродермии поддерживают многие исследователи [Нестеров А. И., Сигидин Я. И., 1961]. Наши наблюдения [Студницин А. А., Никитина М. Н., 1971] подтверждают точку зрения многих авторов, согласно которой развитие склеродермии может быть связано с перенесением инфекционными заболеваниями: гриппом, ангиной, скарлатиной, пневмонией. Склеродермия может возникнуть после введения сывороток, вакцин, некоторых лекарственных препаратов, после физических и психических травм, охлаждения, ожогов.
Важную роль в развитии заболевания играют аутоиммунные сдвиги, развивающиеся на почве нейроэндокринных нарушений у больных склеродермией, что подтверждают результаты многочисленных исследований [Тареев Е. М., 1962; Струков А. И., 1962; Машкиллейсон Л. Н., 1965; Насонова В. А., 1972; Klemperer P., 1952]. Считают, что в патогенезе склеродермии значительную роль играют процессы дезорганизации соединительной ткани, иммунные и метаболические нарушения. Установлено нарушение гуморального и клеточного иммунитета у больных склеродермией. С. И. Довжанский и соавт. (1977), изучая у них динамику метаболизма коллагена (гидрооксипролин крови и мочи) и активность ферментов, участвующих в окислительно-восстановительных и энергетических процессах (лактатдегидрогеназа, лизосомальные ферменты и др.), установили, что степень энзимопатии и уровень гидроксипролина изменяются в зависимости от активности и распространенности процесса.
Различают ограниченную и системную склеродермию, представляющие собой разновидности одного патологического процесса. Такой точки зрения придерживаются многие авторы [Смелов Н. С., 1961; Яблонска С., 1961; Машкиллейсон Л. Н., 1965; Студницин А. А., 1970, и др.]. Переход ограниченной склеродермии в системную, по данным одних авторов [Falk С., Zabel R., 1976], наблюдается часто — в 40% случаев, по данным других [Тареев Е. М., 1965], — крайне редко, так же как и наличие одновременно проявлений ограниченной и диффузной склеродермии.
Ограниченная, или бляшечная, склеродермия характеризуется тем, что обычно возникает один или несколько очагов, чаще наблюдаются единичные очаги. Процесс начинается с появления розово-красного с фиолетовым оттенком пятна округлой формы, почти без уплотнения, с сиреневым ободком по периферии. В дальнейшем в области пятна развивается уплотнение, которое может быть поверхностным или проникает глубоко в дерму, иногда до фасций и мышц. В зоне очагов кожа имеет бело-желтоватую окраску, напоминающую цвет слоновой кости. На коже нет волос, отсутствует пото- и салоотделение, чувствительность ослаблена. Из субъективных ощущений наблюдаются легкие парестезии. Очаг может увеличиваться в размере. Иногда на нем появляются гиперпигментации и телеангиэктазии.
Величина очагов различна (диаметр 10 см и больше). Они чаще локализуются на туловище, конечностях, лице. При наличии очагов в складках кожи ((чаще паховых) в результате трения могут возникнуть изъязвления. Дальнейшая эволюция очагов склеродермии состоит в исчезновении сиреневого кольца, постепенном рассасывании уплотнения и возникновении атрофии, однако кожа при этом не напоминает папиросную бумагу и не так легко собирается в складку, как при первичной атрофии. В ряде случаев, особенно при рано начатом лечении, очаг бляшечной склеродермии может исчезнуть, не оставляя атрофии. Редко наблюдается своеобразная разновидность заболевания — келоидоподобная склеродермия, проявляющаяся короткими плотными тяжами, напоминающими келоид. При бляшечной склеродермии иногда наблюдается отложение извести в коже.
Течение бляшечной склеродермии длительное. Заболевание нередко наблюдается у детей. Лица женского пола болеют в 3 раза чаще. Очаги могут существовать на протяжении нескольких лет при общем хорошем состоянии, иногда развиваются поражения внутренних органов и нервной системы. Из заболеваний внутренних органов наблюдаются миокардиодистрофия, гастрит, поражение почек, отмеченные нами у 10—15% больных [Студницин А. А. и др., 1 971]. Неврологические нарушения характеризуются изменением функций черепных нервов [Высоцкий Г. Я., 1971], повышением или понижением сухожильных рефлексов, изменением температуры кожи, удлинением чувствительной хронаксии.
Линейная склеродермия представляет собой своеобразную форму очаговой склеродермии, развивающуюся нередко в детском возрасте. Поражение обычно развивается сначала на волосистой части головы, затем распространяется на кожу лба, спинку носа, напоминая рубец после удара саблей (coup de sabre). Очаги поражения при линейной склеродермии располагаются на верхних или чаще нижних конечностях. В последнем случае может возникнуть их изъязвление, которое плохо поддается заживлению. У больных линейной склеродермией отмечены развитие атрофии и нарушение роста костей конечностей, наличие spina bifida, миосклероза. При линейной склеродермии очаги поражения могут располагаться также по ходу сосудов, нервов, переходить с кожи на слизистую оболочку. В тех случаях, когда отдельные очаги бляшечной склеродермии возникают рядом друг с другом и сливаются, создается впечатление, что они располагаются линейно. В редких случаях наблюдается кольцевидная форма склеродермии в виде фиброзной перетяжки на пальцах рук или ног, в связи с чем в дальнейшем может потребоваться их ампутация. Встречается также кольцевидная форма склеродермии полового члена.
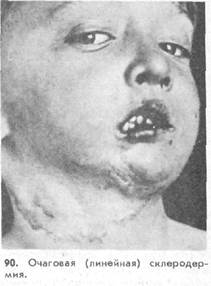
Течение линейной склеродермии такое же, как и бляшечной: сначала развивается отек, потом — уплотнение, и заканчивается процесс атрофией. Линейная склеродермия, при которой очаги поражения локализуются на лбу, иногда сочетается с прогрессирующей гемиатрофией лица Ромберга (рис. 90).
Поверхностная ограниченная склеродермия, болезнь белых пятен, белых лихен Цумбуша сходны по клинической картине. Многие авторы рассматривают их как поверхностную склеродермию. Чаще болеют взрослые женщины, реже — дети.
Клиническая картина выражается в появлении белых пятен диаметром в среднем 0,5 см, располагающихся на шее, груди, плечах, половых органах, реже на спине и животе. Цвет этих пятен снежно-белый, перламутровый. По периферии может проходить узкая цианотическай кайма, напоминающая сиреневое кольцо при бляшечной склеродермии. В центре пятна иногда бывает углубление, выполненное роговой пробочкой. Высыпания существуют длительно, после них остается атрофия. Иногда пятно выглядит эритематозным, но затем развивается атрофия. В отдельных случаях наблюдается фолликулярное расположение пятен (morpheaguttata f ollicularis). Описана также буллезная форма болезни белых пятен. Наряду с пятнистыми высыпаниями могут быть и узелковые, напоминающие папулы красного плоского лишая. Такая форма наблюдается у женщин в области наружных половых органов. У одного больного могут наблюдаться разные формы ограниченной склеродермии, сочетаясь с типичными очагами бляшечной склеродермии.
|
Идиопатическая атрофодермия Пазини — Пьерини представляет собой разновидность ограниченной склеродермии, являющейся как бы переходной формой между бляшечной склеродермией и атрофией кожи. Эта разновидность склеродермии чаще наблюдается у молодых женщин. Высыпания в виде синевато-фиолетовых пятен с гладким, слегка западающим центром локализуются на туловище, обычно на спине. Иногда вокруг пятна видно сиреневое кольцо. Для этой формы характерно отсутствие уплотнения. В ряде случаев наблюдается гиперпигментация.
Хотя некоторые авторы высказывают мнение, что атрофодермия является самостоятельным заболеванием, все же, по-видимому, правильнее рассматривать ее как склеродермию, тем более что в ряде случаев атрофия и гиперпигментация предшествуют развитию склероза, который появляется на бляшках атрофодермии лишь через несколько лет. Случай одновременного существования идиопатической атрофодермии и бляшечной склеродермии, а также отмечавшееся рядом авторов и нами незначительное уплотнение кожи в очагах идиопатической атрофодермии подтверждает мнение о том, что идиопатическая атрофодермия является разновидностью склеродермии.
Отличием идиопатической атрофодермии от бляшечной склеродермии состоит в том, что при атрофодермии поражается главным образом кожа туловища, а не лица и конечностей, процесс развивается длительно (в течение нескольких лет), очаги поражения представляют собой бляшки почти без уплотнения, синевато-коричневого цвета без лилового кольца по периферии. Полного регресса атрофодермии не наблюдается, в то время как очаг бляшечной склеродермии может исчезнуть полностью или после него остается легкая атрофия.
В начале развития склеродермического процесса при гистологическом исследовании выявляют отек дермы, между пучками коллагеновых волокон инфильтрат, состоящий из лимфоцитов. В этих местах происходит гибель эластичной ткани. Инфильтрат может возникнуть и в подкожной жировой клетчатке. В эпидермисе происходит истончение шиповатого слоя, вакуолизация клеток базального слоя. В стадии уплотнения отмечаются склероз коллагеновых волокон, лимфоидный инфильтрат, отсутствие склероза стенок сосудов, сужение их просвета, отсутствие волос, атрофия сальных и потовых желез, склероз подкожной жировой клетчатки, истончение эпидермиса, некоторое утолщение рогового слоя. При идиопатической атрофодермии Пазини — Пьерини изменения в виде отека коллагеновой ткани выражены в основном в сетчатом слое дермы, в котором исчезают эластические волокна, в сосочковом же слое эти явления почти не выражены.
Дифференциальная диагностика. Ограниченную склеродермию следует отличать от витилиго, недифференцированной формы лепры, ложной лейкодермии, гемиатрофии лица, склеродермоподобной базалиомы, крауроза вульвы, лимфангиомы. Склероатрофический лихен дифференцируют от красного, плоского лишая, анетодермии, линейную склеродермию — от келоидоподобного невуса, полосовидной атрофии кожи, идиопатическую атрофодермию Пазини — Пьерини — от анетодермии, синдрома Иценко — Кушинга.
В начале развития бляшечной склеродермии, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре. Витилиго имеют более четкие границы, которые особенно хорошо видны при наличии гиперпигментированной зоны, окружающей витилигинозное пятно. Поверхность пятен гладкая, без признаков атрофии или шелушения. Пятна витилиго чаще локализуются на коже лица и конечностей, располагаясь симметрично, в их зоне уменьшено сало- и потоотделение, отсутствует пиломатозный рефлекс. Они сохраняются длительно без уплотнения. При бляшечной склеродермии в дальнейшем появляется уплотнение пятен, а затем их атрофия.
При недифференцированной лепреизменения на коже характеризуются пятнистыми высыпаниями. Последние могут быть эритематозными различных оттенков (от розового до синюшного) и гипопигментными. В области пятен болевая, тактильная и температурная чувствительность снижена.
Ложная лейкодерма возникает на месте бывших очагов отрубевидного лишая и псориаза у больных, подвергшихся солнечному или ультрафиолетовому облучению. Эти пятна не имеют уплотнения и исчезают после ослабления загара.
У детей могут наблюдаться депигментированные пятна на лице и других частях тела, возникающие после инсоляции участков кожи, где ранее имелись очаги простого лишая. Эти пятна имеют розоватый оттенок, покрыты чешуйками. Границы их нечеткие, что нехарактерно для начальных форм ограниченной склеродермии, при которой имеются четкие границы очага с периферическим лиловатым кольцом, нет шелушения и в основании очага прощупывается развивающаяся инфильтрация.
Труднее дифференцировать, линейную склеродермию от линейно расположенного келоидоподобного невуса. Отличительными признаками могут служить обнаружение келоидоподобного невуса в первые месяцы жизни и его длительное существование без выраженных изменений на протяжении многих лет.
Системная, или диффузная, склеродермия (sclerodermia progressive),— системное заболевание, проявляющееся поражением соединительной ткани и сосудов дегенеративно-некротического характера. Заболевание чаще возникает после инфекционной болезни (грипп, малярия, скарлатина, пневмония и др.). У больных наблюдаются продромальные явления в виде общего недомогания, болей в суставах, повышения температуры тела, слабости, повышенной чувствительности к холоду, особенно кистей рук и лица. Женщины болеют значительно чаще, чем мужчины, дети — реже, чем взрослые. Поражение кожи начинается с конечностей и лица (акросклероз).
Различают три стадии процесса: отек, уплотнение и атрофию. В начале заболевания кожа диффузно отечная, холодная, не собирается в складку. В дальнейшем развивается уплотнение, в особенности на тыльной поверхности кистей и стоп. Лицо становится маскообразным, появляются телеангиэктазии, участки гипер и депигментации, что в некоторой степени напоминает пойкилодермию.
В заключительной стадии склеротический процесс распространяется, помимо кожи, на подкожную жировую клетчатку, мышцы, которые плотно прилегают к костям. Движения затрудняются, отсутствует мимика, поражаются слизистые оболочки рта и пищевода, ротовое отверстие сужается. Пальцы кистей становятся тонкими, покрыты истонченной кожей, плотно прилегающей к костям, находятся в полусогнутом состоянии, движения ими ограничены. Эти склеродермические изменения могут закончиться развитием изъязвлений на кистях и стопах и мутиляцией.
Кожа над суставами уплотнена, натянута, движения в суставах затруднены. У значительной части больных наблюдаются фиброзные изменения мышц, развивающиеся первично или после склеродермических изменений кожи. У некоторых больных склеродермией, чаще при акросклерозе, наблюдаются отложения кальция в подкожной жировой клетчатке (синдром Тибьержа — Вейссенба-ха) обычно на бедрах, ягодицах, кистях, в околосуставных тканях. Эти отложения могут вскрыться, в результате чего образуются свищи, из которых выделяется крошковатая кальциевая масса.
Некоторые авторы считают акросклероз самостоятельной клинической формой склеродермии, однако, по-видимому, он является доброкачественным вариантом диффузной склеродермии. Это подтверждается тем обстоятельством, что у больных диффузной склеродермией и акросклерозом отмечаются одинаковые изменения на лице и конечностях. Акросклероз протекает более благоприятно, значительно реже вызывая поражения внутренних органов. Он не наблюдается в детском возрасте. При акросклерозе поражаются только конечности и лицо. Процесс протекает медленно, отмечается наклонность к регрессу. Мышцы поражаются редко. При диффузной склеродермии процесс может распространяться на туловище, поражая кожу груди, живота, спины. На коже лица и груди возникают множественные телеангиэктазии, наблюдаются изменения ногтей, выпадение волос. Больные постепенно худеют и умирают от заболеваний внутренних органов. Гистологическая картина при системной склеродермии в основном такая же, как и при ограниченной, только фиброзно-дегенеративные изменения в коллагеновых волокнах и сосудах выражены более резко.
При диффузной склеродермии часто поражаются внутренние органы: чаще пищевод, легкие, сердце, реже почки, желудочно-кишечный тракт, кости, причем нередко одновременно несколько органов. Иногда заболевания внутренних органов развиваются и без изменений кожи. При поражениях пищевода возникают фиброзные изменения мышечной ткани, изъязвления, дивертикулы. В легких обнаруживают рентгенологически выявляемые признаки пневмосклероза в виде усиления легочного рисунка, напоминающего медовые соты. При поражении сердечно-сосудистой системы наблюдаются утолщение миокарда, эндокарда и интимы аорты, в сосудах — фибриноидная дистрофия интимы.
При акросклерозе могут развиться атрофия концевых фаланг кистей и остеопороз. При поражении почек наблюдается склеродермическая нефропатия, проявляющаяся в виде олигурии, азотемии, уремии и заканчивающаяся летально. При гистологическом исследовании обнаруживают фибриноидный некроз артериол, клубочков и кровоизлияния в корковом веществе.
При диффузной склеродермии может наблюдаться двусторонняя катаракта, которая появляется в молбдом возрасте, иногда еще до кожных поражений. Может развиться сухой керато-крнъюнктивит. На слизистой оболочке носа могут быть телеангиэктазии и ангиомы, сопровождающиеся носовыми кровотечениями.
Дифференциальная диагностика. Диффузную склеродермию дифференцируют от болезни Рейно, дерматомиозита, псевдосклеродермии, склеродемы Бушке, склеропойкилодермии, склеремы и склеродемы новорожденных, аингума, амилоидоза кожи, крауроза вульвы и полового члена, поздней кожной порфирии, склерозирующей базалиомы, синдрома Шарпа, синдрома Шульмана, склеромикседемы, синдрома Вернера, синдрома Ротмунда, системной красной волчанки, склероатрофического и кератодермического генодерматоза, идиопатической прогрессирующей атрофии кожи, некроз подкожной жировой клетчатки новорожденных.
Для болезни Рейно, представляющей собой ангиотрофоневроз, характерны побледнение и похолодание дистальных отделов конечностей в результате спазмов сосудов, сменяющееся затем цианозом, обусловленным атонией капилляров (асфиксия). Эти явления сопровождаются жжением, болью, парестезиями; одновременно возникает спазм сосудов глазного дна. Заболевание наблюдается у молодых женщин, причем поражаются пальцы кистей, реже стоп, уши. Течение заболевания длительное, прогрессирующее. Вначале характерные изменения возникают под влиянием смены температуры (погружение кистей в холодную или горячую воду), а затем — самопроизвольно и сохраняются более продолжительное время. Кисти отекают, развиваются трофические нарушения вплоть до гангрены и изъязвлений. В ряде случаев эти изменения служат начальными проявлениями склеродермии. Основные признаки, позволяющие дифференцировать болезнь Рейно и склеродермию, — наличие участков склерозированнрй кожи на пальцах кистей, лице, а также маскообразность лица при склеродермии. При болезни Рейно процесс протекает в основном на пальцах рук и характеризуется отсутствием уплотнения кожи и выраженными нервно-сосудистыми явлениями.
В начальной стадии диффузной склеродермии изменения кожи могут напоминать проявления дерматомиозита, при котором наблюдаются отек лица, боли в мышцах, недомогание. После того как отек лица и боли исчезают, становятся более выраженными явления склеродермии в виде уплотнения кожи на кистях, лице, в области плечевого пояса, однако отсутствуют отечность и болезненность мышц, характерные для дерматомиозита. Диффузная склеродермия часто сопровождается поражением внутренних органов. При дерматомиозите эти явления наблюдаются значительно реже, хотя злокачественные новообразования встречаются чаще.
Диффузную склеродермию следует дифференцировать от так называемой псевдосклеродермиикистей, вызванной ревматизмом. Для этого заболевания характерны поражения суставов, атрофия мышц, истончение кожи, однако в отличие от склеродермии не наблюдается склеродермических уплотнений кожи, болезнь не имеет склонности к быстрому развитию. При рентгенографическом исследовании выявляют картину, характерную для ревматического поражения суставов.
Диффузная склеродермия имеет некоторое сходство со склеродемой Бушке.Это заболевание, которое чаще возникает у женщин, редко — у детей, начинается внезапно после перенесенного инфекционного заболевания (грипп, ангина, пневмония, скарлатина, рожа и др.), иногда после травмы. Основными признаками являются отек кожи и подкожной жировой клетчатки на лице и шее. В дальнейшем процесс распространяется на плечи, туловище, верхние конечности. Кожа плотная, напряженная, восковидная, при давлении ямка не остается. Лицо выглядит маскообразным, мимика исчезает. Слизистые оболочки не поражаются, но язык иногда увеличивается, что свойственно диффузной склеродермии, при которой наблюдается склероз языка. Чувствительность кожи сохраняется, потоотделение значительно не изменяется.
Все эти признаки (острое начало после инфекционного заболевания в виде плотного отека, поражение в основном лица и шеи без типичного уплотнения и атрофии) нехарактерны для склеро-дермического процесса, который начинается постепенно и продолжается длительное время. Отличительными признаками склеродермы Бушке являются также отсутствие поражений пальцев кистей, гиперпигментйций и телеангиэктазий, начало болезни без продромальных явлений, общее хорошее состояние больных. Склеродерма Бушке прогрессирует быстрее, чем склеродермия, и продолжается иногда от 1 года до 8 лет, однако в большинстве случаев заканчивается выздоровлением без поражения внутренних органов. Имеются лишь единичные наблюдения, в которых при склеро-деме возникли осложнения в виде перикардита и гидроартроза.
Диффузную склеродермию при наличии поражений кистей рук (склеродактилия) иногда приходится дифференцировать от редкого заболевания — склеропойкилодермии,при которой, помимо явлений склеродермии, наблюдается картина выраженной сосудистой пойкилодермии Якоби.
Некоторое сходство с диффузной склеродермией могут иметь своеобразные заболевания новорожденных, выражающиеся в значительном уплотнении кожи и подкожной жировой клетчатки, — склерема и склеродема новорожденных. Склерема новорожденныхпроявляется в виде поражения обычно нижних конечностей, голеней, бедер, ягодиц у слабых, недоношенных детей. В патогенезе этого заболевания придают значение охлаждению, обезвоживанию и особенностям, химического состава жира с преобладанием твердых жирных кислот, быстро застывающих при понижение температуры. Кожа нижних конечностей становится бледной, холодной на ощупь и очень плотной.
На пораженных участках кожа не собирается в складки, диффузно уплотнена, при надавливании ямка не остается. Лицо становится маскообразным. Движения конечностей затруднены. Общее состояние ребенка тяжелое. Отмечаются сонливость, понижение температуры тела. Прогноз серьезный, может наступить смерть при явлениях сердечной слабости. Все эти явления нехарактерны для диффузной склеродермии.
Склеродематакже наблюдается у недоношенных новорожденных в первые дни жизни, особенно часто у детей, подвергшихся охлаждению или травме. Процесс развивается на нижних конечностях и распространяется на туловище. Кожа бледная, холодная. Характерный признак — плотный отек кожи и подкожной жировой клетчатки. При надавливании остается ямка. В тяжелых случаях процесс может распространиться на все тело. Общее состояние ребенка обычно тяжелое, отмечается понижение температуры тела, редкий пульс, замедленное дыхание. Прогноз обычно серьезный. Возраст больных, обычно тяжелое состояние, наличие плотного отека кожи позволяют исключить склеродермию.
Аингум, или спонтанный дактилолиз, многие авторы рассматривают как разновидность склеродермического процесса [Degos R., 1956]. Заболевание выражается в том, что на коже V пальцев стоп, а иногда и рук постепенно развивается перетяжка в виде склеротического кольца. В результате дегенерации фиброзной и жировой тканей, рассасывания костей происходит ампутация пальца без выраженных субъективных ощущений. Следует учитывать, что это заболевание может наблюдаться как самостоятельный процесс трофоневротического характера, а также при лепре. Описаны семейные заболевания с аутосомно-доминантным типом наследования. Отсутствие у больных других симптомов очаговой или диффузной склеродермии и наличие признаков указанных выше заболеваний дают возможность отвергнуть диагноз склеродермии.
При первичном локализованном амилоидозекожи на передних поверхностях голеней наблюдаются коричневатые узелки конической или плоской формы, сливающиеся в очаги, похожие иногда на бляшки склеродермии. При проведении дифференциальной диагностики необходимо иметь в виду, что для склеродермии нехарактерно развитие процесса, характеризующегося узелковыми коричневатыми высыпаниями, сопровождающихся зудом. Гистологически обнаруживают отложение амилоида, что и позволяет уточнить диагноз.
Крауроз вульвы может в известной мере напоминать склеродермию, в частности склеротический лихен, поскольку при этом заболевании поверхность пораженных, участков сухая, блестящая, плотная. Однако при краурозе вульвы всегда имеются интенсивный зуд, телеангиэктазии. В дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и нередко рак. Отсутствуют также типичные для склеротического лихена кератотические пробки.
Крауроз полового членапроявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти. В противоположность краурозу вульвы зуд отсутствует и болезнь не осложняется раком. Склеротические изменения крайней плоти и головки полового члена вызывают фимоз и сужение отверстия мочеиспускательного канала. Крауроз полового члена рассматривают как разновидность ограниченной склеродермии и как склероатрофический лихен.
При поздней кожной порфирии наряду с типичной картиной поражения открытых участков кожи лица, шеи и кистей в виде пигментации, пузырей, легкой ранимости кожи и нарушениями функций печени и других органов могут наблюдаться склеродермоподобные уплотнения с беловато-желтой блестящей поверхностью. Признаками, позволяющими отличить кожную порфирию от бляшечной склеродермии, являются наличие пузырей, появляющихся в весенне-летнее время, легкая ранимость, дисхромия кожи и результаты лабораторного исследования мочи, свидетельствующие об увеличении количества порфиринов.
В последнее время описаны синдромы, весьма напоминающие очаговую или системную склеродермию.
Синдром Шарпа характеризуется сочетанием ряда симптомов системной склеродермии в виде болезни Рейно и красной волчанки, полиартрита, миозита, поражений пищевода и пневмосклероза.
Синдром Шульмана (син.: эозинофильный фасцит) выражается в уплотнении кожи и подкожной жировой клетчатки, чаще на конечностях, приводит к сгибательным контрактурам, наблюдается у женщин. В крови и фасциях выраженная эозинофилия. Отсутствуют поражения внутренних органов. Применение кортикостероидов приводит к исчезновению болей и рассасыванию уплотненных очагов.
Описано развитие склеродермоподобных очагов в подкожной жировой клетчатке в результате непереносимости лекарственных препаратов или их несовместимости. Такие очаги, например, возникают на ягодицах при применении в виде инъекций витамина К в сочетании с витамином В,2 или стрептомицином. В подобных случаях внутрикожные пробы позволяют выявить непереносимость препаратов.
Дата добавления: 2017-02-13; просмотров: 5087;











