Во время беременности
• Угрожающий разрыв – тошнота, рвота, боли в эпигастрии, затем локализуются внизу живота. При пальпации болезненность в области рубца.
• Начавшийся разрыв – те же симптомы, что и при угрожающем, но еще и образование гематомы в области рубца, гипертонус матки, острая гипоксия плода, могут появиться кровянистые выделения из половых путей.
Во время родов
• Угрожающий разрыв – нарушения сократительной деятельности матки (слабость, дискоординация родовой деятельности), беспокойное поведение и болезненные, но слабые и непродуктивные схватки.
• Начавшийся разрыв – матка не расслабляется, постоянное ее напряжение, болезненная матка при пальпации, симптомы гипоксии плода, кровянистые выделения из половых путей, во II периоде потуги слабые, но болезненные.
Неполный разрыв матки характеризуется образованием гематомы и клиникой внутреннего кровотечения. Иногда появляются через несколько дней после родов снижение АД, боли внизу живота, иррадиирующие в ногу, метеоризм, повышение температуры тела.
Лечение
Во время беременности угрожающий разрыв матки является показанием к экстренному кесареву сечению.
В родах – срочно снять родовую деятельность и закончить роды оперативным путем. При живом плоде – кесарево сечение. При мертвом плоде – краниотомия. При поперечном положении плода - только кесарево сечение!
Начавшийся и совершившийся разрыв матки требует чревосечения независимо от состояния плода. Одновременно проводить противошоковые и антианемические мероприятия.
1. Если разрыв матки небольшой и нет признаков инфицирования, то разрыв ушивают.
2. При обширных разрывах, размозжении тканей и наличии инфекции показана гистерэктомия.
3. В случае затруднения при остановке кровотечения показана перевязка внутренней подвздошной артерии.
Прогноз:
1. для плода неблагоприятный;
2. для матери определяется объемом кровопотери и тяжестью шокового состояния.
Профилактика
Связана с организационными мероприятиями, начиная с женской консультации.
Группа повышенного риска:
1. узкий таз;
2. крупный плод;
3. неправильное положение плода;
4. многорожавшие с пониженным тонусом брюшной стенки и матки;
5. отягощенный акушерский анамнез;
6. рубец на матке.
Послеродовые свищи
Мочеполовые и кишечно-влагалищные свищи (см. рис. 3.3.):
1. пузырно-влагалищные;
2. уретровагинальные;
3. мочеточниково-влагалищные;
4. кишечно-влагалищные.
Самопроизвольные и насильственные свищи возникают на 5–7 день после родов после длительного стояния головки в одной плоскости (2–3 ч).
Лечение
Лечение свищей оперативное. Через 3–4 месяца после родов.
Профилактика – рациональное ведение родов. Контроль за состоянием мочевого пузыря.
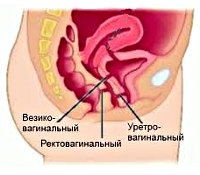
Рис.3.3.Послеродовые свищи
Дата добавления: 2021-02-19; просмотров: 530;











