Периоды инфекционного заболевания
Взаимодействие патогенного возбудителя и восприимчивого организма происходит в течение определенного временного промежутка и характеризуется закономерной сменой периодов развития, нарастания и убывания проявлений инфекционного процесса (рис.79, табл. 40).
1. Инкубационный период (латентный) — от момента внедрения возбудителя в макроорганизм до появления первых неспецифических клинических симптомов болезни. Инкубационный период связан с адгезией и колонизацией клеток макроорганизма возбудителем в воротах инфекции.
Длительность инкубационного периода зависит от вида микроорганизма, инфицирующей дозы, вирулентности, пути проникновения в организм и от состояния макроорганизма. Она исчисляется от нескольких часов (грипп, токсикоинфекции) до нескольких недель, месяцев (столбняк, бешенство, вирусные гепатиты) и даже лет (ВИЧ–инфекция).
Клинических проявлений заболевания в данном периоде обычно еще нет, поэтому в этой стадии больные выявляются редко. Лишь при некоторых заболеваниях (сыпной тиф, корь) и у немногих больных в последние дни инкубационного периода появляются неспецифические симптомы, на основании которых при отсутствии эпидемиологических данных трудно даже заподозрить инфекционную болезнь.
В инкубационном периоде в организме происходят начальные проявления патологического процесса в виде морфологических изменений, обменных и иммунологических сдвигов. Если макроорганизм не элиминирует возбудителя, развивается следующий период заболевания.
В инкубационном периоде при большинстве инфекционных заболеваний возбудители не выделяются в окружающую среду, исключением является вирусный гепатит А и ВИЧ–инфекция. Больные вирусным гепатитом А и ВИЧ–инфицированные в инкубационном периоде уже являются источниками инфекции для окружающих.
2. Продромальный периодхарактеризуется появлением первых общих неспецифических симптомов (недомогание, снижение аппетита, общая слабость, головная боль, миалгии, субфебрильная температура), четкая характерная симптоматика отсутствует. В продромальном периоде возбудитель интенсивно размножается в месте его локализации, инвазирует ткани, продуцирует токсины и ферменты.
Продолжительность продромального периода 1–3 сут, но может увеличиваться до 10 дней и зависит от этиологии инфекционного заболевания. Для ряда заболеваний (лептоспироз, грипп) продромальный период не типичен. Отсутствие продромального периода может свидетельствовать о более тяжелой форме инфекционного процесса.
3. Период разгара(развития) болезни характеризуется типичными для данной болезни симптомами, достигающими своей максимальной выраженности и определяющими специфическую клиническую картину заболевания. Наиболее типичными признаками инфекционной болезни являются лихорадка, воспаление, поражение центральной и вегетативной нервной системы, нарушение функций сердечно-сосудистой системы и органов пищеварения. При некоторых заболеваниях появляются кожные высыпания, желтуха и другие симптомы.
В период разгара возбудитель заболевания активно размножается в организме, выделяет токсины и ферменты, которые действуют на ткани.
Длительность периода разгара и развития болезни зависит от вида возбудителя, иммунологической реактивности организма, своевременной диагностики, эффективности лечения.
В период разгара болезни происходит активная перестройка иммунологической реактивности организма и выработка специфических антител класса IgM, затем IgG и IgA. При хронических заболевания развивается ГЗТ.
Больной в этот период наиболее опасен для окружающих, вследствие максимального выделения возбудителя из организма в окружающую среду и их высокой вирулентности. Однако при тяжелом течении заболевания социальная активность больных как источников инфекции снижена. При легком течении заболевания в стадию разгара больные очень опасны как источники инфекции.
4. Период исхода заболевания.Возможные варианты исхода:
1. При благоприятном течении заболевания период разгара переходит в стадию выздоровления (реконвалесценции),которая характеризуется постепенным исчезновением клинических симптомов заболевания, восстановлением нарушенных функций организма, нейтрализацией и выведением возбудителя и токсинов из организма. При большинстве инфекционных заболеваний в период выздоровления организм полностью освобождается от возбудителя, формируется иммунитет. Следует помнить, что клиническое выздоровление опережает патоморфологическое восстановление поврежденных органов и полное освобождение организма от возбудителя!
2. Переход заболевания в хроническую форму с периодами ремиссий и рецидивов (псевдотуберкулез, сыпной тиф, герпетическая инфекция).
3. В некоторых случаях после перенесенного заболевания развивается микробоносительство.
4. Выздоровление может сопровождаться остаточными явлениями повреждения органов и тканей (мышечная атрофия после перенесенного полиомиелита или клещевого энцефалита, дефекты кожи после натуральной оспы).
5. Суперинфекция— заражение тем же видом микроорганизма до его полного выздоровления (гонорея).
6. Вторичная инфекция — присоединение к развивающейся первичной инфекции другой инфекции, вызыванной новым видом возбудителя (стафилококковая постгриппозная пневмония).
7. Летальный исход.
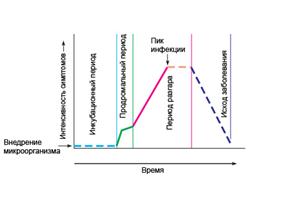
Рис. 79. Периоды инфекционного заболевания.
Пунктирной линией обозначены периоды с вариабельной длительностью
Таблица 40
Дата добавления: 2021-02-19; просмотров: 715;











