Сокращения с захватом и комбинированные сокращения
Атриовентрикулярная диссоциация бывает полной и неполной. Полная атриовентрикулярная диссоциация характеризуется тем, что налицо постоянная независимость между предсердиями и желудочками, и нет ни одного координированного (зависимого) предсердно-желудочкового сокращения. При неполной атриовентрикулярной диссоциации независимость между предсердиями и желудочками непостоянна и вследствие этого возникают одно или большее число координированных (зависимых) предсердно-желудочковых или желудочко-предсердных сокращений. Координированные предсердно-желудочковые или желудочко-предсердные сокращения называются сокращениями с захватом („сaptures beats"). Это значит, что активирующий предсердия импульс проходит антеградным путем через атриовентрикулярную систему и активирует (захватывает) и желудочки. Такие сокращения называются желудочковым захватом. Наоборот, хотя и редко, активирующий желудочки импульс может пройти ретроградным путем через атриовентрикулярную систему и активировать (захватить) и предсердия. Такое сокращение называется предсердным захватом. Атриовентрикулярная диссоциация при полной атриовентрикулярной блокаде является полной и поэтому здесь нет сокращений с захватом желудочков или предсердий.
Сокращения с захватом при атриовентрикулярной диссоциации узнают по их преждевременному появлению и наличию постоянного интервала Р—R или R--P. Часто сокращения с желудочковым захватом имеют деформированный комплекс QRS ввиду наличия аберрантной желудочковой проводимости. Сокращения с желудочковым захватом могут быть одиночными, как это часто имеет место при желудочковой тахикарди, или же многочисленными и последовательными, как это часто наблюдается при атриовентрикулярной диссоциации — с синусовой брадикардией предсердий и узловым ритмом желудочков. Сокращения с захватом называются еще интерференцией. Отсюда происходит и более старое наименование — атриовентрикулярная диссоциация с интерференцией.
Неполная атриовентрикулярная диссоциация при синусовой брадикардии, синусовой аритмии и замещающем узловом ритме
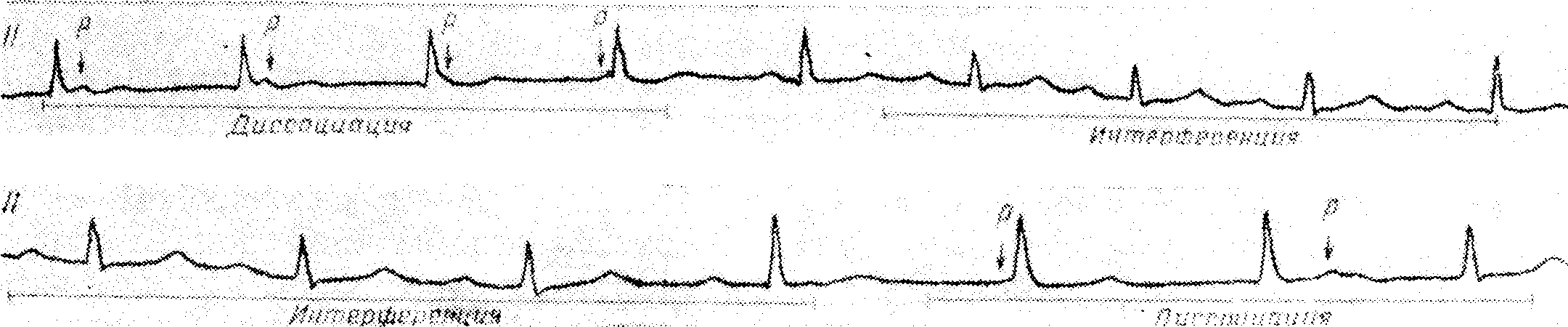
Налицо многочисленные последовательные сокращения с желудочковым захватом (интерференцией). В отличие от сокращений с атриовентрикулярной диссоциацией, для сокращений с желудочковым захватом характерно наличие нормального и одинаковой длины интервала Р—R. В сущности, желудочковый захват означает перерыв атриовентрикулярной диссоциации и восстановление нормального синусового ритма с координированной деятельностью предсердий и желудочков
При атриовентрикулярной диссоциации могут появиться сокращения с неполным (частичным) захватом. Их называют также к комбинированными систолами („fusion beats", Kombinationsistole") и они бывают желудочковыми и гораздо реже предсердными. При комбинированных желудочковых сокращениях желудочки активируются одновременно двумя импульсами— один из них наджелудочковый (синусовый или эктопический предсердный), проведенный через атриовентрикулярную систему, а другой — идиовентрикулярный, желудочковый.
Таким образом, одна часть желудочков активируется наджелудочковым импульсом, а остальная часть их — идиовентрикулярным импульсом. Комбинированные сокращения желудочков узнаются по их преждевременному появлению, укороченному, но с постоянной продолжительностью интервалу Р—R и деформированному комплексу QRS, напоминающему такой комплекс при желудочковых экстрасистолах. Начальная часть комплекса QRS, создаваемая наджелудочковым импульсом, не деформирована и похожа на остальные комплексы QRS. Средняя и конечная часть комплекса QRS и сегмент ST—Т, которые создаются идиовентрикулярным импульсом, значительно деформированы.
Комбинированные сокращения желудочков
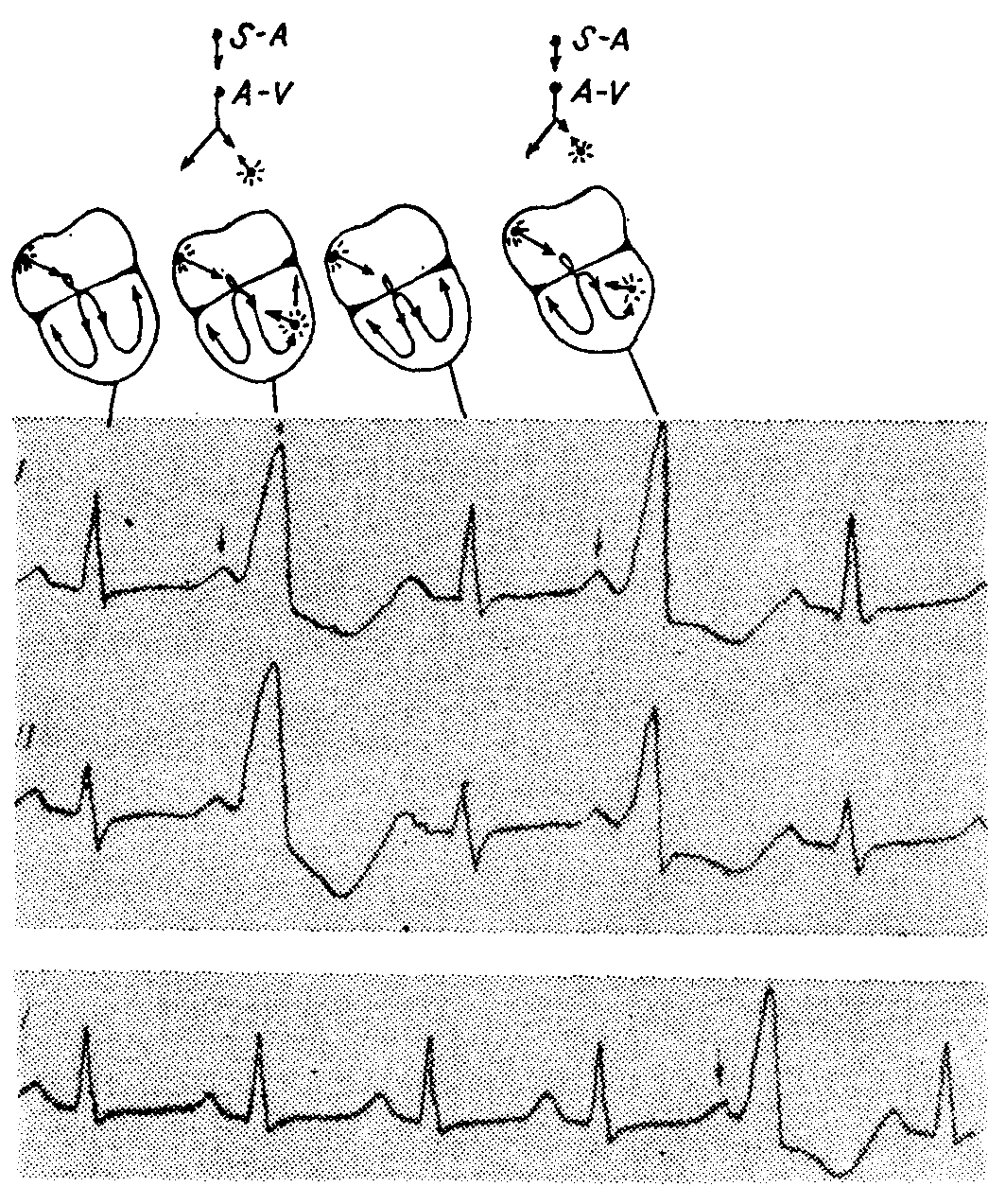
Желудочки активируются отчасти импульсами из синусового узла и частично импульсами из эктопического центра в желудочках, ввиду того. что синусовый и эктопический импульсы достигают желудочков одновременно. Волна Р комбинированной систолы положительная, расположенная совсем близко к комплексу QRS, деформированному прежде всего в средней и финальной частях
Сокращения с желудочковым захватом — полным или неполным — при атриовентрикулярной диссоциации появляются, когда наджелудочковый импульс застает атриовентрикулярную систему и желудочки во внерефрактерном периоде.
Предсердный ритм при атриовентрикулярной диссоциации может быть синусовым или эктопическим — мерцательная аритмия, трепетание, тахикардия предсердий. Атриовентрикулярная диссоциация появляется тогда, когда при мерцательной аритмии или трепетании предсердий наступает высокой степени или полная атриовентрикулярная блокада с замещающим узловым или, реже, идиовентрикулярным ритмом. Атриовентрикулярная диссоциация также наблюдается при мерцательной аритмии, трепетании или тахикардии предсердий, когда появляется узловая или желудочковая тахикардия. Сочетание предсердной с узловой или предсердной с желудочковой тахикардией называется двойной эктопической тахикардией. Такие комбинированные тахикардии протекают с атриовентрикулярной диссоциацией. Очень редко наблюдается двойная узловая тахикардия с наличием двух эктопических очагов в атриовентрикулярной системе — один из них, расположенный проксимально, активирует ретроградным путем предсердия, а другой — расположенный дистально, активирует желудочки. Когда при таком состоянии интермиттирующе возникает синусовый ритм для предсердий, создается тройной ритм — синусовый предсердный и двойная узловая тахикардия.
Клиническая картина. Субъективная и объективная симптоматика зависит от нарушений ритма и проводимости, обусловливающих атриовентрикулярную диссоциацию, от характера основного сердечного заболевания и от частоты желудочковых сокращений. Независимо от этого, существуют объективные симптомы, характерные для всех форм атриовентрикулярной диссоциации:
Переменная сила первого сердечного тона с интермиттирующим появлением усиленного первого тона, названного „пушечным тоном"
Интермиттирующее появление усиленных пульсаций шейных вен („пушечные венозные волны") с неправильным ритмом, совпадающие с усиленным первым тоном
Различия между частотой и ритмом пульсаций шейных вен и артериального пульса
Колебания величин систолического артериального давления
Эти симптомы атриовентрикулярной диссоциации подробно описаны в главе о желудочковой тахикардии и полной атриовентрикулярной блокаде.
Лечение атриовентрикулярной диссоциации совпадает с лечением основного сердечного заболевания и нарушений ритма и проводимости, следствием чего она и являет я. Особенно важно диагностировать и проводить лечение интоксикации препаратами наперстянки.
Прогноз зависит от основного нарушения ритма и проводимости, от характера сердечного заболевания и частоты желудочковых сокращений. Прогноз при атриовентрикулярной диссоциации в связи с синусовой брадикардией, синусовой аритмией и узловым замещающим ритмом у здоровых людей с ваготонией хороший. Остальные формы атриовентрикулярной диссоциации, как правило, являются выражением серьезного сердечного заболевания, интоксикации препаратами наперстянки или неподдающейся лечению сердечной недостаточности, вследствие чего прогноз неблагоприятный.
ПАРАСИСТОЛЫ
Парасистолы представляют собой внеочередные эктопические сокращения сердца, при которых, в отличие от экстрасистол, отсутствует прочная связь „fixed coupling", т.е. интервалы между парасистолами и предшествующими сокращениями сердца значительно различаются. Встречаются парасистолы гораздо реже, чем экстрасистолы. Частота их составляет около 0,13%. Они вдвое чаще у мужчин и наблюдаются преимущественно в пожилом возрасте.
Механизм. При парасистолах существует два независимых друг от друга автономных очага образования импульсов.Один очаг, определяющий основной ритм сердца, как правило, представляет собой синусовый узел, а другой эктопический (парасистолический) очаг чаще всего расположен в желудочках. Около эктопического парасистолического очага существуют две местные блокады — блокада на входе и блокада на выходе. Блокада на входе препятствует синусовым импульсам достигнуть до эктопического парасистолического очага и не позволяет подавить его активность. Поэтому такая местная блокада в одном направлении называется еще защитной блокадой. Блокада на выходе имеет обратное направление. Она не позволяет автономным импульсам выйти за пределы эктопического парасистолического очага и вызвать эктопические сокращения сердца. В сущности, блокада на выходе определяется рефрактерным периодом основного синусового ритма. В эктопическом парасистолическом центре непрерывно генерируются автоматические импульсы, но они могут проводиться в окружающий миокард и вызывать сокращение только тогда, когда сердце находится во внерефрактерном периоде после очередного синусового сокращения. Чем больше разница в частоте синусовых и эктопических импульсов, тем больше возможность возникновения парасистолических сокращений. Возникновение парасистол определяется длительностью обеих местных блокад. Когда блокада на входе постоянная, парасистолический центр непрерывно защищен от влияния синусовых импульсов, и таким образом существует возможность возникновения парасистолических сокращений, и, наоборот, при отсутствии защитной блокады парасистолические импульсы не образуются. Когда блокада на выходе постоянная, отсутствует возможность возникновения парасистолических сокращений, и, наоборот, если блокада на входе исчезает на более долгое время и пропускается большое число эктопических импульсов, тогда возникает парасистолический ритм или парасистолическая тахикардия.
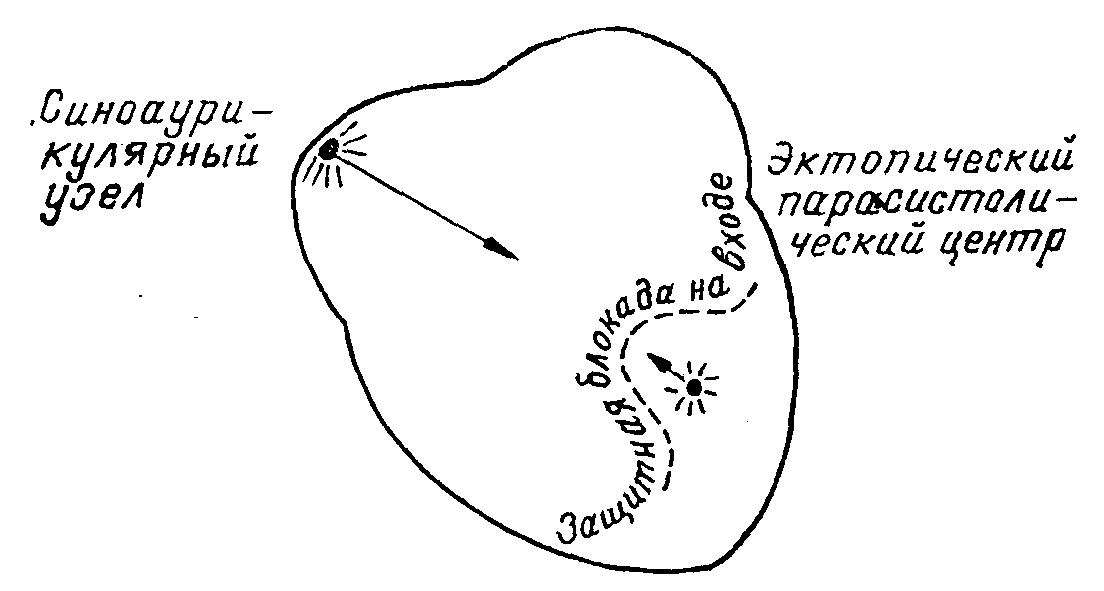
Эктопический парасистолический очаг образуется вследствие повышения нормального автоматизма — фаза 4 трансмембранного потенциала, клеток проводниковой системы, у которых трансмембранный потенциал низкий и электрический ответ медленный. Обычно эктопический парасистолический очаг локализуется в желудочках и очень редко в предсердиях или атриовентрикулярной системе. Частота парасистолических импульсов обычно 20—60 в минуту, но она может быть и от 20 до 400 в минуту.
Этиология
В большинстве случаев при парасистолии (86%) обнаруживают органическое заболевание сердца. Очень редко (14%) парасистолии могут быть функционального происхождения и являться следствием экстракардиальных заболеваний. Наджелудочковые парасистолы функционального происхождения встречаются чаще желудочковых. Наиболее частой причиной парасистолии бывает коронарная и (или) гипертоническая болезнь в сочетании с инфарктом миокарда или без него (60%). У половины больных обнаруживают сердечную недостаточность. Нередко наблюдается и желудочковая пароксизмальная тахикардия. Сравнительно реже парасистолы появляются при ревматических пороках клапанов сердца, подостром бактериальном эндокардите, хроническом легочном сердце, врожденных пороках сердца и др.
Парасистолы в отличие от экстрасистол никогда не наблюдаются при интоксикации препаратами наперстянки.
Клиническая картина при парасистолии совпадает с клинической картиной при экстрасистолии.
Субъективные симптомы
Пропускание ударов сердца
Сердцебиение или бессимптомное течение
Объективные симптомы
Аритмия, которую нельзя отличить от экстрасистолии
Электрокардиографические критерии
1. Переменные предпарасистолические интервалы при одинаковой форме желудочкового комплекса. Предпарасистолический интервал представляет собой расстояние R—R' между парасистолой и предшествующим нормальным синусовым сокращением. Разница в продолжительности между отдельными предпарасистолическими интервалами равняется 0,06 сек. или больше. Колебания в длине этих интервалов показывают, что, в отличие от экстрасистол, не существует „прочной связи" между парасистолами и предшествующими нормальными синусовыми сокращениями
2. Интервалы между отдельными парасистолами находятся в определенной математической зависимости, являющейся выражением независимого пара-систолического ритма. Самые короткие интервалы между двумя соседними парасистолами одинаковы по длине. Длинные интервалы между парасистолами кратны коротким, т. е. имеют общий делитель. По самому короткому интервалу между парасистолими можно определить частоту импульсов, генерируемых в парасистолическом очаге. Частота парасистолических импульсов может быть от 20 до 400 в минуту, но чаще всего она равняется 20—50 в минуту. Следует подчеркнуть, что в редких случаях самые короткие интервалы между параситолами совершенно одинаковы. Парасистолические импульсы нередко указывают на известную аритмию и поэтому самые короткие интервалы между парасистолами могут различаться на 0,13 сек. или больше
3. Частое появление комбинированных сокращений желудочков. Желудочковый комплекс желудочковых парасистол деформирован и уширен так же, как и при желудочковых экстрасистолах. Форма комбинированных сокращений желудочков представляет собой нечто среднее между формой парасистол и формой нормальных синусовых сокращений. Волна Р положительна и находится на очень близком расстоянии от комплекса QRS
Для постановки диагноза парасистолии необходимы продолжительная запись и точный математический анализ электрокардиограммы. Желудочковые парасистолы могут появиться, когда основным ритмом является мерцательная аритмия или трепетание предсердий. Они могут сочетаться с желудочковыми экстрасистолами, блокадой левой или правой ножки пучка Гиса. Парасистолы чаще всего появляются как одиночные эктопические сокращения и, реже, в виде непароксизмальной или пароксизмальной желудочковой тахикардии. Пароксизмальная желудочковая тахикардия характеризуется меньшей частотой и непродолжительностью, частыми периодами синусового ритма, включающимися между приступами тахикардии. Надавливание на каротидный синус и физические усилия могут замедлить, спровоцировать или даже купировать желудочковые парасистолы.
В зависимости от локализации эктопического очага парасистолы могут быть наджелудочковыми (предсердными, узловыми) и желудочковыми.
Желудочковые парасистолы
Основным ритмом является синусовый. Парасистолы узнают по деформированному желудочковому комплексу, различным предэктопическим интервалам с колебаниями 0,32—0,56 сек., по одинаковым самым коротким интервалам между парасистолами — 1,28 сек. и наличию длинных интервалов между парасистолами, кратных самому короткому интервалу между ними. Частота парасистолических импульсов, определенная по самому короткому интервалу между парасистолами, равняется 47 в минуту
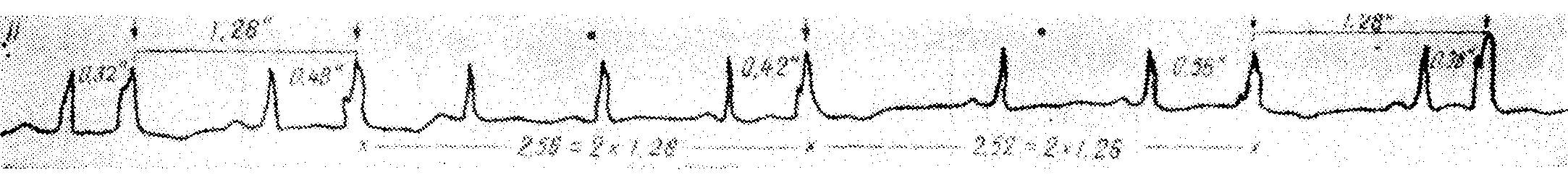
Желудочковые парасистолы
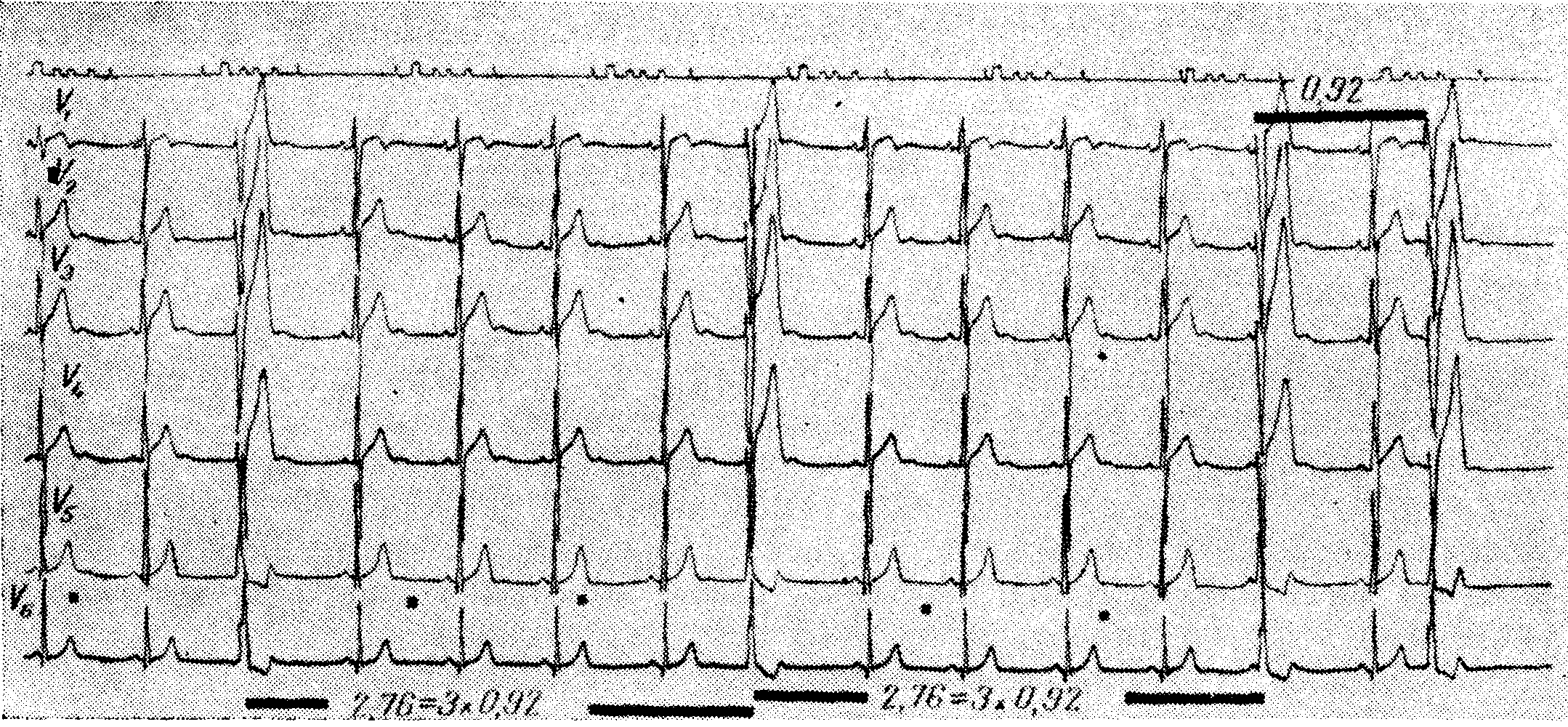
Основной ритм — синусовый. Желудочковые парасистолы узнают по деформированному желудочковому комплексу, различным предпарасистолическим имтервалам и длинным интервалам между парасистолами, которые кратны самому короткому интервалу между ними (0,92 сек.). Частота парасистолического ритма — 65 в минуту. Третьим по порядку эктопическим сокращением является комбинированная желудочковая систола. Места блокированных (латентных) парасистолических импульсов отмечены точкой
Наджелудочковые (предсердные) парасистолы

Основной ритм синусовый. Предсердные парасистолы узнают по неизмене-ному желудочковому комплексу, отсутствию прочной связи с предшествующим сокращением и наличию математической зависимости между парасистолическими интервалами с общим делителем 2. Самый короткий парасистолический интервал равняется 0,97 сек., а частота парасистолического ритма — 61 в минуту
Лечение. При бессимптомном течении парасистолии нет надобности применять антиаритмические средства. Решающее значение имеет лечение основного заболевания. При частых парасистолах, обусловливающих значительную симптоматику, применяются лидокаин, бета-блокаторы, прокаинамид, хинидин и дифенилгидантоин.
Прогноз при парасистолии зависит от основного заболевания сердца. Несмотря на отсутствие прямой связи между парасистолами, заболеваемостью и смертностью, производит впечатление тот факт, что многие больные с недостаточностью сердца погибают спустя несколько недель или месяцев после появления парасистолии.
НАРУШЕНИЯ В ПРОВЕДЕНИИ ВОЗБУЖДЕНИЯ[1]
Проведение импульса возбуждения может быть замедленно или прервано в данном участке проводящей системы. В зависимости от места, где это происходит, различают синоаурикулярную, внутрипредсердную, предсердно-желудочковую и внутрижелудочковую блокады.
Дата добавления: 2016-07-11; просмотров: 3089;











