НАДАВЛИВАНИЕ НА КАРОТИДНЫЙ СИНУС (РЕФЛЕКС ЧЕРМАКА—ГЕРИНГА)
Надавливание на каротидный синус наиболее эффективный метод раздражения блуждающего нерва. Каротидное тельце находится в разветвлении общей каротидной артерии, где она делится на внутреннюю и наружную каротидную артерию. Разветвление расположено на уровне тиреоидного хряща, непосредственно под углом нижней челюсти и медиальнее грудино-ключично-сосцевидной мышцы. Раздражение блуждающего нерва следует производить только при положении больного лежа на спине. Нажим на каротидный синус должен быть умеренным, массирующими движениями в направлении кзади и к середине в течение не дольше 10—20 секунд. Нажим на каротидный синус следует прекратить сразу же после появления эффекта или при ухудшении состояния больного. Этот метод противопоказан пожилым людям с атеросклерозом мозга, атриовентрикулярной или синоаурикулярной блокадой и при отсутствии пульсаций каротидных синусов.
ПРОБА ВАЛЬСАЛЬВЫ
Больной должен выдыхать воздух в трубку манометра для измерения артериального давления до тех пор, пока давление не повысится до 40—60 мм рт. ст. и задержится на этом уровне в течение 10—15 секунд.
НАДАВЛИВАНИЕ НА ГЛАЗНЫЕ ЯБЛОКИ (РЕФЛЕКС АШНЕРА—ДАНЬИНИ)
При этой пробе производят в течение 4—5 секунд умеренное надавливание на оба глазных яблока, пока не наступит небольшая боль. Этот метод применяется очень редко, так как может вызвать повреждение глаз. Он противопоказан людям пожилого возраста и при глазных заболеваниях.
РАБОЧАЯ ПРОБА
Рабочая проба на велоэргометре дает очень ценную информацию для диагноза, прогноза и оценки терапевтического эффекта при нарушениях ритма и проводимости. Наш опыт, соответствующий данным литературы, показывает, что рабочая проба, при которой соблюдаются показания и противопоказания, рекомендованные Всемирной организацией здравоохранения, представляют собой сравнительно безопасный метод исследования лиц, у которых имеется, имелась или подозревается сердечная аритмия.
Мы применяли рабочую пробу на велоэргометре с постепенно возрастающей по степени нагрузкой, начиная у женщин с 200, а у мужчин с 300 кп/мин. Во время нагрузки регистрировали 6 двухполюсных грудных отведений — лоб — грудь (СН) и непрерывно прослеживали ЭКГ на кардиоосциллоскопе. При стабилизации кровообращения («stedy state»), нагрузку увеличивали на 200, соотв. 300 кп/мин. до получения субмаксимальной (70—80%) частоты пульса или приступа стенокардии, сильной усталости, одышки, дурноты, значительного снижения ST—Т (более чем на 2 мм). Рабочую пробу прерывали и при появлении следующих нарушений ритма и проводимости — частых, более 5 в минуту, группированных, политопических или ранних экстрасистол с положительным феноменом «R-на-Т»; приступа трепетаний или мерцаний предсердий; предсердной, узловой или желудочковой тахикардии; блокады ножек пучка Гиса; синоаурикулярной или атриовентрикулярной блокады. Самыми опасными, ввиду возможности перехода в мерцание желудочков, являются желудочковые экстрасистолы с указанной характеристикой и желудочковая тахикардия. Появление одиночных монотопических экстрасистол, атриовентрикулярной блокады первой степени и неполной блокады правой ножки пучка Гиса является указанием для прекращения рабочей пробы.
Физическая нагрузка значительно повышает возможность проявления нарушений ритма и проводимости.
Показания к проведению рабочей пробы с целью распознавания и оценки сердечных аритмий можно систематизировать следующим образом:
1. Синкопе и серцебиение невыясненного происхождения
2. Пароксизмальные и интермиттирующие формы нарушений ритма и проводимости в межприступный период — для уточнения природы сердечной аритмии, физической трудоспособности больного и пороговой нагрузки, при которой наступает нарушение ритма
3. Больные коронарной болезнью с или без старого инфаркта миокарда, без аритмий в состоянии покоя—чтобы определить у них склонность к появлению сердечных аритмий во время физической нагрузки
4. Больные с постоянной формой нарушений ритма и проводимости — синусовая тахикардия, синусовая брадикардия, монотопические негруппированные, редкие экстрасистолы, мерцание предсердий без выраженных гемоди-намических нарушений, частичная атриовентрикулярная блокада, блокада ножек пучка Гиса — для уточнения изменений этих нарушений ритма во время физической нагрузки и для определения физической трудоспособности и прогноза
5. Для проведения дифференциального диагноза между функциональными и органическими нарушениями ритма
6. Чтобы определить, в какой мере данное нарушение ритма может быть выражением коронарной болезни
7. Для оценки лечебного эффекта различных медикаментов при данной постоянной или интермиттирующей аритмии
Противопоказаниями для выполнения рабочей пробы являются некоторые нарушения ритма и проводимости с тяжелым прогнозом, при которых существует опасность возникновения мерцания и асистолии желудочков или тяжелых гемодинамических нарушений — частые, группированные, политопические или ранние экстрасистолы желудочков (феномен «R-на-Т»), особенно при перенесенном инфаркте миокарда, мерцании и трепетании предсердий с высокой желудочковой частотой и большим дефицитом пульса,приступ предсердной, узловой или желудочковой тахикардии, полная атриовентрикулярная блокада, недавно перенесенное мерцание желудочков.
Особенно осторожными необходимо быть, когда у больных сильно выражены патологические изменения в электрокардиограмме; блокада левой ножки пучка Гиса, наличие синдрома WPW высокой степени или полная атриовентрикулярная блокада, мерцание и трепетание предсердий. Наш опыт показал, что перечисленные состояния не представляют собой абсолютных противопоказаний к применению рабочей пробы. Такие случаи требуют большей опытности, предосторожности и меньшей нагрузки, проведения строгого ЭКГ и гемодинамического контроля и готовности к спешному восстановлению дыхания и кровообращения. Рабочая проба строго противопоказана при наличии острого или подострого заболевания сердца (инфаркт миокарда, миокардит, перикардит, эндокардит), выраженной сердечной и (или) легочной недостаточности, аневризмы сердца или аорты, артериальной гипертонии с систолическим давлением, превышающим 200 и диастолическим — превышающим 120 мм рт. ст. тромбофлебита, тромбоэмболических осложнений, тяжелого общего состояния, интеркуррентных заболеваний, неврологических и психических болезней.
Нарушения ритма чаще возникают в восстановительный период после нагрузки и реже во время самой нагрузки. Наиболее частыми нарушениями ритма при проведении рабочей пробы являются желудочковые и наджелудочковые экстрасистолии. Сравнительно реже наблюдаются эктопические наджелудочковые тахикардии (мерцание предсердий и трепетание предсердий, предсердная и узловая тахикардия), реже всего — желудочковая тахикардия, а мерцание желудочков может наступить в исключительно редких случаях. Из нарушений проводимости чаще всего отмечаются интермиттирующая блокада правой и левой ножки пучка Гиса, левая передняя гемиблокада и частичная атриовентрикулярная блокада. Гораздо реже может наступить синоаурикулярная и высокостепенная или полная атриовентрикулярная блокада. Следует иметь в виду, что у многих здоровых людей при значительной нагрузке, или чаще после нее, могут возникнуть в связи с гипервентиляцией моноочаговые экстрасистолы, не имеющие патологического значения. В отношении экстрасистол при проведении рабочей пробы существуют три возможности — наличие экстрасистол в покое, исчезающих при нагрузке, появление экстрасистол или учащение их во время нагрузки и, наконец, возникновение экстрасистол только в период после нагрузки. В первом и последнем случаях чаще всего идет речь о функциональных экстрасистолах, тогда как во втором случае экстрасистолы обычно органического происхождения и прогноз их более серьезный. Нужно сказать, что прекращение экстрасистолии во время нагрузки не указывает несомненно на их функциональный характер и, наоборот, возникновение их во время нагрузки не всегда указывает на наличие органического заболевания сердца и на серьезный прогноз. В сущности, прогностическое значение экстрасистол желудочков, возникающих во время нагрузки, еще не уточнено. При наличии коронарной болезни и перенесенном инфаркте миокарда возникновение частых и политопических желудочковых экстрасистол во время нагрузки является серьезным признаком, свидетельствующим, в известной мере, о более высокой склонности к мерцанию желудочков и внезапной смерти.
Возникновение серьезных нарушений ритма и проводимости — частых политопических, группированных и ранних экстрасистол, мерцания предсердий, трепетания предсердий, наджелудочковой и желудочковой тахикардии, блокады левой или правой ножки пучка Гиса, передней левой гемиблокады, синоаурикулярной и атриовентрикулярной блокады различной степени — считают выражением патологической ЭКГ-реакции при рабочей пробе, но это не значит, что она несомненно доказывает наличие коронарного атеросклероза и коронарной недостаточности. У людей старше 40 лет появление этих аритмий во время или после физической нагрузки вызывается чаще всего коронарным атеросклерозом с ишемией миокарда, но и многие патологические состояния — желудочковая нагрузка и гипертрофия, миокардит, кардиомиопатии, адгезивный перикардит, лечение препаратами наперстянки, гипокалиемия, нарушенная вегетативная иннервация и другие функциональные факторы — могут обусловить их появление. Оценить аритмии как выражение коронарной недостаточности можно, проводя сопоставление изменений ST—Т и появления стенокардии во время рабочей пробы со всей клинической картиной.
У больных с постоянной формой мерцания предсердий, которые были дигитализированы и у которых частота сокращений желудочков в состоянии покоя ниже 100 в минуту, обычно при рабочей пробе возникает резкое и сильное учащение сокращений желудочков, не соответствующее степени нагрузки. При трепетании предсердий у больных во время нагрузки степень атриовентрикулярной блокады уменьшается и может наступить атриовентрикулярная проводимость без блокады (1:1), что приводит к возникновению опасной высокочастотной тахикардии — свыше 220 в минуту. При наличии синдрома WPW во время нагрузки можно провокировать возникновение приступа наджелудочковой тахикардии.
Когда по той или иной технической причине нельзя провести велоэргометрию, можно использовать одиночный или двойной тест Мастера с непрерывным ЭКГ-контролем во время нагрузки и после нее.
НЕПРЕРЫВНОЕ НАБЛЮДЕНИЕ ЭЛЕКТРОКАРДИОГРАММЫ
Благодаря введению усовершенствованной электронной аппаратуры — кардиоосциллоскопа — получена возможность непрерывного визуального наблюдения электрокардиограммы в течение часов или дней в целях выявления и прослеживания сердечных аритмий. Такой длительный ЭКГ-контроль кардиоосциллоскопом часто называют мониторной электрокардиографией.
Показания к проведению непрерывного визуального ЭКГ-контроля можно систематизировать следующим образом:
1. Острый инфаркт миокарда, особенно в первые часы и первые дни от начала заболевания
2. Во время рабочей пробы и физической реабилитации, особенно при наличии повышенного риска серьезных желудочковых аритмий и внезапной смерти, напр., у больных, перенесших инфаркт миокарда
3. Все нарушения ритма и проводимости, которые наступают остро и вызывают серьезные гемодинамические нарушения и требуют срочного терапевтического вмешательства
4. Во время некоторых лечебных и диагностических процедур — таких, как: вагусные пробы, внутривенное введение антиарнтмических средств (бета-блокаторов, аймалина, верапамила и др.), электрошок, лечение хинидином в дозе 1,5 г в сутки, катетеризация сердца, ангиокардиография, коронарография, пункция перикарда, операции на сердце
5. Все нарушения ритма и проводимости при острой некоронарной патологии миокарда и интоксикациях — миокардиты, кардиомиопатии, интоксикация препаратами наперстянки
6. При интермиттирующих и приступообразных формах нарушений ритма и проводимости, с целью установить возникновение приступа аритмии и для уточнения диагноза
Большинство современных кардиоосциллоскопов оборудованы сигнальным устройством (звуковым и (или) световым), которое включается при появлении ускоренной или замедленной сердечной деятельности вне определенных пределов. В некоторых аппаратах это сигнальное устройство приводит к автоматическому включению обычной или на магнитной ленте ЭКГ-записи.
Электрокардиографические отведения, используемые для мониторной электрокардиографии, не стандартизованы. Иногда используется какое-либо из обычных периферических или грудных отведений. Лучшие результаты получаются при трех двухполюсных грудных отведениях — MCL1, MCL2 и М3. предложенных Marriott и Fogg (рис. 26).
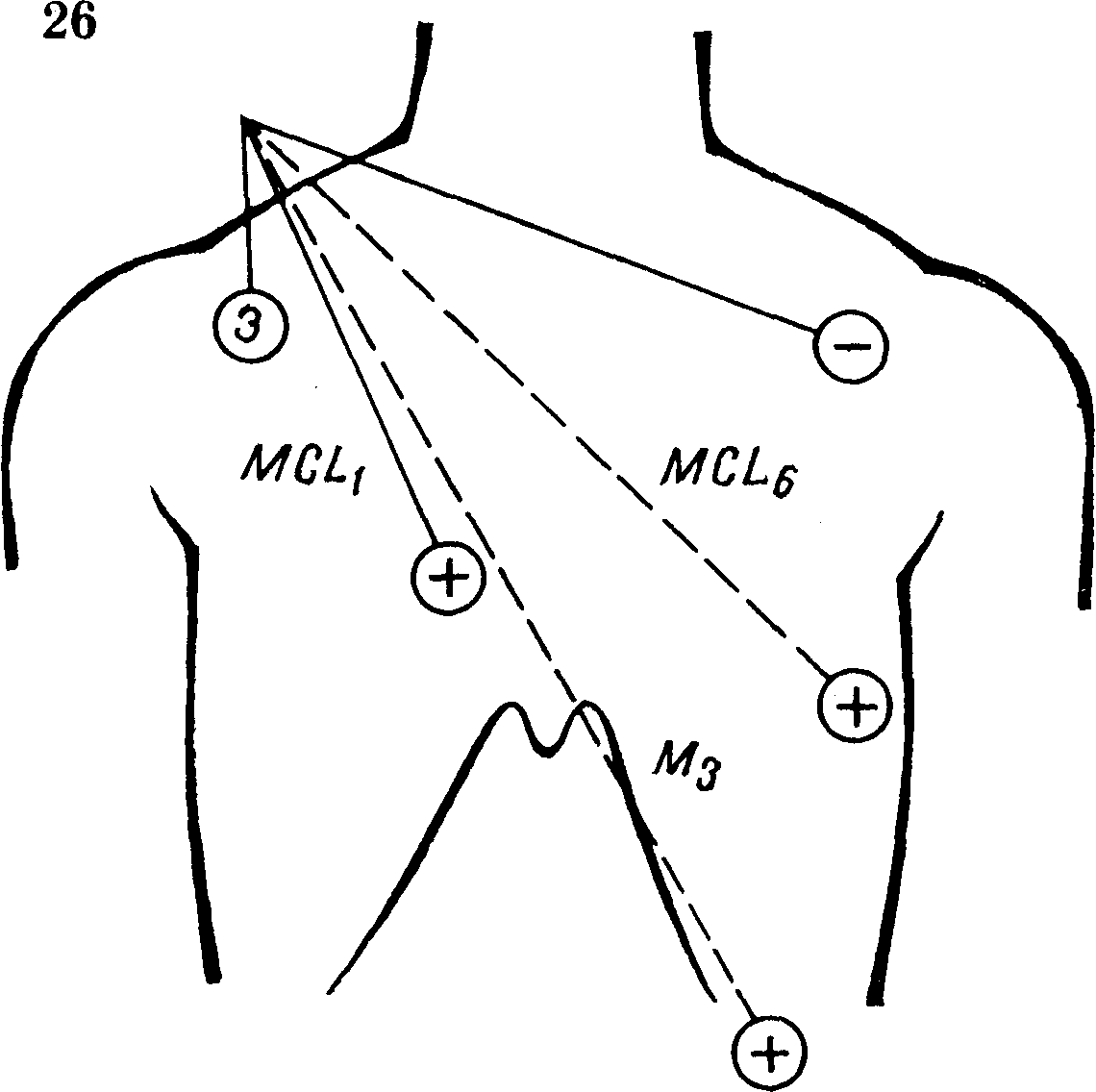
Электрокардиографические отведения для мони-торной электрокардиографии (MCL1, MCL2 и M3). Электрод, отмеченный знаком 3, нужно заземлять. Отведение MCL1 отмечено сплошными линиями между электродами.
Эти отведения могут быть сняты при помощи электродов стандартных отведений, включив программу III отведения.
При отведении MCL1 (первое модифицированное отведение грудь — левая рука) положительный электрод с левой ноги (F, зеленый) помещают в V1 позиции, т. е. в IV межреберье справа у края грудины, отрицательный электрод с левой руки (L, желтый) накладывают у левого плеча под наружной четвертью левой ключицы, а заземляющий электрод с правой ноги (N, черный) — на то же место у правого плеча.
При отведении МСL6 (шестое модифицированное отведение грудь — левая рука) положительный электрод (F, зеленый) помещают в V6 позиции, т. е. в V межреберье слева, по средней подмышечной линии, а другие два электрода — на тех же местах, как и при отведении MCL1.
При отведении М3 (модифицированное III стандартное отведение) положительный электрод (F, зеленый) помещают на верхнюю часть живота слева, а другие два электрода — на те же места, как и при предыдущих отведениях. Размеры электродов должны быть небольшими; их прикрепляют к грудной клетке специальной клеющей лентой или липким пластырем. При мониторной электрокардиографии рекомендуют последовательно включать эти три отведения, чтобы обеспечить лучшее выявление и определение сердечных аритмий.
Дата добавления: 2016-07-11; просмотров: 5191;











