ВНУТРЕННЯЯ КАРТИНА БОЛЕЗНИ
Врач и пациент рассматривают недуг с различных позиций. Позиция больного отличается тем, что только он испытывает вызванные болезнью ощущения: боль, неудобство, зуд и др. Кроме того, он не может относиться к болезни равнодушно, поскольку чувствует угрозу и ущемление его базовых потребностей. Каждый пациент также имеет свой уникальный жизненный опыт, индивидуальный багаж знаний, выработанных в юности убеждений и заблуждений, набор привычных стратегий преодоления стресса. Все это заставляет его сформировать свою собственную позицию по отношению к расстройствам здоровья, которая называется внутренней картиной болезни (рис. 30.1).
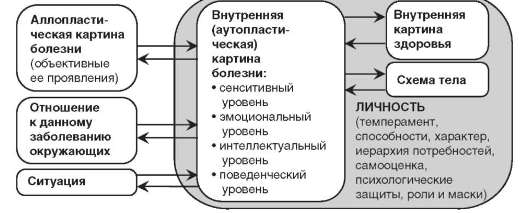
Рис. 30.1. Структура понятия «внутренняя (аутопластическая) картина болезни»
Внутренняя картина болезни - сугубо индивидуальная система ощущений, эмоциональных переживаний и мыслей (суждений), определяющих отношение больного к нарушению здоровья и связанное с ним поведение.
Понятие «внутренняя картина болезни» ввел известный российский терапевт Роман Альбертович Лурия (1874-1944), который отталкивался от работ А. Гольдшейдера об аутопластической картине болезни. Эти авторы пытались, с одной стороны, подчеркнуть субъективизм восприятия человеком своей болезни, ее опасности и последствий, а с другой - обратить внимание на то влияние, которое психологическое отношение к болезни оказывает на ее течение. Р.А. Лурия призывал к осторожности как в оценке жалоб больных, так и в обсуждении с пациентом его заболевания, поскольку неточное, окрашенное субъективными эмоциями восприятие слов врача может ухудшить состояние пациента и даже стать причиной психического расстройства (ятрогении). Внутренняя (аутопластическая) картина болезни противопоставляется аллопластической картине расстройства, суммирующей ее объективные проявления, которые можно исследовать с помощью специальных медицинских методов и приборов.
Принято выделять несколько уровней в восприятии человеком болезни.
Сенситивный уровень предполагает наличие болезненных ощущений (слабости, тошноты, головокружения, боли и др.). Важно понимать, что для каждого человека характерен индивидуальный порог восприятия. Одинаковые изменения во внутренних органах могут сопровождаться у разных пациентов совершенно несхожими ощущениями. Достаточно упомянуть, что родильницы по-разному описывают болевые ощущения во время родов, некоторые заявляют, что не почувствовали почти ничего неприятного. Назначаемые лекарственные средства (анальгетики) могут существенно повлиять на болезненные ощущения и на время изменить отношение человека к расстройству. Иногда болезнь протекает без очевидных ощущений (латентный период, ремиссия), но это не значит, что больные в этот момент считают себя здоровыми, поскольку они могут оценивать болезнь на других уровнях.
Эмоциональный уровень отражает общее чувственное впечатление от ситуации, вызванной болезнью. Так, разными пациентами появление симптомов может восприниматься не только как угроза, вызов, утрата, но и как наказание или даже выигрыш (избавление). Так, одна женщина задержку менструации будет воспринимать как шанс обрести желанного ребенка, а другая - как досадное препятствие или наказание за неосторожность. Появление после этого кровотечения для первой женщины будет означать утрату иллюзий, а для второй - избавление. При депрессии эмоции становятся практически основным и единственным ведущим проявлением болезни; пессимизм, чувство непоправимой утраты и бесперспективности возникает у таких пациентов без какой-либо органической причины.
Интеллектуальный уровень предполагает логическую оценку ситуации болезни с позиции имеющихся знаний, опыта, интеллектуальных способностей. Особенно заметна разница в отношении к болезни взрослых, обремененных опытом и знаниями, и детей, для которых болезнь, не вызывающая неприятных ощущений, всегда кажется менее опасной. Важным фактором, влияющим на отношение к болезни, считают медицинскую информацию, распространяемую на телевидении, почерпнутую из специальной литературы, найденную в аннотациях к купленным лекарственным средствам. Личный жизненный опыт тоже во многом определяет позицию больного по отношению к расстройству. Так, дочь больного, умершего от рака легких, как катастрофу будет воспринимать прожилки крови, появившиеся у нее в мокроте, хотя действительной их причиной может быть банальный трахеит.
Поведенческий уровень выражается в действиях, которые предпринимает больной в связи с наличием расстройства или планирует предпринять. К примеру, одного пациента болезнь заставляет активно искать способы лечения и защиты от неприятных последствий, другого - парализует, у него опускаются руки, он безропотно ждет конца, третьего - оставляет равнодушным, и он продолжает заниматься тем, что его интересовало до болезни. На поведение человека в какой-то мере влияют сложившиеся обстоятельства, мнение окружающих, советы врача, однако в наибольшей степени его поступки определяются его личностью и сложившейся системой стратегий преодоления стресса (см. главы 2 и 3). Действия и советы врача пациент будет сравнивать со своим представлением о том, как нужно действовать в данной ситуации (внутренняя картина процесса лечения). Так, больная вряд ли согласится, что из-за небольшой опухоли в грудной железе нужно удалять всю грудь, да еще и часть мышц в придачу.
Отношение человека к болезни нельзя рассматривать в отрыве от его отношения к здоровью, поэтому для оценки позиции пациента важно проанализировать внутреннюю картину здоровья. В этом понятии также можно выделить сенситивную, эмоциональную, интеллектуальную и поведенческую части. Так, человек может не придавать существенного значения головной боли, появившейся в конце рабочего дня, так как он считает вполне нормальным, что удачный рабочий день может вызвать некоторую усталость и неудобство, соответственно, такой человек, вероятнее всего, не будет интересоваться уровнем АД, хотя в действительности оно может быть существенно повышено. Люди по-разному относятся к своему здоровью: одни предпринимают неимоверные, часто тщетные усилия для его поддержания (особенно это свойственно застревающим личностям), другие проявляют беспечность, не задумываясь о последствиях злоупотребляют едой, алкоголем, курением.
Не следует забывать, что, в отличие от врача, пациент имеет весьма смутное представление об анатомическом строении своего тела. Он пользуется собственной «схемой тела», весьма отличной от реальности. Любые изменения, отличные от сложившегося представления о своем теле, могут напугать и расстроить человека. Особенно это заметно по поведению подростков в период пубертата, когда девушек пугают растущая грудь и появление менструаций, а мальчиков беспокоят рост волос на лобке, изменение пропорций тела и появление эрекций. Внутренние ощущения больные также могут объяснять, исходя из не-
верных представлений. К примеру, боль в грудной клетке часто рассматривают как признак заболевания сердца, и пациент бывает искренне удивлен, если врач утверждает, что ее причина заключена в поражении позвоночника.
Внутренняя картина болезни может сложиться у человека, у которого нет никаких существенных изменений во внутренних органах (фиктивная внутренняя картина болезни). Это может быть результатом ложных болезненных ощущений, например, при психических заболеваниях больные иногда жалуются на странные ощущения внутри тела - сенестопатии. Фиктивная модель болезни может быть основана на неверной трактовке информации. Так, больной может ошибочно считать температуру 37 °С признаком болезни. Часто причиной ошибок в оценке своего здоровья становятся избыточная тревожность и склонность к поиску у себя различных расстройств - ипохондрия. Больной может просто выдумать несуществующую болезнь, чтобы получить выгоду, - симуляция.
Для диагностики внутренней картины болезни рекомендуют задать больному несколько следующих дополнительных вопросов, касающихся его отношения к имеющимся расстройствам.
• Что вы сами думаете о своей болезни? (Интересны любые, даже самые причудливые идеи.)
• Какое именно событие заставило вас обратиться к врачу? (Появление дискомфорта, требование родственников, предупреждение начальника, снижение трудоспособности и др.).
• Постарайтесь описать свои ощущения, не пользуясь медицинским языком. (Симулянты часто не могут найти никаких выражений, кроме прочтенных в книге.)
• Расположите перечисленные вами жалобы в порядке от наиболее значимых к менее существенным. (Жалобам, стоящим первыми в этом ряду, нужно всегда уделять больше внимания в беседе.)
• Что вы читали о своей болезни, слышали от знакомых или по телевизору?
• Что вы ждете от выздоровления? Какие пути открывает оно вам в жизни? (Часто больной приписывает болезни больше ограничений, чем она в действительности накладывает.)
• Как вы себе представляете лечение вашей болезни? Какие методы вам кажутся наиболее привлекательными, а какие - недопустимыми? (Негативное отношение к методу часто делает его неэффективным.)
• Как долго вы уже сосуществуете с болезнью, как прежде вы переносили обострения и курсы лечения? (Опытный больной может знать о своей болезни больше, чем неопытный врач.)
• Насколько вы обеспокоены своим внешним видом? Как вы оцениваете состояние вашего тела? Покажите рукой, какая часть тела беспокоит вас больше всего? (К примеру, при депрессии больные часто показывают на грудь.)
• Какого результата вы ожидаете от лечения? (Выздоровление, ремиссия, избавление от наиболее неприятного симптома.)
• На какой срок вы рассчитываете? (Часто больные спешат, а некоторые одинокие пациенты, наоборот, хотят провести в больнице побольше времени.)
К сожалению, во многих случаях приходится сталкиваться с негармоничной, дезорганизующей реакцией пациента на болезнь. Все возможные варианты искаженной модели болезни можно условно разделить на два основных типа: преувеличение и недооценку тяжести болезни (табл. 30.1). Особо следует выделить случаи сознательного искажения образа болезни: симуляцию, аггравацию и диссимуляцию.
Таблица 30.1. Варианты искаженной модели болезни
Преувеличение тяжести болезни |_Недооценка тяжести болезни

Симуляция - намеренная и целенаправленная демонстрация признаков несуществующей болезни. Симуляция всегда основана на стремлении получить конкретную материальную выгоду: избежать уголовной ответственности или службы в армии, получить освобождение от работы, материальную компенсацию или льготы. Симуляцию следует отличать от стремления демонстративных личностей привлечь внимание и вызвать сочувствие, такие пациенты испытывают внутреннее страдание и неудовлетворенность жизнью. Симулянт никакого страдания не испытывает, им движет только предвкушение выгоды. Данные объектив-
ного обследования не всегда могут выявить факт симуляции, поскольку симулянт может повлиять на результат обследования (принять лекарственные средства, повышающие АД и температуру тела, учащающие пульс и др.). Отсутствие признаков болезни при обследовании также не может служить надежным критерием симуляции, поскольку возможности объективных методов ограничены, кроме того, многие болезни имеют функциональную природу (психические заболевания, дискинезии внутренних органов, вегетососудистая дистония).
Диагностика симуляции должна быть основана на противоречии между данными обследования и жалобами, которые предъявляет больной. Обычно больной описывает свою болезнь, пользуясь выражениями, взятыми из учебников и руководств. Важно попросить больного описать имеющиеся ощущения собственными словами, это сложное, часто невыполнимое задание для человека, который в действительности ничего не испытывает. Также важно определить истинные цели пациента. Обычно это бывает нетрудно, потому что «болезнь» возникает непосредственно в связи с приближением срока службы в армии, перед уголовным разбирательством, накануне отъезда в командировку и др.
Иногда врачи склонны обнаруживать симуляцию там, где ее нет. Больные с некоторыми психическими расстройствами производят странное впечатление своим нелепыми, беспомощными действиями. Часто присутствует диссонанс между сохранением способности к счету, письму и тяжелой беспомощностью пациента в простейших ситуациях. Такое поведение может быть проявлением изолированного повреждения отдельных участков мозга, злокачественных вариантов шизофрении или истерии.
Аггравация - намеренное усиление и демонстрация признаков имеющегося в действительности расстройства в расчете на получение выгод и льгот. Как и в случае симуляции, существуют определенная цель и стремление к материальному результату. Однако при объективном обследовании четко обнаруживают явные признаки заболевания, определить истинную тяжесть которого бывает не всегда просто. Аггравация должна быть предметом анализа врачей-специалистов высшего класса. Только большой опыт и наблюдательность позволят точно оценить выраженность болезненного дефекта.
Диссимуляция - намеренное сокрытие имеющихся расстройств, вызванное опасениями за свою судьбу. В основе диссимуляции всегда лежат тревога и страх: боязнь потерять любимую работу, стремление
избежать конфликта в семье, нежелание провести длительное время в больнице, страх перед операцией или другим активным методом лечения. Особенно часто встречаются случаи диссимуляции в психиатрии, у инфекционных и туберкулезных больных, при угрозе карантина, в работе экспертных профессиональных комиссий.
В целом случаи сознательного искажения картины болезни не вызывают у врачей большого беспокойства, поскольку верное понимание ситуации позволяет человеку принять решение, не причиняющее ему большого вреда: избежать ненужной операции при симуляции или продолжить прием лекарственных средств, несмотря на скрытие факта болезни при диссимуляции.
Невольное искажение образа болезни требует гораздо больше внимания и усилий врача, поскольку многие поступки или бездействие больных в этом случае наносят им явный вред.
Гипернозогнозия - переоценка тяжести и опасности имеющихся расстройств, ошибочное признание болезнью феноменов, являющихся в действительности нормальными, неверие в выздоровление. Поведение больных с гипернозогнозией может быть разным - от растерянности и настойчивого обращения за помощью до обреченности и бездействия. Опишем каждый из вариантов гипернозогнозии более подробно.
Ипохондрией называют преувеличенное внимание к своему физическому здоровью и ошибочное чувство наличия соматического заболевания при отсутствии реальных проявлений болезни. Пациенты с ипохондрией постоянно прислушиваются к работе своего организма, придают особое значение любым ощущениям, происходящим внутри тела, подозревают у себя возникновение опасной болезни, строят сложные концепции относительно природы возникших у них ощущений. В связи с этим они часто обращаются к врачам, требуют проведения специальных обследований. Ипохондричность свойственна людям тревожно-мнительного склада с чертами интровертированности и преобладанием второй сигнальной системы.
Тревога - чувство неопределенной угрозы. Больные не могут точно сформулировать, чего именно опасаются. Любые непонятные слова врача только усиливают это чувство. Предупреждение о необходимости проведения дополнительных обследований и манипуляций лишают их сна и покоя. Они очень хотят и одновременно боятся узнать результаты обследования, считая, что они будут неблагоприятными, постоянно с надеждой смотрят на врача, как бы моля о том, чтобы их успокоили. На высоте тревоги развивается паника. Причиной паники может
стать как реальная угроза смерти (например, боль в груди при инфаркте миокарда), так и особое расстройство психики (дебют острого психоза или панические атаки).
Депрессия проявляется чувством обреченности и пассивностью. Такие больные часто не привлекают внимание врача, так как они молчаливы, могут постоянно без сна лежать в постели и смотреть в потолок. Депрессия нередко бывает причиной позднего обращения за медицинской помощью. Пациенты с депрессией должны вызывать у врача особую настороженность, поскольку без активного участия окружающих они не сообщат о наступивших осложнениях и побочных эффектах терапии. Нельзя забывать о том, что депрессия - одна из наиболее частых причин самоубийства.
Боязнь огласки и осуждения характерна для пациентов с расстройствами, которые вызывают у окружающих пренебрежение, страх, брезгливость, осуждение. Так, многие пациенты боятся того, что окружающие узнают об их психическом, венерическом, инфекционном, кожном заболевании. Иногда такие чувства ни на чем не основаны. В частности, многие женщины опасаются удаления яичников и матки, считая, что они лишатся своей сексуальной привлекательности. Страх потерять волосы часто становится причиной отказа от приема противоопухолевых препаратов.
Поиск виновного характерен для эгоцентрических личностей с сильным, активным темпераментом. Такие люди уделяют больше внимания поиску доказательств чужих проступков, чем собственно лечению. Они выпячивают возникшие побочные эффекты, видят в них подтверждение некомпетентности врачей, укоряют всех в нерадивости и эгоизме. Попытка разубедить их часто заканчивается тем, что врача относят к клану врагов и обвиняют в сговоре.
Манипуляция проявляется подчеркиванием своей слабости, беспомощности, потребности в помощи и поддержке. Существующие расстройства выставляют напоказ, так как они указывают на необходимость сочувствия и ухода. Такие пациенты не терпят, чтобы внимание в их присутствии уделяли кому-либо другому, поэтому ухудшение, возникшее у любого другого пациента в палате, скорее всего приведет к тому, что их самочувствие тоже ухудшится. Особенно часто манипулируют окружающими демонстративные личности.
Раздражительность проявляется нетерпеливостью, бесконечным брюзжанием, упреками в том, что состояние не улучшается, требованием проявить сочувствие, уберечь от всего неприятного. Такие боль-
ные постоянно просят сделать потише звук радио, закрыть окно, убрать сильно пахнущие цветы. Их также раздражает, что так долго не наступает облегчение, несмотря на принятые лекарственные средства. Такое поведение характерно для больных со слабым темпераментом и преобладанием первой сигнальной системы.
От гипернозогнозии отличается поведение больных с нозофилией. Такие пациенты постоянно от чего-то лечатся, читают популярную и специальную литературу о болезнях и лекарственных препаратах. Они охотно выслушивают жалобы других больных, с удовольствием находят, что они знакомы с подобным расстройством, предлагают свои методы борьбы с болезнью, испытанные ими самими или услышанные от других. Такие пациенты любят ездить в санатории, прикладывают большие усилия для того, чтобы им было назначено максимальное количество лечебных процедур при том, что имеющееся у них расстройство вовсе не опасно и по существу не особенно мешает им в жизни.
Достаточно часто встречаются в практике различные варианты недооценки тяжести болезни. Чаще всего причиной этого бывает включение различных механизмов психологической защиты, оберегающих больного от пугающих его мыслей. Однако в некоторых случаях причиной некритичности пациента становятся явные психические расстройства, часто вследствие повреждения лобных долей мозга.
Гипонозогнозией называют недооценку тяжести заболевания, избегание лечения, принижение степени влияния болезни на обыденную жизнь.
Гипонозогнозия может проявляться индифферентностью, то есть равнодушием, спокойствием, апатией, отсутствием интереса к результатам обследования и проводимому лечению. Такой пациент не возражает против назначаемых процедур, однако часто забывает о необходимости принимать препарат, проявляет удивительную пассивность, обращается к врачу только по требованию родственников, которых пугает заметное прогрессирование болезни. Такая позиция более характерна для пациентов с чертами интроверсии, которые уделяют мало внимания не только своему здоровью, но и внешнему виду.
Демонстрация занятости - еще один вариант гипонозогнозии, который заключается в том, что человек признает необходимость лечения, но постоянно откладывает его из-за ответственных дел, которые, по его мнению, не могут быть выполнены без его участия. Так, больной может откладывать операцию якобы из-за того, что он не может оставить предприятие до того, как будет сдан годовой отчет, что должен
подготовить детей к школе. Подобное отношение к болезни характерно для людей с альтруистической позицией. Довольно часто за демонстрируемой занятостью скрывается чрезвычайный страх того, что болезнь на самом деле гораздо опаснее, чем кажется.
Анозогнозией называют отсутствие чувства болезни, полное отрицание самого факта ее существования, уверенность в своем здоровье и благополучии. Крайние степени анозогнозии свидетельствуют о наличии психического расстройства. Так, анозогнозия довольно характерна для больных с маниакальным синдромом, бредом (преследования, ревности, величия и др.), слабоумием (деменцией). Нередко факт болезни отрицают пациенты с алкоголизмом и наркоманиями. Они пытаются убедить врача, что могут контролировать прием наркотиков, прекратить их употребление в любой момент, не замечают опасных повреждений внутренних органов или отрицают их связь с приемом наркотиков. Подобное поведение характерно также для людей с гипертимической акцентуацией. Они демонстрируют полное довольство своим состоянием, начинают успокаивать врача, утверждают, что лечение не требуется вовсе, так как все пройдет само собой.
Довольно часто анозогнозия становится единственным способом защитить свою психику от постоянной угрозы смерти. В частности, многие пациенты с онкологическими заболеваниями утверждают, что врачи допустили ошибку в постановке диагноза. Такие пациенты не замечают прогрессирования болезни, ухудшение своего состояния объясняют присоединением банальной инфекции. Включение психологических защит означает, что подсознательно больные сохраняют чувство нездоровья. Отрицание наличия заболевания в этом случае не означает отказа от помощи. Создается противоречивая ситуация, когда больной заявляет, что болезни нет, но все же спокойно и без возражений принимает предписанные лекарственные средства, не отказывается от назначенных процедур. Эта ситуация должна удовлетворять врача, и нет нужды без особой необходимости нарушать сложившуюся систему защит, если пациент делает все, что требуется для выздоровления, а врачи не могут предложить ему другого способа избежать непереносимых психологических страданий.
Из схемы, представленной на рис. 30.1, видно, что внутренняя картина болезни находится под влиянием многих факторов. Знание этих факторов позволяет лучше понимать внутренние переживания больного и оказывать влияние в случае необходимости на отношение пациента к своему заболеванию.
Внутренняя картина болезни определяется:
• природой самого заболевания;
• этапом его течения;
• типом личности (темпераментом, иерархией потребностей, типичным набором психологических защит, локусом контроля);
• интеллектом и состоянием мозга;
• возрастом;
• отношением к данному заболеванию в значимой микросреде;
• условиями, в которых протекает болезнь.
Часто тяжесть самой болезни, особенности ее симптоматики влияют на характер переживаний пациентов. Так, острый приступ ишеми-ческой болезни сердца почти всегда сопровождается страхом смерти. Постоянная, изнуряющая боль при некоторых поражениях суставов, растущих злокачественных опухолях никак не позволяет игнорировать заболевание. А вот вне острой боли пациенты с ишемической болезнью сердца нередко проявляют неосмотрительность, берутся за дела, явно превышающие их возможности, уходят с головой в работу, проявляют беспечность и уверенность в том, что все будет хорошо. Такая гипоно-зогнозия совершенно не свойственна больным с бронхиальной астмой и язвенной болезнью. При этих заболеваниях пациенты обычно проявляют ипохондричность, постоянно акцентируют внимание на неприятных ощущениях, часто недовольны результатами лечения, проявляют брюзжание и капризность, обижаются на других пациентов, считают, что им самим уделяют недостаточно внимания. Особенно тягостные переживания выпадают на долю пациентов со злокачественными опухолями. Известно, что тревога и депрессия у данных больных часто возникают до того, как врач устанавливает пугающий диагноз.
Характеризуя отношение человека к болезни, важно учитывать этап ее течения. Описывают характерную динамику психологического состояния, наблюдаемую при многих расстройствах.
Премедицинская фаза характеризуется подозрением о возможном заболевании, сомнениями относительно необходимости обращаться к врачу, обвинениями себя в излишнем внимании к мелочам, страхом перед неизвестностью, боязнью того, что болезнь окажется действительно опасной. Попытки успокоить себя приемом седативных, обезболивающих средств и алкоголя, активное использование психологических защит оттягивает обращение к врачу и по существу увеличи-
вает внутреннюю тревогу. Беседуя с таким сомневающимся пациентом, следует обратить его внимание на тот факт, что, вероятнее всего, он мучает себя по пустякам, ведь обследование может показать, что опасности не существует, а значит, обращение к врачу - единственный способ развеять тревогу.
Острая манифестация болезни часто становится причиной неотложной госпитализации. Резкая боль, нарушение жизненно важных функций не оставляют сомнения в тяжести болезни. Страх и растерянность в этом случае поддерживаются тем, что врачи еще не имеют достаточной информации, чтобы точно определить лечебную тактику, часто ограничиваются неопределенными замечаниями: «Получим результаты обследования - тогда скажем». Поступки пациента в этот период нередко бывают неосторожными и нелогичными. Так, больной с инфарктом миокарда начинает бегать по квартире, чтобы найти свой страховой полис. Для того чтобы помочь пациенту, медицинские работники должны в этот момент проявить невозмутимость и спокойствие, уверенность в себе. Их инструкции должны быть предельно краткими и четкими: «Не волнуйтесь! Вы в руках профессионалов, мы знаем, как вам помочь. Точно выполняйте все наши инструкции, не суетитесь, и все будет хорошо...».
Период активной адаптации наступает не позднее чем на 5-й день лечения, он связан с купированием наиболее опасных проявлений болезни: исчезновением острой боли, восстановлением дыхания, исчезновением перебоев в работе сердца, снижением температуры тела и др. Выраженное улучшение самочувствия вселяет в пациента надежду, не всегда обоснованную. Он начинает проявлять беспечность и излишнюю воодушевленность (эйфория реконвалесцента). Порой он забывает принимать антибиотики («ведь температуры больше нет»), пытается раньше времени начать проявлять активность (не соблюдает диету и постельный режим, пытается пользоваться сломанной конечностью). Приходится специально сгущать краски в беседе с таким пациентом, настаивать на недопустимости отступления от правил, указывать, что опасность остается еще весьма существенной.
Если заболевание продолжается достаточно долго, нередко приходится видеть признаки психической декомпенсации. На этом этапе пациент понимает, что успех, достигнутый в первые дни лечения, был неполным, а все последующие усилия не привели к окончательному восстановлению здоровья. Поскольку основные острые проявления бо-
лезни исчезли, такой пациент во многом лишается пристального внимания врачей, чувствует явный избыток свободного времени. Для того чтобы избавить больного от ненужных переживаний, рекомендуют активно вовлекать его в процесс лечения. Это может быть система упражнений, которые должны быть выполнены многократно в течение дня, комплекс ухода за кожей, полостью рта, носоглоткой. Важно включить в лечебный комплекс физиотерапию, занятия в группе лечебной гимнастики или психологической разгрузки. Все это создает необходимый режим занятости и отвлекает пациента от бессмысленных переживаний.
При неизлечимых заболеваниях нередко наступает этап пассивной адаптации (капитуляции). Он характеризуется потерей надежды на выздоровление, снижением интереса к лечебным и реабилитационным мероприятиям. Больной привыкает быть больным и не стремится к здоровой жизни, потому что не верит в ее возможность. Основными его переживаниями становятся пессимизм и тоска (депрессия). Задача врача на этом этапе - переключить внимание больного на те области жизни, которые остаются ему доступными. Для преодоления депрессии нередко приходится прибегать к назначению специальных средств (антидепрессантов).
Безусловно, важную роль в формировании внутренней картины болезни играют личностные особенности пациента (табл. 30.2). Так, преобладание второй сигнальной системы нередко становится причиной мучительных раздумий, навязчивых сомнений, страхов. Особого внимания требуют пациенты с преобладанием эгоцентрического радикала: они очень ревнивы, обидчивы, склонны обращаться жалобами и «наказывать виновных».
Таблица 30.2. Зависимость внутренней картины болезни от типа акцентуации личности

Важно учитывать сложившуюся иерархию потребностей человека. Так, люди, посвятившие себя самореализации, с одной стороны, воспринимают болезнь как существенную преграду, а с другой - могут проявить большую стойкость по отношению к боли, неудобствам, пытаться продолжать дело своей жизни, несмотря на болезнь, а под угрозой смерти искать возможности передать свои знания последователям, чтобы те могли завершить начатое. Показательно изменение иерархии потребности у больных алкоголизмом. В начале заболевания роль семьи и профессии так велика, что родным и сотрудникам удается склонить пациента к лечению и воздержанию. Однако по мере прогрессирования болезни нарастает деградация личности, и алкогольная потребность для человека становится единственно важной, он больше не обеспокоен семейными проблемами, своей профессиональной несостоятельностью, не чувствует тяжести последствий болезни (эйфория, анозогнозия).
Другой важной чертой личности считают локус контроля (см. раздел 2.2). Человек, считающий себя виновником заболевания, часто проявляет больше желания бороться с болезнью и преодолевать ее последствия. Больной, чувствующий себя жертвой судьбы, часто бывает пассивен, надеется на чудо, безропотно сносит неудачи лечения, не пытается достичь большего, компенсировать (реабилитировать) себя в какой-нибудь новой деятельности.
Не следует забывать и об органических заболеваниях, которые могут повлиять на интеллект пациента, а значит, и на способность осознать тяжесть болезни. Наиболее тяжелая анозогнозия возникает при поражении лобных отделов мозга. Психиатрам хорошо известны беспечность и эйфория при многих вариантах деменции: болезнь Альцгеймера, болезнь Пика, опухоли и травмы лобных долей, прогрессивный паралич и др. Органические поражения некоторых подкорковых отделов (например, паркинсонизм), напротив, проявляются беспокойством, подавленностью, осознанием особой тяжести болезни.
Возраст пациента также часто оказывает существенное влияние на его отношение к болезни. Дети воспринимают болезнь в первую очередь на сенситивном уровне. Исчезновение боли и недомогания заставляет их забыть о болезни, они начинают играть, шалить, развлекаться. Появление неприятных ощущений делает их капризными, они не хотят отпускать от себя маму. Непонимание опасности делает для них бессмысленными все болезненные и неприятные процедуры (уколы, горькие лекарственные средства, лечение зубов). Подростковый и юношеский период характеризуется тем, что на первый план выступает забота о сво-
ей внешней привлекательности и сексуальности. В этот период тяжелее всего пациенты переживают болезни, влияющие на внешний вид: кожные заболевания, алопецию, пигментные пятна, ожирение и др. Это заставляет подростков предпринимать чрезвычайные, порой болезненные усилия по улучшению своей внешности. Одним из опасных расстройств у девушек может быть нервная анорексия. При проведении операций в этом возрасте нужно позаботиться о косметических качествах рубцов. В период зрелости на первый план в иерархии потребностей выступают карьера и семья. Чувство ответственности за свое дело часто заставляет пациента надолго откладывать обращение к врачу, пренебрегать советами докторов, забывать о приеме лекарственные средств. Интересно, что обострения болезней в этом возрасте также часто связаны с проблемами на работе, в этом случае болезнь может восприниматься как желанная передышка, а выздоровление - как «возвращение в ад». Период инволюции соответствует климаксу у женщин, у мужчин может отмечаться приблизительно в те же годы или позже. В это время на первый план выступает страх наступающей старости, одним из компонентов которого нередко бывает страх утраты сексуальности и потенции. Оснований для такого страха мало, поскольку большинство здоровых людей сохраняют сексуальные функции в течение всей жизни, однако среди жалоб данных пациентов нередко появляется обеспокоенность по поводу влияния лекарственных средств и операций на потенцию. В старости болезни нередко становятся основным способом заполнить свободное время, добиться внимания занятых собой детей, пообщаться. По этой причине так часто у стариков наблюдают подробное обсуждение их жалоб, стремление регулярно посещать врачей, обсуждать свое здоровье со знакомыми. В то же время отношение к болезням становится более спокойным, наполненным житейской мудростью.
Отношение окружающих к заболеваниям менялось в разные эпохи и в разных культурах. Все помнят о ненависти к больным в Древней Спарте, где сформировался своеобразный культ здоровья. Душевные заболевания в средневековой Европе рассматривали как «бесов-ство», а во многих северных культурах считали «божественным даром». В древних манускриптах эпилепсию называют «царской болезнью», а в наши дни ее часто рассматривают как признак неполноценности. В среде подростков венерическая болезнь может стать признаком раннего взросления и предметом гордости, а зрелые люди ее тщательно скрывают от всех. Интересно, что «модные» заболевания чаще становятся предметом симуляции, нередко копируются в истерических
расстройствах. Так в XIX в. среди истерических реакций преобладали припадки, обмороки, а в конце XX - начале XXI в. гораздо чаще встречаются приступы в виде головной боли, сердечных приступов, одышки, боли в спине.
Условия, в которых протекает болезнь, и лечение также определяют позицию пациента. Так, простуда у спортсмена будет вызывать совсем разные чувства в зависимости от того, возникает она во время соревнований или в период отдыха. Вызывает восхищение стойкость некоторых спортсменов, которые, преодолевая боль, достигают удивительных результатов. Отношение к лечению работающего пациента и того, кто находится в стационаре, будет различным. Само сообщение о необходимости госпитализации заставляет человека поверить в тяжесть болезни. Заявление врача о том, что лечиться можно и дома, часто вселяет в пациента надежду, помогает ему быстрее справиться с недугом. Комфортабельность больницы часто усиливает желанность болезни.
Дата добавления: 2022-02-05; просмотров: 1533;











