Опухоли мочеполовых органов
Опухоли почки. Рак почки — самая распространенная опухоль почки у взрослых, встречающаяся в 2 раза чаще у мужчин. Поверхность почки становится плотной, бугристой. При больших размерах опухоль можно пропальпировать. Опухоль растет во всех направлениях. Наиболее частая гистологическая форма рака почки — аденокарцинома.
Клиническая картина. Опухоль почки может проявляться общими и местными симптомами. При опухоли почки наблюдаются общая слабость, похудание, беспричинное повышение температуры тела, повышение АД. У 10 % больных гипертензия является единственным проявлением опухоли почки. К местным проявлениям опухоли относятся гематурия, боли в области почки, пальпируемая опухоль (поздний симптом заболевания).
Аденокарцинома метастазирует в близлежащие лимфатические узлы, легкие, печень, кости, головной мозг. Симптомы метастатической опухоли иногда проявляются раньше основного новообразования. Опухоль прорастает в соседние органы и ткани.
На клиническую картину опухоли почки могут наслаиваться проявления местных (варикозное расширение вен семенного канатика у мужчин и половых губ у женщин) и отдаленных (в мозг, легкие, печень, кости) метастазов. Иногда клиника метастазов доминирует.
Ведущими методами в диагностике опухолей почки являются УЗИ почек, компьютерная томография, экскреторная урография.
Лечение. Считается, что при комбинированном лечении (хирургическом, лучевом, химиотерапии) увеличивается выживаемость больных. Лучевая терапия противопоказана при анемии, снижении функции противоположной почки, а также пациентам пожилого возраста.
Опухоли мочевого пузыря. Выделяют доброкачественные (папилломы) и злокачественные (рак) опухоли мочевого пузыря. Папилломы могут перерождаться в рак. Злокачественные опухоли чаще локализуются на дне пузыря. В стенку мочевого пузыря могут также прорастать опухоли из соседних органов: матки, прямой кишки. Опухоли мочевого пузыря редко дают метастазы. Постепенное разрастание опухоли приводит к уменьшению объема мочевого пузыря.
Клиническая картина. Основным симптомом является гематурия, которая возникает как при доброкачественных, так и при злокачественных опухолях. Гематурия может появиться внезапно на фоне полного здоровья, прекратиться самостоятельно и вновь появиться через некоторое время. При папилломах гематурия более выражена, чем при раковых опухолях. У больных раком наблюдаются боли при мочеиспускании. Опухоли, расположенные вблизи мочеиспускательного канала или у устья мочеточника, вызывают нарушение мочеотделения.
При злокачественных опухолях вскоре присоединяются явления цистита: моча становится мутной, приобретает зловонный запах, отмечается частое мочеиспускание, в конце мочеиспускания появляются боли. В дальнейшем наступает анемия, отмечаются постоянные боли в области таза. Кахексия развивается сравнительно поздно. При исследовании мочи определяют значительную примесь гноя.
Опухоль мочевого пузыря подтверждается цистоскопией с биопсией опухоли, цистографией.
Лечение. Проводится только хирургическое лечение. При раке выполняют резекцию или полное удаление мочевого пузыря — цистэктомию. При кровоточащих папилломах применяют электрокоагуляцию опухоли при помощи электрода, вводимого через цистоскоп.
Доброкачественная гипертрофия предстательной железы. Аденома предстательной железы — самое распространенное заболевание у мужчин. Каждый четвертый мужчина старше 50 лет имеет признаки этой болезни.
Клиническая картина. Выделяют три стадии течения заболевания:
• I — компенсация: появляются дизурические расстройства; остаточная моча в мочевом пузыре отсутствует. Стадия длится 2 — 3 года;
• II — субкомпенсация: в мочевом пузыре появляется остаточная моча, которая бывает мутной или с примесью крови. Нередко развивается острая задержка мочи;
• III — декомпенсация: хроническая задержка мочи, атония мочевого пузыря, развивается почечная недостаточность.
Самым ранним симптомом заболевания является поллакиурия — учащенное мочеиспускание, затем присоединяются никтурия — преобладание ночного диуреза над дневным за счет количества мочи и частоты мочеиспускания, рези при опорожнении мочевого пузыря. Струя мочи становится вялой. Постепенно нарушается функция детрузора — количество мочи в мочевом пузыре после акта мочеиспускания (остаточная моча) постепенно нарастает от 100 до 800 мл и более. Появляется чувство неполного опорожнения, тонкая струя мочи истекает медленно, отвесно вниз. Если такое состояние длится в течение нескольких дней, его расценивают как хроническую задержку мочи. В запущенных случаях пациент не ощущает переполненного мочевого пузыря, считает, что он мочится самостоятельно, так как моча выделяется редкими каплями из уретры. На самом деле причина этого состояния — парез наружного сфинктера мочевого пузыря. Эта тяжелая стадия доброкачественной гипертрофии предстательной железы называется парадоксальной ишурией. На разных стадиях аденома предстательной железы осложняется циститом, уретритом, пиелонефритом, хронической почечной недостаточностью.
При неосложненной доброкачественной гипертрофии предстательной железы клинические анализы крови и мочи нормальные. Затем в крови выявляются лейкоцитоз, увеличенная СОЭ, снижение гемоглобина и количества эритроцитов; в анализе мочи — лейкоцитурия, свежие эритроциты.
Для своевременного выявления заболевания необходимы дополнительные исследования: пальцевое ректальное исследование, УЗИ предстательной железы, цистоскопия, пункционная биопсия железы через стенку прямой кишки.
Лечение. На ранних стадиях заболевания лечение начинают с консервативных мероприятий — ведущее место занимают ὰ-блокаторы (кардура, омцик), которые уменьшают обструкцию мочеиспускательного канала. Для уменьшения поллакурии, улучшения тонуса мышечных стенок мочевого пузыря назначаются леворин, пермиксон. Большое значение имеют режим и соблюдение диеты.
На поздних стадиях заболевания при выраженности симптомов парадоксальной ишурии единственным методом лечения является хирургический — аденомэктомия. После аденомэктомии проводится дренирование мочевого пузыря через половой член катетером в течение нескольких дней.
В запущенных случаях, при развитии осложнений операцию проводят в два этапа: сначала накладывают эпицистостому для разгрузки мочевыделительной системы и купирования воспалительных явлений, а через несколько месяцев выполняют аденом-эктомию. Постоянная эпицистостома для отведения мочи накладывается у пожилых и ослабленных пациентов.
Задержка мочи. Неспособность полностью освободить мочевой пузырь называется задержкой мочи. Она может быть обусловлена двумя механизмами: недостаточностью работы детрузо-ра (мышечного слоя мочевого пузыря) или препятствием на выходе из мочевого пузыря. Основными причинами первого фактора являются неврологические и рефлекторные расстройства; ятрогенная травма после операции на позвоночнике или брюшной полости; травмы спинного мозга; второго фактора — обструкция уретры: сужение мочеиспускательного канала; опухоль предстательной железы или малого таза; камни мочевого пузыря или инородные тела и др.
Риск возникновения задержки мочи выявляется при сборе анамнеза, который достаточно типичен: аденома предстательной железы, травма спинного мозга, гонококковый уретрит, обширные операции, прием антихолинергических средств и др.
Клиническая картина. При острой задержке мочи (рефлекторная, опухоли простаты, травма уретры, камень мочевого пузыря) пациент жалуется на боль, дискомфорт внизу живота, чувство перерастяжения мочевого пузыря, невозможность опорожнить его. Для подтверждения диагноза проводится чрескожная пальпация пузыря, который выступает над симфизом на 1 — 2 см и более. Дополнительную информацию дает УЗИ брюшной полости после мочеиспускания или катетеризации с измерением объема остаточной мочи.
Для хронической задержки мочи характерно чувство переполнения мочевого пузыря. Однако в типичном случае больной не осознает, что пузырь переполнен, но жалуется на частые позывы на мочеиспускание. Иногда единственным симптомом является увеличение живота.
Тактика. Метод лечения зависит от причины, вызвавшей задержку мочи. При острой задержке используются рефлекторные методы, катетеризация мочевого пузыря, чаще мягким катетером, и надлобковая пункция.
Так, в послеоперационном периоде для опорожнения мочевого пузыря широко применяются рефлекторные способы. Нужно отгородить пациента ширмой, включить кран с водой, положить теплую грелку на надлобковую область, обмыть наружные половые органы теплым антисептическим раствором и др. При неэффективности этих мероприятий проводится катетеризация мочевого пузыря мягким катетером.
Если необходимо обеспечить постоянный отток мочи в течение суток и более, то катетеризацию уретры целесообразно проводить катетером Фолея.
При невозможности выполнить катетеризацию необходимо выполнить надлобковую пункцию мочевого пузыря (рис. 17.3). После частичной санитарной обработки и сухого бритья надлобковой области пациента укладывают на спину, обрабатывают операционное поле надлобковой области в соответствии с правилами асептики. Обыкновенной длинной иглой от шприца делают прокол по средней линии живота на расстоянии 2 — 3 см над симфизом и выводят мочу самотеком или шприцем отдельными порциями (объем не более 400 мл) с интервалом 1 — 2 мин.
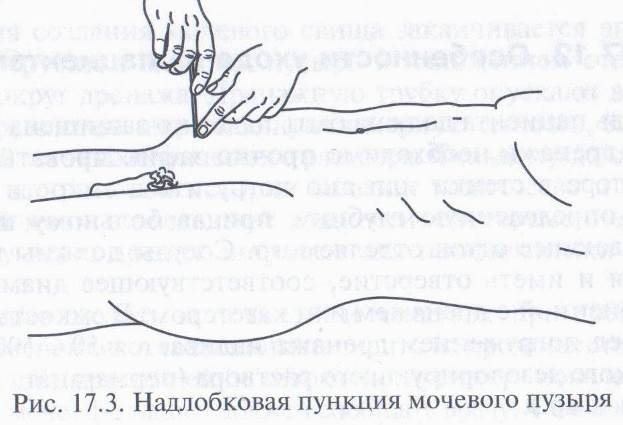
При хронической задержке мочи используются катетеризация уретры катетером Фолея и надлобковая цистостомия.
Лечение. Необходимо проводить лечение основного заболевания, вызвавшего острую задержку мочи. Если задержка обусловлена неврологическими нарушениями, лечение проводят нейрохирурги и невропатологи с использованием медикаментозных, физиотерапевтических средств, рефлексотерапии. При стриктурах уретры показано противовоспалительное лечение, блокирование уретры; при опухолевых процессах — хирургическое лечение.
Рак предстательной железы. Клиническая картина. Основным симптомом заболевания является постоянная ноющая боль в промежности с иррадиацией в крестец, прямую кишку. На поздней стадии болезни появляется дизурия, при метастазировании — боли в костях, почке, отеки нижних конечностей, отмечаются слабость, ознобы, повышение температуры тела. Неврологические симптомы возникают при метастазах в позвоночник, спинной мозг.
Основным и объективным методом обследования является пальцевое ректальное исследование, позволяющее выявить увеличение и уплотнение предстательной железы.
Для диагностики определяют маркер рака предстательной железы — простатический специфический антиген сыворотки. Для уточнения диагноза необходимо определить размеры опухоли (с помощью ректальной пальпации, УЗИ предстательной железы ректальным датчиком) и провести биопсию железы под контролем УЗИ.
Лечение. Проводят радикальную простатэктомию — удаление предстательной железы, которое эффективно при I —II стадиях опухоли.
Ведущим методом лечения рака предстательной железы является применение женских половых гормонов, которое дает хорошие результаты.
Дата добавления: 2016-06-05; просмотров: 2971;











