ПРИМЕРЫ ПРИМЕНЕНИЯ ЛАЗЕРОВ В РАЗЛИЧНЫХ
ОБЛАСТЯХ МЕДИЦИНЫ
Лазерные технологии в дерматологии
Применение лазеров в медицине началось с воздействия на поверхность тела. Первые успешные попытки лазерных хирургических операций на кожных покровах относятся к середине 60-х гг. и сейчас методы лазерной хирургии применяются для манипуляций на коже намного чаще, чем на любых других тканях. Это объясняется следующими факторами:
– исключительным разнообразием и распространенностью кожной патологии и различных косметических дефектов,
– относительной простотой и приемлемой стоимостью большинства лазерных операций (по сравнению, например, с эндоскопическими процедурами) в дерматологической практике в связи с поверхностным расположением объектов воздействия.
Все виды лазерных хирургических вмешательств в дерматологии могут быть условно подразделены на 2 типа:
I тип – операции, в ходе которых проводят абляцию участка пораженной кожи, включая эпидермис,
II тип – операции, избирательно нацеленные на ликвидацию патологических структур без повреждения целостности эпидермиса.
Для операций II типа принципиальным является вопрос выбора лазера, излучение которого селективно поглощается эпидермисом. Для операций I типа излучение поглощается более или менее равномерно всеми слоями кожи.
Операции I типа
К ним относятся процедуры, нацеленные на одномоментное удаление патологического объекта в ходе операции путем его иссечения.
Чаще всего используют непрерывный СО2 лазер достаточно высокой мощности 15 – 25 Вт. Это обеспечивает получение плотности мощности сфокусированного излучения до 100 кВт/см2. При таких условиях удаляют:
– келлоидные рубцы,
– крупные сосудистые опухоли,
– бородавки,
– пигментные образования, другие патологические образования,
– проводят некоторые манипуляции на ногтях.
При проведении такой операции объект как бы иссекается лучом.
Кроме непрерывного СО2 лазера используют:
– импульсный СО2 лазер (τ = 200 – 400 мкс),
– непрерывный и импульсный Nd:YAG лазеры (λ = 1,06 мкм), при этом для локализации воздействия применяют световод с заостренным наконечником,
– XeCl лазер (308 нм),
– Ho:YAG лазер (2,12 мкм).
В принципе, миниатюрные разрезы при быстром последующем заживлении можно проводить с помощью KrF (248 нм) и Er:YAG (2,94 мкм) лазеров. Но они обычно не применяются по следующим причинам:
– из-за сложности систем доставки излучения для обоих лазеров,
– из-за потенциальной мутагенности KrF лазера (поглощение излучения идет в том числе и молекулами ДНК).
СО2 лазер используют также для послойного удаления (абляции) патологической ткани. При этом используют расфокусированный пучок, при этом плотность мощности излучения меньше.
Таким образом, производится удаление следующих поверхностных объектов:
– злокачественных опухолей,
– потенциально злокачественных опухолей,
– ряда доброкачественных новообразований,
– крупных послеожоговых струпов,
– производится ликвидация воспалительных кожных заболеваний (грануляция кожи лица),
– кист,
– инфекционных кожных поражений (например, бородавок при имуннодефиците, рецидивирующих бородавок, глубоких кожных микозов),
– сосудистых поражений,
– образований, обуславливающих косметические дефекты (глубоких угревых рубцов, эпидермальных родимых пятен и т.п.),
– ряд других образований.
Трудноизлечимые бородавки обрабатываются также лазером на красителе: λ = 585 нм, 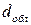 = 5 мм, τ = 450 нс, ε = 6,25 – 7,5 Дж/см2. При этом уменьшается число осложнений (кровотечение, рубцевание, вторичная инфекция, рецидив) по сравнению с СО2 лазером. В некоторых дерматологических операций используется Er:YAG лазер (
= 5 мм, τ = 450 нс, ε = 6,25 – 7,5 Дж/см2. При этом уменьшается число осложнений (кровотечение, рубцевание, вторичная инфекция, рецидив) по сравнению с СО2 лазером. В некоторых дерматологических операций используется Er:YAG лазер ( 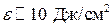 ), он позволяет проводить очень точные, малотравматичные операции, практически не образуется рубцов. Удаляются родимые пятна, татуировки, различные опухоли.
), он позволяет проводить очень точные, малотравматичные операции, практически не образуется рубцов. Удаляются родимые пятна, татуировки, различные опухоли.
Расфокусированный пучок СО2 лазера используют также в сугубо косметической процедуре, так называемой дермабразии, то есть послойном удалении поверхностных слоев эпидермиса с целью омоложения облика пациента. Для этого рекомендуется использовать СО2 лазер, работающий в импульсном режиме. Длительность импульса должна быть меньше 1 мкс, чтобы избежать выраженных термических повреждений.
Операции II типа
К операциям II типа относят процедуры, в ходе которых добиваются лазерного повреждения определенных подкожных образований без нарушения целостности кожного покрова. Это цель достигается подбором длины волны и режима облучения, которые обеспечивают поглощение излучения хромофором мишени, и это приводит к ее разрушению и/или обесцвечиванию.
Поглощение излучения может осуществляться
– гемоглобином эритроцитов многочисленных и расширенных сосудов при винных пятнах,
– пигментом меланином различных накожных образований,
– окрашенными инородными частицами, вводимыми под эпидермис при татуировке или попадающими туда в результате других действий.
Чаще всего используются лазеры, работающие в видимой части спектра.
Идеальным условием лазерной хирургии в операциях II типа было бы избирательное поглощение излучения только мишенью и полное отсутствие поглощения за ее пределами. Однако так не получается. В базальном слое эпидермиса содержится пигмент меланин, он интенсивно поглощает в видимой, ближней ИК и ближней УФ областях спектра. Излучение в видимой части спектра поглощается также цитохромами и флавиновыми энзимами клеток эпидермиса дермы. (Цитохромы – группа окислительно-восстановительных ферментов, которые участвуют в процессах тканевого дыхания, играя роль переносчика электронов. Цитохромы относятся к белкам-пиментам. Флавины – желтые пигменты с зеленой флуоресценцией. Входят в состав витаминов, флавопротеинов и флавиновых ферментов. Играют большую роль в окислительных процессах в организме.) Таким образом, при лазерном облучении мишени, расположенной под поверхностью, некоторое повреждение эпидермальных клеток неизбежно, поэтому реальная клиническая задача сводится к поиску режимов облучения, при которых удавалось бы достичь максимального поражения объекта при наименьшем повреждении эпидермиса с расчетом на его последующую регенерацию.
При планировании операции необходимо выбрать параметры режима облучения: длину волны излучения, плотность мощности, длительность импульса, частоту следования импульсов. Эти параметры определяют с учетом накопления тепла между импульсами. Обычно принимается, что за время между импульсами температура должна снизиться на величину, равную половине прироста температуры за время импульса. Если длительность импульса или частота их следования слишком велики, то температура между импульсами снижается меньше (рисунок 16). Это может привести к недопустимому повышению температуры ткани вокруг мишени.
Для выбора оптимальных параметров облучения уже в 1983 г. были сформулированы следующие соображения, которые остаются актуальными и сейчас:
1) основные тканевые хромофоры (гемоглобин крови и меланин эпидермальных клеток) поглощают излучение интенсивнее для более коротких длин волн излучения,
2) излучение проникает тем глубже, чем больше длина волны излучения (эффективность поглощения в глубоких слоях кожи увеличивается с увеличением l),
3) чем меньше размеры мишени, тем короче должен быть импульс,
4) при слишком коротком импульсе еще до разогрева мишени произойдет ее разрушение ударной волной.
В соответствии с этими соображениями в каждом конкретном случае выбираются режимы воздействия.
1. При облучении патологических сосудов при винных пятнах предпочтительно использование лазера с достаточно большой длиной волны, соответствующей одному из пиков поглощения гемоглобина (418, 540, 577 нм), миллисекундные длительности импульса. В этом случае
– поглощение излучения меланином будет незначительным (условие 1),
– относительно большая длина волны обеспечит достаточно глубокое воздействие (условие 2),
– длительность импульса довольно велика, соответствует крупным размерам мишени (сосуды) (условие 3).
2. При ликвидации татуировок выбор длины волны излучения должен соответствовать цвету частиц, длительность импульса много меньше (на 4 – 5 порядков) – наносекунды, для того, чтобы добиться механического разрушения частиц при минимальном термическом повреждении других структур (условие 4).
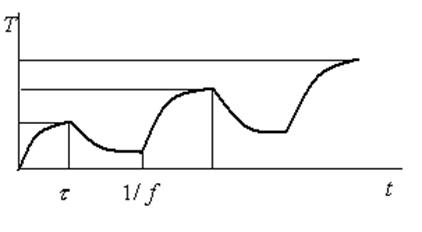
Рисунок 16. Накопление тепла при многоимпульсной обработке.
Рассмотрим наиболее типичные виды патологических и косметических дефектов кожи, а также способы их оптимального удаления лазерным излучением.
1. Винные пятна (PWS)
Морфологически они представляют собой врожденное доброкачественное образование, расположенное в толще дермы и состоящее из сплетения кровеносных сосудов разного калибра и степени кровенаполнения. Они значительно различаются по локализации и размерам, иногда достигают по площади сотен квадратных сантиметров. Цвет может варьироваться от нежно-розового до темно-пурпурового. С возрастом эти образования темнеют. Обычно они располагаются вровень со здоровой кожей, но иногда могут выступать над ее поверхностью.
В большинстве случаев они вызывают психологические страдания, в особенности при расположении на лице. При локализации на складках кожи, около глаз или в углу рта возможна травматизация участков винных пятен или функциональные проблемы.
Для лечения винных пятен применяют обычно следующие типы лазеров.
Таблица. 13 Лазеры, используемые для лечения винных пятен.
| Тип лазера | Длина волны, нм |
| Ar | 488/515 |
| На красителе с аргоновой накачкой | 577, 585 |
| На красителе | 514, 577, 582, 585 |
| На парах меди | |
| На бромиде меди | |
| Kr | |
| YAG :Nd с удвоенной частотой |
Рассмотрим условия их применения и особенности.
а). Применение непрерывного Ar лазера обеспечивает ликвидацию патологических сосудов, но его излучение значительно поглощается в меланине эпидермиса. Это приводит к выраженным повреждениям, таким как:
– высыпания пузырьков,
– формирование грубого струпа,
– рубцевание,
– гипопигментация в обработанной области.
Все это ведет к устойчивому нарушению естественного рисунка и фактуры ткани. Этот лазер рекомендуют для лечения темно-вишневых, зрелых пятен. Чаще используют в паре с лазером на красителе по схеме: облучение Ar лазером, интервал 10 месяцев, облучение лазером на красителе.
б). Меньшие осложнения получаются при использовании лазера на красителе с аргоновой накачкой (длительность импульса τ= 30 – 990мс).
в). При использовании обычного лазера на красителе (flash–lamp dye laser) после лечения нередко появляется сыпь на многих частях тела. Тем не менее, эти лазеры рекомендованы для лечения винных пятен у детей и даже младенцев. Длительность импульса τ = 450 мс, большая площадь одновременно облучаемой зоны.
г). Аналогичный клинический эффект у Cu лазеров. Импульсы короткие 20 – 40 нс, частота следования импульсов высокая 10 – 50 кГц. Для предотвращения перегрева цепь импульсов разбивают на серии продолжительностью 75 – 300 мс.
д). Kr лазер и Nd:YAG лазер с удвоенной частотой, импульсы наносекундной длительности. Kr лазер безопасный, так как газ криптон – инертный и нетоксичный.
Характерной особенностью винных пятен является то, что значительная часть патологических сосудов располагается весьма глубоко (8 – 10 мм), причем наибольший вклад в специфическую и неприятную окраску вносят именно глубоко расположенные сосуды. Для повышения эффективности лазерного воздействия на эти сосуды целесообразно использовать лазеры с широким пучком, с фокусировкой на мишень (угол расходимости 5 – 25°), а также использовать внутривенное введение красителя и выбор лазера с длиной волны, соответствующей цвету красителя.
Для профилактики термических повреждений эпидермиса была испытана система импульсного охлаждения облучаемой поверхности кожи.
Применение той или другой длины волны излучения определяется также разновидностью винных пятен. Так, при малом числе сосудов наилучшие результаты дает лазер на парах меди (578 нм), при большом – аргоновый лазер. Эффективность воздействия может ощутимо изменяться даже при изменении длины волны на несколько нанометров. При использовании лазера на красителе при λ = 577 нм энергия поглощается на участках сосудов, прилежащих к эпидермису, при λ = 585 нм – распределение поглощения более равномерное, как в отдельных сосудах, так и во всей их массе. Однако, при правильном выборе остальных параметров воздействия (плотность мощности излучения, частота следования импульсов) различие в клиническом эффекте оказывается незначительным.
На результат лазерного воздействия по поводу винных пятен может сильно влиять цвет кожи пациента. У лиц со смуглой кожей наблюдается большее повреждение эпидермиса.
Нужно отметить, что ни одна из схем лечения не дает безупречного вида кожи. В лучшем случае обработанная поверхность после полного заживления выглядит примерно так же, как после обширного и удачно излеченного ожога. Но и такой вид много лучше исходного и устраивает большинство пациентов.
В конце 1996 г. были предприняты попытки применения лазера на красителе для лечения еще одного кожного поражения – псориаза. (Псориаз, чешуйчатый лишай – хроническое рецидивирующее заболевание, характеризующееся появлением на коже красноватого цвета бляшек и пятен, покрытых слоистыми серебристыми плотными чешуйками.) Считают, что основой псориаза так же является патология кожных сосудов, но малого калибра и с воспалительным компонентом. Параметры режима облучения: 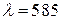 нм, плотность энергии за один импульс
нм, плотность энергии за один импульс 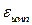 = 6,5 – 8,0 Дж/см2 ,
= 6,5 – 8,0 Дж/см2 , 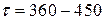 мс,
мс,  мм. Через 8 – 9 недель после облучения наблюдалось уменьшение степени эритемы, шелушения и инфильтрации на месте облученных псориазных поражений. Но для окончательных выводов об эффективности метода требуются более масштабные исследования и длительные наблюдения.
мм. Через 8 – 9 недель после облучения наблюдалось уменьшение степени эритемы, шелушения и инфильтрации на месте облученных псориазных поражений. Но для окончательных выводов об эффективности метода требуются более масштабные исследования и длительные наблюдения.
2. Пигментированные поражения кожи
Это многочисленная группа врожденных или приобретенных поражений, при которых в патологический процесс оказываются вовлеченными меланин–продуцирующие клетки эпидермиса. Это веснушки, пигментные и родимые пятна и другие пятна, послевоспалительные пигментации.
Их можно лечить блочным или послойным удалением излучением СО2 лазера или Ho:YAG лазера (операции I типа). Другой вариант – использование лазеров видимого диапазона (рубиновый, Nd:YAG с удвоенной частотой, на парах меди, на красителе, криптоновый). Излучение поглощается меланином. Вместо абляции имеет место термическая коагуляция и некроз всех структур пигментированного образования. За ними следует раневая реакция, которая заканчивается эпителизацией и локальным рубцеванием.
Таблица 14. Лазеры, используемые в дерматологии для коагуляции пигментированных структур
| Тип лазера | Длина волны, нм |
| Рубиновый | 488/515 |
| Nd:YAG с удвоенной частотой | |
| На парах меди | |
| На бромиде меди | |
| На красителе | |
| Kr |
3. Татуировки
Татуировка представляет собой скопление инородных включений в поверхностных слоях дермы, придающее кожным покровам неестественную и устойчивую во времени окраску за счет цвета этих включений.
Различают следующие разновидности татуировок:
1. Любительские татуировки (наколки) в виде всевозможных рисунков, не отличающихся художественой ценностью. Они наносятся самоучками. В качестве красителя, как правило, используются взвеси угольных частиц (сажа) в воде. Взвесь вводят подкожно иглами.
2. Профессиональные татуировки, монохромные или разноцветные. Выполняются художниками, специализирующимися в этой области. В качестве красителей используют соединения
– ртути (красный цвет,
– марганца (пурпурный),
– хрома (зеленый),
– кадмия (желтый),
– кобальта (синий).
3. Косметические татуировки. Наносят обычно на кожу губ, век и бровей с использованием одного из перечисленных выше красителей.
4. Медицинские татуировки иногда возникают по месту подкожного введения некоторых лекарственных препаратов.
5. Травматические татуировки являются результатом попадания под эпидермис всевозможных инородных частиц небольшого размера в результате травм.
Размеры частиц красителя для татуировок составляют обычно 150 – 200 мкм. Это делает невозможным удаление их путем механизма фагоцитоза, так как размер фагоцитирующей клетки много меньше. Некоторые из татуировок можно удалить только вместе с участком кожи: электрокаутером, соскабливанием, послойным удалением СО2 лазером, в особенности, если в составе красителя присутствует кадмий (желтый цвет). В остальных случаях возможно применение более щадящего метода, позволяющего избежать образования рубцов: дробление частиц красителя до размеров, совместимых с возможностью фагоцитоза. С этой целью используют импульсные лазеры нс диапазона, обычно видимое излучение. Чаще всего используют рубиновый лазер (λ = 694 нм, ε = 4 – 8 Дж/см2, τ = 20 – 40 нс). Процедуру обычно проводят без анестезии, после ее окончания поверхность кожи на 15 – 20 мин становится белесой из-за скопления под ней газообразных продуктов абляции. Проводят 6 – 8 сеансов (при цветных татуировках), с интервалами между сеансами 6 – 12 недель.
Используют также импульсные лазеры: Nd:YAG, на александрите (755 нм), Nd:YAG с удвоенной частотой. При использовании лазера на александрите для удаления черных и синих татуировок возможно почти полное удаление татуировки и сохранность фактуры кожи, остается лишь небольшая гипопигментация, которая исчезает после солнечного загара. В остальных случаях остаются небольшие нарушения фактуры кожи и рубцовые изменения, но много меньше, чем при других методиках удаления татуировок.
6.2. Лазерные технологии в стоматологии
Основными преимуществами использования стоматологического лазера при лечении зубов являются следующие:
– более быстрый процесс заживления и снижение рисков заражения,
– меньшее число необходимых стоматологических процедур, нет неприятных шумов бормашины при проведении операций,
– проведение операций без анестезии или применение частичной анестезии в случае необходимости,
– лечение лазером позволяет снять пораженные ткани зуба, не затрагивая здоровые (щадящий метод),
– лазерная стоматология является более точной.
Спектр применения лазеров в стоматологии очень широк. Сюда относятся следующие области:
– кариесология,
– эндодонтия – лечение полости зуба и корневых каналов(эндодонта),
– имплантология,
– ортодонтия – лечение и предупреждением аномалий развития зубов и челюстно-лицевого скелета,
– отбеливание,
– лечение заболеваний слизистой оболочки полости рта.
Операции, при которых активно используется стоматологический лазер:
– обнаружение кариесных полостей,
– пломбирование зубов и подготовка зубов для пломбирования,
– лечение чувствительных зубов – лазер позволяет лечить зубы, чувствительные к горячим и холодным продуктам и напиткам,
– удлинение коронки зубов и пластика десен,
– удаление мягких тканей и складок – безболезненный способ избавиться от избыточных тканей, которые могут образоваться за зубами и деснами,
– коррекция проблем связанных с движением языка – многие люди имеют проблемы с движением языка, использование лазерного излучения может помочь ослабить мышцы и увеличить диапазон движения для лучшей подвижности, эта операция может также быть эффективна для людей с дефектами речи,
– лечение язв в ротовой полости – применение лазерного излучения ускоряет процесс заживления язв и уменьшает боль вокруг пораженных зон,
– доброкачественные опухоли – любые опухоли которые образовались в сторону щеки, губы или десны могут быть устранены без разрезов с использованием процедур лазерной стоматологии,
– отбеливание зубов – лазерное излучение позволяет отбелить зубы и улучшает внешний вид мягких тканей вокруг зуба.
Рассмотрим вкратце некоторые из применений лазеров в стоматологии.
Дата добавления: 2022-02-05; просмотров: 426;











