Особенности течения раневого процесса после воздействия на ткань излучения хирургического лазера
После любого хирургического вмешательства образуется рана. В ней происходит ряд биологических процессов, результатом которых является заживление раны. Раневая реакция представляет собой сложный многоэтапный процесс, в котором участвуют как местные факторы, так и целые системы организма. Течение раневой реакции после лазерных операций имеет, однако, ряд характерных особенностей, которые еще до конца не изучены. Описание течения раневого процесса здесь представлено по работам А.И.Неворотина. Рассмотрим вначале вкратце картину изменений в ткани после нанесения обычного (не лазерного) повреждения.
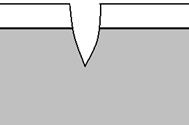
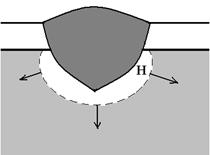
Течение раневого процесса при незначительных повреждениях изучено детально многими исследователями, в том числе в экспериментах на ткани человека. В этих экспериментах добровольцам наносился разрез бритвой кожи предплечья длиной 10 мм и глубиной 0,5 мм. При этом в зону повреждения входил эпидермис и верхняя часть дермы (рисунок 15а). Сразу после травмы имело место некоторое расхождение краев раны без кровотечения (рисунок 15б). Небольшой интервал времени между моментом нанесения раны и началом кровотечения объясняется кратковременным спазмом рассеченных сосудов дермы в ответ на их механическое повреждение. После этого 1,5 – 2 мин. происходит кровотечение. Оно прекращается благодаря образованию в просветах пересеченных сосудов тромбов, состоящих в основном из тромбоцитов. Одновременно на поверхности раны и в ее глубине происходит образование внесосудистого сгустка из излившейся крови (рисунок 15в). В его состав входят плазма, эритроциты, тромбоциты, другие форменные элементы крови, а также фрагменты клеток эпидермиса и дермы, разрушенных при разрезе. Свертывание происходит при действии тромбоцитов, эритроцитов и некоторых других элементов.
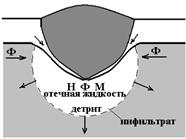
После остановки кровотечения в дерме происходит расширение просвета сосудов, переполнение их кровью (гиперемия) и повышение их проницаемости. Из сосудов выходит плазма крови, это приводит к отеку тканей в области раны. Развивается очаг воспаления, или инфильтрат. После первых суток из просвета сосудов выделяются нейтрофилы и моноциты, начинается фагоцитоз, то есть захват и разрушение погибших клеток. Кроме того, инициируется заживление.

| 
|
| а | б |
| 
|
| в | г |
|
|
| д | е |
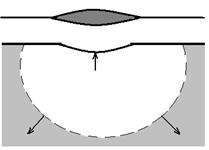
Рисунок 15. Динамика изменений в эпидермисе и дерме после нанесения незначительного повреждения:
Н – нейтрофилы, М – моноциты, Ф – фибробласты, детрит – фрагменты клеток эпидермиса и дермы.
Параллельно нарастанию размеров инфильтрата происходит размножение базальных клеток эпидермиса и за счет этого движение всего его слоя из противоположных краев раны по направлению к центру. Этот процесс называется эпителизация (рисунок 15г). Растущие края погружаются и охватывают основание сгустка. На третьи сутки эпителизация завершается, что выглядит как смыкание противоположных краев эпидермиса друг с другом. Позднее поверхность эпидермиса поднимается, а струп истоньшается и слущивается.
В дерме после завершения эпителизации происходит деление фибробластов и приток их к центру раны из неповрежденных участков кожи. Поэтому размеры инфильтрата несколько увеличиваются (рисунок 15д). Фибробласты формируют коллагеновые и эластиновые волокна, которые являются основой дермы. Приток фибробластов прекращается к концу III недели, когда эпидермис уже полностью нормализуется и фагоцитоз прекращается, т.е. область раны очищена (рисунок 15е).
В целом, в начальной стадии (1 – 7 сутки) доминируют воспалительные процессы, позднее – конструктивные процессы.
При крупных повреждениях тканевые изменения по месту нанесения раны имеют более масштабный характер, а завершаются много позднее. Рассмотрим отдельно его особенности.
1). Кровотечение значительное, начинается через несколько секунд после нанесения раны. В ходе операции это время (до кровотечения) используют для фиксирования и перевязки пересеченного сосуда. Вне клиники кровотечения прекращается само за счет механизма гемостаза, при очень крупных повреждениях необходимо оказание неотложной помощи.
2). Увеличение масштаба повреждения. После остановки кровотечения просвет раны несколько увеличивается. В течение 1 – 2 суток происходит увеличение зоны повреждения и некроза тканевых элементов за пределами раневого дефекта. Увеличение повреждения связано со следующими факторами.
– нарушением трофики (питания) клеток из-за локального нарушения кровообмена,
– потерей жидкости из стенки раны, которая губительна для клеток,
– выделением в области раны ряда молекулярных агентов, способных добивать поврежденные клетки.
Особенно прогрессирует некроз после тепловых ожогов 3-ей и 4-ой степени.
3). Воспаление. Начинается в первые часы после остановки кровотечения. Достигает максимума через 3 – 7 суток. Затем постепенно идет на убыль, если нет негативных факторов (бактериальное заражение, значительная кровопотеря, общее ослабление организма и т.п.). Воспаление сопровождается гиперемией (расширение просвета сосудов и переполнение их кровью) и отеком (выход жидких элементов крови за пределы сосудов). Внешне эти реакции проявляются покраснением и припухлостью ткани в месте воспаления. Помимо этого, возникает болевая реакция из-за сдавления нервных окончаний отечной жидкостью и смещения pH в кислую сторону в результате происходящих биологических процессов.
4). Формирование грануляционной ткани и эпителизация. Начиная с 5 – 7 суток после нанесения раны от периферии очага к его центру происходит конструктивная работа, которая состоит в формировании грануляционной ткани, прорастании ее кровеносными капиллярами и эпителизации поверхности раны. Основу грануляционной ткани составляют фибробласты и продуцируемые ими коллагеновые и эластиновые волокна. Фибробласты размножаются и мигрируют из неповрежденной ткани в центр раны. Продуцируемые ими соединительные волокна заполняют область раневого дефекта под кровяным сгустком. Кровяной сгусток постепенно рассасывается, прорастая волокнами, а затем и кровеносными капиллярами.
Одновременно с развитием грануляционной ткани, с краев раны начинается продвижение к центру раны эпидермиса, которое заканчивается лишь после завершения формирования грануляционной ткани.
В отличие от здоровой дермы, грануляционная ткань содержит множество воспалительных клеток, в ней происходит интенсивный фагоцитоз погибших клеток и их фрагментов. Поэтому грануляционная ткань функционально несовершенна. Также, как и тонкий дермис над ней, она легко ранима и недостаточно защищена. Грануляционная ткань занимает пространство, намного превышающее зону начального повреждения.
5). Заживление. Покрытая эпидермисом грануляционная ткань существует при небольшой ране 3 – 4 недели. За это время в ней уменьшается число «воспалительных» клеток, а воспалительная реакция постепенно затухает. При очень крупной или осложненной ране грануляционная ткань может существовать месяцами и даже годами. В благоприятных условиях в грануляционной ткани происходят дальнейшие изменения, ведущие к ее резкому сокращению и заживлению раны. Это завершающая стадия раневой реакции. При относительно небольших и неосложненных ранах на месте повреждения остается лишь небольшое уплотнение или рубец, состоящий в основном из коллагеновых волокон. Но рубец может вызывать косметические проблемы, а также сугубо клинические проблемы:
– рубцы могут существенно сузить просветы естественных каналов в организме,
– крупные рубцы могут препятствовать движениям пальцев, конечностей, даже туловища (контрактура).
Процесс заживления раны протекает быстрее и легче после местного обморожения или операции, осуществляемой сильно охлажденными инструментами (так называемая криохирургическая операция).
Дата добавления: 2022-02-05; просмотров: 469;











