Лекция №14. ОТДЕЛЬНЫЕ ВИДЫ ОСТРОЙ ГНОЙНОЙ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
Фурункул — острое гнойно-некротическое воспаление луковицы волоса и его сальной железы.
Предрасполагающие факторы — нарушение гигиены; микротравмы, снижение иммунитета, сахарный диабет.
Возбудитель — золотистый стафилококк.
Приоритетные проблемы: гнойный стержень в центре инфильтрата, дефект кожи после отторжения стержня, косметический дефект.
Потенциальные проблемы: осложнения — лимфангит, лимфаденит, тромбофлебит, менингит.
Не осложненные фурункулы лечатся амбулаторно.
Карбункул — острое гнойно-некротическое воспаление нескольких волосяных луковиц и сальных желез с образованием воспалительного инфильтрата и переходом воспалительного процесса на подкожную клетчатку.
Возбудитель — золотистый стафилококк.
Локализация процесса — спина между лопатками, лицо, ягодицы.
Приоритетные проблемы: обширный отек и уплотнение, черный цвет кожи в зоне некроза, множество гнойных стержней.
Потенциальные проблемы: лимфангит, лимфаденит, тромбофлебит, сепсиса, косметического дефекта, интоксикация.
Все пациенты госпитализируются.
Лечение – оперативное.
Гидраденит — гнойное воспаление потовых желез с вовлечением в процесс окружающей подкожной жировой клетчатки.
Предрасполагающие факторы — повышенная потливость, нарушение правил личной гигиены. Входные ворота – микротравмы (подмышки, пах).
Возбудитель — золотистый стафилококк.
Приоритетные проблемы: зуд, чувство напряжения в подмышечной впадине, вынужденное положение руки (отведение), страх перед операцией.
Потенциальные проблемы: вторичное инфицирование, рецидив.
В стадии инфильтрации – влажно-высыхающие полуспиртовые повязки.
В стадии абсцедирования – операция под общим обезболиванием.
Абсцесс — ограниченное скопление гноя в тканях и органах.
Причина — проникновение гноеродных микробов в ткани через ссадины, уколы, раны, при нарушении правил асептики при проведении лечебных манипуляций.
Возбудитель заболевания — стафилококк, стрептококк, реже синегнойная и кишечная палочка.
Приоритетные проблемы: размягчение в центре инфильтрата, пульсирующая боль, локальная боль без отека и гиперемии кожи.
Потенциальные проблемы: риск возникновения осложнений (сепсис).
Флегмона — острое разлитое гнойное воспаление жировой клетчатки и клеточных пространств.
Причина возникновения — проникновение гноеродных микробов контактным или гематогенным путем.
Глубокие флегмоны имеют специфические названия: воспаление околопочечной клетчатки — паранефрит, околокишечной — параколит, околопрямокишечной — парапроктит.
Возбудитель — золотистый и гнилостный стафилококк.
Приоритетные проблемы: разлитая припухлость без четких границ с размягчением в центре. Отчетливо выражены проблемы, обусловленные общей реакцией организма на гнойно-некротический процесс: постоянное повышение температуры, увеличение количества лейкоцитов.
Потенциальные проблемы: риск возникновения лимфангита, лимфаденита, септического состояния.
Все пациенты госпитализируются.
Эризипелоид (свиная рожа) — острое воспалительное заболевание кожи пальцев и кисти.
Возбудитель — палочка свиной рожи. Она проникает через микротравмы кожи у людей, связанных с обработкой мяса, рыбы, дичи, шкур животных. Инкубационный период 1—3 дня, продолжительность процесса 6—12 дней.
Приоритетные проблемы: гиперемия, припухлость на тыльной или боковой поверхности пальцев; чувство жжения, зуд, пузырьки с серозным содержимым.
Лечебная иммобилизация конечности, антибиотикотерапия.
Рожистое воспаление (рожа) — острое прогрессирующее воспаление кожи, реже — слизистых оболочек.
Причина — проникновение микроорганизмов через микротравмы (раны, царапины, ссадины). Возможен эндогенный (по лимфатическим сосудам) путь инфицирования, особенно при рецидивирующем течении заболевания. Самая частая локализация — нижние конечности (голени), реже — лицо, голова, туловище. Возбудитель — гемолитический стрептококк.
Инкубационный период от нескольких часов до нескольких суток.
Начальный период – высокая температура (39—41 °С), озноб, тошнота, рвота. К концу первых суток или позже – яркая гиперемия с четкими неровными краями («языки пламени»), пузыри с серозным или геморрагическим содержимым; отечность по краям гиперемии, изменение цвета кожи (синюшно-черный).
Формы: эритематозная, буллезная, геморрагическая, некротическая.
Потенциальные проблемы: рецидив, нарушение лимфообращения.
Больные госпитализируются.
Сестринский процесс:
— изоляцию пациента;
— лечебную иммобилизацию возвышенным положением;
— обработку кожи по границе гиперемии раствором бриллиантового зеленого, йодонатом — для предупреждения распространения инфекции;
— локальное ультрафиолетовое облучение очага воспаления в палате;
— обработку пораженных участков кожи тонким слоем синтомициновой эмульсии, стрептоцидовой суспензии, тетрациклиновой мази.
Конечность лучше оставить открытой или наложить легкую бинтовую повязку.
Лимфангит — острое воспаление лимфатических сосудов.
Лимфаденит — острое воспаление лимфатических узлов. Оба
заболевания являются следствием первичного гнойно-воспалительного очага.
Приоритетные проблемы пациента: покраснение кожи в виде полос (от первичного очага к регионарным лимфатическим узлам); пятнистое покраснение (вблизи первичного очага и/или по направлениям тока лимфы); увеличение регионарных лимфатических узлов; размягчение в центре инфильтрата.
Потенциальные проблемы пациента: риск возникновения осложнений (абсцесс, тромбофлебит, сепсис).
Сестринский уход аналогичен уходу за пациентами с проблемами, возникшими вследствие местной и общей реакции организма на хирургическую инфекцию.
Панариций — острое гнойное воспаление пальцев.
Причина возникновения панариция проникновение возбудителя через микротравмы.
Возбудитель — стафилококк.
В зависимости от расположения гнойного очага:
— поверхностный (подкожный, околоногтевой);
— глубокий (сухожильный, костный, суставной, пандактилит).
Приоритетные проблемы: пульсирующая боль; нарушение сна; страх перед операцией; дефицит самоухода.
Потенциальные проблемы пациента: страх утраты трудоспособности, инвалидизация.
Ведущий метод лечения панариция — хирургическое вмешательство.
Сестринский процесс в послеоперационном периоде включает: лечебную иммобилизацию (косыночная повязка, гипсовая лонгета); советы пациенту по уходу за повязкой в домашних условиях и по профилактике панариция.
Остеомиелит — гнойный воспалительный процесс всех элементов кости: костный мозг, собственно кость, надкостница.
• Острый остеомиелит начинается остро. Источник заболевания — воспалительный процесс окружающих мягких тканей или далеко расположенный воспалительный очаг.
Предрасполагающие факторы — травмы. Возбудитель — золотистый стафилококк, реже — кишечная палочка.
Приоритетные проблемы в начальной стадии: температура до 39—40°С, головная боль, озноб, рвота, тахикардия, увеличение количества лейкоцитов. Через 7— 10 дней появляются проблемы, связанные с местной воспалительной реакцией: локальная распирающая боль, припухлость, дефект кожи (свищ), выделение гноя с мелкими костными отломками.
Потенциальные проблемы пациента: переход в хроническую форму.
Сестринский процесс: лечебная иммобилизация гипсовыми лонгетами, введение антибиотиков в полость гнойника после отсасывания гноя.
• Хронический остеомиелит: гематогенный или посттравматический остеомиелит.
Приоритетные проблемы пациента: деформация поврежденной кости; дефект кожи (свищи) периодически закрывается; уплотнение стенок свищей (малигнизация).
Потенциальные проблемы пациента: нарушение функции почек, печени.
В сестринском процессе при уходе за такими больными медицинская сестра осуществляет подготовку к операции (секвестрэктомия), решая психологические, физические проблемы пациента — страх перед операцией, риск вторичного инфицирования (подготовка операционного поля).
Гнойный паротит — гнойное воспаление околоушной слюнной железы. Причина заболевания — проникновение микробов из полости рта в слюнную железу. Предрасполагающий фактор — снижение иммунитета, уменьшение слюноотделения.
Приоритетные проблемы пациента: нарушение акта жевания, повышение температуры до 39—40°С, припухлость в области железы.
Потенциальные проблемы пациента: риск развития флегмоны шеи.
Мастит — воспаление молочной железы, чаще возникает у кормящих женщин.
Предрасполагающие факторы: внутрибольничная инфекция, застой молока, снижение иммунитета (тяжелые роды, большая кровопотеря), неподготовленные соски, ссадины и трещины вокруг соска. Возбудитель — стафилококк, реже стрептококк.
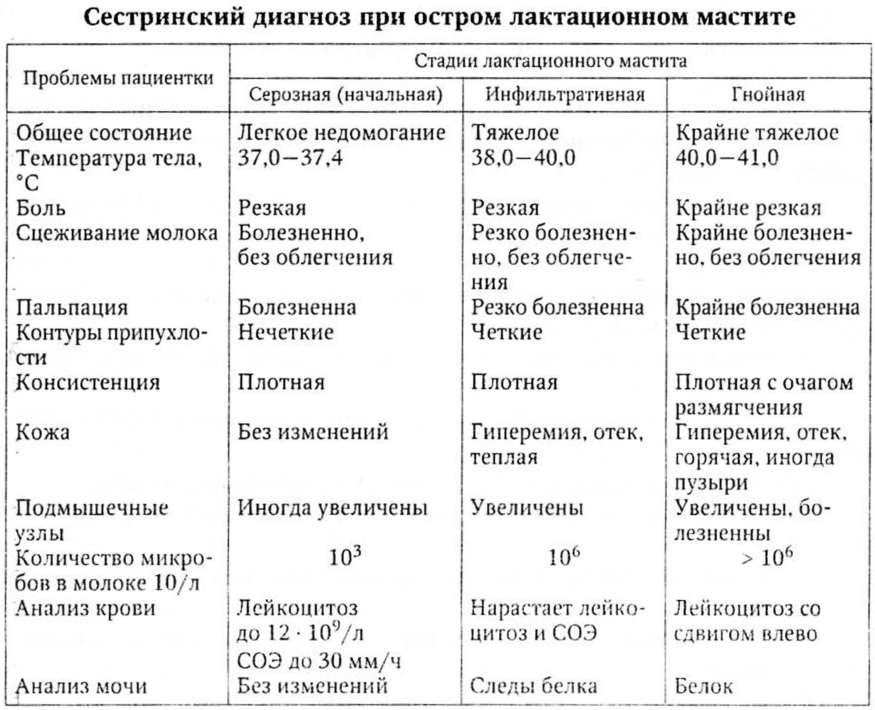
Профилактика острого лактационного мастита.
Дородовая:
— подготовка роженицы к вскармливанию грудью (гигиена кожи, массаж сосков, ежедневная смена и проглаживание хлопчатобумажного бюстгальтера;
— активная иммунизация беременных и рожениц стафилококковым анатоксином.
Послеродовая:
— своевременное выявление и санация бациллоносителей среди персонала родильных домов;
— выполнение санитарно-гигиенических требований при уходе за роженицами;
— регулярная влажная уборка, проветривание палат, УФО помещений;
— изоляция больных детей и женщин в родильных домах;
— профилактика родового травматизма и кровопотери во время родов;
— борьба с застоем молока (сцеживание остатков после каждого кормления);
— уход за кожей (мытье молочной железы, обработка трещин антисептиком);
— гигиена одежды.
Лекция №15. СЕПСИС
Сепсис — общая гнойная инфекция.
Факторы развития сепсиса:
— наличие первичного гнойного очага (размеры, кровоснабжение, близость к крупным сосудам);
— возбудитель (вирулентность, количество);
— реактивность организма — снижение иммунитета (шок, кровопотеря, возраст и др.).
Классификация сепсиса
По возбудителю.
По происхождению:
— раневой (гнойная рана);
— послеоперационный (нарушение асептики);
— абдоминальный (перитонит, абсцессы в брюшной полости);
— имплантационный;
— гинекологический;
— уросепсис (острая инфекция мочевыводящих путей).
По времени возникновения:
— ранний (до 14 дней с момента появления первичного очага);
— поздний (после 14 дней с момента появления первичного очага).
По клиническому течению:
— молниеносный — симптомы развиваются в течение первых суток;
— острый — симптомы развиваются в течение нескольких суток;
— подострый — симптомы развиваются в течение нескольких недель;
— хронический — течет годами с обострениями и ремиссиями.
По стадиям развития:
— токсико-резорбтивная лихорадка (в крови циркулируют токсины);
— септицемия (в крови появляются возбудители);
— септикопиемия — в органах и тканях формируются гнойники.
Приоритетные проблемы:
— высокая температура;
— профузный пот;
— сильный озноб;
— снижение АД;
— тахикардия;
— апатия или возбуждение;
— одышка;
— головная боль;
— бессонница;
— обезвоживание (сухой язык с налетом, осунувшееся лицо, запавшие глаза);
— изменения со стороны анализов крови и мочи.
Потенциальные проблемы пациента: пролежни, пневмонии, смерть.
Септический шок – острое расстройство кровообращения вследствие переполнения крови патогенной микрофлорой и выделение в нее свободных токсинов.
Появляется внезапно: критически падает АД (< 70—80 мм рт. ст.); нарастает тахикардия и одышка, затормаживается сознание, снижается диурез до 500 мл/сут (олигурия), появляются высыпания на коже (сыпь, петехии) и диспепсические расстройства.
Сестринский процесс при сепсисе проводится в соответствии с требованиями сестринского ухода за тяжелым больным и особенностями ухода за больным с хирургической инфекцией.
Лекция №16. АНАЭРОБНАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
Существует два вида анаэробной инфекции: клостридиальная (бактерии имеют споры) и неклостридиальная (без спор).
Клостридиальная инфекция — газовая гангрена, столбняк.
Неклостридиальная инфекция — это флегмоны, вызванные кокками, которые являются нормальной флорой человека, не имеют спор, вызывают воспалительный процесс при снижении иммунитета.
Газовая гангрена — тяжелая токсическая раневая инфекция с преимущественным поражением мягких тканей.
Чаще – нижние конечности.
Инкубационный период от 2 до 7 дней.
Факторы, отягощающие течение: оскольчатые слепые ранения, местное или общее нарушение кровообращения (жгут, тугая повязка, шок), снижение иммунитета, травматизация раны при транспортировке.
Жалобы местные:
— распирающие боли в конечности;
— холодная конечность;
— рана сухая, скудное отделяемое;
— мышцы цвета «вареного мяса»;
— выраженный отек, распространяющийся в проксимальном направлении (симптом Мельникова, «нити»);
— выраженное газообразование (крепитация, симптом «пробки шампанского»);
— ослабление или исчезновение периферической пульсации.
Лечение – хирургическое:
— широкие («лампасные») разрезы вплоть до кости с рыхлой последующей тампонадой раны салфетками, смоченные 3 % раствором перекиси водорода. Это способствует оттоку отечной жидкости и обеспечивает доступ кислорода;
— широкая некрэктомия — иссечение пораженной клетчатки, мышц, фасции;
— ампутация и экзартикуляция конечности — самый радикальный метод лечения газовой гангрены. Чем раньше проводится эта операция, тем больше шансов спасти жизнь пациента.
М/с: готовит операционное поле, проводит премедикацию, оказывает пациенту психологическую помощь.
ГБО — насыщение организма кислородом под повышенным давлением (2,5—3,0 атм.). М/с готовит больного к этой процедуре, соблюдая правила техники безопасности при ее проведении (хлопчатобумажное белье, косынка на голове, чистая кожа и др.).
Поливалентная противогангренозная сыворотка (150000 ME) (или по 50000 ME моновалентных сывороток): 400 мл теплого (37 °С) изотонического раствора натрия хлорида; набор медикаментов и инструментов для оказания неотложной помощи в случае аллергических реакций, в том числе анафилактического шока; заполняет систему для внутривенного введения. Для предупреждения анафилактической реакции сыворотку вводят под общим обезболиванием.
Профилактика газовой гангрены.
— специфическая (противогангренозная сыворотка 30000 ME и противогангренозный бактериофаг);
— неспецифическая:
— своевременное, в полном объеме оказание первой доврачебной помощи при ранах, загрязненных землей, включая транспортную иммобилизацию;
— обеспечение ранней радикальной ПХО с иссечением нежизнеспособных тканей. После ПХО загрязненных, размозженных, огнестрельных ран - рана остается открытой:
— раннее введение антибиотиков (местно и парентерально);
— надежная лечебная иммобилизация.
Особенности сестринского ухода за больными с газовой гангреной. Больного необходимо изолировать в отдельную палату — бокс. На дверь вешается простыня, смоченная 3 % раствором хлорамина. Коврик и полотенце у входа в палату тоже смачивается 3 % раствором хлорамина.
Организуется отдельный медицинский пост. Медицинский персонал работает в резиновых перчатках, при входе в палату надевают маску, второй халат, бахилы, снимая их при выходе.
Влажная уборка проводится 2 раза в день 6 % раствором перекиси водорода с добавлением CMC (1 % раствор), а также раствором лизоформина-3000. Дезинфекцию инструментов, перевязочного материала, белья, посуды проводят 6 % раствором перекиси водорода. Перевязки осуществляют в палате, перевязочный материал сжигают.
Столбняк — специфическое инфекционное заболевание, осложняющее течение раневого процесса.
Возбудитель — столбнячная палочка.
В организм проникает только через поврежденные кожные покровы или слизистые оболочки.
Инкубационный период от 4 до 14 дней.
В это время выявляются проблемы пациента: головная боль, бессонница, повышенная раздражительность, потливость, боль и подергивание мышц (мио- фибрилляции) в области раны.
В разгар заболевания — приоритетная проблема пациента — приступообразные судороги скелетных мышц, развивающиеся, как правило, по нисходящему типу. Начинаются судорогу с жевательных мышц («тризм»). Затем вовлекается мимическая мускулатура («сардоническая улыбка»). Далее мышцы шеи (голова запрокидывается назад), затем — мышцы спины, туловища, конечностей («опистотонус»). В последнюю очередь — дыхательные мышцы (диафрагма, межреберные).
Присоединяются дополнительные проблемы пациента: обильное потоотделение во время приступа судорог, сознание ясное.
Потенциальные проблемы пациента: риск остановки дыхания, разрыва мышц, нарушения целостности костей и др.
Особенности сестринского ухода, обусловленные местной реакцией организма на хирургическую инфекцию, включают подготовку пациента к хирургической операции - широкая некрэктомия. Проводится иссечение нежизнеспособных тканей не только в свежих, но в заживших к моменту обращения или появления судорог ранах, так как в рубцах присутствует столбнячная палочка. После хирургической обработки рана остается открытой, для ускорения некролиза используются протеолитические ферменты.
Ведущим методом общего лечения столбняка является специфическая серотерапия: раннее введение противостолбнячной сыворотки (ПСС) в больших дозах 150 000—200 000 ME. Медицинская сестра должна иметь наготове набор для оказания первой помощи при анафилактическом шоке. Более безопасным современным антитоксическим средством признан противостолбнячный человеческий иммуноглобулин (ПСЧИ). Вводится однократно внутримышечно в дозе 900 ME. Для стимуляции активного иммунитета в остром периоде внутримышечно вводят 1,0 мл столбнячного анатоксина.
Особенности сестринского ухода при решении проблем пациента заключаются в проведении мероприятий, направленных на борьбу с микробами (ГБО, антибиотики широкого спектра действия) и судорогами.
Противосудорожная терапия включает лекарственные средства: аминазин, нейролептики, транквилизаторы, барбитураты, литические смеси, хлоралгидрат, миорелаксанты. Для ее проведения необходимо иметь специальное оборудование и инструменты: набор для трахеостомии. оснащение для ухода за трахеостомой, аппарат для ИВЛ, системы для внутривенных вливаний, клизмы для введения хлоралгидрата. За соблюдение правил асептики при проведении этих мероприятий ответственность несет медицинская сестра.
Профилактика столбняка
Плановая профилактика столбняка — активная иммунизация комплексной вакциной АКДС в детском возрасте по прививочному календарю и взрослых людей определенных профессий, связанных с риском получения ран, особенно загрязненных землей. Ревакцинация проводится каждые 10 лет.
Экстренная профилактика столбняка включает: неспецифические и специфические мероприятия.
Неспецифическая профилактика — своевременное, в полном объеме оказание доврачебной помощи при ранениях и своевременное ПХО в полном объеме. В более поздние сроки иссечение нежизнеспособных тканей, удаление инородных тел.
Показания для специфической профилактики:
— травмы с нарушением целостности кожи, слизистых;
— ожоги, отморожения II—IV степени;
— внебольничные аборты, роды;
— гангрена, некроз тканей, абсцесс;
— укусы животных;
— проникающие ранения ЖКТ (желудочно-кишечного тракта);
— инородные тела (осколки, занозы).
Пассивная иммунизация включает введение ПСС 3000 ME по Безредке (ОД мл разведенной 1:100 ПСС, через 30 мин 0,1 мл не разведенной ПСС подкожно, через 30 мин оставшуюся дозу в/м, через 30 мин АС 0,5 мл в/м) или ПСЧИ 250 ME в/м однократно.
Активная иммунизация включает в/м введение АС (анатоксин) 0,5 мл дважды с интервалом в 30—40 сут.
Особенности сестринского ухода за больными со столбняком. Для этих пациентов необходимо выделять тихую, темную палату. Так как малейшие раздражители (яркий свет, шум, сквозняк) способны спровоцировать судороги.
Выделяется индивидуальный пост, потому что пациент нуждается в непрерывном сестринском наблюдении: зондовое питание; инфузионная терапия; контроль диуреза и дефекации; помощь в выполнении гигиенических мероприятий; уход за трахеостомической трубкой.
Все лечебные мероприятия выполняются на фоне введения противосудорожных средств или под общим обезболиванием. Кроме того, медицинская сестра должна соблюдать СЭР, как при работе с анаэробной инфекцией.
Дата добавления: 2021-12-14; просмотров: 744;











