Краткая анатомическая характеристика позвоночного столба
 Позвоночный столб является центральной осью тела. Он представляет собой многозвеньевую систему и выполняет следующие основные функции: опорную, двигательную и защитную для спинного мозга, позвоночных нервов и сосудов. Нагрузки, воздействующие на различные сегменты позвоночного столба, возрастают по мере приближения к его основанию, которым является таз, и достигают наибольшей величины на уровне нижних поясничных позвонков.
Позвоночный столб является центральной осью тела. Он представляет собой многозвеньевую систему и выполняет следующие основные функции: опорную, двигательную и защитную для спинного мозга, позвоночных нервов и сосудов. Нагрузки, воздействующие на различные сегменты позвоночного столба, возрастают по мере приближения к его основанию, которым является таз, и достигают наибольшей величины на уровне нижних поясничных позвонков.
Тела позвонков у новорожденного имеют округлые верхние и нижние поверхности и напоминают собой двояковыпуклую линзу. В дальнейшем по мере роста человеческого организма они уплощаются и ближе к зрелому возрасту, когда появляются вторичные ядра окостенения в периферических отделах замыкательных пластин, формируется кольцо, не полностью замкнутое сзади и срастающееся с телом позвонка, когда возраст человека достигает 16-22 лет.
Позвоночный столб состоит из 33-34 позвонков. Шейные, грудные и поясничные позвонки называются истинными, а крестцовые и копчиковые позвонки - ложными. Позвонки отдельных сегментов позвоночного столба имеют разную величину и форму в зависимости от их назначения и функций, специфичных для каждого функционального отдела позвоночного столба.
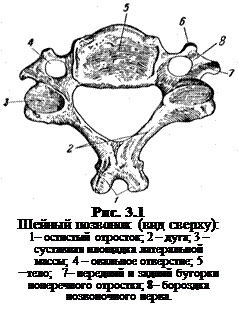
Каждый позвонок (рис.3.1), за исключением первого и второго шейных позвонков состоит из двух основных частей: массивного цилиндрической формы, тела и имеющей высокодифференцированную форму, тонкой дужки. Обе части образуют канал, в котором проходит спинной мозг. Каждая дужка имеет семь отростков: сзади остистый, с боков поперечные, а сверху и снизу парные верхние и нижние суставные отростки. Остистый и поперечные отростки зачастую используются в практике мануальной терапии как короткие рычаги при выполнении контактных ручных способов.
 Тела позвонков, приспособленные к тому, чтобы нести на себе тяжесть тела, выполняют функцию опоры. Их хрящевые замыкательные пластины защищают губчатое вещество тел от чрезмерного давления, а также выполняют функцию посредника в гемодинамике и обмене жидкостей между телами позвонков и межпозвонковыми дисками. Назначение дужек заключается в механической защите (с трех сторон) спинного мозга и в сочленении между собой смежных позвонков с помощью суставов. Остистые и поперечные отростки являются местом прикрепления межпозвонковых связок и мышц, обеспечивая этим увеличение момента силы.
Тела позвонков, приспособленные к тому, чтобы нести на себе тяжесть тела, выполняют функцию опоры. Их хрящевые замыкательные пластины защищают губчатое вещество тел от чрезмерного давления, а также выполняют функцию посредника в гемодинамике и обмене жидкостей между телами позвонков и межпозвонковыми дисками. Назначение дужек заключается в механической защите (с трех сторон) спинного мозга и в сочленении между собой смежных позвонков с помощью суставов. Остистые и поперечные отростки являются местом прикрепления межпозвонковых связок и мышц, обеспечивая этим увеличение момента силы.
Шейный отдел
Шейный отдел позвоночника представлен семью позвонками. Два верхних позвонка (атлант и аксис) обеспечивают возможность вращения головы в горизонтальной плоскости, поэтому их еще называют вращательными.
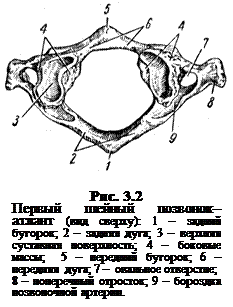
Атлант - позвонок СI (рис. 3.2) соединяется с черепом с помощью атлантоокципитального сочленения, образованного суставными ямками боковых масс позвонка и мыщелков затылочной кости. По верхней поверхности задней дуги атланта пролегает бороздка, в которой располагается первая резервная петля позвоночной артерии. Рядом с ней проходит позвоночный CI нерв.
Атлантоокципитальный сустав зачастую может быть блокированным, вызывать рефлекторный спазм позвоночной артерии и патологическую ирритацию CI нерва. В результате развиваются типичный синдром позвоночной артерии и затылочная боль - окципитальгия. На внутренней поверхности передней дуги атланта имеется суставная фасетка, предназначенная для сочленения с зубовидным отростком позвонка CII. В латеральной массе СI позвонка имеется вырезка овальной формы или замкнутое отверстие.
Некоторые исследователи считают такое замкнутое, овальной формы отверстие аномалией развития (аномалия Киммерли) и приписывают ей основную роль в патогенезе синдрома позвоночной артерии. Однако исследования 78-ми человеческих скелетов в анатомических театрах многих медицинских институтов позволили автору установить, что отверстие позвоночной артерии в боковой массе атланта оказалось замкнутым у 72-х скелетов и лишь у 6-ти оно имело форму овальной вырезки. Из этого следует вывод, что было бы более справедливым отнести к аномалии развития незаращение овального отверстия.
Специальными флюорографическими исследованиями доказано, что атлант и череп вращаются единым блоком. Ротационные движения головы осуществляются за счет атлантоосевого соединения (Г.С.Юмашев и М.Е. Фурман, 1984г.), включающего парные латеральные суставы, образованные суставными поверхностями позвонков позвонков CI-CII, а также сустав между фасеткой атланта и зубовидным отростком аксиса. Межпозвонковый диск между этими позвонками отсутствует.
 Аксис - позвонок CII (рис. 3.3) имеет тело, на верхней поверхности которого располагается зуб - рудимент тела атланта. Между поперечными отростками CI-CII позвонков располагается вторая резервная петля позвоночной артерии - единственное место, где она не прикрыта сзади структурой суставных отростков. Поэтому при рефлек торном напряжении задней нижней косой мышцы головы, наблюдающемся часто при окципитальгии и миогенной кривошее, в незащищенном месте позвоночная артерия может испытывать механическое сдавливание или же раздражение вышеуказанной мышцей.
Аксис - позвонок CII (рис. 3.3) имеет тело, на верхней поверхности которого располагается зуб - рудимент тела атланта. Между поперечными отростками CI-CII позвонков располагается вторая резервная петля позвоночной артерии - единственное место, где она не прикрыта сзади структурой суставных отростков. Поэтому при рефлек торном напряжении задней нижней косой мышцы головы, наблюдающемся часто при окципитальгии и миогенной кривошее, в незащищенном месте позвоночная артерия может испытывать механическое сдавливание или же раздражение вышеуказанной мышцей.
Все последующие шейные позвонки соединены между собой межпозвонковыми дисками. Позвонки CIII-CVII обеспечивают сгибание и разгибание шеи и поэтому называются сгибательными.
Тела шейных позвонков в отличие от того, что наблюдается в поясничном и грудном отделах, отделены друг от друга диском не на всем протяжении. В боковых частях тела вытянуты вверх, обхватывая тело вышележащего позвонка. Поэтому тело каждого позвонка как бы сидит в седле, образуемом телом нижележащего позвонка. Указанные вытянутые края тел позвонков называются полулунными, или крючковидными отростками (proc. uncinatus) или, по Fraser (1958) - нейроцентральными. Место соединения крючковидного отростка с нижнебоковым углом тела вышележащего позвонка [сустав Люшка (1858)] было названо Trolard (1898) унковертебральным сочленением. Вертикальный размер межпозвонковых дисков вблизи унковертебральных сочленений уменьшается. Поверхности унковертебральных сочленений покрыты суставным хрящом. Снаружи сустав покрыт капсулой. Некоторые авторы (Rathcke, Töndury, 1944; Bärtschi-Rochaix, 1949) не считают это образование суставом и называют его унковертебральной щелью.
Wassilew (1965) проследил его развитие как в онтогенезе (оно почти не встречается до 20-летного возраста), так и в эксперименте, заключив, что оно образуется вследствие воздействия определенных статико-динамических нагрузок. Костные разрастания в области крючковидных отростков унковертебрального сустава могут механически раздражать и травмировать позвоночную артерию и шейные позвоночные нервы. В латеральных отделах поперечных отростков шейных позвонков имеются неправильной округлой формы отверстия. Располагаясь строго одно над другим, они образуют своего рода канал, в котором проходят позвоночная артерия, вена и симпатический нерв, берущий начало от звездчатого узла, расположенного на головке второго ребра.
Взаимоотношение этих образований с костными разрастаниями при унковертебральных артрозах, а также с измененными межпозвонковыми дисками при остеохондрозе имеет большое значение для патогенеза гемодинамических нарушений и неврологических симптомов. Задние грыжи межпозвонковых дисков в шейном отделе встречаются довольно редко, благодаря достаточной прочности задней продольной связки в этом отделе и относительно небольшим размерам межпозвонковых дисков. Латеральные же грыжи образуются чаще. Они могут механически сдавливать позвоночные нервы, артерию, симпатический нерв и в зависимости от уровня поражения проявляться той или иной клинической картиной (плечелопаточный периартроз, эпикондилез, стилоидоз, синдром плечо-кисть и др.). При слабости сумочно-связочного аппарата различной этиологии в момент чрезмерного сгибания или разгибания шейного отдела позвоночника могут возникать подвывихи в дугоотросчатых суставах-лестничный псевдоспондилолистез.
Грудной отдел
 Первые четыре позвонка этого отдела мало чем отличаются по своей массе, форме и величине от нижних шейных позвонков. Начиная с DV позвонка, тела позвонков (рис. 3.4) становятся массивнее и увеличиваются в размерах, а самые нижние почти не отличаются от верхних поясничных позвонков. Поперечные отростки грудных позвонков массивнее и толще, чем шейные, они отклонены строго назад, а остистые - резко вниз. К передним поверхностям поперечных отростков примыкают бугорки ребер, образуя реберно-поперечные суставы. Суставные поверхности межпозвонковых дисков лежат почти во фронтальной плоскости. Межпозвонковые отверстия и позвоночный канал в грудном отделе гораздо уже, чем в других отделах. Функциональной особенностью этого отдела позвоночника в известной мере является то, что суставные отростки тел позвонков соединяются во фронтальной плоскости, а ребра, соединяясь с позвонками, образуют жесткий каркас, ограничивающий наклоны туловища в стороны и воспринимающий на себя часть осевой нагрузки на позвоночник. Относительно небольшая высота межпозвонковых дисков в этом отделе значительно сказывается на амплитуде движения, которая составляет в каждом ПДС 3-7°. Все это создает благоприятные условия для
Первые четыре позвонка этого отдела мало чем отличаются по своей массе, форме и величине от нижних шейных позвонков. Начиная с DV позвонка, тела позвонков (рис. 3.4) становятся массивнее и увеличиваются в размерах, а самые нижние почти не отличаются от верхних поясничных позвонков. Поперечные отростки грудных позвонков массивнее и толще, чем шейные, они отклонены строго назад, а остистые - резко вниз. К передним поверхностям поперечных отростков примыкают бугорки ребер, образуя реберно-поперечные суставы. Суставные поверхности межпозвонковых дисков лежат почти во фронтальной плоскости. Межпозвонковые отверстия и позвоночный канал в грудном отделе гораздо уже, чем в других отделах. Функциональной особенностью этого отдела позвоночника в известной мере является то, что суставные отростки тел позвонков соединяются во фронтальной плоскости, а ребра, соединяясь с позвонками, образуют жесткий каркас, ограничивающий наклоны туловища в стороны и воспринимающий на себя часть осевой нагрузки на позвоночник. Относительно небольшая высота межпозвонковых дисков в этом отделе значительно сказывается на амплитуде движения, которая составляет в каждом ПДС 3-7°. Все это создает благоприятные условия для  нормального функционирования позвоночника и уменьшает предпосылки для развития деструктивно-дегенеративных процессов в его костных и хрящевых структурных образованиях.
нормального функционирования позвоночника и уменьшает предпосылки для развития деструктивно-дегенеративных процессов в его костных и хрящевых структурных образованиях.
Грыжа межпозвонкового диска в грудном отделе позвоночника - явление довольно редкое, но если она возникает, то наиболее часто в грудном нижнем отделе вследствие его большей подвижности.
Однако межпозвонковые диски грудного отдела не являются исключением, они также подвергаются закономерным морфологическим и структурным изменениям, характерным остеохондрозу. В результате межпозвонковые диски могут значительно уплощаться, уменьшая при этом высоту расстояния между позвонками, и вторично воздействовать на позвоночно-реберные сочленения: нарушать конгруэнтность их суставных поверхностей, растягивать капсулу суставов и даже образовывать блокировки последних.
Поясничный отдел
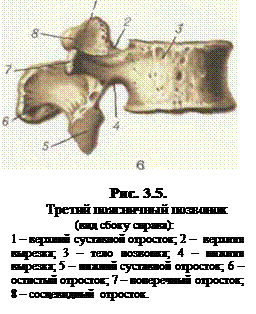
Тела позвонков (рис. 3.5)массивные, остистые и поперечные отростки - толстые и крупные. Суставные отростки заметно выступают над телами, их суставные поверхности, за исключением нижних суставных отростков LV и верхних SI позвонков располагаются в сагиттальной поверхности или под небольшим углом к ней. Позвоночный канал в этом отделе приобретает форму треугольника, особенно на уровне ПДС LV-SI, в его боковых углах образуются карманы (рецессусы). Повседневные высокоамплитудные движения в поясничном отделе позвоночника, связанные с выполнением бытовых и рабочих актов, и анатомические особенности строения межпозвонковых дисков, являются основной причиной наибольшей частоты образования грыжи дисков ввиду того, что необходимость высоко амплитудных движений связана с выполнением большинства бытовых и рабочих актов, становится объяснимым тот факт, что частота возникновения грыж дисков приходится на поясничный отдел, подвергающийся нагрузке и подвижности, а также имеющий межпозвонковые диски, отличающиеся гораздо большей высотой, чем в других отделах позвоночника.
Крестец и копчик
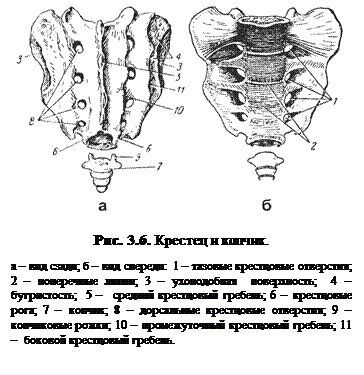 Крестец (рис. 3.6) имеет форму пирамиды, обращенной вершиной вниз, образован пятью позвонками, которые между 16-25 годами жизни человека окончательно срастаются между собой и представляют единый костный блок. Вместе с двумя тазовыми костями крестец образует тазовое кольцо, представляющее своего рода опорный мост для всего позвоночника. Основную нагрузку туловища, передаваемую позвоночным столбом на таз, принимают на себя три верхних крестцовых позвонка, которые имеют самую мощную структуру по отношению к другим позвонкам. Углы в месте перехода поясничного отдела позвоночника в крестцовый отдел составляют 130-170°.
Крестец (рис. 3.6) имеет форму пирамиды, обращенной вершиной вниз, образован пятью позвонками, которые между 16-25 годами жизни человека окончательно срастаются между собой и представляют единый костный блок. Вместе с двумя тазовыми костями крестец образует тазовое кольцо, представляющее своего рода опорный мост для всего позвоночника. Основную нагрузку туловища, передаваемую позвоночным столбом на таз, принимают на себя три верхних крестцовых позвонка, которые имеют самую мощную структуру по отношению к другим позвонкам. Углы в месте перехода поясничного отдела позвоночника в крестцовый отдел составляют 130-170°.
Копчик состоит из 2-3 позвонков и завершает структуру позвоночного столба.
Знание анатомии крестца и копчика поможет специалисту составить правильное представление о патогенезе кокцигодинии, выполнению ручного способа лечения данного заболевания, а также выполнению сакральной блокады.
Дата добавления: 2018-05-10; просмотров: 2896;











