Оперативные вмешательства на лице
Общие принципы. Лицо является наиболее важной в эстетическом отношении областью тела человека. Физическое совершенство или косметические дефекты играют большую роль как для состояния психики человека, так и для его социального статуса. Хороший косметический результат достигается лишь при адекватном восстановлении не только кожного покрова, но и подлежащих тканей, костей, хрящей и функции мимически мышц. Благодаря очень хорошему кровоснабжению раны на лице заживают быстро и приживление трансплантированных лоскутов даже значительных размеров, как правило, проходит без осложнений, но это не должно снижать требований к тщательности выполнения оперативного вмешательств, поскольку нарушение хирургической техники может повести к ухудшению косметического результата. Минимальная травматизация тканей при их рассечении и пользовании вспомогательными инструментами, крючками пинцетами, тщательный гемостаз уменьшают повреждение тканей и повышают шансы на гладкое заживление.
Разрезы следует производить под прямым углом к поверхности кож за исключением участков, покрытых волосами, где при тангенциально разрезе сохраняются волосяные фолликулы и предотвращается облысение. Швы на рану кожи накладывают тонким (5/0 или 6/0) шовным материалом и удаляют через 3 - 4 сутки, чтобы избежать сохранения следов в мест вколов. Необходима тщательная адаптация краев раны, чтобы избежать возникновения ступенчатости. Если разрезы выполняют при планов оперативных вмешательствах, то производить их следует с учетом естественных кожных складок и линий натяжения. Кроме того, при разрезах следует учитывать ход ветвей лицевого нерва. Послеоперационные рубцы следует маскировать, располагая их в волосистых частях или позади ушной раковины. В некоторых случаях их можно избежать, выполняя операции доступом через полости лицевого черепа. Так, дно орбиты может быть обнажено через нижний свод конъюнктивы, а челюсти - через слизистую оболочку переходной складки преддверия рта. При невозможности устранения раневого дефекта наложением швов и необходимости кожной пластики следует помнить, что расщепленный лоскут обладает некоторыми косметическими недостатками. Он может изменить цвет или подвергнуться сморшиванию. В этом отношении полнослойный лоскут имеет преимущества.
Первичная хирургическая обработка ран лица. Показания: ранение лица. Оптимальные сроки - до 24 ч после травмы, однако благоприятные анатомические условия обычно позволяют успешно выполнять ее до 36 ч.
Положение больного: на спине.
Обезболивание: общее или местная анестезия.
Техника операции. Из раны пинцетом удаляют инородные тела и свободно лежащие отломки костей. Останавливают кровотечение путем лигирования сосудов. Полость раны промывают раствором антибиотиков. Иссекают лишь размозженные ткани, особое внимание этому следует уделять при обработке ран в области угла глаза, околоротовой области, крыльев носа, так как сколько-нибудь значительное иссечение краев раны здесь приводит к выраженным косметическим дефектам, смещению угла рта, вывороту века и др. Раны этих областей зашивают наглухо.
Раны околоушной и подчелюстной областей ушивают с оставлением резинового выпускника из-за опасности образования слюнных свищей или нагноения клетчатки. Раны кожи зашивают нерассасывающимся шовным материалом, раны слизистой оболочки – рассасывающимся.
При зашивании больших лоскутных ран для сближения краев раны могут быть использованы пластинчатые швы, в которые захватывают кожу, подкожную клетчатку и мышцы.
При значительных сквозных дефектах мягких тканей, проникающих в полость рта, производят обшивание краев раны, соединяя кожу и слизистую оболочку. Это уменьшает частоту образования контрактур и рубцовых деформаций и создает более благоприятные условия для пластики в дальнейшем.
Вскрытие одонтогенного абсцесса. Показание: гнойники при периодонтитах, одонтогенных остеомиелитах.
Положение больного: на спине или сидя.
Обезболивание: наркоз или местная анестезия.
Техника операции. После обработки слизистой оболочки полости рта антисептиком угол рта отводят крючком и производят разрез слизистой оболочки над гнойником длиной 3—4 см. Кровоостанавливающий зажим проводят через мягкие ткани до кости, вскрывают гнойник и, раздвинув бранши, опорожняют его. Операцию, как правило, завершают удалением кариозного зуба.
Вскрытие абсцесса околоушной слюнной железы. Околоушная слюнная железа основной своей массой расположена позади восходящей ветви нижней челюсти в fossa retromandibularis. Передняя часть ее заходит на наружную поверхность жевательной мышцы. В железе различают поверхностную и глубокую части, выводной проток железы проходит в поперечном направлении над жевательной мышцей, приблизительно на 1 см ниже скуловой дуги, и открывается на слизистой оболочке полости рта напротив второго моляра. Околоушная фасция образует капсулу железы, которая тесно соединена с веществом железы многочисленными соединительнотканными перемычками, проходящими между отдельными дольками, что делает вылущивание железы из капсулы практически невозможным. Листок фасции, покрывающий наружную поверхность железы, более прочен, чем внутренний, поэтому гной из ложа железы обычно распространяется в сторону наружного слухового прохода и окологлоточного пространства. Основной опасностью при выполнении оперативных вмешательств на околоушной железе является повреждение лицевого нерва. Лицевой нерв после выхода из шилососцевидного отверстия проникает в толщу околоушной железы через заднюю ее поверхность, располагаясь между глубокой и поверхностной ее частями, здесь он разделяется на основные ветви.
Показанием к вскрытию ложа околоушной железы является гнойный паротит.
Положение больного: на боку, противоположном стороне поражения.
Техника операции. Разрез производят позади угла нижней челюсти и параллельно ей. Рассекают кожу, подкожную клетчатку и поверхностную фасцию. На нижней поверхности околоушной железы делают небольшое отверстие в фасции, образующей капсулу. Через отверстие вводят зажим, который продвигают вглубь, до скопления гноя, и опорожняют полость гнойника.
Завершение операции. После опорожнения гнойника в полости оставляют трубчатый дренаж. Рану не зашивают.
Блокада ветвей тройничного нерва. Показания: невралгия тройничного нерва.
Обезболивание: местная анестезия.
Алкоголизация первой ветви у надглазничного отверстия. Положение больного: на спине, под головой небольшая подушка.
Техника операции. Область орбиты делят пополам, и, отступя немного кнутри, вкалывают иглу над верхним краем орбиты (иногда в этом месте можно пропальпировать вырезку в лобной кости). Кончиком иглы нащупывают надглазничное отверстие, вводят иглу, и продвигают ее приблизительно на 5 мм. Вводят 1 - 1,5 мл 70% этилового спирта.
Алкоголизация второй ветви у нижнеглазничного отверстия. Положение больного: на спине с подушкой под головой.
Техника операции. Место вкола иглы находится на 1,5—2 см от середины нижнего края орбиты (если больной смотрит прямо вперед, то положение зрачка соответствует середине орбиты). Пройдя мягкие ткани до кости, кончиком иглы нащупывают нижнеглазничное отверстие, иглу вводят в него и, продвинув вглубь на 1 см, медленно вводят 1 - 1,5 мл 70% этилового спирта.
Алкоголизация третьей ветви у подбородочного или у нижнечелюстного отверстия.
Положение больного: на спине с подушкой под лопатками, голова отклонена назад и повернута в сторону, противоположную инъекции.
Техника операции. Вкол слегка изогнутой иглы производят у нижнего края нижней челюсти на 1,5 - 2 см кпереди от ее угла. Продвигают иглу вверх, скользя по внутренней поверхности ветви нижней челюсти.
Нижнечелюстное отверстие находится на глубине 3 - 5 см. При правильном положении иглы больной ощущает боль в зубах нижней челюсти, в подбородке и нижней губе. Вводят 2 мл новокаина, через несколько минут проверяют чувствительность кожи верхней губы и подбородка, затем вводят 2 мл 70% этилового спирта.
ОПЕРАЦИИ НА ШЕЕ
Положение больного. При операциях на органах шеи под лопатки больного подкладывают валик или специальную подставку, чтобы создать небольшой лордоз шейной части позвоночника. При этом органы шеи приближаются к поверхности и становятся более доступными для вмешательства на них. Однако чрезмерное прогибание шеи может вызвать асфиксию и затруднить отток крови по венам.
В области шеи часто встречаются различные варианты расположения артерий и вен, которые трудно распознать до операции, что следует учитывать при оперативных доступах. Опасны повреждения не только артерий, но и вен шеи, причем угроза жизни возникает не столько из-за кровотечения, сколько в результате всасывания воздуха - воздушной эмболии. Например, v. jugularis externa проходит от угла нижней челюсти к середине ключицы, пересекает m. sternocleidomastoideus по середине заднего края. Адвентиция вены сращена с краями отверстий в фасциях – отсюда опасность воздушной эмболии. При ранении вены необходимо быстро зажать пальцем отверстие в ней: в момент выдоха палец отнимают и воздушные пузырьки выходят из просвета вены. Поврежденную вену перевязывают. При операциях на шее крупные поверхностные вены перевязывают и пересекают. Компенсаторные возможности венозной системы настолько велики, что даже двусторонняя перевязка внутренних яремных вен не вызывает стойких нарушений кровотока.
Надо помнить об опасности повреждения грудного лимфатического протока в области нижнего отдела шеи слева. В случаях ранения его в ране появляется молочно-белая или прозрачная жидкость - лимфа. В этих случаях применяют тампонаду или перевязку грудного лимфатического протока в ране. Последняя является более надежным способом остановки лимфореи. Применяют и анастомозирование лимфатического протока с позвоночной или подключичной веной по типу конец в бок. При этом через края культи протока нить на атравматической игле проводят снаружи внутрь, а на вене (разрез стенки вены равен 2-3 мм) - со стороны интимы. Отрицательное давление в вене оказывает присасывающее действие на ток лимфы и обеспечивает функцию анастомоза.
Обезболивание: при небольших вмешательствах местное, инфильтрационное. В области шеи производят блокаду некоторых черепных нервов, например блуждающего, пограничного симпатического ствола, а также шейного и плечевого сплетений спинномозговых нервов. При более крупных и травматичных операциях применяют наркоз.
Оперативные доступы к органам шеи должны быть достаточными для выполнения необходимого вмешательства и вместе с тем отвечать косметическим требованиям. Этим требованиям удовлетворяют воротнико-образные, поперечные разрезы Кохера, которые проводятся в соответствии с расположением кожных складок шеи. Положение органов и сосудисто-нервных стволов в переднем отделе шеи преимущественно продольное, поэтому доступы к ним целесообразно также осуществлять вдоль переднего или заднего края грудино-ключично-сосцевидной мышцы (рис. 21).
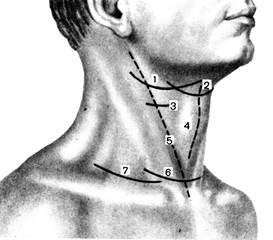
Рис. 20. Оперативные доступы на шее. 1 – параллельный краю нижней челюсти; 2 – подъязычный воротникообразный к глотке; 3 – воротникообразный к верхней щитовидной артерии; 4 – срединный продольный; 5 – вдоль переднего края грудино-ключично-сосцевидной мышцы; 6 – воротникообразный к щитовидной железе; 7 – параллельный верхнему краю ключицы.
Срединные продольные разрезы обеспечивают достаточный доступ к гортани и трахее, оставляя вместе с тем заметный рубец.
Для удаления глубоких шейных лимфатических узлов применяют комбинированные разрезы. Горизонтальный воротникообразный разрез у его концов дополняют продольными и, после отсепаровки верхнего и нижнего лоскутов, становится доступной вся передняя поверхность шеи. Косо-продольный разрез вверху и внизу может быть продолжен в горизонтальные кпереди или кзади в зависимости от целей операции. Комбинированные разрезы травматичны, и после них остаются заметные рубцы.
При выполнении хирургических разрезов внешний вид послеоперационного рубца на шее зависит также соблюдения принципа ступенчатого (лестничного) рассечения слоев: кожу и подкожную клетчатку с поверхностной фасцией и платизмой рассекают в одной плоскости. Глубже расположенные слои рассекают, отступив от края кожной раны на 0,5-1 см. Например, при срединном продольном доступе рассечение белой линии шеи должно совпадать с кожным разрезом; при воротникообразных разрезах вторая и третья фасции шеи вскрываются продольно, тогда как грудино-подъязычные мышцы пересекают поперечно. Строгое соблюдение ступенчатого принципа исключает возможность образования сквозного, втянутого неподвижного рубца. При операциях по поводу заболеваний, угрожающих жизни больного (глубокие флегмоны, удаление глубоких лимфатических узлов шеи и др.), не приходится строго считаться с косметическими требованиями.
Дата добавления: 2017-06-13; просмотров: 2691;











