Геморрагический васкулит (vasculitis haemorrhagica)
Геморрагический васкулит (син.: геморрагический капилляротоксикоз, капилляропатическая пурпура, анафилактоидная пурпура) — системное сосудистое заболевание, при котором кожные проявления нередко сочетаются с различными поражениями внутренних органов. Заболевание встречается в любом возрасте от 2 мес до 70 лет, несколько чаще у лиц 20—30 лет.
До настоящего времени принято (условно) выделять несколько форм заболевания, важнейшими из которых являются следующие:
Простая пурпура (purpura simplex) характеризуется высыпаниями на коже. Ни самочувствие, ни результаты обследования внутренних органов и лабораторных исследований, как правило, не позволяют заподозрить какое-либо из известных заболеваний. Лишь в некоторых случаях развитие высыпаний сопровождается повышением температуры тела и лейкоцитозом. Обычно заболевание развивается внезапно, в период полного благополучия, хотя может наблюдаться короткий продромальный период, в течение которого отмечаются познабливание, недомогание, слабость, ухудшение аппетита и др. Острое и бурное развитие болезни чаще всего наблюдается в детском возрасте. Длительность заболевания различна — от нескольких недель до нескольких лет. Рецидивы высыпаний на коже возникают через разные промежутки времени, но особенно часто при раннем вставании больного с постели (ортостатическая пурпура, развивающаяся вследствие повышения давления в кровеносных сосудах нижних конечностей).
|
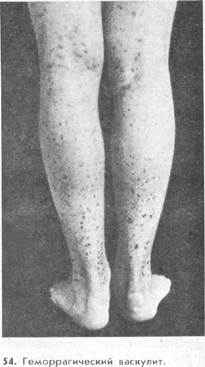
Клиническая картина, развивающаяся при различных формах геморрагического васкулита, в частности при простой пурпуре, не ограничивается возникновением мономорфных пурпурных* элементов (рис. 54). Иногда при осмотре больного может создаться впечатление, что возникшие пятна с самого начала их развития имеют геморрагический характер, т. е. представляют собой первичные кровоизлияния. Как показывают наблюдения в динамике, вначале обычно возникают небольшие (2—5 мм в диаметре), резко ограниченные багрово-красные (эритематозные) пятна, которые быстро становятся геморрагическими. Реже наблюдаются пятна большей величины (0,5—2 см), иногда сливающиеся между собой. Наряду с пятнами могут возникать уртикарные элементы, появление которых сопровождается зудом, а также очаги глубокого ограниченного отека дермы и подкожной жировой клетчатки. Возможны и обширные кровоизлияния, особенно в области ягодиц и внутренней поверхности бедер, а также глубокие кровоизлияния в подкожную жировую клетчатку и надкостницу. Нередко кровоизлияния возникают на участках кожного покрова, подвергающихся давлению (пояс, подвязки). Обычно как эритематозные, так и геморрагические пятна несколько возвышаются над окружающей здоровой кожей, трансформируясь в ряде случаев в папулы. В центре папулезных образований может сформироваться небольшая везикула, содержимое которой быстро подсыхает в корочку. Геморрагические пятна из синюшно-багровых становятся коричневыми, желто-зелеными, а иногда разрешаются бесследно. Иногда на местах геморрагических высыпаний остается стойкая пигментация кожи.
Высыпания на коже при геморрагическом васкулите, как правило, расположены симметрично, главным образом на разгибательной поверхности конечностей, преимущественно голеней, а также на бедрах, ягодицах, стопах, реже поражаются предплечья, ушные раковины, лицо. На нижних конечностях высыпания нередко группируются в области суставов (коленные, голеностопные). Возможно поражение слизистых оболочек в форме мелкоточечной сыпи на щеках, небе, миндалинах, задней стенке глотки, языке. Редко наблюдаются субконъюнктивальные кровоизлияния. При гастроскопии можно выявить пурпуру на слизистой оболочке желудка.
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса. Для нее наиболее характерны множественные полиморфные высыпания: наряду с мелкими пятнами, узелками и пузырями с серозным или геморрагическим экссудатом образуются некротические поражения кожи, изъязвления и геморрагические корки. На отдельных местах элементы сыпи могут сливаться, образуя очаги геморрагически-некротического струпа неправильных очертаний. Возможны и единичные очаги некроза, образование которых начинается с геморрагического пятна или ограниченного отека геморрагического характера. Первичные высыпания быстро достигают величины двух-, трехкопеечной монеты и принимают иногда неправильную полигональную форму, после чего на их поверхности развивается влажный некроз. Некротическая пурпура с подобными единичными очагами отмечается обычно на нижней трети голени, в области лодыжек, а также на тыльной поверхности стоп. Некротические язвы могут иметь различную величину и глубину, достигая даже надкостницы. Возможно хроническое течение процесса с последующим образованием трофических язв. Рубцы, остающиеся в области бывших изъязвлений, отличаются различной глубиной, размерами и очертаниями. Развитие элементов сыпи при некротической пурпуре обычно сопровождается зудом, небольшим жжением, а при изъязвлениях значительными болями.
Ревматическая пурпура(purpura rheumatica), помимо кожных высыпаний, характеризуется болезненностью и изменениями суставов, которые развиваются не всегда одновременно с сыпью; могут предшествовать ей или, наоборот, возникать позднее. В области суставов отмечаются припухлость и болезненность, сохраняющиеся в течение нескольких дней или даже 1—2 нед. Чаще всего поражаются крупные суставы: коленные и голеностопные. В ряде случаев кожа над пораженным суставом имеет зеленовато-желтую окраску, что свидетельствует о бывшем здесь ранее кровоизлиянии.
Абдоминальная форма геморрагического васкулита (purpura abdominalis) чаще наблюдается в детском и юношеском возрасте; реже у взрослых. Диагностика этой формы вызывает наибольшие трудности. Высыпания на коже не всегда предшествуют желудочно-кишечным явлениям. У некоторых больных высыпаний на коже не наблюдается, их обнаруживают только на брюшине или слизистой оболочке кишечника. Нередко с развитием абдоминальных симптомов (рвота, схваткообразные боли в животе, напряжение и болезненность при его пальпации) обостряются и одновременно существующие изменения суставов. Отмечаются нарушения деятельности почек различной степени выраженности: от кратковременной нестойкой микрогематурии и альбуминурии до выраженной картины диффузнрго поражения почек со стойкой гематурией и высокой альбуминурией. Выраженного гипертензион-ного синдрома не наблюдается. Иногда нефрит после исчезновения всех других проявлений принимает хроническое течение, довольно быстро приводя в одних случаях к нарушению концентрационной функции почек, в других — к развитию нефротического синдрома: массивная протеинурия, отеки, гипопротеинемия [Насонова В. А., 1959].
Молниеносная форма геморрагического васкулита(purpura fulminans), выделяемая некоторыми авторами, характеризуется крайне тяжелым течением, лихорадочной реакцией, распространенными высыпаниями на коже и слизистых оболочках, поражениями суставов, почек и желудочно-кишечного тракта.
Дифференциальная диагностика геморрагического васкулита в ряде случаев может быть затруднена.
Геморрагические высыпания при инфекционных заболеваниях(корь, грипп и др.) исключают на основании данных анамнеза и наличия других симптомов, характерных для определенной формы инфекционной патологии.
Геморрагии на коже могут возникать при анемии, сахарном диабете, уремии, гипертонической болезни, заболеваниях печени, дизовариальных нарушениях, недостатке витамина К,метастазах в костный мозг злокачественных опухолей, раке предстательной железы, лейкозах,после оперативных вмешательств (травматическая пурпура).
Холодовую пурпурудиагностируют на основании обнаружения с помощью лабораторных методов в сыворотке крови лабильных холодовых протеинов (криоглобулинов).
Кровоизлияния при авитаминозе С и Р (скорбут)возникают в устьях волосяных фолликулов чаще всего первично; наряду с этим часто наблюдаются обширные и глубокие кровоизлияния в кожу и подкожную жировую клетчатку.
Геморрагии могут возникать при акроцианозе,у пожилых и истощенных лиц (старческая и кахектическая пурпура),при местном и общем воздействии проникающей радиации(α- и β-частицы, рентгеновские лучи и γ-лучи, нейтронный поток).
Дифференциальная диагностика между лекарственной токсикодермиейс преобладанием на коже геморрагических высыпаний и геморрагическим васкулитом нередко вызывает трудности. При лекарственной пурпуре симптомы нарушения деятельности желудочно-кишечного тракта и признаки поражения почек наблюдаются редко. В ряде случаев решающее значение имеют лабораторные исследования (тесты базофильной дегрануляции и бласттрансформации лимфоцитов), подтверждающие сенсибилизацию к определенному лекарственному препарату.
Геморрагический васкулит следует дифференцировать от других форм поверхностных аллергических васкулитов — геморрагического лейкокластического микробида, аллергического артериолита,не являющихся, как правило, системными заболеваниями, а также от геморрагических пигментных дерматозов(кольцевидная телеангиэктатическая пурпура, болезнь Шамберга, пурпурозный и пигментный лихеноидный ангиодермит, экзематидоподобная пурпура, дугообразная телеангиэктатическая пурпура, ангиодермит Фавра — Ше, старческий гемосидероз). Эти заболевания характеризуются стойкими ограниченными невоспалительными пигментными пятнами, обусловленными образованием новых капилляров, их отечностью и расширением, пролиферацией эндотелия, отложением глыбок гемосидерина в межуточном веществе, гистиоцитах и эндотелиальных клетках.
Рассеянный ангиит Роскама характеризуется множественными кровоизлияниями в кожу и слизистые оболочки. В связи с развитием синуситов часто наблюдаются носовые кровотечения. Кровоизлияния могут возникать спонтанно или провоцироваться травмами. Причина болезни — конституционно обусловленная слабость капилляров.
Гиперглобулинемическая пурпура, характеризующаяся хронически рецидивирующим течением и возникновением мелких геморрагических пятен чаще на коже нижних конечностей, реже рук, после которых остается пигментация. Геморрагии могут быть вызваны механическим воздействием на кожу (давление). Значительные кровоизлияния, как правило, отсутствуют. Нередко наблюдаются лимфадениты и полиартриты. Кровотечения из слизистых оболочек не характерны, но возможны. Гиперглобулинемическая пурпура представляет собой синдром, который может встречаться при различных заболеваниях, сопровождающихся увеличением в сыворотке крови общего количества белка и глубулинов. Изменений в свертывающей системе крови обычно не происходит, хотя некоторые авторы указывают на возможность увеличения времени кровотечения и свертывания крови. Число и качество тромбоцитов не изменяется, СОЭ значительно увеличена.
Макроглобулинемическая пурпура представляет собой вариант алейкемического лимфаденита, связанный с увеличением макроглобулинов в сыворотке крови.
Тромбоцитопеническая пурпура (син.: болезнь Верльгофа) проявляется множественными мелкими и крупными несимметрично расположенными кровоизлияниями в кожу и подкожную жировую клетчатку, вызванными легкой травмой. Наблюдаются также кровотечения из слизистых оболочек носа и йолости рта, внутренних органов (желудочно-кишечные, почечные). У взрослых женщин возможны мено- и метроррагии. Резко выражена тромбоцитопения, пластинки отличаются большой величиной (мегатромбо-циты) и атипичностью формы; увеличена длительность кровотечения, замедлена ретракция кровяного свертка. Время свертывания крови в период обострения резко удлинено. Выявляются положительные эндотелиальные пробы, ломкость капилляров повышена. Селезенка увеличена у 40% больных.
Наследственная геморрагическая тромбастения проявляется кровотечениями из слизистых оболочек. На коже возможны кровоизлияния в виде петехий и экхимозов. У женщин наблюдаются мено- и метроррагии. Характерны качественное изменение тромбоцитов в виде анизоцитоза и снижение активности ряда ферментов. Ретракция кровяного сгустка замедлена, иногда увеличена длительность кровотечения. Эндотелиальные пробы положительны.
Наследственная тромбопатия Виллебранда (син.: наследственная псевдогемофилия) по клиническому течению напоминает наследственную геморрагическую тромбастению, встречается в отдельных семьях и наследуется по аутосомно-доминантному типу. Характерными признаками заболевания служат длительные кровотечения из слизистых оболочек, геморрагии на коже. Возможны кровоизлияния в один или несколько суставов. При электронно-микроскопическом исследовании определяют отсутствие псевдоподий тромбоцитов, недостаточность VIII и IX факторов свертывания. Эндотелиальные пробы положительны.
Тромботическая тромбоцитопеническая пурпура (син.: микроангиопатия Мошковица) характеризуется лихорадкой, острой гемолитической анемией (с ретикулоцитозом, тромбоцитопенией, увеличением времени кровотечения), желтухой, геморрагическими высыпаниями на коже и слизистых оболочках, мозговыми (нарушение сознания, парезы, параличи) и почечными нарушениями.
Геморрагии наблюдаются при гемофилиях и псевдогемофилиях. В этих случаях для установления правильного диагноза необходимо проводить тщательные лабораторные исследования крови с целью обнаружения недостатка антигемофильного глобулина (фактор VIII) при гемофилии А, компонента тромбопластина (фактор IX) при гемофилии В, предшественника тромбопластина (фактор XI) при гемофилии С, протромбина, акцелерина, конвертина, фибриногена при псевдогемофилии.
Пурпура наблюдается при сосудистых опухолях — синдром Казабаха — Мерритта, проявляющийся в раннем детстве возникновением больших по величине гемангиом и тромбоцитопении.
Геморрагический васкулит следует дифференцировать от многоформной экссудативной эритемы, которая характеризуется симметричным высыпанием небольших розовых пятен или папул, слегка возвышающихся над уровнем кожи, на тыльной поверхности кистей, разгибательной поверхности предплечий, реже на голенях. Через несколько дней центральная часть пятна западает и приобретает синюшный оттенок. На некоторых папулах образуются небольшие пузырьки с серозным или геморрагическим содержимым. Элементы сыпи разрешаются через 10—14 дней, иногда оставляя пигментацию. Нередко поражаются слизистые оболочки полости рта, красная кайма губ, где возникают крупные, сливающиеся между собой пузыри, вскрывающиеся с образованием болезненных кровоточащих эрозий. Заболевание склонно к рецидивам.
Дата добавления: 2017-02-13; просмотров: 2737;











