Внепищеводные проявления ГЭРБ
ГЭРБ может проявляться и внепищеводными (атипичными) симптомами, к которым относятся:
· симптомы со стороны дыхательных путей: бронхиальная обструкция, хронический кашель, особенно в ночное время, пароксизмальное ночное апноэ, рецидивирующая пневмония, идиопатический фиброз легких, клинические проявления хронического рецидивирующего бронхита, развитие бронхоэктазов, аспирационные пневмонии, абсцессы легкого, клинические проявления бронхиальной астмы, внезапная смерть новорожденных);
· симптомы, связанные с заболеваниями сердца и средостения (кардиалгии, приступы сердцебиения, аритмии, развитие гипертензии, одышка). Боли в грудной клетке некоронарогенного происхождения (angina-like chest pain) в большинстве случаев связаны с патологией пищевода. При этом ретростернальная боль может иррадиировать в межлопаточную область, шею, нижнюю челюсть и левую половину грудной клетки. При дифференциальной диагностике генеза болей следует учитывать, что для эзофагеальных болей характерны связь с приёмом и физическими свойствами пищи, положением тела и купирование их приёмом щелочных минеральных вод и антацидов;
· симптомы со стороны ЛОР-органов (ларингит, ложный круп, сужение просвета гортани, фарингит, дисфония, новообразования гортани, рецидивирующий отит, хронический ринит, оталгии, язвы, гранулемы и полипы голосовых складок);
· орофарингеальные симптомы (воспаление носоглотки и подъязычной миндалины, эрозии эмали зубов, кариес, периодонтит, ощущение кома в горле).
Группа по согласованию (Монреаль, 2006) предлагает внепищеводные симптомы ГЭРБ подразделять на:
• достоверно связанные с ГЭРБ (рефлюкс-кашель, рефлюкс-ларингит, рефлюкс-астма и рефлюкс-кариес);
• вероятно связанные с ГЭРБ (фарингит, синусит, идиопатический легочный фиброз, рецидивирующий отит).
Осложнения.
Осложнениями ГЭРБ являются стриктуры пищевода, кровотечения из язв пищевода. Наиболее значимое осложнение ГЭРБ – пищевод Баретта, которое включает в себя появление тонкокишечного метаплазированного эпителия в слизистой оболочке пищевода. Пищевод Баретта – предраковое заболевание.
Быстро прогрессирующая дисфагия и потеря веса может указать на развитие аденокарциномы, однако эти симптомы возникают лишь на поздних стадиях заболевания, поэтому клиническая диагностика рака пищевода, как правило, запаздывает. Следовательно, основным путём профилактики и ранней диагностики рака пищевода является диагностика и лечение пищевода Баретта.
Пищеводные осложнения ГЭРБ включают пептические язвы, кровотечения из язв, стриктуры, пищевод Барретта и аденокарциному пищевода.
По данным различных авторов, пептические язвы наблюдаются у 2–7% больных ГЭРБ, у 15% из них язвы осложняются перфорацией и прободением, чаще всего – в средостение.
Эрозивный эзофагит отмечается у 50% больных, а стриктуры пищевода – у 10% больных ГЭРБ. Факторами риска развития эзофагита являются: длительность существования симптомов ГЭРБ более 1 года, наличие грыжи пищеводного отверстия диафрагмы, мужской пол, возраст старше 60 лет, злоупотребление алкоголем.
Пищевод Барретта формируется у 8–20% больных ГЭРБ. Считается, что важную роль в его развитии играет также и дуоденогастральный рефлюкс желчи и панкреатических протеаз, преимущественно трипсина. Нередко у больных ГЭРБ с пищеводом Барретта отмечается дисплазия эпителия (появление тонкокишечного метаплазированного эпителия в слизистой оболочке пищевода), что позволяет отнести пищевод Барретта к группе предраковых заболеваний пищевода. Частота развития аденокарциномы пищевода у таких пациентов может достигать 16–23%. На развитие аденокарциномы может указывать быстро прогрессирующая дисфагия и потеря веса, однако эти симптомы возникают лишь на поздних стадиях заболевания, поэтому клиническая диагностика рака пищевода, как правило, запаздывает. Следовательно, основным путём профилактики и ранней диагностики рака пищевода является диагностика и лечение пищевода Баретта. Факторами риска формирования пищевода Барретта являются: возраст 50 лет и более, мужской пол, принадлежность к белой расе, появление симптомов ГЭРБ в молодом возрасте и длительное их существование.
Диагностика.
Проблемы диагностики ГЭРБ обусловлены следующими обстоятельствами. Во-первых, наличие типичных симптомов не всегда совпадает с эндоскопическими проявлениями, что предопределило выделение эндоскопически негативной формы ГЭРБ, для подтверждения которой необходимо определение рН пищевода в течение суток. Во-вторых, существующие атипичные клинические проявления, скрывающиеся под маской кардиальной, бронхолегочной патологии, ЛОР-заболеваний, также нередко сочетаются с эндоскопически позитивной или негативной картиной. По наблюдениям некоторых исследователей, у 17% пациентов с эрозивным эзофагитом имеются экстрапищеводные проявления ГЭРБ. В-третьих, ГЭРБ посредством инициации висцеро-висцерального взаимодействия может быть триггером уже существующих заболеваний: бронхиальной астмы, хронического бронхита, ишемической болезни сердца, артериальной гипертензии.
Диагностика ГЭРБ строится в первую очередь на основании жалоб пациента, а инструментальные методы диагностики (эзофагоскопия, рентгенологическое исследование пищевода с барием, 24-часовая рН-метрия пищевода) являются дополнительными или подтверждающими диагноз. В диагностике атипичных форм ГЭРБ и подтверждении диагноза НЭРБ большое значение имеет пробное лечение ингибиторами протонной помпы (ИПП) или изомерами ингибиторов протонной помпы (иИПП).
Тест Бернштейна состоит из поочерёдного вливания сначала 60-80 мл 0,1 N раствора HCl со скоростью 6-8 мл/мин в дистальный отдел пищевода, затем такого же объёма физиологического раствора. Проба считается положительной, если 1) введение кислоты провоцирует появление симптомов, 2) симптомы исчезают или не рецидивируют при введении в пищевод физиологического раствора.
Эндоскопическая диагностика рефлюкс-эзофагита с нарушением целостности слизистой оболочки пищевода проводится согласно Лос-Анжелесской классификации 1994 г., при использовании которой в зависимости от объёма поражения слизистой оболочки выделяют 4 степени рефлюкс-эзофагита (см. таблицу 1).
Таблица 1
Основные критерии Лос-Анжелесской классификации рефлюкс-эзофагита 1994 г.
| Степень рефлюкс-эзофагита | Определение |
| А | Один или несколько дефектов слизистой оболочки пищевода длиной не более 5 мм, ни один из которых не распространяется более чем на 2 складки слизистой оболочки. |
| В | Один или несколько дефектов слизистой оболочки пищевода длиной более 5 мм, ни один из которых не распространяется более чем на 2 складки слизистой оболочки. |
| С | Дефекты слизистой оболочки пищевода, распространяющиеся на 2 складки слизистой оболочки или более, которые в совокупности занимают менее 75 % окружности пищевода. |
| D | Дефекты слизистой оболочки пищевода занимают как минимум 75% окружности пищевода. |
При эндоскопическом исследовании также может отмечаться пролапс желудочной слизистой в пищевод, истинное укорочение пищевод с расположением пищеводно-желудочного перехода существенно выше диафрагмы, заброс желудочного и/или дуоденального содержимого в пищевод.
Среди других эндоскопических классификаций рефлюкс-эзофагита целесообразно отметить классификацию Savary–Miller (1987г.), в которой сделана попытка детально отдифференцировать состояние слизистой оболочки пищевода при ГЭРБ, выделив в ней различные по интенсивности и протяженности диффузные патологические изменения слизистой оболочки пищевода и эрозивно-язвенные поражения. Согласно классификации Savary–Miller выделяют 4 степени тяжести рефлюкс-эзофагита (РЭ) (рис. 2).
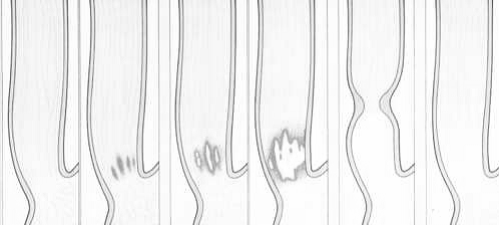
| |||||
| Норма | РЭ I ст. | РЭ II ст. | РЭ III ст. | РЭ IV ст. | Синдром Баррета |
Рис. 2. Классификация Savary–Miller.
РЭ I степени тяжести. Эндоскопически обнаруживается картина преимущественно катарального эзофагита, а единичные эрозии захватывают менее 10% поверхности слизистой оболочки дистального отдела пищевода.
РЭ II степени тяжести. Эрозии становятся сливными и захватывают уже до 50% поверхности слизистой оболочки дистального участка пищевода.
РЭ III степени тяжести. Отмечаются циркулярно расположенные сливные эрозии, занимающие практически всю поверхность слизистой оболочки пищевода.
РЭ IV степени тяжести. РЭ характеризуется образованием пептических язв и стриктур пищевода, а также развитием тонкокишечной метаплазии слизистой оболочки пищевода (синдром Баррета).
Во время эзофагоскопии можно провести забор для гистологического исследования слизистой оболочки пищевода с целью оценки микроскопических признаков эзофагита и, прежде всего наличия тонкокишечной метаплазии, дисплазии эпителия и аденокарциномы пищевода.
Схема 1
Алгоритм диагностики ГЭРБ в амбулаторных условиях 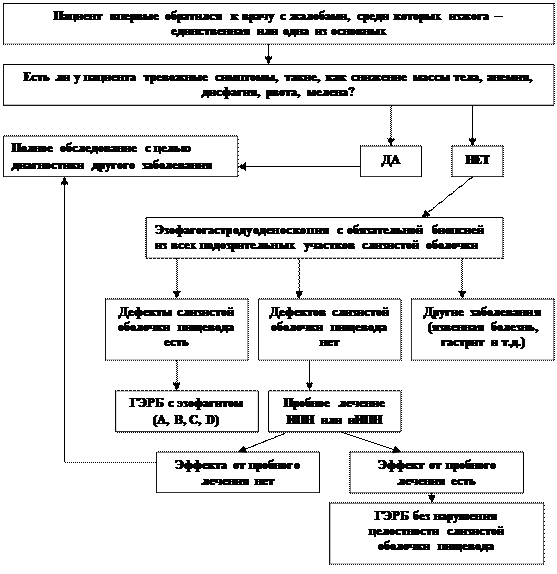
Рентгенологическая диагностика при ГЭРБ ограничена лишь визуализацией грыжи пищеводного отверстия диафрагмы и гастроэзофагеального рефлюкса при исследовании с бариевым контрастным веществом в условиях, максимально приближенных к физиологическим. Учитывая то обстоятельство, что и грыжа пищеводного отверстия диафрагмы, и гастроэзофагеальные рефлюксы существуют и в отсутствии ГЭРБ, их выявление не может являться критерием диагностики заболевания. Тем не менее, при наличии определённой картины они могут быть приняты как дополнительные факты в подтверждении диагноза ГЭРБ.
24-часовая рН-метрия пищевода используется для выявления патологического гастроэзофагеального рефлюкса при неэрозивной рефлюксной болезни (золотой стандарт диагностики) и при атипичном течении ГЭРБ, который может служить обоснованием для установления диагноза или назначения пробного лечения.
Омепразоловый тест может быть проведен в амбулаторных условиях. Его суть в том, что клиническая симптоматика гастроэзофагеальной рефлюксной болезни, значительно уменьшается в течение первых 3 – 5 дней ежедневного приема 40 мг омепразола. Считается, что если этого не происходит, вероятно, симптомы связаны с другим заболеванием. Значимость этого теста относительно высока, но его не следует переоценивать.
Обобщенно процесс диагностического поиска при подозрении на ГЭРБ в амбулаторных условиях можно представить в виде схемы 1.
Группа по согласованию (Монреаль, 2006) считает, что одним из ключевых факторов диагностики ГЭРБ является степень неудобства, которые симптомы ГЭРБ причиняют больному. Используя ориентированный на пациента подход, ГЭРБ может быть диагностирована в амбулаторных условиях на основании только клинической картины заболевания, без необходимости проведения дополнительных исследований.
Лечение
Лечение больных ГЭРБ схематически предполагает определенный комплекс основных мероприятий: изменение режима и характера питания; регламентация образа жизни; современная фармакотерапия (различные схемы); хирургическое лечение.
Диетические рекомендациипациентам, страдающим ГЭРБ, должны сводиться к следующим основным правилам:
· с целью уменьшения массы тела пища не должна быть слишком калорийной;
· необходимо исключить систематическое переедание, “перекусывание” в ночное время;
· целесообразен прием пищи малыми порциями;
· между блюдами оправдан 15–20-минутный интервал;
· после еды нельзя ложиться, лучше всего походить в течение 20–30 мин;
· последний прием пищи должен быть не менее чем за 3–4 ч до сна;
· после приема пищи целесообразны, по возможности, 30-минутные прогулки;
· следует исключить из рациона продукты, богатые жиром (цельное молоко, сливки, жирная рыба, гусь, утка, свинина, жирные говядина и баранина, торты, пирожные), напитки, содержащие кофеин (кофе, крепкий чай, кока-кола), шоколад, продукты, содержащие мяту перечную и перец (все они снижают тонус нижнего пищеводного сфинктера), цитрусовые, томаты, лук, чеснок, жареные блюда (эти продукты оказывают прямое раздражающее действие на слизистую оболочку пищевода);
· не употреблять пиво, любые газированные напитки, шампанское (они увеличивают внутрижелудочное давление, стимулируют кислотообразование в желудке);
· следует ограничить употребление сливочного масла, маргарина;
· рекомендуется 3–4-разовое питание с повышенным содержанием белка (белковая пища повышает тонус нижнего пищеводного сфинктера).
Приведенные диетические рекомендации у некоторых больных оказывают положительный эффект и повышают лечебную активность фармакотерапии.
Дата добавления: 2016-12-16; просмотров: 7451;











