Судебно-медицинское исследование трупов новорожденных
Судебно-медицинскому исследованию подлежат трупы не только взрослых людей, но и новорожденных младенцев, которые умерли вне лечебного учреждения, в случаях подозрений на насильственную смерть
Определенные анатомические и физиологические особенности организмов младенцев и характер вопросов, выдвигаемых следствием, определяют некоторые особенностисудебно-медицинской экспертизы (исследования) и техники вскрытия трупов новорожденных. Поэтому при наружном исследовании трупов плодов и новорожденных следует предусмотреть такие действия:
ü детально описать предметы, в которых был доставлен труп (имеют криминалистическое значение);
ü провести подробные антропометрические исследования (масса тела, длина тела, окружность головы, прямой размер головы, большой косой размер головы, малый косой размер головы, поперечный размер головы, ширина плечиков, расстояние между вертелами бедренных костей, расстояние между пупком и мечевидным отростком грудины, расстояние между пупком и лонным сочленением);
ü при описании кожи указать цвет, эластичность, степень развития подкожной жировой клетчатки, наличие участков мацерации, сыровидной смазки, пятен крови, мекония*;
ü отметить форму головы, наличие родовой опухоли (на ощупь), длину и густоту волос, наличие или отсутствие мигательной перепонки** (атрофируется на 8-м месяце внутриутробного развития), степень развития хрящей носа, ушных раковин (мягкие, плотные);
ü описывая пуповину, отметить ее внешний вид (влажная, сочная или подсохшая), консистенцию, цвет, наличие воспалительного демаркационного кольца в области основания, состояние свободного конца (если перевязан, указать чем, край пуповины ровный или неровный);
ü если с трупом доставлена плацента, определить ее форму, размеры, массу, состояние плодовой и материнской поверхностей, место прикрепления пуповины;
ü у мальчиков отметить, находятся ли оба яичка в мошонке, у девочек – прикрывают ли большие половые губы малые;
ü описать следы мекония вокруг заднепроходного отверстия;
ü отметить длину ногтевых пластинок на пальцах рук и ног (не достгают кончиков пальцев, достигают, выступают);
ü описать ядра окостенения (ядра Бекляра) в нижних эпифизах бедренных костей (ногу максимально сгибают в коленном суставе, под коленной чашечкой проводят дугообразный разрез и отсепаровывают кожный лоскут с чашечкой проксимально, обнажая дистальный эпифиз бедренной кости; на нем производят несколько поперечных разрезов, пока не появится ядро окостенения в виде плотного, буро-красного поля диаметром 0,5-0,7 см).
При внутреннем исследовании трупов плодов и новорожденных следует:
ü провести секционный разрез по серединной линии тела, рассекая нижнюю губу, подбородок, нижнюю челюсть; на 1,5-2 см не доходя до пупка, разрез раздваивается, образуя две ветви, доходящие до середины паховых складок; такой разрез позволяет исследовать полость рта, пупочные сосуды;
ü наложить лигатуры на пищевод и трахею, на вход и выход из желудка, на петли кишок для последующего проведения плавательных проб;
ü описать состояние овального отверстия и баталового протока;
ü после отсепаровки мягких тканей головы описать родовую опухоль, роднички, кости свода черепа;
ü 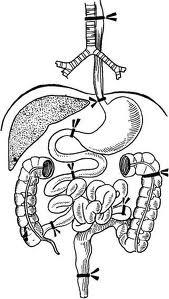
ü вместо обычного циркулярного распила костей черепа вырезают ножницами в костях свода черепа два симметричных окончатых отверстия так, чтобы вдоль стреловидного шва осталась неповрежденная костная полоска шириной 2-3 см;

ü описать состояние полушарий головного мозга, большого серповидного отростка твердой мозговой оболочки, намета мозжечка и венозных пазух (из-за студнеобразной консистенции головного мозга его целесообразно исследовать после предварительной фиксации в 10% р-ре формалина на протяжении 3-5 суток).
ü 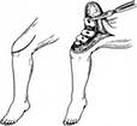
Обычно судебно-медицинское исследование трупа плода и новорожденного предполагает установление новорожденности, доношенности, зрелости, живорожденности, жизнеспособности и продолжительности жизни после родов.
В отечественной экспертной практике новорожденным считают ребенка, у которого имеются признаки, характерные для плода, свидетельствующие о том, что он прожил не более 1-2 суток.
Основным признаком новорожденности является пуповина, если она обладает такими свойствами:
ü имеет белый или желтовато-янтарный цвет;
ü цилиндрическая или слегка приплюснутая;
ü студневидная, сочная, влажная;
ü без признаков демаркационного кольца* или с его начальными признаками.
Другими важными признаками новорожденности, которые оцениваются в комплексе, являются:
ü первородная сыровидная смазка;
ü наличие плаценты;
ü наличие на теле помарок крови;
ü родовая опухоль;
ü меконий (первородный кал), заполняющий толстую кишку.
Доношенность означает время пребывания плода в организме матери на протяжении 10 акушерских месяцев (от зачатия до дня родов), который вычисляют со дня последней менструации со слов матери. Таким образом, судить о доношенности новорожденного при судебно-медицинском исследовании трупа новорожденного можно только предположительно, учитывая как косвенный признак степень зрелости плода.
Под зрелостью понимают степень развития новорожденного, позволяющая жить вне утробы матери при обычном уходе. К показателям зрелости относят:
ü длину тела 48-52 см;
ü массу тела 3-3,5 кг;
ü наличие точек окостенения в нижних эпифизах бедренных костей (ядер Бекляра) диаметром 5-7 мм;
ü рзмеры плаценты 17-20 см в диаметре, 2 см толщиной и массой 500 г;
ü развитый подкожно-жировой слой;
ü ногтевые пластинки на руках выходящие за кончики пальцев, а на ногах достигающие кончиков пальцев;
ü эластичные хрящи ушных раковин и носа;
ü сформированные половые органы;
ü пушковые волосы лануго* выражены только на задних поверхностях плечиков и в верхних отделах спинки;
ü место прикрепления пуповины расположено на середине расстояния между мечевидным отростком грудины и симфизом.
Одним из важнейших вопросов судебно-медицинской экспертизы новорожденного является установление, живым или мертвым родился ребенок – если судебно-медицинский эксперт констатирует мертворожденность, он тем самым исключает убийство ребенка.
Живорожденным считают ребенка, который совершил первый вдох. Признаками живорожденности являются:
ü выполненные подключичные ямки и межреберные промежутки;
ü грудная клетка, возвышающаяся на 1-2 см выше уровня живота;
ü появление трупной зелени не на животе, а в естественных складках и вокруг рта;
ü расположение купола диафрагмы на уровне VI межреберий;
ü объемные пушистые расправленные легкие с «мраморным» рисунком;
ü горизонтальное расположение желудка;
ü положительная легочная плавательная проба Галена-Рейгера-Шреера*;
ü положительная желудочно-кишечная плавательная проба Бреслау;
ü инволютивные гистологические признаки изменений родовой опухоли и пупочного кольца;
ü гистологические признаки дышавшего легкого (полностью расправленные четко ограниченные альвеолы, тонкие межальвеолярные перегородки, полностью расправленные бронхи и бронхиолы, уплощенный альвеолярный эпителий, расправленные натянутые эластические волокна, аргирофильные и гиалиновые мембраны в альвеолах).
Жизнеспособность – способность новорожденного ребенка существовать, вне организма матери, иногда при специальном уходе, создании особых условий. Нежизнеспособными считают недоношенных детей (до 7 месяцев внутриутробной жизни) или доношенных, но с наличием пороков развития или внутриутробных заболеваний, несовместимых с жизнью.
Продолжительность внутриутробной жизни определяют по формуле Гааза (или Гаазе). Согласно этой формуле, если длина тела не превышает 25 см, следует извлечь из нее квадратный корень, если длина тела плода превышает 25 см, показатель длины делят на 5; полученное число является показателем количества месяцев внутриутробной жизни.
Судебно-медицинская экспертиза трупов плодов и новорожденных предполагает использование инструментальных и лабораторных методов исследования, в частности гистологического. Гистологическое исследование легких позволяет дифференцировать дышавшие легкие живорожденных от не дышавших мертворожденных по ряду признаков: степени расправленности альвеол, бронхов, форме эпителия альвеол, толщине межальвеолярных перегородок, скрученности или расправленности эластических и аргирофильных волокон, отсутствию или наличию гиалиновых мембран – последние возникают у детей, которые прожили не менее 1-2 час. Исследование пупочных артерий также может указывать на живорожденность: в таких случаях они сокращены, имеют узкий просвет, неравномерный по толщине мышечный слой. Гистологические исследования тканей пупочного кольца и пуповины позволяют наблюдать морфологические феномены, свойственные живорожденным детям – имеют место клеточная динамика, свидетельствующая об инволюции родовой опухоли, в наличии реактивные изменения, предшествующие отторжению пуповины). Предложено рентгенологическое исследование – проба Диллона(Я. Г. Диллон, 1873-1951): качественная рентгенограмма позволяет выявить в желудке и кишках небольшие объемы воздуха, которые невозможно установить плавательными пробами. Проводят биохимические исследования – содержание альбуминов, α, β, γ-глобулинов в сыворотке крови живо- и мертворожденных детей разное, в частности о живорожденности свидетельствует содержание альбуминов свыше 30%, γ-глобулинов – не меньше 30%, альбуминно-глобулиновый индекс равен 0,4-0,7.
Причинами смерти плода и новорожденного до родов могут быть:
ü внутриутробная асфиксия плода (часто невыясненного генеза);
ü заболевания и патологические состояния организма матери (инфекционные заболевания, сифилис, болезни сердца, легких, печени, почек, эндокринные расстройства, гестозы беременных, слабая родовая деятельность;
ü патология развития плодного яйца и плаценты (низкое прикрепление, предлежание, преждевременное отслоение плаценты, длинная пуповина, перекручивание ее, образование истинных и ложных узлов, обвитие нею шеи плода, инфаркты плаценты);
ü патология развития плода (пороки развития, уродства, несовместимая с жизнью незрелость, ягодичное предлежание, неправильное вставление головки; перенашивание беременности);
ü отравление матери (наркотики, алкоголь, пищевые токсикоинфекции;
ü случайная или умышленная травма;
ü наличие резус-конфликта;
Причинами смерти плода и новорожденного во время родов могут быть:
ü атипичное прикрепление пуповины со сдавлением ее во время родов;
ü родовая травма головы;
ü стремительные роды с падением ребенка на твердую поверхность или в емкость с жидкостью;
ü повреждения при самопомощи;
Причины смерти плода и новорожденного после родов могут быть насильственными:
Ø механическая травма;
Ø механическая травма;
Ø термическая травма и т.п.
и ненасильственными:
Ø физиологическая смерть, обусловленная незрелостью, пороками развития, уродствами;
Ø родовая травма;
Ø асфиксия околоплодными водами;
Ø вторичный ателектаз легких;
Ø пупочное кровотечение;
Ø различные заболевания (гемолитическая болезнь, пупочный сепсис, бронхопневмония и др.).
В зависимости от условий, в которых происходит насильственная смерть новорожденного, она может быть убийством или несчастным случаем. Кроме того, УК Украины (ст. 117) предусматривает особый вид преступления – детоубийство:
Дата добавления: 2016-07-22; просмотров: 3417;











