Рабочая классификация АД
Возрастные периоды болезни:
- I возрастной период - младенческий (до 2-х лет);
- II возрастной период - детский (от 2-х лет до 13 лет);
- III возрастной период - подростковый и взрослый (от 13 лет и старше).
Стадии болезни:
- стадия обострения (фаза выраженных клинических проявлений, фаза умеренных клинических проявлений);
- стадия ремиссии (неполная и полная ремиссия).
Эпидемиология процесса: ограниченно-локализованный; распространенный; диффузный.
Степень тяжести процесса: легкое течение; средней тяжести; тяжелое течение
Исследования.Общий анализ крови и мочи, копрограмма, УЗИ паренхиматозных органов, кожные пробы, кал на яйца глист, определение общего IgE. По показаниям: анализ мочи по Нечипоренко, коагулограмма, определение АлАТ, АсАТ, глюкоза крови, при частых обострениях показано иммунологическое исследование и определение специфических IgE; ЭХОЭГ, ЭЭГ, УЗИ, рентгенография придаточных пазух и грудной клетки, постановка кожных проб (не ранее 3 лет при удовлетворительном состоянии кожи).
Специалисты: аллерголог (установление диагноза, проведение аллергообследования, подбор и коррекция терапии, обучение пациента), дерматолог (диагноз, дифдиагноз, подбор и коррекция местной терапии, обучение), диетолог (индивидуальное питание), гастроэнтеролог (диагностика и лечение гастропатологии), ЛОР (выявление и санация очагов инфекции), психоневролог (коррекция поведенческих нарушений), медицинский психолог (обучение технике релаксации, снятие стресса, модификация поведения).
Исследования амбулаторно, приказ МЗ РФ №268:общий анализ крови, консультация аллерголога.По показаниям: исследование кала на глисты и простейшие, определение общего и специфических IgE, тромбоциты крови, глюкоза крови, посев кала на флору, копрограмма, кожные пробы.
Анамнез, клиника.Клиническая картина АД зависит от возраста ребенка. У детей первого года жизни выделяют два типа течения заболевания.
Себорейный тип характеризуется наличием чешуек на волосистой части головы, которые появляются уже в первые недели жизни, либо протекает как дерматит в области кожных складок. В дальнейшем возможна трансформация в эритродермию.
Нумулярный тип возникает в возрасте 2-6 месяцев и характеризуется появлением пятнистых элементов с корочками; характерная локализация – щеки, ягодицы и/или конечности. Также часто трансформируется в эритродермию.
Дошкольный возраст: у 50% детей, страдающих детской экземой, кожные проявления нивелируются к 2 годам жизни. У оставшейся половины характерная локализация процесса – кожные складки.
Школьный возраст: характерная локализация – кожные складки. Отдельная форма АД в этом возрасте – ювенильный ладонно-подошвенный дерматоз, при котором кожный патологический процесс локализуется на ладонях и стопах. Для этой формы АД характерна сезонность: обострение симптомов в холодное время года и ремиссия в летние месяцы. При наличии дерматита стоп необходимо помнить, что дерматофитии у детей наблюдают очень редко. АД с локализацией в области ягодиц и внутренней поверхности бедер обычно появляется в возрасте 4-6 лет и сохраняется в подростковом возрасте.
Фазы атопического дерматита:
Острая фаза (зуд, эритематозные папулы и везикулы, на фоне кожной эритемы, часто сопровождающиеся значительными экскориациями и эрозиями, выделением серозного экссудата).
Подострая фаза (кожная эритема, экскориации, шелушение), в том числе - на фоне уплотнения (лихенификации) кожи.
Хроническая фаза (утолщенные бляшки, лихенификация, фиброзные папулы).
Диагноз.Диагностические критерии АД делят на основные и дополнительные.
Основные критерии: зуд, экзема (острая, подострая, хроническая): с типичными морфологическими элементами и локализацией, характерной для определенного возраста (лицо, шея и разгибательные поверхности у детей 1 года жизни и старшего возраста; сгибательные поверхности, пах и подмышечные области – для всех возрастных групп); с хроническим или рецидивирующим течением.
Дополнительные критерии: наличие дерматита (или дерматит в анамнезе) в области сгибательных поверхностей конечностей (локтевые и подколенные сгибы, передняя поверхность лодыжек); наличие у ближайших родственников бронхиальной астмы или поллиноза; распространенная сухость кожи; начало дерматита до 2-х летнего возраста.
Лабораторно-инструментальные методы исследования:
- определение содержания общего IgE в сыворотке крови (тест не является диагностическим);
- кожные тесты (PRIK-тест, скарификационные пробы, внутрикожные пробы) выявляют IgE-опосредованные аллергические реакции, их проводят при отсутствии острых проявлений АД у больного;
- элиминационную диету и провокационный тест с пищевыми аллергенами обычно выполняют для подтверждения диагноза пищевой аллергии особенно к злаковым и коровьему молоку;
- определение аллергеноспецифических IgE АТ в сыворотке крови (РАСТ, ИФА и др.) предпочтительно для пациентов с ихтиозом, принимающих антигистаминные препараты или антидепрессанты, с сомнительными результатами кожных тестов или при отсутствии корреляции клиники и результатов кожных тестов, с высоким риском развития анафилактических реакций на определенный аллерген при проведении кожного тестирования.
Для оценки тяжести клинических симптомов АД в настоящее время наиболее широко используют шкалы SCORAD (Scoring Atopic Dermatitis), EASY (Eczema Area and Severity Index), SASSAD (Six Area Six Sign Atopic Dermatitis Severity Score). В нашей стране широкое распространение получила шкала SCORAD (рис. 1.4), которая учитывает распространённость кожного процесса (А), интенсивность клинических проявлений (В) и субъективных симптомов (С).
A. Распространённость кожного процесса — площадь поражённой кожи, которую рассчитывают по правилу «девятки» (см. рис.1.4, в скобках указана площадь поверхности для детей до 2 лет). Для оценки также можно использовать правило «ладони» (площадь ладонной поверхности кисти принимают равной 1% всей поверхности кожи).
B. Для определения интенсивности клинических проявлений подсчитывают выраженность 6 признаков (эритема, отёк/папулы, корки/мокнутие, экскориации, лихенификация, сухость кожи). Каждый признак оценивают от 0 до 3 баллов (0 - отсутствует,1 - слабо выражен, 2 - выражен умеренно, 3 - выражен резко; дробные значения не допускаются). Оценку симптомов проводят на участке кожи, где они максимально выражены. Общая сумма баллов может быть от О (кожные поражения отсутствуют) до 18 (максимальная интенсивность всех 6 симптомов). Один и тот же участок поражённой кожи можно использовать для оценки выраженности любого количества симптомов.
C. Субъективные симптомы - зуд кожных покровов и нарушения сна - оценивают у детей старше 7 лет. Пациенту или его родителям предлагается указать точку в пределах 10-сантиметровой линейки, соответствующую, по их мнению, степени выраженности зуда и нарушений сна, усреднённую за последние 3 сут. Сумма баллов субъективных симптомов может колебаться от 0 до 20.
Общую оценку рассчитывают по формуле: А/5 + 7В/2 + С. Общая сумма баллов по шкале SCORAD может составлять от 0 (клинические проявления поражения кожи отсутствуют) до 103 (максимально выраженные проявления АД).
Рис. 1.4. Определение степени тяжести АД
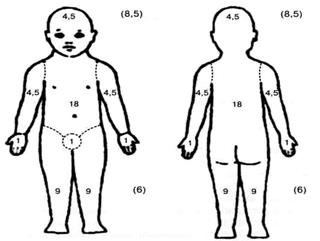
| А: Эпидемиология. | Укажите площадь поражения (%) |
| В: Интенсивность | Общий балл | |||||
| Критерий | Выраженность (балл) | 0 – отсутствует 1 – слабо 2 – умеренно 3 – сильно | ||||
| Эритема | ||||||
| Отёк/папула | ||||||
| Корки/мокнутие | ||||||
| Экскориации | ||||||
| Лихенификация | ||||||
| * - сухость кожи оценивается вне очагов островоспалительных изменений и участков лихенификаций | ||||||
| С: Субъективные симптомы |
| Зуд + нарушение сна = |
| А/5 + 7В/2 + С = Способ расчета |


Табл. 1.4. Оценка степени тяжести АД
| Легкое течение | Средне-тяжелое | Тяжелое течение |
| Ограниченные участки поражения кожи, слабая эритема или лихенизация, слабый зуд кожи, редкие обострения 1-2 раза в год | Распространенный характер поражения кожи с умеренной экссудацией, гиперемией и/или лихенизацией, умеренный зуд, более частые обострения 3-4 раза в год с короткими ремиссиями | Диффузный характер поражения кожи в выраженной экссудацией, гиперемией и/или лихенизацией, постоянным сильным зудом и практически непрерывное рецидивирующее течение |
В практической работе для постановки диагноза «АД», как правило, достаточно определения клинических параметров. Первым и обязательным клиническим параметром является зуд. Из остальных четырех параметров необходимо установить не менее трех. К ним относятся:
- характерная локализация поражения кожи;
- наличие у ближайших родственников атопического заболевания;
- распространенная сухость кожи;
- появление дерматита в возрасте до 2-х лет.
В расшифровке диагноза «АД» наибольшее практическое значение имеют две характеристики: фаза заболевания, тяжесть кожного поражения.
Степень тяжести АД можно также определить по продолжительности периодов обострения и ремиссии, выраженности зуда, распространенности кожного процесса, увеличению периферических лимфатических узлов (табл. 1.4).
Дифференциальный диагнозАД проводится с:иммунодефицитами, красным плоским лишаем, инфекциями и инвазиями, метаболическими заболеваниями, розовым лишаем Жильбера, вульгарным ихтиозом, неопластическими заболеваниями, дерматитами, многоформной экссудативной эритемой, экссудативно-катаральным диатезом (см. «Экссудативно-катаральный диатез»).
Лечение, задачи лечения: уменьшение выраженности симптомов болезни; обеспечение длительного контроля над заболеванием, путем предотвращения или снижения тяжести обострения; изменение естественного течения заболевания. Полное излечение пациента в некоторых случаях невозможно.
Схема лечения: Основные направления терапии АД:устранение причинных факторов, вызывающих обострение(диета,гипоаллергенный быт), лечебно-косметический уход за кожей; наружная противовоспалительная терапия, антигистаминные препараты.
Вспомогательное лечение: энтеросорбция, лечебный плазмаферез, фототерапия, цитостатики,антибиотики, витамины, иммуномодуляторы, пробиотики.
Показания к госпитализации: обострение АД, сопровождающееся нарушением общего состояния; распространенный кожный процесс, сопровождающийся вторичным инфицированием; рецидивирующие кожные инфекции; неэффективность стандартной противовоспалительной терапии; необходимость проведения аллергологического обследования.
Диета при АД должна исключать продукты, роль которых в развитии АД доказана. Для детей первого года жизни оптимальным питанием является грудное молоко. При его отсутствии при легких проявлениях АД используют адаптированные смеси с низкой степенью гидролиза (гипоаллергенные смеси – НаН гипоаллергенный, Хипп ГА, Хумана ГА и др.). При выраженных проявлениях АД показано назначение смесей на основе высокой степени гидролиза белка (Алфаре, Нутрилон Пепти ТСЦ, Нутрамиген и др.). Прикормы детям с АД рекомендует водить на 1 месяц позже, чем здоровым.
Наружная терапия АД включает в себя уход за кожей (увлажнение и смягчение) и использование лекарственных средств, наносящихся на кожу. Наружная терапия АДявляется обязательной частью лечения. Основными задачами наружной терапии при АД являются: а) купирование зуда и воспаления; б) повышение барьерной функции кожи, восстановление водно-липидного ее слоя; в) проведение адекватного ухода за кожей.
Уход за кожей должен осуществляться в зависимости от фазы АД:
1. Острая и подострая фазы с мокнутием кожи:
- показано применение влажно-высыхающих повязок, примочек, орошений термальной водой;
- пораженные участки кожи следует своевременно очищать от гноя, корок, чешуек;
- купание детей в эту фазу дерматита не противопоказано, если соблюдаются все правила купания;
- при невозможности купания, применяют очистку кожи специальными мицелловыми растворами (Далианж);
- использование кремов и мазей в этой фазе АД не показано, так как их применение может спровоцировать мокнутие.
2. Острая и подострая фазы без мокнутия кожи:
- ежедневное купание с последующим использованием кремов с ненасыщенной текстурой;
- из средств ухода за кожей предпочтение отдается орошениям термальной водой, использованию эмульсий предпочитаются специальное мыло, гель, мусс.
3. Хроническая фаза:
- основным является применение достаточного количества увлажняющих и главным образом смягчающих средств;
- обязательным является нанесение увлажняющих/смягчающих средств после купания (табл. 1.10);
- некоторым больным, имеющим выраженную сухость кожи, можно рекомендовать неоднократную ванну (душ) в течение дня для усиления гидратации кожи с последующим нанесением на нее увлажняющих/смягчающих средств.
Для наружной терапии АД применяют: топические глюкокортикоиды (ТГК), Элидел, традиционные лечебные средства (анилиновые красители, нафталан, деготь, ихтиол, АСД фракция III). В зависимости от остроты воспалительного процесса для лечения применяют: лосьоны, болтушки, кремы, гели, липогели, мази. Правила выбора лекарственных препаратов при АД представлены в табл. 1.5.
Табл. 1.5.Выбор лекарственной формы нестандартных наружных противовоспалительных препаратов
| Характер воспалительного процесса | Лекарственная форма |
| Острое воспаление с мокнутием | Примочки, аэрозоли, влажно-высыхающие повязки, лосьоны, растворы |
| Острое воспаление без мокнутия | Водные болтушки, кремы, липокремы, пасты, аэрозоли |
| Подострое воспаление | Кремы, липокремы, пасты |
| Хроническое воспаление, инфильтрация и лихенизация в очагах | Мази согревающие компрессы мази с кератолитическими средствами |
| Ремиссия, скрытое течение | Кремы с добавлением увлажняющих средств, липосомальные кремы, лосьоны |
В настоящее время для наружной терапии применяют или топические глюкокортикостероиды или нестероидные противовоспалительные препараты (табл. 1.6).
Табл. 1.6.Выбор препарата для наружной противовоспалительной терапии. Ступенчатая терапия АД (EAACI\AAAAI)
| Тяжелый АД, не поддающийся лечению | Системные иммуносупрессоры Топические ГКС Антигистаминные препараты 2-го поколения Фототерапия |
| Умеренные и выраженные симптомы АД | Системные антигистаминные препараты 2-го поколения тГКС средней и высокой активности При стабилизации – ингибиторы кальциневрина (2-я линия) (Элидел) |
| Легкие и умеренные симптомы АД | Системные антигистаминные препараты 2-го поколения тГКС средней и высокой активности При стабилизации – ингибиторы (1.я линия) кальциневрина (2-я линия) на чувствительные участки кожи (Элидел) |
| Только сухость кожи | Увлажняющие средства, элиминация триггеров |
Из ГКС наиболее часто применяют Элоком, Адвантан, Локоид. Указанные препараты выпускают в разных формах. Принципы назначения разных форм ГКС представлены в табл. 1.7.
Табл. 1.7. Принципы наружной терапии АД

Методика применения ТГКС
- наружные кортикостероиды назначают в период выраженного обострения АД;
- ограничить длительность такого лечения несколькими днями;
- не применять высокоактивные глюкокортикостероиды для лечения детей, особенно раннего возраста (табл. 1.8);
- на кожу лица и складок не наносить высокоактивные глюкокортикостероиды;
- наносить кортикостероидные препараты только на наиболее пораженные участки кожи;
- исключить длительное применение кортикостероидов.
Табл. 1.8. Классификация топических глюкокортикоидов по степени активности
| Класс (степень активности) | Наименование препарата |
| IV (очень сильные) | Клобетазол |
| III (сильные) | Флутиказон, Целестодерм В, Элоком, Адвантан, Локоид, Триамцинолон |
| II (средней силы) | Алкометазон |
| I (слабые) | Гидрокортизон, Преднизолон |
Табл.1.9.Минимальный разрешенный возраст применения наружных ГКС
| Препарат | С какого возраста можно применять | Частота использования (доза) |
| Адвантан | с 6-месячного | 1 раз в сутки |
| Афлодерм | с 6-месячного | 1 -3 раза в сутки |
| Локоид | с 6-месячного | 1-3 раза в сутки (обычно не более 30-60 г в неделю) |
| Элоком | с 6 месяцев | 1 раз в сутки |
Противопоказаниями к применению наружных кортикостероидов являются:
1. Туберкулезный или сифилитический процессы в области нанесения препарата;
2. Вирусные заболевания, в том числе простой герпес, ветряная оспа, опоясывающий лишай в области нанесения препарата;
3. Кожные реакции на вакцинацию в области нанесения препарата;
4. Наличие повышенной чувствительности к компонентам препарата.
Табл. 1.10. Средства дерматологической косметики для ухода за сухой и атопичной кожей(выборочно)
| Программа | Гигиена | Увлажнение | Питание | Противовоспалительное средство |
| Атодерм | Мусс и мыло Атодерм | Крем Атодерм РР; Крем Гидрабио | Крем Атодерм, крем Атодерм РР | Крем Атодерм РО Цинк |
| Локобейз | Локобейз Репеа Локобейз липокрем | Локобейз Репеа Локобейз липокрем | ||
| Лаборатория Урьяж | Мыло, гель Cu-Zn | Термальная вода Урьяж, крем Гидролипидик | Крем Эсмольянт, Эсмольянт Экстрем | Спрей, крем Cu-Zn; крем и гель Прурисед |
| Лаборатория Дюкре | Мыло, гель Реальба | Молочко Экзомега | Крем Экзомега | Лосьон Сителиум, крем Эпителиаль |
Системная терапия АД представлена антигистаминными препаратами, стабилизаторами тучных клеток.
Антигистаминная терапия – важный этап лечения АД. Антигистаминные препараты I поколения (димедрол, пипольфен, супрастин, тавегил и др.) из-за выраженных побочных явлений для лечения применяются все реже.
Табл. 1.11. Основные возрастные дозы антигистаминных препаратов
| Препарат | Доза | Путь введения, кратность |
| Аллергодил | Не назначают до 6 лет. Взрослым по 1т (2мг) | Внутрь на ночь |
| Гисманал | До 6 лет: 0,2 мг/кг. 6-12 лет: 5 мг в сутки | Внутрь 1 раз |
| Димедрол | До 1 года: 0,002-0,005, от 2 до 5 лет: 0,002-0,005 от 2 до 5 лет: 0,005 -0,0015, от 6 до 12 лет6 0,015-0,03 | Внутрь, в/в, в/м, п/к 1-3 раза |
| Кларитин | 2-12 лет 5 мг (1/2 таб. или 1ч.л) | Внутрь 1 раз |
| Супрастин | В зависимости от возраста по ¼-1/3-1/2 таблетки | Внутрь 2-3 раза, в/м, в/в |
| Кетотифен | В зависимости от возраста по 1/3-1/2-1 т или 0,05 мг/кг | Внутрь 2 раза |
| Пипольфен | 1-2 года, 0,0025г (суточная 0,0075- 0,01г), 3-4 года, разовая 0,005г (суточная 0,015г), 5-6 лет, разовая 0,0075-0,01г (Суточная 0,025- 0,03г), 7-9 лет, разовая 0,01г (суточная 0,03г), 10-14 лет, разовая 0,015(суточная 0,045г), Инъекции: 500мкг- 1мг/кг при в/м введении, при в/в- 1/3 дозы от в/м. | Внутрь 3-4 раза Парентерально: 3-5 раз. |
| Зиртек | 2-6 лет: 2,5 -5 мг (таблетки, капли) Старше 6 лет: 10 мг (таблетки, капли) | 1-2 раза |
| Перитол | 6 мес.- 2 года 400 мкг/кг/ сутки, 2-6 лет: 6мг/сутки, 6-14 лет: 12 мг сутки. | 3 раза |
| Лоратадин | Детям старше 2 лет. При массе более 30 кг – 10 мг. | 1 раз в сутки |
| Дезлоратадин | С 1 г до 5 лет по 1,25 мг; с 6 лет до 11 лет – 2.5 мг | 1 раз в сутки |
Предпочтение при лечении АД следует отдавать препаратам II поколения: Лоратадин, Дезлоратадин, Цетиризин, Фексофенадин.
Антибактериальная терапия
Местное применение антибактериальных препаратов разумно в очагах, колонизированных staphylococcus aureus. Системное применение антибиотиков может быть оправдано у пациентов с подтвержденной бактериальной инфекцией кожи на больших участках.
Комбинированная терапия: тридерм, фуцирокт, фуцидин Г.
Системная иммуномодулирующая терапия применяется в случаях тяжелого течения АД, рефрактерного к стандартной терапии местными средствами.
Системные глюкокортикоиды преднизолон (перорально) или триамцинолон (внутримышечно) можно назначатькороткими курсами для купирования тяжелых обострений АД.
ТечениеАД чаще всего волнообразное, рецидивирующее.
Исходы.У 60% детей с АД симптомы заболевания со временем полностью исчезают. У остальных детей проявления АД сохраняются и рецидивируют на протяжении всей жизни. АД может быть частью так называемого аллергического марша, когда последовательно после АД развивается бронхиальная астма, а затем поллиноз.
Прогноз при АДзависит от возраста детей. Считают, что дети, заболевшие АД на 1-м году жизни имеют лучший прогноз заболевания. С другой стороны, нередко при раннем развитии АД заболевание протекает тяжелее. Неблагоприятное влияние на прогноз оказывают другие сопутствующие заболевания (поллиноз, аллергический ринит).
Профилактика
Табл.1.12.Рекомендации по первичной профилактике пищевой аллергии у детей раннего возраста с высоким риском развития аллергии
| Стратегия профилактики | Метод или мероприятие |
| Идентификация ребенка высокого риска пренатально или в раннем постнатальном периоде | Установление наличия в семье атопии |
| Исследования | Повышенный уровень IgE в крови |
| Исключение воздействия пищевых аллергенов на ребенка | |
| В периоде беременности | Не рекомендуется |
| В грудном возрасте | Диета кормящей матери с исключением яиц, коровьего молока, орехов, дополнительным введением 1500 мг кальция в сутки |
| В питании ребенка | Грудное вскармливание желательно до 6-ти месяцев |
| Восполнять дефицит грудного молока гипоаллергенной гидролизованной смесью | |
| Прикорм вводить с 6-ти месячного возраста, начиная с наименее аллергенных продуктов | |
| Вводить 1 раз в неделю или в месяц, если ребенок переносит: С 9-12 месяцев (коровье молоко, с 1 года куриные яйца, с 3-х лет орехи, рыбу) | |
| Исключить воздействие неблагоприятных неспецифических факторов | Всем, кто контактирует с ребенком, не курить ни до его рождения, ни после |
| Устранить все возможные загрязнения воздуха | |
| Устранить риск вирусных инфекций (сохранять грудное вскармливание!) |
|
БРОНХИАЛЬНАЯ АСТМА (БА)– хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания в результате бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов. Бронхиальная обструкция (под влиянием лечения или спонтанно) обратима.
Нарушение бронхиальной проходимости проявляется одышкой, свистящими хрипами в легких, нередко слышимыми на расстоянии, кашлем, чувством стеснения в груди.
Факторы, влияющие на риск развития БА, можно разделить на факторы обуславливающие развитие заболевания (внутренние) и факторы, провоцирующие появление симптомов. Некоторые факторы относятся к обеим группам.
Эпидемиология.БА астма является весьма распространенным заболеванием и встречается с частотой 1,5-10%.
Факторы риска. Вероятность развития БА увеличивается, если в анамнезе имеется: атопический дерматит, аллергический риноконъюнктивит, отягощенный семейный анамнез по БА или другим аллергическим заболеваниям.
Классификация.Выделяют четыре степени тяжести БА: легкая интермиттирующая, легкая персистирующая, среднетяжелая персистирующая, тяжелая персистирующая.
По течению: период обострения, период ремиссии. Ремиссия может быть полной и неполной.
Тяжесть обострения: легкая, средней тяжести, тяжелая, крайней тяжести (астматический статус).
Этиология.Различают три основные группы причин, способствующих развитию БА: предрасполагающие (отягощенный аллергический анамнез, атопия, гиперреактивность бронхов); причинные (аллергены, вирусные инфекции, медикаменты); вызывающие обострение (триггеры): инфекции, неблагоприятные метеоусловия, табачный дым, стресс, физическая нагрузка.
Сенсибилизацию дыхательных путей вызывают различные аллергены: бытовые, эпидермальные, пищевые, грибковые, пыльцевые. В последние годы возрастает значение промышленных аллергенов.
Патогенез
Морфологической основой бронхиальной гиперреактивности при БА является аллергическое хроническое воспаление стенки дыхательных путей, характеризующееся наличием слизи в просвете бронхов, содержащей различные клеточные элементы, дисплазией и десквамацией эпителия, увеличением числа бокаловидных клеток, утолщением базальной мембраны, инфильтрацией собственной мембраны слизистой оболочки лимфоидными клетками и гранулоцитами с преобладанием эозинофилов в инфильтрате и секрете.
Основным иммунологическим маркером сенсибилизации является повышение уровня общего IgЕ в сыворотке крови больного и наличие специфических IgЕ антител к аллергенам. Существенная часть IgЕ фиксирована на тучных клетках и базофилах.
Тучная клетка занимает одно из ведущих мест в аллергической реакции. В результате активации тучной клетки комплексами антиген + антитело происходит высвобождение медиаторов аллергии (гистамин и др.), а также образование новых медиаторов (простагландины, лейкотриены и др.). Под действием этих медиаторов развивается немедленный ответ – острый бронхоспазм, отек слизистой бронхов, гиперсекреция бронхиальной слизи. Эти же медиаторы ответственны и за продолжительную активацию эозинофилов, нейтрофилов, тромбоцитов и Т-лимфоцитов, за формирование воспаления в тканях и развитие отсроченной реакции.
Снижение уровня кальция в межклеточной среде ведет к подавлению синтеза лейкотриенов.
При БА эозинофилы часто обнаруживаются в большом количестве в жидкости бронхоальвеолярного лаважа. При обострении заболевания выявляются признаки активации эозинофилов и повышенной секреции ими медиаторов (основной протеин, эозинофильный катионный протеин, эозинофильный нейротоксин, цитокины, хемокины и др.).
При БА выявляется вторичная недостаточность антиоксидантных ферментов, что может привести к увеличению уровня свободных радикалов, которые способны индуцировать секрецию хемокинов, что приводит к усилению инфильтративного компонента воспаления.
Имеет место выраженная корреляционная зависимость концентрации оксида азота в воздухе, выдыхаемом больными БА, не принимающими кортикостероидные препараты, и интенсивностью воспаления в дыхательных путях. Этот показатель высоко чувствителен для контроля за эффективностью базисной терапии.
Особенностью детской БА является наличие диссоциативных нарушений внутри нейро-иммуно-эндокринного комплекса. Частота интра- и перинатальной патологии у детей с БА достигает почти 80%. Тканевая гипоксия, возникающая при патологическом течении беременности и родов, приводит к нарушению синтеза ферментов, макроэргических соединений, нарушению энергетического обмена. Патологическое течение родов может приводить к поражению стволовых структур мозга, регулирующих функции респираторной системы, что способствует формированию бронхолегочной патологии.
Дисбаланс функционального состояния симпатического и парасимпатического отделов вегетативной нервной системы играет большую роль в патогенезе БА. Для многих больных характерно преобладание парасимпатического отдела вегетативной нервной системы и извращенные реакции на адреналин. На функциональное состояние эффекторных клеток бронхов и легких оказывают влияние аутоантитела против адренергических рецепторов.
Исследования.Общий анализ крови и мочи, кал на яйца глист, кожные пробы, показатели функции внешнего дыхания (пикфлоуметрия – после 6 лет, спирография - после 6 лет, пробы с бронхолитиками, проба с функциональной нагрузкой). Больные с БА должны быть обследованы на наличие аллергического ринита. По показаниям: определение общего и специфических IgЕ, иммунологическое обследование, рентгенография грудной клетки и придаточных пазух, ЭКГ, ЭХО-КГ, бронхоскопия (по особым показаниям), исследование мокроты.
Исследования амбулаторно, приказ МЗ РФ № 301:исследование неспровоцированных легочных объемов, консультация аллерголога.По показаниям: ЭКГ, консультация пульмонолога, КТ органов грудной клетки, бронхоскопия, определение уровня кислорода в крови, кожные пробы.
Анамнез, клиника.В анамнезе у детей с БА выявляются различные аллергические заболевания. В периоде обострения выявляется малопродуктивный кашель, экспираторная одышка, вздутие грудной
 |
Рис.1.5.Схема патогенеза БА
клетки, коробочный оттенок перкуторного звука, рассеянные сухие хрипы, иногда вынужденное положение ребенка. Симптомы БА могут усиливаться ночью. Эквивалентами приступа БА может быть спастический ночной кашель.
У детей раннего возраста описывают следующие особенности БА:внутриутробная сенсибилизация плода; сенсибилизация пищевыми аллергенами у детей первого года жизни; сенсибилизация пыльцевыми аллергенами у детей 3-4 лет; наличие фоновой патологии (ПЭП, атопический дерматит, острые аллергические реакции, повторные ОРИ, рецидивирующий обструктивный бронхит).
Диагноз
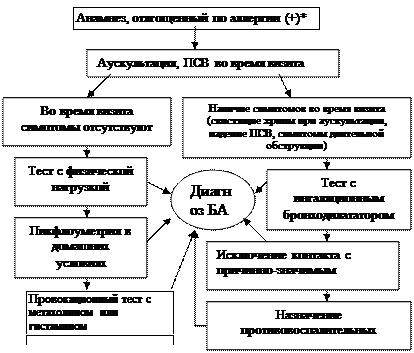
Рис. 1.6. Алгоритм диагностики бронхиальной астмы (Enidence Based Medicine – согласно медицине, основанной на доказательствах)
* - аллергодиагностика обязательна для всех пациентов с подозрением на бронхиальную астму
Наличие типичного приступа - достаточное основание для диагностики БА. При отсутствии приступов значение играет выявление в анамнезе повторных эпизодов затрудненного свистящего дыхания, признаков обструкции бронхов, ночного кашля, положительного аллергологического анамнеза.
Диагностика БА у детей младшего возраста основывается в первую очередь на клинических признаках, оценке симптомов и данных физикального обследования. О высокой вероятности диагноза БА говорят: частые эпизоды свистящих хрипов (больше 1 в месяц), кашель или хрипы, вызванные физической нагрузкой, кашель по ночам в отсутствие ОРИ, отсутствие сезонных изменений хрипов, а так же сохранение симптомов в возрасте старше 3 лет.
Для подтверждения диагноза БА у детей в возрасте до 5 лет используют пробное лечение бронхолитиками короткого действия и ингаляционными стероидами. Улучшение на фоне этой терапии и ухудшение после ее прекращения говорит в пользу диагноза БА.
Степени тяжести БА диагностируют на основании следующих признаков.
Ступень 1: интермиттирующая бронхиальная астма:короткие обострения; симптомы реже 1 раза в неделю; ночные симптомы не чаще 2 раз в месяц; ОФВ1 или ПСВ>80% от должных значений; вариабельность показателей ПСВ или ОФВ1 < 20%.
Ступень 2: легкая персистирующая бронхиальная астма:симптомы чаще 1 раза в неделю, но реже 1 раза в день; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 2 раз в месяц; ОФВ1 или ПСВ > 80% от должных значений; вариабельность показателей ПСВ или ОФВ1 = 20-30%.
Ступень 3: персистирующая бронхиальная астма средней степени тяжести:ежедневные симптомы; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 1 раза в неделю; ежедневный прием ингаляционных β2-агонистов короткого действия; ОФВ1 или ПСВ от 60 до 80% от должных значений; вариабельность показателей ПСВ или ОФВ1>30%.
Ступень 4: тяжелая персистирующая бронхиальная астма:ежедневные симптомы; частые обострения; частые ночные симптомы; ограничение физической активности; ОФВ1 или ПСВ<60% от должных значений; вариабельность показателей ПСВ или ОФВ1>30%.
Тяжесть обострения БА диагностируется на основании: учащения дыхания, участия вспомогательной мускулатуры, интенсивности свистящего дыхания, выраженности вздутия грудной клетки, ЧСС, вынужденности положения, изменения поведения, степени ограничения физической активности, объема терапии (препараты и способы их введения).
Табл. 1.13.Критерии тяжести приступа бронхиальной астмы
| Признаки | Легкий | Средне-тяжелый | Тяжелый | Астматическое состояние |
| Физическая активность | Сохранена | Ограничена | Резко снижена, положение вынужденное | Резко снижена или отсутствует |
| Разговорная речь | Сохранена | Ограничена, произносит отдельные фразы | Затруднена | Отсутствует |
| Сфера сознания | Не изменена, иногда возбуждение | Возбуждение | Возбуждение, испуг «дыхательная паника» | Спутанность сознания, коматозное состояние |
| Частота дыхания | Нормальная или дыхание учащенное до 30% нормы | Выраженная экспираторная одышка. Более 30-50% от нормы | Резко выраженная экспираторная одышка более 50% от нормы | Тахипноэ или брадипноэ |
| Участие вспомогательной мускулатуры | Нерезко выражено | Выражено | Резко выражено | Парадоксальное торакоабдоминальное дыхание |
| Частота пульса | Увеличена | Увеличена | Резко увеличена | Брадикардия |
| Дыхание при аускультации | Свистящие хрипы, обычно в конце выдоха | Выраженное свистящее на вдохе и выдохе или мозаичное проведение дыхания | Резко выраженное свистящее или ослабление проведения дыхания | «Немое легкое», отсутствие дыхательных шумов |
| ПСВ (%) от нормы |
Дата добавления: 2016-07-18; просмотров: 1937;











