Глава III. Заболевания органов дыхания
БРОНХИТЫ
Бронхит (Б) – острое воспаление слизистой оболочки бронхов, вызываемое различными инфекционными, реже физическими или химическими факторами.
Эпидемиология.Б являются одними из самых частых проявлений ОРИ. Частота острого Б составляет 200-400 на 1000 детского населения. Обструктивные формы Б встречаются у 20-30% от всех детей, болеющих Б.
Этиология. Б чаще всего вызываются вирусами - рино-, РС, короновирусами, парагриппа и метапневмовирусами. У старших детей возможна микоплазменная этиология заболевания, а у детей первых месяцев жизни – хламидийная. Часто выделение бактерий в мокроте не дает оснований говорить о бактериальной этиологии Б, т.к. речь идет о неинвазивном размножении флоры без характерных для микробного воспаления признаков. В этих случаях применение антибиотиков не влияет на течение Б.
Бактериальные Б развиваются у детей с нарушениями очищения бронхов (инородное тело, стеноз гортани, интубация, трахеостома, привычная аспирация пищи, муковисцидоз). Бактериальная этиология Б встречается у 10-15% детей и представлена пневмококками, стафилококками, гемофильной палочкой.
Роль загрязнения воздуха (промышленные газы, пассивное курение, печи, дровяные и газовые плиты) связана с развитием гиперреактивности бронхов, особенно у детей первых 6 лет жизни; заболеваемость Б - наиболее чуткий индикатор загрязнения воздуха.
Патогенез.Развитию Б предшествуетвоздействие на организм предрасполагающих факторов (охлаждение или перегревание, загрязненный воздух, пассивное курение, снижение иммунитета, очаги хронической инфекции и др.). Инфекция (чаще вирусы) попадают в организм воздушно-капельным путем. Размножение вирусов происходит в клетках дыхательной системы. При различной этиологии Б в патогенезе имеются особенности, связанные с этиологией заболевания. В развитии воспалительного процесса в стенке бронхов принимают участие интерлейкины, простагландины, клеточные медиаторы, нервная система, Основными проявлениями воспаления бронхов, являются отек, гиперемия слизистой, повышенная выработка слизи, нарушение мукоцилиарного клиренса.
Классификация:острый (простой) Б, обструктивный Б, бронхиолит, рецидивирующий (обструктивный, необструктивный) Б.
Исследования.По показаниям: общий анализ крови и мочи, серологическое исследование, посев с миндалин на микрофлору, посев на дифтерию, рентгенологическое исследование грудной клетки, иммунофлюоресцентное исследование слизи носоглотки на антигены вирусов, ЭКГ, ЭХОЭГ.
Исследования амбулаторно,приказ МЗ РФ № 259: анализ крови (тройка). По показаниям: рентгенография легких, общий анализ крови.
Анамнез, клиника
Острый Б.В анамнезе контакты с больными ОРИ. Клинические проявления простого Б складываются из: 1) клиники респираторного синдрома (гиперемия зева, кашель, насморк, конъюнктивит и др.). Особенности респираторного синдрома зависят от этиологии заболевания (вирусы гриппа, аденовирусы, микоплазма и т.д.).
2) Бронхолегочной синдром характеризуется: чаще нормальным перкуторным звуком над легкими, жестким дыханием, рассеянными разнокалиберными (средне- и крупнопузырчатые) влажными и сухими хрипами. Количество хрипов изменяется при кашле. Отсутствует локальность изменения аускультативных и перкуторных данных. Кашель – обязательный признак Б. Вначале заболевания он сухой, затем становится влажным. Мокрота серозно-слизистая. Одышки практически не бывает.
3) Интоксикационный синдром: капризность, снижение эмоционального тонуса, легкая бледность кожи, ухудшение аппетита.
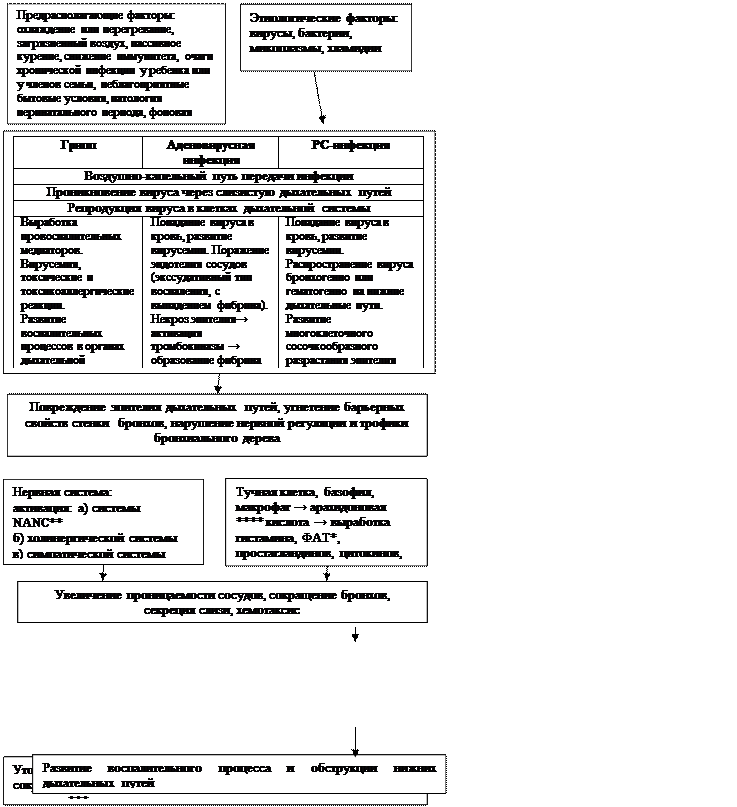
|
Рис. 1.7.Схема патогенеза бронхитов
* ФАТ - Фактор активации тромбоцитов (усиливает выработку слизи, вызывает спазм мускулатуры бронхов);
** - NANC – неадренергически-нехолинэнергическая система;
***- мукоцилиарный клиренс – способность бронхиального деревак самоочищению (реснитчатый эскалатор);
**** - арахидоновая кислота синтезируется из мембранных фосфолипидов. Ее метаболитами являются простагландины, лейкотриены.
Диагноз простого Б чаще всего клинический. Дополнительные методы исследования необходимы для проведения дифференциального диагноза в первую очередь с пневмонией.
Лабораторные исследования
Рентгенологические данные: усиление легочного рисунка, отсутствие теней очаговой инфильтрации, малоструктурность корней легкого.
Гемограмма. Изменения в крови отражают этиологию заболевания. При вирусном процессе вначале Б отмечается незначительный лейкоцитоз, затем – лейкопения, лимфоцитоз, моноцитоз. СОЭ обычно ускорено незначительно (15-19 мм/ч).
Исходы при остром Б – выздоровление через 10-14 дней. Осложнения развиваются редко.
Обструктивный Б – острый бронхит, протекающий с синдромом диффузной бронхиальной обструкции.Обструктивный бронхит встречается преимущественно у детей первых 4-х лет жизни.
Респираторный синдром (смотри «острый Б»).
Бронхолегочной и бронхообструктивный синдромы: жесткое дыхание без локальных изменений, удлинение выдоха, свистящее дыхание (хрипы, слышные на расстоянии), разнообразные сухие хрипы преимущественно на выдохе, разнокалиберные рассеянные влажные хрипы. Изменение аускультативной картины после кашля.
При обструктивном Б обязательным является наличие бронхообструктивного синдрома, степень выраженности которого различна (табл. 1.17). Степень дыхательной недостаточности чаще всего выражена в меньшей степени, чем степень бронхообструктивного синдрома.
Табл.1. 17. Шкала оценки тяжести обструктивного синдрома
| Баллы | Частота дыхания | Свистящие хрипы | Степень выраженности эмфиземы | Участие вспомогательной мускулатуры |
| Соответствует возрастной норме | Нет | нет | Нет | |
| 1-2 мес. < 50 2-12 мес. < 40 1-5 лет < 30 6-8 лет < 25 | Терминальные на выдохе (асультативно) | Грудная клетка визуально не вздута, локальный коробочный перкуторный звук | + | |
| 1-2 мес. 50-60 2-12 мес. 40-50 1-5 лет 30-40 6-8 лет 25-30 | На выдохе и на вдохе | Грудная клетка визуально умеренно вздута, коробочный перкуторный звук над всей поверхностью умеренный | ++ | |
| 1-2 мес. < 60 2-12 мес. < 60 1-5 лет < 40 6-8 лет < 30 | Слышны на расстоянии | Грудная клетка визуально резко вздута, выраженный коробочный перкуторный звук | +++ |
Примечание: бронхообструктивный синдром отсутствует - 0-1 балл; бронхиальная обструкция Ι степени - 2-4 балла; бронхиальная обструкция ΙΙ степени - 5-8 баллов; бронхиальная обструкция ΙΙΙ степени: 9-12 баллов.
Интоксикационный синдром (смотри «острый Б»).
Диагноз обструктивного Б клинический. Дополнительные методы исследования необходимы для проведения дифференциального диагноза в первую очередь с пневмонией.
Лабораторные исследования
Рентгенологические данные: вздутие легких (эмфизема), инфильтрация корней легких.
Гемограмма – смотри «острый Б».
Исход при обструктивном Б чаще благоприятный. Выздоровление наступает обычно через 10-14 дней. В некоторых случаях заболевание может принять затяжной или рецидивирующий характер. Возможна трансформация в бронхиальную астму. В редких случаях при тяжелом течении наблюдается неблагоприятный исход.
Бронхиолит –воспалительное заболевание нижних дыхательных путей с преимущественным поражением мелких бронхов и бронхиол.
Бронхиолитом болеют в основном дети первых месяцев жизни. Этиология – РС-вирусы, вирусы парагриппа и др.
Клиника бронхиолита складывается из: респираторного, интоксикационного бронхообструктивного синдромов. Главными особенностями заболевания являются: одышка (часто выраженная) экспираторного характера (чаще), субфебрильная температура, обилие влажных мелкопузырчатых хрипов над всей поверхностью легких, вздутие легких.
Диагнозбронхиолита клинико-рентгенологический.
Лабораторные исследования
Рентгенологические данные: вздутие легких, усиление бронхолегочного рисунка, мелкие ателектазы, мелкие очаговые инфильтративные тени.
Гемограмма – смотри «острый Б».
Исходпри бронхиолите зависит от степени тяжести заболевания При тяжелом варианте бронхиолита возможен неблагоприятный исход. Осложнения (пневмония, пневмоторакс) развиваются редко.
Рецидивирующий бронхит –бронхит, который повторяется не реже 2-3 раз в год при длительности заболевания не менее 1-2 лет.
Патогенез. В основе патогенеза лежит повышенная чувствительность бронхиального дерева к вирусной инфекции, аллергическая предрасположенность, дисплазия соединительной ткани (пролапс митрального клапана, разболтанность суставов, повышенная эластичность кожи), морфо-функциональная незрелость стенки бронхов.
Анамнеза, клиника. Обострение необструктивного рецидивирующего бронхита (РНОБ) протекает как острый бронхит с признаками ОРИ. Вне рецидивов клинические проявления отсутствуют.
Болеют дети 1-5 года жизни. Причина обострений – ОРИ.
Обострение рецидивирующего обструктивного бронхита (РОБ) протекает как обструктивный бронхит. Особенности: более длительное течение рецидива бронхита. Часть случаев РОБ трансформируется в бронхиальную астму. Фактором риска такой трансформации являются: высокий уровень в крови IgE, положительные кожные пробы, атопия в анамнезе, три и более эпизодов обструктивного синдрома.
Диагноз. Анамнестические критерии: заболевание в большинстве случаев развивается после (или во время) ОРИ.
Клинические признаки: респираторный синдром (гиперемия слизистой зева, ринит), кашель в начале заболевания сухой, постепенно становится влажным, мокрота отделяется легко, имеет слизистый, реже - слизисто-гнойный характер (при бактериальном характере воспалительного процесса).
Синдром дыхательной недостаточности отсутствует или выражен умеренно на высоте патологического процесса.
Бронхолегочный синдром: неизмененный перкуторный звук либо коробочный оттенок; жесткое дыхание, сухие, крупно- и среднепузырчатые влажные хрипы, выслушиваемые с обеих сторон на вдохе, количество которых изменяется при кашле, иногда выслушиваются единичные мелкопузырчатые влажные хрипы. Симптомы интоксикации в виде снижения эмоционального тонуса (капризность, негативные реакции), легкой бледности кожи. Температура может быть нормальной или субфебрильной. Длительность лихорадки не превышает 2-3 дней, но при микоплазменной и аденовирусной инфекции лихорадка может сохраняться до 8-10 дней.
У детей старше 5 лет диагноз РОБ не применяется. В последние годы отношение к диагнозу РОБ становится все более негативным[1].
Дифференциальный диагноз проводят с бронхиальной астмой, муковисцидозом, эзофагогастральным рефлюксом, длительно стоящим инородным телом. Главный отличительный признак бронхиальной астмы – наличие приступообразного появления бронхообструкции.
Табл. 1.18.Клинические критерии дифференциальной диагностики бронхиальной астмы и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом на фоне
ОРВИ(Национальная программа «Бронхиальная астма у детей, 2006)
| Признаки | Бронхиальная астма | Обструктивный бронхит |
| Возраст | Старше 1,5 года | Младше 1 года |
| Проявления бронхообструктивного синдрома | В 1-е сутки ОРВИ | На 3-й день ОРВИ и позднее |
| Ранее бронхообструктивный синдром отмечался | 2 и более раз | Не отмечался или был однократно |
| Наследственная отягощенность аллергическими заболеваниями, в том числе наличие бронхиальной астмы по материнской линии | Имеется | Нет |
| Наличие в анамнезе аллергических реакций на пищевые продукты, медикаменты, профилактические прививки | Отмечено | Нет |
| Избыточная бытовая антигенная нагрузка, наличие сырости, плесени в жилом помещении | Имеется | нет |
Табл. 1.19.Дифференциальный диагноз бронхитов(Баранов А.А. с соавт., 1997)
| Симптомы | Простой бронхит | Обструктивный бронхит | Бронхиолит | Бронхопневмония | ||
| Температура тела | Чаще субфебрильная, может быть нормальной | Чаще субфебрильная, может быть нормальной; фебрильная при микоплазменной и аденовирусной инфекции | Фебрильная или субфебрильная, сохраняется длительно | |||
| Интоксикация | Отсутствует или слабо выражена | Выражена больше, чем при простом бронхите, кратковременная | Выражена значительно, нарастает в динамике болезни, при осложнениях может развиться токсикоз | |||
| Кашель | Сухой, затем продуктивный с отхождением слизистой мокроты | Кашель сухой, мокрота отделяется плохо, вязкого характера | Кашель малопродуктивный, упорный приступообразный, нередко имеет спастический «обертон» | Динамика от сухого до влажного кашля, глубокие кашлевые толчки со слизистой или слизисто-гнойной мокротой | ||
| Одышка | Отсутствует | Экспираторная с участием вспомогательной мускулатуры | ДН смешанного типа разной степени | |||
| Форма грудной клетки | Не изменена | Вздутие грудной клетки | Может не изменяться | |||
| Данные перкуссии | Нормальный перкуторный звук, редко с коробочным оттенком | Коробочный перкуторный звук разной степени выраженности | Коробочный перкуторный звук разной степени выраженности | Укорочение перкуторного звука соответствует очагу поражения, коробочный оттенок над другими участками. | ||
| Данные аускультации | Жесткое дыхание. Диффузные средне – и крупнопузырчатые хрипы, сухие хрипы. При кашле – хрипы изменяются. Быстрая положительная динамика | Дыхание с удлиненным выдохом, жесткое, сухие свистящие хрипы, реже – разнокалиберные влажные хрипы. Изменчивость хрипов при кашле. Быстрая положительная динамика | Дыхание с удлиненным выдохом. Обилие мелкопузырчатых и крепитирующих хрипов над всей поверхностью легких. | Ослабленное, жесткое, бронхиальное дыхание. Часто локальные его изменения! Мелкопузырчатые хрипы на ограниченном участке. Длительность (5-6 дней) сохранения изменений | ||
| Показатели периферической крови | Лейкопения, лимфоцитоз; нормальная или слегка ускоренная (15-19 мм/ч) СОЭ | Лейкопения, лимфоцитоз; нормальная или слегка ускоренная (15-19 мм/ч) СОЭ | Лейкопения, лимфоцитоз; нормальная или слегка ускоренная (15 -19 мм/ч) СОЭ | Нейтрофильный лейкоцитоз со сдвигом влево, увеличение СОЭ более 20 мм/ч. Нередко анемия. Изменения зависят от этиологии пневмонии | ||
| Рентгенологические данные | Усиление бронхососудистого рисунка за счет периваскулярной и перибронхиальной инфильтрации, расширение корней легких | Вздутие легких, усиление бронхососудистого рисунка | Вздутие легких, усиление бронхососудистого и легочного рисунка. Мелкие ателектазы, мелкие тени инфильтрации | Инфильтрация паренхимы очагового, сегментарного, очагово-сливного, долевого характера | ||
Лабораторные исследования
Рентгенограмма легких выявляет усиленный легочный рисунок при отсутствии очаговых тканей, малоструктурность корней легких; эмфизематозные изменения (при РОБ).
Анализ крови: нормальное или незначительное увеличение содержания лейкоцитов, может быть лейкопения, лимфоцитоз, моноцитоз, СОЭ не изменена у большинства больных.
Исходы. У детей без положительного индивидуального и семейного аллергологического анамнеза рецидивы Б постепенно могут исчезнуть. При наличии положительного аллергологического анамнеза у 50% детей возможно развитие бронхиальной астмы.
Лечение. Задачи лечения:воздействие на этиологические причины заболевания (вирусы, бактерии, микоплазмы); купирование проявлений Б (кашель, лихорадка, интоксикация и др.).
Схема лечения. Обязательными при лечении Б являются: обильное питье (около 100 мл/кг в сутки), массаж с дренажом грудной клетки.
Вспомогательная терапия: этиологическая (противовирусная - при среднетяжелых и тяжелых проявлениях ОРИ, антибактериальная терапия), и симптоматическое лечение.
Показания для госпитализации: затянувшееся течение Б, наличие серьезной фоновой патологии, выраженность бронхообструктивного синдрома, выраженность дыхательной недостаточности (для бронхиолита), по социальным причинам.
Показания для назначения антибиотиков при Б: 1) гипертермия более 3-х дней, 2) наличие клинической картины бронхиолита и пневмонии, 3) ранний возраст больного (особенно дети первого года жизни), 4) наличие выраженных симптомов интоксикации, 5) затянувшееся течение заболевания, 6) подозрение на микоплазменную или хламидийную этиологию Б.
Препаратами первого ряда при Б являются: амоксициллин, амоксициллин/клавуланат (например, Амоксиклав, Уназин), азитромицин (Сумамед), кларитромицин (Клацид, Клеримед, Фромилид). Фузафунгин (аэрозоль «Биопарокс»), кроме антибактериального действия уменьшает экссудацию и улучшает мукоцилиарный клиренс.
Основой симптоматической терапии является назначение отхаркивающих и муколитических препаратов в зависимости от характера кашля и мокроты. В качестве противовоспалительной терапии применяют фенспирид (Эреспал). При выраженной лихорадке показаны жаропонижающие средства.
Лечение лихорадки
При наличии «бледной гипертермии» больному назначают парацетамол в разовой дозе 10-15 мг/кг или ибупрофен в разовой дозе 5-10 мг/кг.
Табл. 1.20. Критерии назначения жаропонижающих средств при лихорадке
| Группы детей | Благоприятный тип лихорадки, «розовая лихорадка» | Неблагоприятный тип лихорадки, «бледная» лихорадка |
| Здоровые дети в возрасте старше 2 мес. | Выше 39,0-39,5 оС | Выше 38,0 оС |
| Дети из группы риска* | Выше 38,0-28,5 оС | Выше 37,5 оС |
* В группу риска по развитию осложнений включают: детей в возрасте до 2-х месяцев при наличии температуры выше 38 оС, с фебрильными судорогами в анамнезе, с хронической патологией органов кровообращения, с наследственными метаболическими заболеваниями.
Табл. 1.21.Муколитическая терапия при бронхитах
| Препарат | Показания к применению | Противопоказания и ограничения к применению | |
| Препараты центрального действия | |||
| Бронхолитин, кодеин, кодипронт, дионин, глауцин гидрохлорид, бутамират (Синекод), тусупрекс, Пансиверин (Седотуссин) | Сухой навязчивый кашель, сопровождающийся болевым синдромом (плеврит, коклюш) | Продуктивный кашель, ранний возраст, продуктивный кашель у детей с заболеваниями ЦНС, отек легких, инородные тела, аспирация | |
| Увлажняющие | |||
| Ингаляции хлорида или бензоната натрия, соды, хлорида аммония, эвкалипта, бальзама Эвкабала, водного пара | Непродуктивный кашель | Сухой плеврит, инородные тела дыхательных путей, аспирация жидкостей, отек легких | |
| Обволакивающие | |||
| Экстракты эвкалипта, акации, лакрицы, дикой вишни, липы, глицерин, мед | Непродуктивный кашель при заболеваниях дыхательных путей | Нет | |
| Местноанастезирующие | |||
| Бензокаин, циклаин, Татракаин | проведение медицинских манипуляций на дыхательных путях | Все другие ситуации | |
| Отхаркивающие[2] | |||
| Бронхикум эликсир, Бронхоцин, Гексапневмин, Геделикс, Глицерам, Грудной сбор (№1 - №3), Грудной эликсир, Доктор Мом, Колдрекс, Мукалтин, Пектуссин, Термопсис, Туссин | Заболевания дыхательных путей у детей старше 3 лет. Кашель, ассоциированный с бронхоспазмом | Продуктивный кашель, ранний возраст ребенка, высокий риск развития аспирации, бронхорея любой этиологии, отек легких | |
| Муколитики | |||
| Ацетилцистеин, карбоцистеин, бромгексин, карбоцистеина лизиновая соль (Флуифорт), амброксол (Лазолван), дорназе, Месна, | Кашель, обусловленный трудностью отхождения густой и вязкой мокроты | В зависимости от препарата | |
| Противовоспалительные | |||
| Фенспирид (Эреспал) | ОРЗ, бронхиты, | Все другие ситуации | |
| Комбинированные препараты | |||
| Бронхолитин, стоптусин, синекод, лорейн, солутан | ОРЗ, бронхиты, иногда бронхоспазм | Непродуктивный кашель | |
При отсутствии эффекта от применения парацетамола (ибупрофена) применяют литические смеси, включающие: дипразин (пипольфен) 2,5% раствор в дозе 0,15-0,3 мг/кг внутривенно или внутримышечно, дроперидол 0,25% раствор в дозе 0,05-0,15 мг/кг массы, анальгин 50% раствор в дозе 5 мг/кг (0,1 мл/год жизни).
Физические методы охлаждения (холод к голове и на крупные сосуды, растирание уксусно-спиртовым раствором) применяют только после введения сосудорасширяющих препаратов.
Противовирусная терапия при Б назначается в случаях средне-тяжелого или тяжелого течения ОРВИ в первые дни заболевания. Наиболее часто для этой цели используют: Арбидол, Циклоферон, Альгирем (Римантадин), Анаферон детский, Афлубин, Виферон.
Дата добавления: 2016-07-18; просмотров: 2228;











