Критические и терминационные периоды органогенеза
В ходе онтогенеза, особенно эмбриогенеза, отмечаются периоды более высокой чувствительности развивающихся половых клеток (в период прогенеза) и зародыша (в период эмбриогенеза). Впервые на это обратил внимание австралийский врач Норман Грегг (1944). Российский эмбриолог П. Г. Светлов (1960) сформулировал теорию критических периодов развития и проверил ее экспериментально. Сущность этой теории заключается в утверждении общего положения, что каждый этап развития зародыша в целом и его отдельных органов начинается относительно коротким периодом качественно новой перестройки, сопровождающейся детерминацией, пролиферацией и дифференцировкой клеток. В это время эмбрион наиболее восприимчив к повреждающим воздействиям различной природы (рентгеновское облучение, лекарственные средства и др.). Повреждающими экзогенными факторами в критические периоды могут быть химические вещества, в том числе многие лекарственные, ионизирующее облучение (например, рентгеновское в диагностических дозах), гипоксия, голодание, наркотики, никотин, вирусы и др. Химические вещества и лекарства, проникающие через плацентарный барьер, особенно опасны для зародыша в первые 3 мес. беременности, так как они не метаболизируются и накапливаются в повышенных концентрациях в тканях и органах зародыша. Наркотики нарушают развитие головного мозга. Голодание, вирусы вызывают пороки развития и даже внутриутробную гибель.
Такими периодами в прогенезе являются спермио- и овогенез (мейоз), а в эмбриогенезе — оплодотворение, имплантация (во время которой происходят гаструляция), дифференцировка зародышевых листков и закладка органов, период плацентации (окончательного созревания и формирования плаценты), становление многих функциональных систем, рождение.
Врожденные пороки развития, являющиеся следствием нарушения нормального хода эмбрионального морфогенеза, могут быть обусловлены как наследственными факторами (генные, хромосомные, геномные, зиготические мутации), так и неблагоприятными средовыми факторами, влияющими на развивающийся зародыш.
Наследственные факторы. Генные, хромосомные и геномные мутации являются этиологическими факторами наследственных болезней человека, которые в большинстве своем сопровождаются множественными врожденными пороками развития (МВПР) у новорожденных. При всем многообразии генных болезней главная общая закономерность их развития такова: мутантный аллель - патологический первичный продукт, цепь последующих биохимических процессов - клетки - органы - организм. Этот принцип патогенеза действует и для генов морфогенетического контроля, мутации в которых приводят к врожденным порокам развития. Начальное звено врожденного порока развития связано с нарушением дифференцировки клеток. Запрограммированные в геноме дифференцировка клеток и органогенез осуществляются путем смены процессов активации и выключения определенных генов в строго ограниченных временных промежутках онтогенеза. Если первичный продукт морфогенетического гена аномальный, то не последует необходимая для дальнейшего правильного развития органа дифференцировка клеток. Так как морфогенетических генов много и действуют они в разные периоды онтогенеза, то мутации в них приводят к специфическим врожденным порокам развития. Последствием хромосомных мутаций может быть летальный исход (эмбриолетальность) или рождение ребенка с врожденным пороком развития. Патологическая роль хромосомных аномалий возможна уже со стадии зиготы. Нарушение геномного баланса приводит к дискоординации включения или выключения генов в соответствующей стадии развития или соответствующем месте бластоцисты т.к. в процессах развития на ранних стадиях участвуют около 1000 генов, локализованных во всех хромосомах, поэтому хромосомная аномалия нарушает взаимодействие генов и инактивирует определенные конкретные процессы развития: дифференцировку клеток, межклеточные взаимодействия, миграцию и др. Летальный или дизморфогенетический эффект хромосомных аномалий обнаруживается на всех стадиях внутриутробного онтогенеза.
Средовые факторы (экзогенные). Многие экзогенные факторы обладают тератогенным эффектом. К тератогенным факторам принято относить любой фактор среды, который действует в период беременности и может привести к ВПР. Термин тератоген следует применять только к тем агентам, которые оказывают вредное воздействие на эмбрион (плод), развивающийся до этого воздействия нормально. 2-5% врожденных пороков индуцировано тератогенными факторами. Тератогенным эффектом обладают: физические факторы, химические, биологические, эндогенные факторы, а также гипоксия, неполноценное питание матери в период беременности.
Физические факторы. Последствия воздействия на зародыш человека зависят от вида ионизирующего излучения (наиболее эффективны (γ -, β-, Х- лучи), суммарной дозы (менее 5 сГр за период органогенеза обычно не индуцирует пороки развития), срока и длительности воздействия, индивидуальной чувствительности и других факторов. Суммарная доза в 10 сГр, полученная в период бластогенеза, приводит к прекращению развития. Эта же доза за период эмбриогенеза может индуцировать пороки развития, а за период фетогенеза - индуцирует пренатальную гипоплазию и функциональные расстройства, чаще ЦНС. Радиационные поражения могут проявляться увеличением пороков мультифакториального происхождения, микроцефалией, катарактой, повышенной перинатальной смертностью, увеличением детской заболеваемости и задержкой психического развития.
Химические факторы. Среди химических мутагенов есть лекарства, пищевые добавки, пестициды, промышленные соединения, т.е. вещества, с которыми контактируют не ограниченные контингенты, а практически все население и на протяжении всей жизни. Около 10% активных химических соединений показывают мутагенную активность. Среди веществ промышленного производства, представляющих определенную опасность для беременных, указывают на пары бензина, фенолы и их производные, диметилдиоксан, хлоропрен, стирол, формальдегид, монометилформамид, сероуглерод, нитросоединения фурана, соединения марганца, кадмия, ртути, свинца, мышьяка, фтора, сурьмы и др. На плод влияют некоторые лекарственные препараты. Это влияние определяется:
1) особенностями фармакокинетики и метаболизма препарата в организме матери;
2) скоростью и степенью трансплацентарного перехода препарата и его метаболизма в плаценте;
3) стадией внутриутробного развития плода во время фармакотерапии;
4) эмбриотоксичными и тератогенными свойствами фармакологического агента;
5) особенностями метаболизма и выведения из организма плода.
Биологические факторы. Нередко антенатальная патология является следствием воздействия на зародыш и плод различных биологических факторов. Тератогенное действие чаще оказывают вирусы краснухи, герпеса, ветряной оспы, гепатита, цитомегаловирус, листерии, токсоплазма, бледная трепонема и некоторые другие. Например, врожденный токсоплазмоз может возникнуть только при заражении матери в период беременности. Передача инфекции происходит трансплацентарно. Исход внутриутробной инфекции связан со сроками инфицирования беременной. В ранние сроки беременности инфицирование эмбриона нередко заканчивается его гибелью. В других случаях возможны аномалии развития: анэнцефалия, анофтальмия, микроцефалия, волчья пасть и др. При заражении плода на более поздних стадиях развития плод может родиться с характерной триадой симптомов: гидроцефалия, хориоретинит и мениногоэнцефалит с внутримозговыми петрификатами. В случае заражения незадолго до родов у плода возникают симптомы висцерального генерализованного токсоплазмоза (гепатоспленомегалия, интерстициальная пневмония, миокардит и энцефалит). Если женщина заболеет вирусной краснухой в первые два месяца беременности, то инфицирование эмбриона достигает 80%. Поражение эмбриона вирусом краснухи может закончиться его гибелью (эмбриотоксический эффект) или возникновением аномалий развития сердца, органа слуха, зрения и ЦНС (врожденные пороки сердца, глухота, катаракта, микрофтальмия, хориоретинит и микроцефалия). Наибольшая чувствительность развивающегося организма к действию вирусов отмечается в 1 триместре беременности, к действию бактерий во II и III триместре.
Эндогенные факторы. К эндогенным факторам можно отнести возраст родителей, "перезревание" половых клеток, эндокринные заболевания матери. Чем старше родители, тем больше вероятность иметь дополнительные мутации. Гормональные расстройства у женщин в возрасте старше 35-40 лет могут способствовать "перезреванию" и нарушению плацентации. С возрастом увеличивается также частота декомпенсированных форм сахарного диабета, тератогенный эффект которого не вызывает сомнений. Диабетическая эмбриопатия проявляется комплексом врожденных пороков, из которых 37% приходится на пороки костно-мышечной системы, 24% - на пороки сердца и сосудов и 14% - на пороки ЦНС. Наиболее характерна каудальная дисплазия, проявляющаяся отсутствием или гипоплазией крестца и копчика, а иногда и поясничных позвонков бедренной кости.
Генотип. Эффекты действия тератогенов во многом определяются генотипами матери и плода. Известно, что только у 18% женщин, принимавших норэнтидрон в определенной дозе и в определенные сроки беременности, рождались девочки с гипертрофией клитора (Jacobson, 1962). Чувствительность к воздействию тератогенных агентов, имеет полигенную природу, а ее различия могут быть объяснены следующими факторами: различиями в способности организма матери адсорбировать или утилизировать тератоген; уровнем проницаемости плаценты; метаболизмом плода. Реакция на разные лекарственные вещества разных индивидов также индивидуальна (Vessel, 1972). Таким образом, тератогенная активность разных факторов неодинакова и зависит от целого ряда причин: специфичности лекарственного или инфекционного агента, дозы и времени воздействия в эмбриогенезе, генотипа матери и плода, а также от сочетания с другими средовыми факторами.
Важную роль в понимании патогенеза и в установлении причин врожденных пороков развития сыграло учение C. Stockard (1907, 1921) и П.Г. Светлова (1937, 1960) о критических периодах развития, а также учение E. Schwaebe (1906) о тератогенетических терминационных периодах. Эти периоды часто неверно отождествляются. В антенатальном периоде выделяют критические периоды развития, во время которых зародыш особенно чувствителен к воздействию различных вредных факторов и в связи с этим чрезвычайно раним (рис.22).
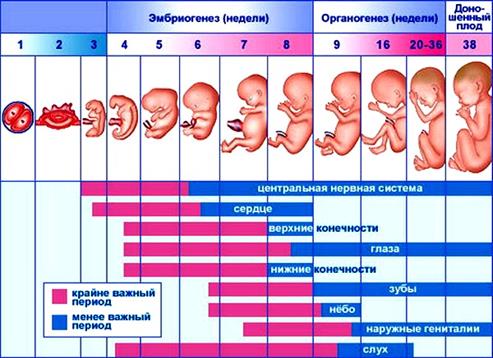
Рис.22 Критические периоды внутриутробного развития
На первой неделе эмбриогенеза повреждающие факторы, как правило, вызывают гибель зародыша или могут не оставлять последствий за счет высокой регенераторной способности клеток эмбриона. В конце этого периода начинается дифференциация клеток, повышается обмен веществ эмбриона и снижается регенераторная способность. В это время повышена чувствительность к повреждающим веществам (1-й критический период - конец первой и начало второй недели беременности после оплодотворения). После имплантации начинается период органогенеза. В этом периоде наиболее чувствительной фазой являются первые 3-6 недель (второй критический период), когда наиболее часто проявляется тератогенное и эмбриотоксическое действие, которое может привести к формированию пороков развития и последующей гибели плода. После завершения органогенеза (9 неделя) начинается плодный или фетальный период развития.
Под термином тератогенетический терминационный период (ТТП) понимают предельный срок, в течение которого повреждающие факторы могут вызвать порок развития. Временной градацией периода является время формирования определенного органа. Поскольку тератогенный фактор может привести к развитию порока еще не сформировавшегося органа, то фактор должен действовать именно в этот период. Каждый орган имеет совой период формирования, следовательно, и каждый порок имеет свой терминационный (ограниченный по времени) период. Таким образом, характер возникновения аномалий зависит от времени действия агента. Например, при введении тамиламида между 35 и 37 днем появляются пороки развития ушных раковин, а при введении на 41-44 день развивается амелия или фокомелия. Облучение в дозе 1Гр на 8-й день или 11-й день беременности не вызывает развития аномалий у плода, но вызывает их развитие при облучении на 9 день (глаза, головной и спинной мозг, сердце, дуга аорты, мочевая система) и на 10-й день (глаза, головной мозг и мочевая система) (Wilson, 1954).
Среди развивающихся органов и систем человека особое место принадлежит головному мозгу, который на ранних стадиях выступает в роли первичного организатора дифференцировки окружающих тканевых и органных зачатков (в частности, органов чувств), а позднее отличается интенсивным размножением клеток (примерно 20000 в минуту), что требует оптимальных условий трофики.
Итак, в онтогенезе человека выделяют несколько критических периодов развития: в прогенезе, эмбриогенезе и постнатальной жизни. К ним относятся: 1) развитие половых клеток - овогенез и сперматогенез;
2) оплодотворение;
3) имплантация (7 - 8-е сутки эмбриогенеза);
4) развитие осевых зачатков органов и формирование плаценты (3 - 8-я неделя развития);
5) стадия усиленного роста головного мозга (15 - 20-я неделя);
6) формирование основных функциональных систем организма и дифференцировка полового аппарата (20 - 24-я неделя);
7) рождение;
8) период новорожденное (до 1 года);
9) половое созревание (11 - 16 лет).
Дата добавления: 2020-06-09; просмотров: 1562;











