Особенности переломов отдельных костей
Череп. Переломы свода черепа подразделяются на линейные,
вдавленные, оскольчатые и дырчатые. Линейные переломы и трещины иногда распознаются с большим трудом в силу особенностей анатомической области и проекционных наслоений костей черепа. Эффективность рентгенографии при травме костей черепа по данным различных авторов колеблется в пределах 10-12%. При переломах основания черепа обзорные снимки чаще малоэффективны. Поэтому в сомнительных случаях желательно проведение КТ. При возможности выполнения КТ следует отдавать предпочтение этому методу, тем более что травмы костей черепа всегда сопровождаются тем или иным повреждением головного мозга, что также хорошо выявляется при КТ (рис. 33- 36).
В плоских костях свода черепа линия перелома может иметь
зигзагообразный вид и быть плохо различимой, поскольку линии перелома наружной и внутренней пластин могут перекрещиваться. Репаративные процессы при переломах черепа выражены очень
слабо, периостальная костная мозоль практически не развивается.
При травматических повреждениях лицевого скелета легко
диагностируются переломы нижней челюсти (37). Хорошо видны переломы костей носа (рис. 38 - 40).
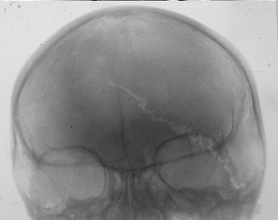
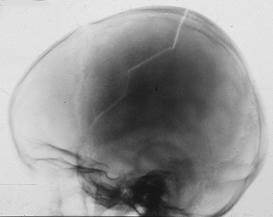
Рис. 33. Линейные переломы костей свода черепа разных пациентов.
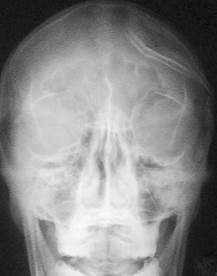
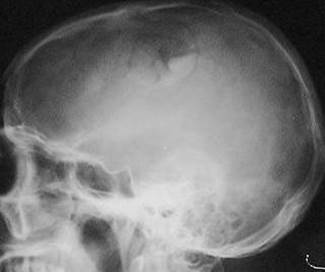
Рис. 34. Вдавленные переломы костей свода черепа.
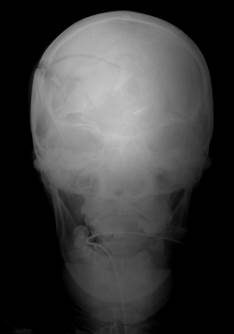
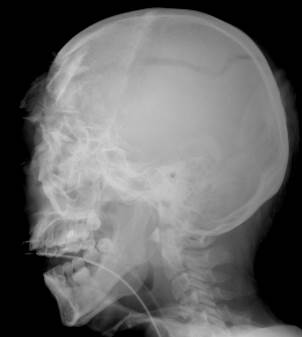
Рис. 35. Рентгенограммы черепа в двух проекциях. Множественные оскольчатые переломы свода черепа в лобно-теменной области, при этом часть осколков внедрена в полость черепа на глубину 1.5- 2.5 см.
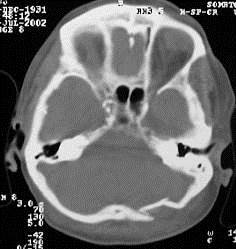
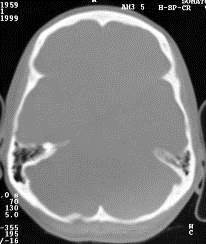
Рис. 36. КТ головного мозга разных пациентов. Вдавленные переломы затылочной кости.
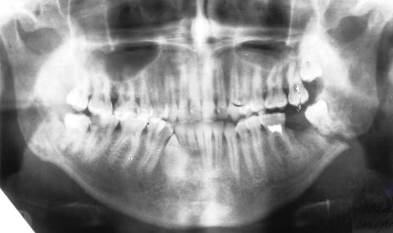
Рис. 37. Ортопантомограмма. Перелом нижней челюсти в области угла челюстной кости. Линия перелома проходит через лунку 38 зуба и перелом считается открытым.
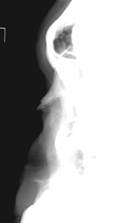
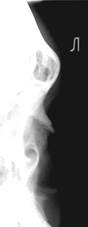
Рис.38. Рентгенограммы костей носа в левой и правой боковых проекциях. Перелом костей носа с поперечным смещением отломков примерно
на 0.15-0.2см.
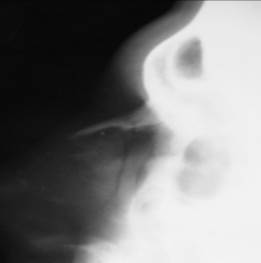
Рис.39. Рентгенограмма носа в боковой проекции. Трещина костей носа. Отломки не смещены.
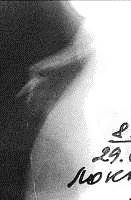

Рис. 40. Рентгенограммы костей носа в левой и правой боковых проекциях. Оскольчатый перелом костей носа. Отмечается продольное смещение и расхождение фрагментов
Позвоночник. Типичной и наиболее частой травмой является компрессионный перелом позвоночника. Чаще всего поражаются нижние грудные и верхние поясничные сегменты позвоночного столба. Первое место по частоте повреждения занимают Th12 и L1.
При компрессионном переломе обыкновенно сплющивается передняя
часть тела позвонка, вследствие чего на боковой рентгенограмме он приобретает клиновидную форму. Важным отличием компрессии травматического характера от разрушения позвонка метастатического генеза является сохранность дужек и межпозвонковых суставов. Иногда тело травмированного позвонка выступает за передний контур позвоночного столба, может быть фрагментация, чаще у переднего верхнего края тела позвонка (рис. 41). Плотность позвонка возрастает.
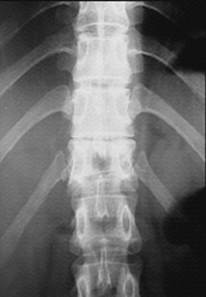
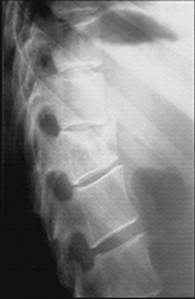
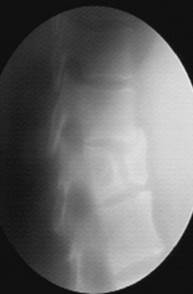
| 
| 
|
а б в
Рис. 41. Рентгенограммы позвоночника на уровне Th10-L2 в прямой (а) и боковой (б) проекциях, линейная томограмма в боковой проекции (в). Компрессионно-оскольчатый перелом тела позвонка Th12: клиновидная деформация тела позвонка кпереди и влево, отрыв переднего верхнего края тела позвонка. На линейной томограмме четко визуализируется вертикальная линия перелома и фрагментация тела позвонка
Посттравматические регенераторные процессы в позвоночнике идут как за счет фиброзно-костного сращения отломков позвонков, так и за счет обызвествления, окостенения передней и боковой продольной связки, которые выполняют как-бы роль надкостницы и стабилизируют поврежденный позвоночно-двигательный сегмент (рис. 42, 43).
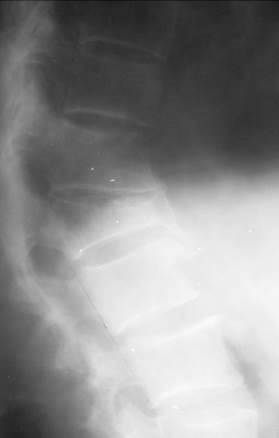
| Рис. 42. Рентгенограмма нижних грудных и верхних поясничных сегментов в боковой проекции. Посттравматическая клиновидная деформация тела позвонка Th 12 с окостенением передней продольной связки в сегменте Th12-L1 (посттравматический спондилез). Проявления остеохондроза сегмента Th11-12. Кифотическая деформация позвоночного столба на уровне травмированного позвонка. |
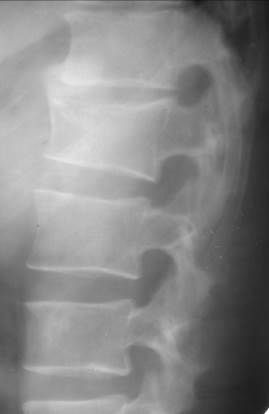
| Рис. 43. Рентгенограмма нижних грудных и верхних поясничных сегментов в боковой проекции. Посттравматическая клиновидная и седловидная деформация тела L1 со снижением его высоты в переднем отделе примерно на 1\4 по сравнению с высотой тела нижележащего позвонка. Структура тела L1 неравномерно уплотнена. Неравномерно сужено межпозвонковое пространство между сегмента Th12-L1. Обызвествление передней продольной связки – посттравматический спондилез |
При люксационных переломах помимо перелома тела позвонка
нередко возникают повреждение дужек и отростков, в первую очередь суставных, смещение в виде штыкообразной деформации позвоночного столба.
При травмах шейных позвонков целесообразно выполнять снимки
верхних шейных позвонков через открытый рот для исключения травм зубовидного отростка С2, подвывихов С1. В шейном отделе позвоночника часто переломы позвонков сочетаются с вывихами и подвывихами. Смещение при вывихах шейных позвонков происходит между суставными поверхностями нижнего суставного отростка вышележащего позвонка и верхнего суставного отростка нижележащего позвонка. Вывихнутым считается вышележащий позвонок. Вывихи возникают при резкой ротации, резком сгибании и разгибании. Особенно часто вывихи шейных позвонков возникают при падении на голову, при ударе головой о дно у ныряльщиков, при автомобильных авариях. Более информативной методикой исследования позвоночника и в частности шейных позвонков является МСКТ, которая позволяет уточнить состояние заднего полукольца позвонка, диагностировать переломы дуги, суставных отростков, оценить соотношение суставных поверхностей в межпозвонковых суставах и состояние позвоночного канала (рис. 44).
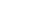

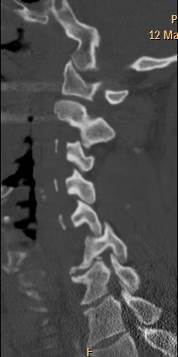
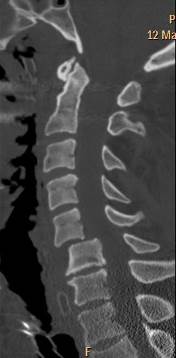
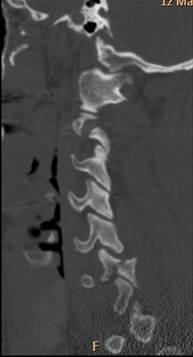
а б в
Рис. 44. МСКТ шейного отдела позвоночника. Реформации в правой парасагиттальной плоскости через суставные отростки (а), срединной сагиттальной плоскости (б) и левой парасагиттальной плоскости через суставные отростки (в). Сцепившийся переломо-вывих позвонка С5. Сцепившийся вывих в правом межпозвонковом суставе С5-6 (а, стрелка), смещение тела позвонка кпереди на 1\2 ширины тела (б), перелом левого суставного отростка позвонка С5 с подвывихом в левом межпозвонковом суставе С5-6 (в, стрелка)
Лопатка. Переломы лопатки встречаются сравнительно редко, возникают при падении на спину или в результате прямого удара. Чаще имеют место поперечные переломы лопатки ниже ее ости, реже встречается перелом шейки и отростков, исключительно редко - продольные переломы.
Ключица и акромиально-ключичное сочленение. Перелом ключицы - часто встречающийся перелом. Типичное место перелома - это граница между средней и латеральной третью. Линия перелома, как правило, идет поперечно. Бывают переломы и в средней трети, изредка - у места прикрепления грудино-ключично-сосцевидной мышцы. Смещение отломков типично: грудинный конец ключицы оттягивается вверх и кнутри, акромиальный конец - вниз и наружу. Кроме того, обязательно смещение и по длине - один отломок скользит вдоль другого в направлении оси под влиянием сокращения и тяги мышц (рис. 45, 46). В детском возрасте переломы ключицы, обычно поднадкостичные, сложно диагностируемые.
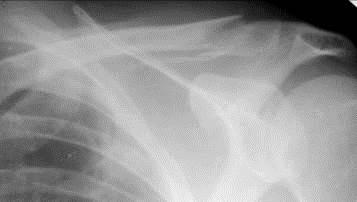
Рис. 45. Рентгенограмма левого плечевого пояса в прямой проекции. Косой перелом акромиального конца ключицы. Отмечается продольное расхождение фрагментов на 5- 7 мм и поперечное смещение на величину кортикального слоя. Разрыва акромиально-ключичного сочленения не выявлено.
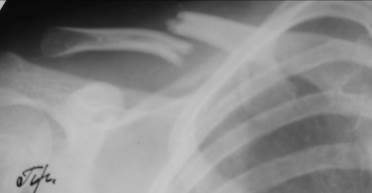
Рис. 46. Рентгенограмма правого плечевого пояса мальчика 12 лет. Перелом средней трети диафиза ключицы с поперечным смещением и продольным захождением отломков на 15 мм
Вывихи ключицы - распознаются достаточно легко. При позадигрудинном вывихе могут возникать опасные осложнения. Сюда относится сдавление трахеи, крупных сосудов и других жизненно важных органов в верхнем этаже переднего средостения. Чаще возникают разрывы акромиально-ключичного сочленения с соответствующими вывихами ключицы (рис. 47).
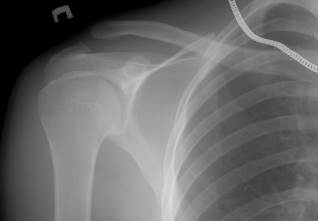
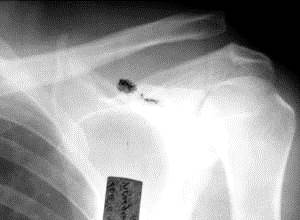
а б
Рис. 47. Рентгенограммы правого (а) и левого (б) плечевых поясов разных пациентов. Разрывы акромиально-ключичных сочленений. Акромиальный конец ключицы смещен кверху. Переломов костей, видимых в площади рентгенограммы, не выявлено. На верхние отделы изображения лопатки наслаивается тень артефакта (б), не мешающая анализу рентгенограммы
Ребра. В некоторых случаях рентгенодиагностика переломов ребер может представлять значительные трудности в силу проекционных особенностей изображения. Легче всего определяются переломы в паравертебральном отделе и переломы передних концов костных отделов ребер. Хуже всего определяются переломы по подмышечным линиям.
Одного обзорного снимка грудной клетки совершенно недостаточно для распознавания всех нарушений целости ребер. Нужны обязательные дополнительные снимки отдельно правой и левой половины грудной клетки, верхних и нижних ребер, их переднего, среднего, заднего отделов. Переломы хрящевых частей или на границе хрящевой и костной части, пока не наступило обызвествление мозоли, рентгенологически не могут быть распознаны. Чаще всего ломаются наиболее выступающие ребра, то есть от V до VIII (рис. 48).
При переломах нескольких ребер обычно имеется значительное смещение отломков. Такие переломы легче распознаются. Перелом только одного ребра бывает часто поднадкостничным. Если линия перелома имеет зигзагообразную форму, смещение отсутствует и соседние ребра сохраняют параллельный ход, то распознавание на снимках может быть очень затруднительным. Линию перелома могут симулировать всевозможные патологические изменения легочного рисунка. Переломы ребер могут сопровождаться повреждением легких с возникновением пневмоторакса.
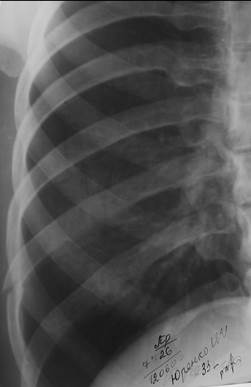
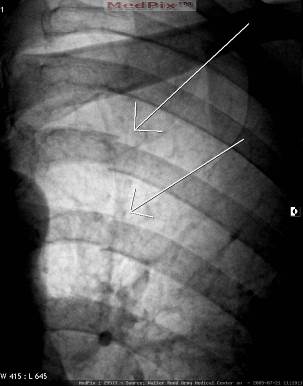
Рис. 48. Рентгенограммы нижней правой половины и левой половин грудной клетки в прямой проекции. Перелом правого VIII ребра по средней аксиллярной линии с поперечным смещением отломков. Поперечные переломы левых VI и VII ребер по лопаточной линии. Признаков пневмоторакса или эмфиземы мягких тканей не определяется
Заживление переломов ребер происходит при помощи крупных костных мозолей. Нередко при переломе нескольких соседних ребер образуются патологические синостозы.
Рентгенологическое заключение травмы ребер требует серьезного исключения возможных источников ошибок. Это, во-первых, так называемые щели в обызвествленных реберных хрящах I ребра, которые наблюдаются чаще, чем истинные переломы. При щелевидных образованиях в обызвествленных хрящах по краям полоски просветления имеются характерные бугристости. Кроме того, щели видны с двух сторон и притом не только в I, но зачастую и во II, III и даже IV ребре. На месте щели нет болей. Во-вторых, надо иметь в виду лоозеровские зоны, которые часто в последние годы неожиданно выявляются при поточных флюорографических обследованиях определенных контингентов населения. Эти зоны перестройки костной ткани тоже двусторонние и более или менее симметричны.
Грудина. Переломы грудины происходят на месте синостоза или окостеневшего синхондроза (между рукояткой и телом кости). Значительно реже попадаются поперечные переломы самого тела. Рентгенологически обнаруживаются лишь те случай, в которых имеется определенное смещение отломков, именно - при исследовании в боковой проекции. Причиной переломов грудины чаще бывают автомобильные травмы – удар грудиной о рулевую колонку (рис. 49).
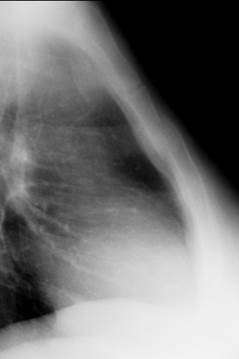
Рис. 49. Рентгенограмма грудины в боковой проекции. Косой перелом тела грудины на границе верхней и средней трети с поперечным смещением отломков на величину кортикального слоя.
Плечевая кость. Травматические повреждения верхней трети плеча занимают видное место в хирургии и рентгенологии. По Кохеру, переломы этого отдела кости делятся на надбугорковые и подбугорковые. К первым, надбугорковым переломам, относится редко встречающийся перелом хрящевой головки у детей, распознавание которого рентгеновскими лучами невозможно. Сюда же принадлежит перелом анатомической шейки, также довольно редкая форма, поражающая преимущественно старых людей. Рентгенодиагностика этого перелома иногда очень трудна, так как происходит вклинение отломков, боковое смещение отсутствует, и линия перелома на снимке едва заметна. Надбугорковые переломы как внутрисуставные оставляют после себя резкие изменения в форме деформирующего артроза.
Ко второй группе переломов - подбугорковым относятся чрезбугорковый перелом и происходящий на этом уровне эпифизеолиз, а также перелом хирургической шейки (рис. 50). Частой зоной перелома плечевой кости является диафиз (рис. 51, 52).
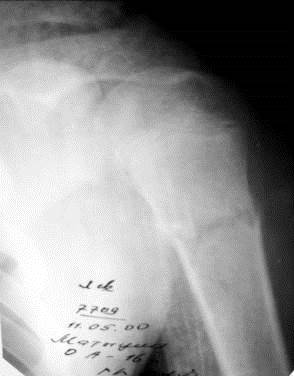
Рис. 50. Рентгенограмма левого плечевого сустава в прямой проекции юноши 16 лет. Перелом проксимального метафиза плечевой кости в области хирургической шейки. Имеется небольшое продольное расхождение отломков и поперечное смещение на величину кортикального слоя. Видна неизмененная проксимальная ростковая зона в виде волнистой полоски просветления
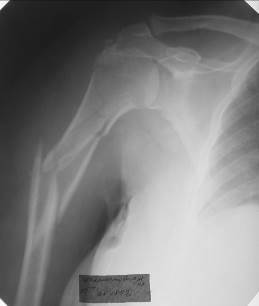
Рис. 51. Рентгенограмма правого плечевого сустава и плечевой кости в прямой проекции. Косой многооскольчатый перелом проксимального метафиза и проксимальной трети диафиза плечевой кости. Имеется угловое смещение отломков с углом, открытым кнутри. Кроме того, отмечается отрывной перелом большого бугорка плечевой кости
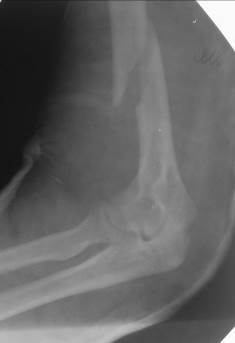
Рис. 52. Рентгенограмма левого локтевого сустава и нижней трети плечевой кости в косой проекции, в гипсовой повязке мужчины 25 лет. Винтообразный перелом дистальной трети плечевой кости с поперечным смещением отломков на 1\3 диаметра кости
Наиболее важные в практическом отношении переломы хирургической шейки в преобладающем числе случаев легко распознаются на снимках. При этом обычно имеется типичное смещение под углом, верхушка которого направлена в латеральную сторону. Большие затруднения представляет только диагностика тех переломов хирургической шейки плеча, которые протекают без бокового и углового смещения, видимого на рентгенограмме в задней проекции.
Причиной ошибочного заключения в подобных случаях является затруднения в выполнении снимка в боковой проекции. Поэтому при травме проксимальной трети плеча рентгенография в двух взаимно перпендикулярных плоскостях является обязательной. Без бокового снимка перелом хирургической шейки с сильным боковым смещением, укорочением и смещением под углом, открытым кзади может приниматься за вколоченный перелом.
Изолированные переломы малого бугорка наблюдаются исключительно редко. Отбитый бугорок может впоследствии подвергнуться асептическому некрозу. Перелом же большого бугорка как самостоятельная форма - довольно обычное травматическое повреждение. Чаще всего большой бугорок отламывается при вывихе плеча. Вывихи же плеча являются частой травмой (рис. 53).
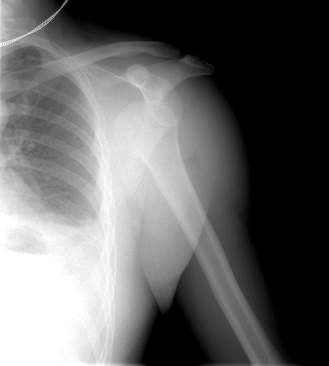
Рис. 53. Рентгенограмма левого плечевого сустава в прямой проекции взрослого пациента. Передний вывих головки плечевой кости
Предплечье. Перелом лучевой кости в типичном месте или перелом дистального метаэпифиза лучевой кости встречается наиболее часто среди всех переломов костей предплечья. В 90% случаев причиной перелома является падение на вытянутую руку.
В большинстве случаев наблюдается разгибательный тип этого перелома, или перелом Коллеса (рис. 54), при котором отломки образуют угол, открытый в тыльную сторону. Реже встречается сгибательный перелом лучевой кости в типичном месте или перелом Смита (рис. 55), обратный перелому Коллеса.
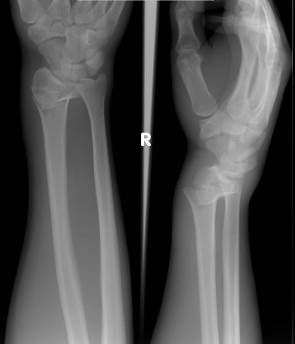
Рис. 54. Рентгенограммы правого предплечья и лучезапястного сустава. Перелом дистального метафиза лучевой кости с угловым смещением открытым в тыльную сторону (перелом Коллеса). В прямой проекции отмечается деформация дистального метафиза лучевой кости. В боковой проекции определяется угловое смещение отломков с углом, открытым в тыльную сторону
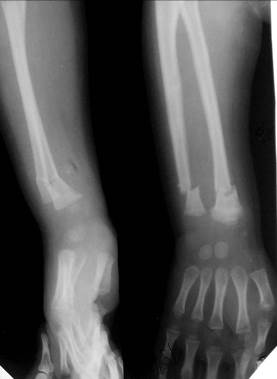
Рис. 55. Рентгенограммы правого предплечья и лучезапястного сустава девочки 3-х лет. Переломы обоих дистальных метафизов костей предплечья с угловым смещением открытым в ладонную сторону (перелом Смита). В прямой проекции отмечается поперечное смещение отломков: лучевой кости на величину кортикального слоя и локтевой кости на 3\4 диаметра кости. В боковой проекции определяется угловое смещение отломков обеих костей с углом, открытым в ладонную сторону. Признаков эпифизеолиза не выявлено. Видны ядра окостенения отдельных костей запястья и дистального эпифиза лучевой кости, соответствующие нормальным срокам. Соотношения костей в лучезапястном суставе не изменены
Клиническими признаками перелома лучевой кости в типичном месте являются боль, отек, деформация предплечья. Для уточнения диагноза в обязательном порядке выполняется рентгенография лучезапястного сустава в двух проекциях. Тяжесть перелома оценивается по степени смещения отломков, количеству отломков, наличию сопутствующих повреждений.
Линия перелома чаще проходит на расстоянии 1,5-2 см от суставной поверхности. Обычно этот перелом оказывается внутрисуставным, особенно с Т-образной линией перелома. Типичные сопутствующие повреждения: перелом шиловидного отростка локтевой кости, перелом ладьевидной и вывих полулунной костей, разрывы лучезапястных и лучелоктевых связок. При переломе лучевой кости в типичном месте, как правило, возникает ее укорочение с выстоянием вперед головки локтевой кости и подвывихом в дистальном луче-локтевом суставе. Этот подвывих является главной причиной неудовлетворительных функциональных результатов.
Для полного восстановления функции предплечья, в первую очередь ее пронации-супинации, особое значение имеет реконструкция дистальных луче-локтевых суставных поверхностей. Поэтому целью репозиции является устранение угловых смещений дистального отломка, поскольку это имеет большое значение для восстановления функции кисти.
Изолированный перелом диафиза лучевой кости с вывихом в лучелоктевом суставе называется переломом Галеази. Изолированный перелом диафиза лучевой кости может сопровождаться вывихом головки локтевой кости, задним вывихом локтевой кости в локтевом суставе с отрывом венечного отростка.
При падении на локоть часто возникают переломы локтевого отростка локтевой кости (рис. 56). Эти особенности переломов костей предплечья следует учитывать при рентгенографии: рентгенограммы предплечья должны захватывать локтевой и лучезапястный суставы. Перелом головки лучевой кости всегда внутрисуставной, так как суставная сумка прикрепляется по краю суставного хряща головки.
У детей часто наблюдается подвывих головки лучевой кости, однако диагностика его представляет значительные трудности в силу наличия
нескольких точек окостенения. Травматологи используют следующее правило: ось проксимального конца лучевой кости (выше уровня бугристости), продолженная до головки головчатого возвышения плечевой кости, делит его на две равные части. Это правило действительно для снимков в любой проекции. При смещениях головки
лучевой кости ось делит головчатое возвышение на две неравные части.
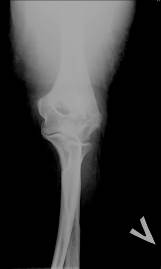
| 
|
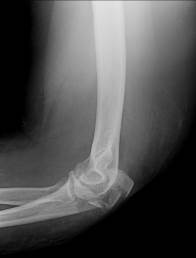
Рис. 56. Рентгенограммы левого локтевого сустава в двух проекциях. Оскольчатый внутрисуставной перелом локтевого отростка локтевой кости
Типичным для травм предплечья является переломо-вывих
Монтеджиа. Для него характерны перелом диафиза локтевой кости на границе проксимальной и средней третей со значительным угловым смещением и вывих головки лучевой кости (рис. 57).
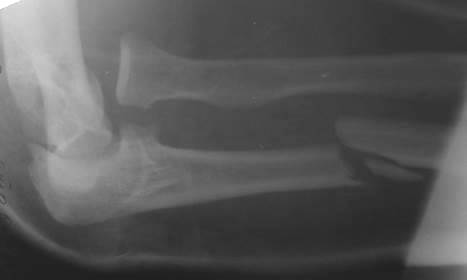
Рис. 57. Рентгенограмма левого локтевого сустава в боковой проекции в гипсовой повязке мужчины 32 лет. Оскольчатый перелом диафиза локтевой кости на границе проксимальной и средней трети с угловым смещением. Кроме того, имеется поперечное смещение отломков на 1\2 диаметра кости, продольное расхождение примерно на 1,0 см, а также вывих головки лучевой кости в проксимальном луче-локтевом суставе (перелом Монтеджиа)
Своевременное выявление этого перелома в полном объеме имеет большое значение для правильного лечения и исхода. Вовремя не диагностированный и не вправленный вывих головки лучевой кости ведет к сильному ограничению функции сустава с последующим развитием деформация локтевого сустава и предплечья.
Вывихи в локтевом суставе возникают при падениях на кисть при согнутом предплечье в локтевом суставе. Часто данные повреждения сопровождаются переломами венечного отростка локтевой кости (рис. 58).
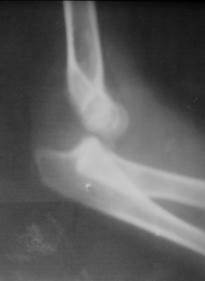
Рис. 58. Рентгенограмма локтевого сустава подростка в боковой проекции. Вывих в локтевом суставе
Кисть. Переломы костей этого отдела скелета возникают по разным причинам: при падении, прямом ударе и т.д. В запястье чаще всего ломается ладьевидная кость, реже полулунная и трехгранная. Типичным является перелом основания первой пястной кости (перелом Беннета), переломы других пястных костей (рис. 59) которые обычно протекают довольно благоприятно. Этот перелом нередко сопровождается вывихом дистального фрагмента. Частой травмой кисти являются вывихи фаланг пальцев, вывихи, подвывихи костей запястья (рис. 60, 61).
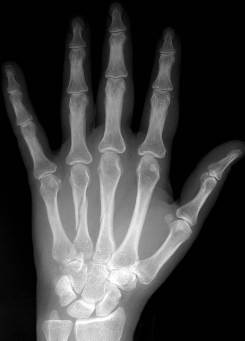
Рис. 59. Рентгенограмма кисти в прямой проекции. Переломы III-й и IV-й пястных костей правой кисти с косо идущими линиями перелома
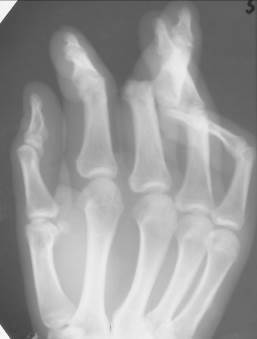
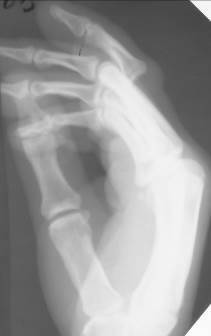
Рис. 60. Рентгенограммы правой кисти в двух проекциях. Вывих в проксимальном межфаланговом суставе III пальца
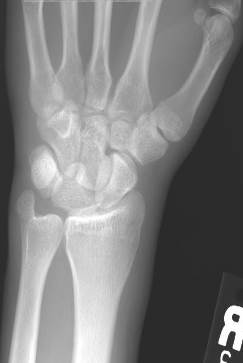
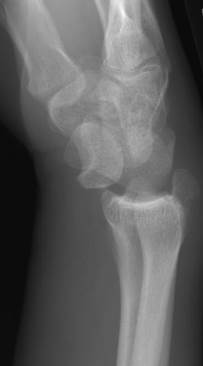
Рис. 61. Рентгенограммы правого лучезапястного сустава в двух проекциях. Вывих полулунной кости
Тазовые кости. Переломы костей таза делятся на изолированные переломы и переломы тазового кольца. Рентгенологическому контролю всегда должен быть подвергнут весь таз. Изолированные переломы костей таза происходят на ограниченном месте в одной только кости и не ведут к нарушению целости всего тазового кольца. Механизм их возникновения, как правило, сильнейший прямой удар. Чаще всего повреждается лонная кость, а именно ее нисходящая ветвь. В подвздошной кости на первом месте стоят переломы гребня.
Редко встречается имеющий большое клиническое значение тяжелый горизонтальный, так называемый дювернеевский перелом. Это отлом всего крыла подвздошной кости, причем горизонтальная линия перелома проходит над вертлужной впадиной. Подвздошная кость смещается вверх и наружу. Верхняя передняя подвздошная ость оказывается высоко расположенной, что клинически симулирует удлинение бедра. Отрыв передней верхней подвздошной ости встречается очень редко, главным образом у молодых физкультурников. Легко распознаются изолированные переломы седалищной кости, крестца.
Большое практическое значение имеет рентгенодиагностика переломов частей вертлужной впадины, которые встречаются при травматических вывихах бедра, и в особенности так называемые центральные переломы вертлужной впадины с центральным вывихом бедра или без вывиха, изолированные переломы вертлужной впадины или с переломом соседних отделов тазового кольца. Все переломы области вертлужной впадины протекают с бурными клиническими суставными явлениями и оставляют за собой обширные изменения в форме деформирующего остеоартроза.
Переломы тазового кольца чаще всего встречаются в медиальных частях запирательного отверстия, т. е. линии переломов проходят через лонные кости и восходящие ветви седалищных костей и бывают одно- или двусторонними (рис. 62).
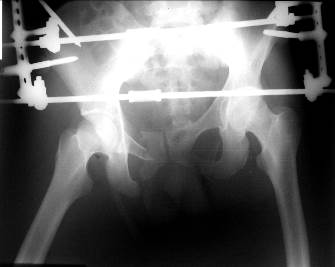
Рис. 62. Прямая рентгенограмма костей таза мужчины 24 лет, выполненная вместе с наложенным аппаратом внешней фиксации. Переломы ветвей лонной и седалищной костей справа. Имеется значительное поперечное смещение отломков. Тазобедренные суставы и проксимальные отделы бедренных костей не изменены.
Нередко при переломах тазового кольца, вызванных автомобильными, железнодорожными и прочими катастрофами или реже падением с высоты, линии переломов многочисленны с образованием множества крупных осколков.
Из типичных множественных переломов наиболее характерен так называемый двойной вертикальный перелом Малгеня, когда линия перелома спереди проходит через лонные или седалищные кости, а сзади вертикальная линия идет с обеих сторон между вертлужной впадиной и крестцом. Отломанный фрагмент характерным образом смещается кверху, нередко также с поворотом вокруг продольной оси тела передней своей поверхностью кнутри, так что тазобедренный сустав больше вдается в полость малого таза и сразу же обращает на себя внимание на обзорной прямой рентгенограмме необычной проекцией. Исключительно редко приходится наблюдать травматический разрыв симфиза с расхождением лонных костей, без нарушения целости костных элементов (рис. 63).
При переломах таза более важны, чем костные изменения, повреждения содержимого таза, и диагностически ответственнее всего не просмотреть нарушений целости тазовых органов, сосудов, нервов.
Общеизвестно значение гематурии, мочевых затеков, опасных внутренних кровотечений и кровоизлияний, нарушений иннервации нижних конечностей: кожной чувствительности, слабости мышц -голени и стопы. Рентгенолог должен воспринять эти симптомы у пострадавших как тревожный сигнал, чтобы не оставить не выявленными тонкие детали нарушений целости в области симфиза, запирательных отверстий, крестца и нижних поясничных позвонков. При возможности у пациентов с травмами таза следует выполнять КТ.
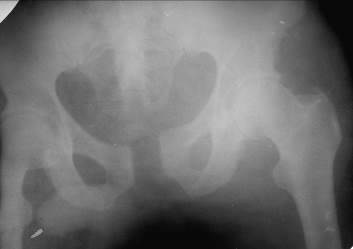
Рис. 63. Рентгенограмма таза в прямой проекции. Разрыв лонного сочленения
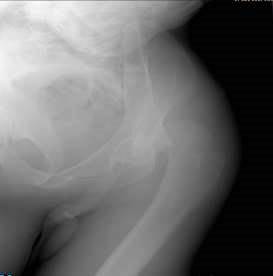
Рис. 64. Рентгенограмма левого тазобедренного сустава в косой проекции. Вывих головки бедра в тазобедренном суставе
При массивном механическом воздействии на бедро могут возникать вывихи в тазобедренном суставе, как изолированные (рис. 64), так и с повреждением вертлужной впадины.
Важную роль играет рентгенологическое исследование при контроле заживления переломов и при оценке деформации таза после травмы, особенно с акушерской точки зрения. Если переломы таза у мужчин вообще встречаются чаще, чем у женщин, то у женщин они неизмеримо более важны по исходам. Необходимо помнить, что в 90% всех случаев имеется физиологическая асимметрия между правой и левой половиной таза.
Бедро. Бедренная кость чаще всего ломается в области головки и шейки бедра. Переломы шейки бедра чаще всего встречаются у пожилых людей. Типичными являются переломы проксимального отдела бедренной кости: перелом головки бедра, медиальный или субкапитальный перелом шейки, латеральный или межвертельный перелом шейки бедра, чрезвертельный перелом, подвертельный перелом (рис. 65).
Чем ближе к головке проходит плоскость перелома, тем меньше шансов на его сращение. Вследствие плохого кровоснабжения и слабо развитой надкостницы субкапитальный перелом (рис. 66) обычно не срастается. Переломы шейки бедра происходят чаще всего у людей пожилого возраста. У этих пациентов и без того имеются нарушения статикодинамической функции и снижены репаративные способности.
В пожилом и старческом возрасте, когда развивается остеопороз, для возникновения перелома достаточно незначительного травматического воздействия. Реже переломы шейки бедра возникают у молодых людей при дорожно-транспортных происшествиях. Кроме того, возможны патологические переломы шейки бедренной кости, так как в данный отдел бедра часто метастазируют опухоли молочной железы, почек, предстательной, щитовидной желез, легких.
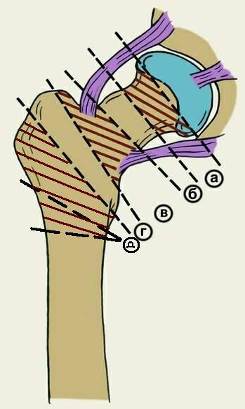
Рис. 65. Схема уровней переломов шейки бедренной кости по Каплану:
а – субкапитальный; б – трансцервикальный; в – межвертельный;
г – чрезвертельный; г + д - чрезподвертельный
Признаками перелома шейки бедра являются боли в области тазобедренного сустава, усиливающаяся при движении, наружная ротация бедра, укорочение конечности, симптом «прилипшей пятки». Движения в тазобедренном суставе невозможны.
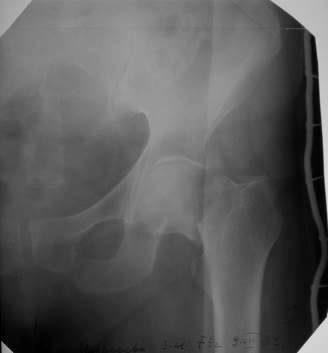
Рис. 66. Рентгенограмма левого тазобедренного сустава в прямой проекции. Медиальный или субкапитальный перелом шейки бедра.
Межвертельный перелом (латеральный перелом шейки) - наиболее
частый перелом верхней трети бедра. Линия перелома проходит через межвертельный гребень и межвертельную линию. Это частично внутрисуставной перелом.
При чрезвертельном переломе большой вертел, шейка и головка бедра остаются в едином блоке. Чрезвертельный перелом трудно отличить от межвертельного, поэтому в затруднительных случаях лучше говорить о межвертельно-чрезвертельном переломе (рис. 67, 68, 69). Межвертельные и чрезвертельные переломы часто бывают вколоченными, не
сопровождаются большим смещением отломков, чаще всего протекают благоприятно и заканчиваются консолидацией.
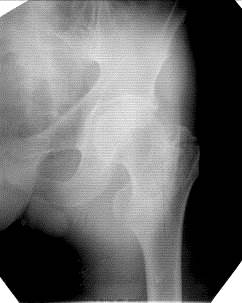
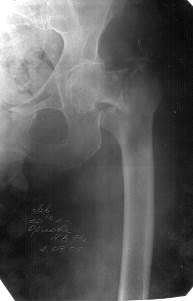
Рис. 67. Рентгенограмма левых тазобедренных суставов разных пациентов. Межвертельный перелом шейки бедренной кости
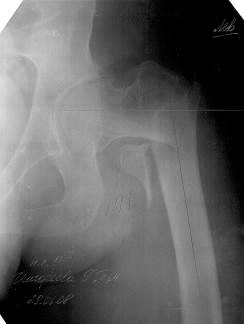
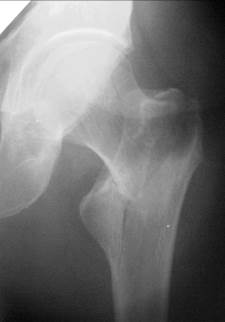
Рис. 68. Рентгенограммы левых тазобедренных суставов разных пациентов. Чрезвертельный перелом шейки бедренной кости с отрывом малого вертела (на левом снимке).
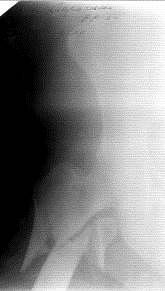
| Рис. 69. Рентгенограмма правого тазобедренного сустава. Чрезподвертельный оскольчатый перелом шейки правой бедренной кости с угловым смещением отломков, отрывом малого вертела |
Диафиз бедренной кости является частой зоной переломов (рис. 70). В дистальном отделе бедренной кости типичными являются надмыщелковые переломы.
. 
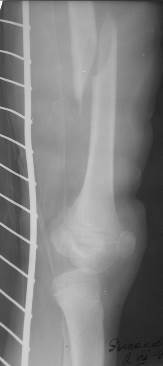
Рис. 70. Рентгенограммы левого бедра в двух проекциях с частичным захватом коленного сустава, в шине Крамера. Винтообразный перелом диафиза бедра в средней трети с поперечным и продольным смещением отломков
Голень. Переломы мыщелков большеберцовой кости относятся к внутрисуставным переломам, особенно переломы с вертикальными, Т- и Y-образными линиями переломов верхнего конца большеберцовой кости (рис. 71). Отрыв межмыщелкового возвышения происходит вместе с передней крестообразной связкой.
В дистальных отделах голени типичным является надлодыжечный
перелом Мальгеня. Линия перелома проходит через метафиз большеберцовой кости. В юношеском возрасте плоскость перелома захватывает медиальную часть росткового хряща.
Малоберцовая кость обычно ломается выше, на границе со средней третью диафиза (рис. 72). Этот перелом является внесуставным. Как правило, имеется значительное смещение дистальных отломков вместе со стопой наружу.
Типичным также являются лодыжечные переломы, которые возникают при подвертывании стопы и падении. Однолодыжечные переломы характеризуются переломом внутренней или наружной лодыжки, чаще с соответствующим подвывихом стопы (рис. 73, 74). При двухлодыжечном переломе (перелом Дюпюитрена) линия перелома внутренней лодыжки лежит на уровне главной суставной щели, а перелом малоберцовой кости локализуется чуть выше (рис. 75). Обычно наблюдается значительный подвывих стопы кнаружи. Нередко имеет место отрыв заднего или переднего края эпифиза большеберцовой кости. В таких случаях перелом называют трехлодыжечным (рис. 76). Отлом заднего края эпифиза влечет подвывих стопы кзади, переднего края – подвывиха стопы кпереди.
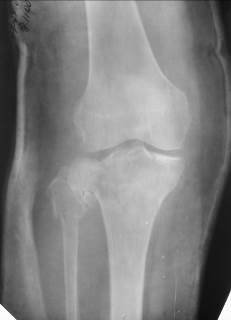
| Рис. 71. Рентгенограмма правого коленного сустава в прямой проекции в гипсовой повязке. Оскольчатые, внутрисуставные переломы проксимальных эпиметафизов берцовых костей. |
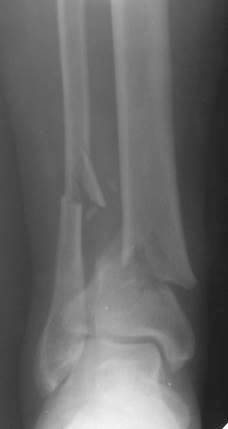
| Рис. 72. Рентгенограмма правого голеностопного сустава в прямой проекции. Надлодыжечный перелом метафиза большеберцовой кости (перелом Мальгеня). Оскольчатый перелом диафиза малоберцовой кости на границе средней и нижней трети. |
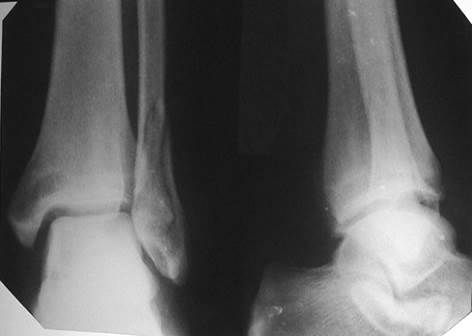
Рис. 73. Рентгенограмма левого голеностопного сустава в прямой и боковой проекциях. Перелом малоберцовой кости на границе диафиза и метафиза с небольшим подвывихом стопы кнаружи
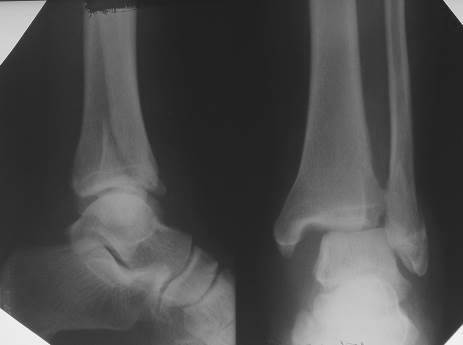
Рис. 74. Рентгенограммы левого голеностопного сустава в двух проекциях. Перелом наружной лодыжки, разрыв межберцового сочленения с выраженным подвывихом стопы кнаружи: суставная щель голеностопного сустава клиновидной формы. Значительно расширена во внутреннем отделе
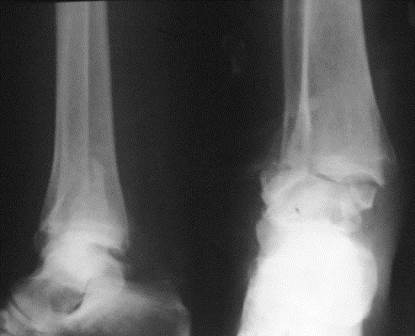
Рис. 75. Двухлодыжечный перелом костей правого голеностопного сустава (перелом Дюпюитрена) со значительным подвывихом стопы кнаружи. Линия перелома внутренней лодыжки на уровне суставной щели голеностопного сустава, перелом наружной лодыжки многооскольчатый
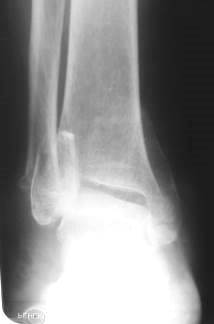
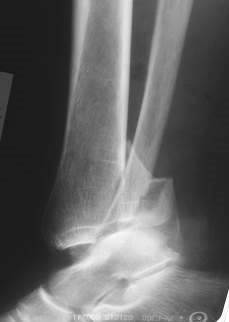
Рис. 76. Трехлодыжечный перелом костей правого голеностопного сустава с подвывихом стопы кзади: перелом наружной и внутренней лодыжек, перелом заднего края эпиметафиза большеберцовой кости
Переломы диафизов чаще всего винтообразные (спиралевидные).
При косых и спиральных переломах диафиза большеберцовой кости обычно происходит перелом проксимального конца малоберцовой кости, поэтому при подобных переломах необходима рентгенография голени с захватом коленного сустава (рис. 77).
Дата добавления: 2016-06-22; просмотров: 7643; |











