Открытые повреждения груди
Ранения груди. Открытые повреждения груди (ранения) делят на не проникающие в плевральную полость, при которых не повреждается париетальная плевра, и проникающие в плевральную полость, когда повреждается париетальная плевра и возможны ранения внутренних органов грудной клетки.
Непроникающие ранения груди. К отрытым непроникающим повреждениям груди относится различные ранения мягких тканей грудной стенки без одновременного повреждения костей или с наличием их перелома. Внешний вид раны (например, ее небольшие размеры) может быть обманчивым, так как нельзя определить ее направление, глубину и наличие повреждений внутренних органов. Проникающий характер ранения выявляется иногда лишь во время операции при ревизии раны.
Клиническая картина. При отсутствии сильного кровотечения общее состояние пострадавшего не страдает, дыхательная деятельность не нарушена, поведение активное. Отсутствуют признаки гемоторакса, гемоперикарда, пневмоторакса (отсутствие симптома присасывания воздуха в ране, особенно при глубоком вдохе, выдохе и кашле). Подкожная эмфизема не наблюдается.
Тактика. Пострадавшему необходимо провести обезболивание. Края раны обрабатывают антисептиком и накладывают асептическую повязку. При ранении мышц верхнего плечевого пояса необходима иммобилизация косынкой верхней конечности на стороне повреждения. Извлечение оставленного в ране предмета, причинившего повреждение, запрещено. Больного госпитализируют в хирургический стационар на сидячей каталке.
Лечение. Первичная хирургическая обработка раны проводится по общим правилам лечения ран мягких тканей. При иссечении раны необходимо убедиться в отсутствии повреждения плевры и крупных сосудов.
Проникающие ранения груди. При открытых проникающих ранениях груди после нарушения целостности париетальной плевры чаще всего наблюдаются повреждения легких с развитием пневмо- или гемоторакса. Возможны повреждения сердца и грудного отдела пищевода. При низко расположенных ранениях часто повреждаются диафрагма и органы брюшной полости (печень, желудок и др.). Чаще встречаются резаные (ножевые) и колотые раны, реже — рубленые, ушибленные. Особо опасны огнестрельные ранения груди, так как они, как правило, сопровождаются повреждением органов грудной полости и интенсивным внутренним кровотечением.
Клиническая картина. Пострадавшие предъявляют жалобы на выраженные боли в груди, усиливающиеся при дыхании, чувство стеснения, нехватку воздуха. При повреждении легкого может быть кровохарканье. При осмотре отмечаются бледность и цианоз кожных покровов, дистальные отделы конечностей мраморной окраски. Определяются одышка, подкожная эмфизема (появляется сглаженность шеи). На грудной стенке возникает нарушение целостности кожи с расхождением краев раны (зияние), отмечается кровотечение из раны. Выделение вспенивающейся крови из раны достоверно указывает на повреждение ткани легкого. При массивных внутриплевральных кровотечениях появляются признаки острого малокровия и геморрагического шока.
Лечение. При стабильном общем состоянии больного выполняют первичную хирургическую обработку раны и дренирование плевральной полости по Бюлау. При наличии признаков продолжающегося внутри плеврального кровотечения, ранениях в проекции сердца, повреждениях легкого выполняют торакотомию, останавливают кровотечение, дренируют плевральную полость по Бюлау. Если во время операции выявлено ранение диафрагмы, выполняют лапаротомию и ревизию органов брюшной полости.
Повреждения сердца.Основной причиной ранений сердца (95 %) являются колото-резаные раны, которые чаще располагаются на передней поверхности сердца. Раненые с огнестрельными повреждениями, как правило, погибают на месте происшествия. Ведущими симптомами являются наличие раны на грудной клетке в проекции сердца на фоне быстрого развития критического состояния пострадавшего.
Клиническая картина. При ранении сердца может преобладать клиника тампонады сердца или массивной кровопотери. Кровь, попавшая в полость перикарда (до 400 мл), — гемоперикард, препятствует работе сердца, в результате чего развиваются признаки тампонады сердца: кожа становится бледной, шея и лицо приобретают цианотичный оттенок, шейные вены набухают, тоны сердца становятся очень тихими или неслышимыми, появляется брадикардия или аритмия, резко падает АД.
Если преобладают симптомы кровопотери, то у больного проявляются симптомы геморрагического шока: выраженная общая слабость, оглушенность, бледность кожных покровов, тахикардия, ясные тоны сердца, признаки гемоторакса.
Тактика. Необходим срочный доступ к вене (лучше — к двум). Немедленно начинают инфузионную терапию (полиглюкин, полифер, 5 —10 мл 10 % раствора хлорида кальция, 30 мг преднизолона). Однако поднимать АД выше 80 — 90 мм рт. ст. недопустимо, так как это может усилить кровотечение. При тампонаде показана инфузия 200 мг раствора дофамина в 400 мл физиологического раствора или 0,1—0,3 мл изадрина внутривенно дробно. Необходимо наложить окклюзионную повязку на рану, начать ингаляцию кислорода. Показана экстренная госпитализация в ближайший хирургический стационар в положении на спине с опущенным головным концом. Необходимо заранее оповестить больницу о скором приезде больного с ранением сердца. При неэффективности помощи при тампонаде необходимо выполнить пункцию полости перикарда толстой иглой в точке между мечевидным отростком и нижним краем реберной дуги слева с направлением прокола под углом 30°.
Лечение. Проводят экстренную торакотомию, ушивают рану сердца и останавливают кровотечение, дренируют плевральную полость по Бюлау.
Пневмотораксы. Возникающий при повреждении плевры и легких пневмоторакс может быть закрытым, открытым и клапанным.
Закрытый пневмоторакс возникает в результате быстрого, кратковременного поступления атмосферного воздуха в замкнутую плевральную полость в момент ранения. Образующееся вслед за ним быстрое и плотное соприкосновение краев раны, смещение мягких тканей по ходу раневого канала, закупорка их сгустками крови прекращают дальнейшее поступление воздуха в плевральную полость. Поэтому закрытый пневмоторакс обычно носит ограниченный характер и является наиболее легкой формой пневмоторакса. Легкое при этом спадается лишь частично на 25 — 30%. Лишь большой закрытый пневмоторакс, вызывая спадение (коллапс) легкого и смещение органов средостения, может привести к серьезным функциональным расстройствам, которые исчезают после удаления воздуха из плевральной полости.
При открытом пневмотораксе плевральная полость через открытую рану грудной стенки сообщается с атмосферным воздухом, который при вдохе свободно входит в полость плевры, а при выдохе выходит из нее наружу. В результате этого отрицательное давление в плевральной полости исчезает и, как следствие, возникает коллапс легкого. При этом повышается нагрузка на сердце. При открытом пневмотораксе прежде всего нарушается дыхательная функция.
Наиболее опасным и тяжелым является клапанный пневмоторакс, при котором в ране образуется механизм своеобразного клапана, пропускающего воздух лишь в плевральную полость, из которой он не имеет выхода. В результате этого количество воздуха в плевральной полости увеличивается с каждым вдохом (напряженный пневмоторакс). Нарастание внутриплеврального давления ведет не только к спадению, но и к коллапсу легкого. Чаще при клапанном пневмотораксе воздух может проникать в подкожную клетчатку, что приводит к развитию подкожной эмфиземы.
Проникающие ранения груди сопровождаются обычно кровотечением. Кровь в различных количествах скапливается в полости плевры, образуя гемоторакс. При перкуссии отмечается притупление перкуторного звука в нижних отделах грудной клетки. При проникающих ранениях груди часто наблюдается гемопневмоторакс с преобладанием того или иного компонента (крови или воздуха).
Клиническая картина. Наиболее частыми клиническими признаками проникающего ранения являются одышка, боли при дыхании, кашель, кровохарканье, цианоз, изменения ритма и частоты дыхания и пульса и другие признаки гемопневмоторакса. При ранении легкого характерно сочетание кровохарканья, подкожной эмфиземы и гемоторакса.
При пневмотораксе при общем осмотре груди можно заметить значительное отставание при дыхательных экскурсиях пораженной стороны по сравнению со здоровой, сглаженность межреберпых промежутков. Пальпация мягких тканей болезненна, перкуторно в верхних отделах грудной клетки выслушивается звук с коробочным оттенком..
Тактика. Необходимо срочно устранить открытый пневмоторакс, для чего на рану накладывают окклюзионную повязку (герметизирующую). Для этого края раны обрабатывают антисептиком и накладывают стерильную салфетку. На кожу вокруг раны наносят вазелин или мазь, снаружи прикладывают воздухонепроницаемую ткань (клеенку, пленку, прорезиненную оболочку индивидуального перевязочного пакета), затем пелот (подушечку) и снаружи фиксируют лейкопластырем.
Вводят обезболивающие, антигистаминные средства, кладут холод на место повреждения. При признаках шока проводят противошоковую терапию, при продолжающемся кровотечении вводят гемостатические средства. Пострадавшего срочно транспортируют в хирургическое отделение в положении лежа. Во время транспортировки необходимо наблюдать за сознанием пострадавшего, пульсом, дыханием.
При клапанном пневмотораксе необходимо срочно снизить давление в плевральной полости с помощью ее пункции. Для этого в положении пострадавшего полусидя под местной анестезией 0,25 — 0,50 % раствором новокаина во втором межреберье по средне-ключичной линии по верхнему краю III ребра в плевральную полость вводят толстую иглу (иглу Дюфо, торакальную иглу с клапаном). При этом раздается свистящий звук выходящего из плевральной полости воздуха. На рану грудной стенки накладывают окклюзионную повязку, а иглу фиксируют на время транспортировки больного в стационар.
Лечение. В стационаре лечение начинают с продолжения противошоковых мероприятий. Под общим обезболиванием проводят первичную хирургическую обработку раны.
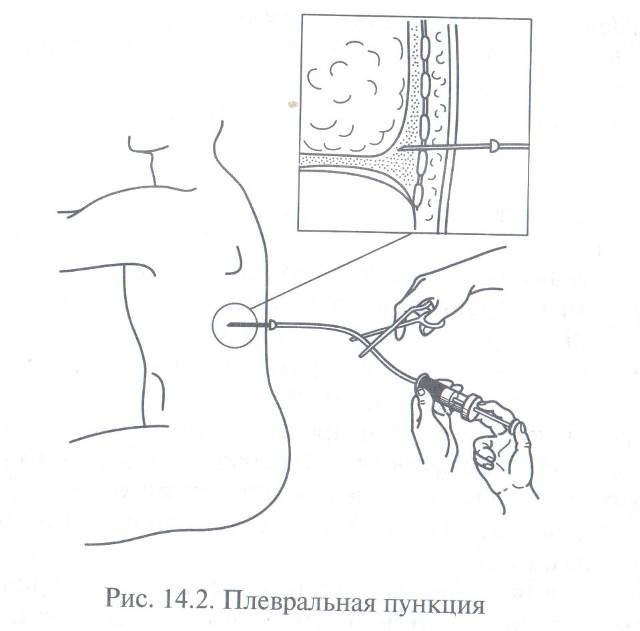 При наличии признаков гемоторакса необходимо определить, продолжается кровотечение или остановилось. Кровь, излившаяся в плевральную полость, при условии прекращения кровотечения в ближайшие часы свертывается, а затем вновь становится жидкой, поэтому если при пункции плевральной полости пунктат, вылитый в пробирку, не свертывается, кровотечение остановилось. Если же взятая в пробирку кровь свертывается, то скорее всего кровотечение продолжается. Небольшой гемоторакс требует консервативной терапии: покоя, проведение плевральных пункций (рис. 14.2), назначения гемостатических препаратов, антибиотиков.
При наличии признаков гемоторакса необходимо определить, продолжается кровотечение или остановилось. Кровь, излившаяся в плевральную полость, при условии прекращения кровотечения в ближайшие часы свертывается, а затем вновь становится жидкой, поэтому если при пункции плевральной полости пунктат, вылитый в пробирку, не свертывается, кровотечение остановилось. Если же взятая в пробирку кровь свертывается, то скорее всего кровотечение продолжается. Небольшой гемоторакс требует консервативной терапии: покоя, проведение плевральных пункций (рис. 14.2), назначения гемостатических препаратов, антибиотиков.
При продолжающемся активном кровотечении выполняют торакотомию, остановку кровотечения, дренирование плевральной полости по Бюлау.
Спонтанный пневмоторакс. Спонтанный пневмоторакс развивается внезапно, часто после физического напряжения. Основной причиной являются разрыв буллезно-измененной части легкого, пораженной туберкулезом, опухолью или кистозным процессом. Спонтанный пневмоторакс может быть закрытым, открытым или клапанным.
Клиническая картина. При возникновении спонтанного пневмоторакса внезапно появляются сильные боли в грудной клетке, усиливающиеся при дыхании и физическом напряжении. Боль может быть настолько сильной, что развивается клиническая картина шока: кожа становится цианотичной, холодной, покрывается липким потом, падает АД, пульс становится частым, поверхностным. Появляется одышка, которая при клапанном пневмотораксе быстро нарастает. Человек старается занять положение полусидя.
При осмотре отмечают отставание одной половины грудной клетки при дыхании. При клапанном пневмотораксе пораженная сторона грудной клетки может быть несколько расширена, межреберные промежутки выбухают. Прогрессирующее повышение давления в плевральной полости при этом виде пневмоторакса приводит к значительному сдавлению легких и смещению органов средостения в здоровую сторону, а иногда — к прекращению деятельности сердца.
Тактика. При клапанном пневмотораксе купируют болевой синдром и ликвидируют нарастающую дыхательную недостаточность. Для этого необходимо сделать пункцию плевральной полости. Как можно раньше нужно начать оксигенотерапию.
При спонтанном пневмотораксе госпитализация пострадавшего в хирургический стационар обязательна.
Лечение. Выполняют первичную хирургическую обработку раны грудной клетки, а плевральную полость дренируют по Бюлау. При необходимости выполняют торакотомию, ушивают поврежденное легкое или бронх.
Дата добавления: 2016-06-05; просмотров: 2949;











