Закрытые повреждения груди
По своему характеру повреждения груди делятся на закрытые и открытые, с повреждением и без повреждения скелета грудной клетки или внутренних органов грудной полости.
Ушибы. Травмы мягких тканей грудной клетки без повреждения костей и внутренних органов наблюдаются наиболее часто, протекают без осложнений и заканчиваются полным выздоровлением.
Клиническая картина. Ведущими клиническими симптомами являются боли в области ушиба, болезненность при пальпации, отечность тканей, кровоизлияния. Дыхание и гемодинамика не нарушены. Общее состояние больного не страдает.
Тактика. На место ушиба кладут холод и направляют пациента в травматологический пункт.
Лечение. Первые 2 сут назначают холод, с 3-х суток показаны согревающие компрессы, ограничение физической нагрузки. При болях назначают обезболивающие средства.
Переломы ребер. Такие травмы встречаются очень часто и могут быть одиночными и множественными. Они могут привести к повреждению париетальной плевры, межреберных сосудов и нервов, ткани легкого.
Клиническая картина. Отмечается резкая местная боль, усиливающаяся при пальпации, вдохе, кашле, а также попытке сдавить грудь и при движениях. Вследствие усиления боли при глубоком вдохе и движениях пострадавшие с переломами ребер дышат поверхностно, боятся кашлять, сохраняют вынужденное положение. Иногда можно определить крепитацию на месте перелома. В ряде случаев перелом ребер может протекать бессимптомно и диагностика возможна только при рентгенологическом исследовании.
Если переломы ребер сопровождаются повреждением плевры и легочной ткани, то может возникнуть подкожная эмфизема. При повреждении ткани легкого наблюдается кровохарканье. Отмечаются тахикардия, учащение дыхания, возможно развитие шока. При скоплении в плевральной полости крови (гемоторакс) перкуторно в нижних отделах определяется притупление перкуторного звука. При наличии воздуха в плевральной полости при перкуссии обнаруживается звук с коробочным оттенком в верхних отделах грудной клетки.
Тактика. При изолированных переломах ребер пострадавшему необходимо провести обезболивание (2—4 мл 50% раствора анальгина и 1 мл 1 % раствора димедрола), на место перелома кладут холод и направляют больного в травмпункт. При множественных переломах проводят противошоковые мероприятия, оксигенотерапию, вводят обезболивающие. На стороне переломов накладывают иммобилизирующую бинтовую или лейкопластырную циркулярную повязку (рис. 14.1). Пострадавшего транспортируют в травматологическое отделение на носилках в полусидячем положении или на спине с приподнятым головным концом.
Лечение. Как правило, начинают с применения новокаиновой блокады. При этом в область перелома вводят 5—10 мл 1 — 2 % раствора новокаина. В более тяжелых случаях блокаду завершают введением 1—2 мл 76% спирта.
При множественных и особенно двусторонних переломах показаны вагосимпатическая блокада по Вишневскому, вдыхание кислорода, при значительных нарушениях дыхания и кровообращения — трахеостомия с проведением управляемого дыхания. При наличии шока проводят противошоковые мероприятия. Для профилактики осложнений назначают антибиотики, отхаркивающие препараты, массаж грудной клетки, дыхательную гимнастику.
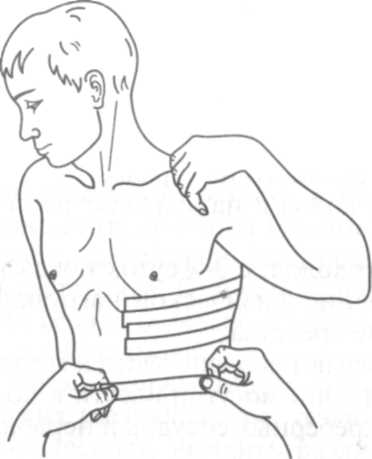
| Рис. 14.1. Черепицеобразная лейкопластырная повязка при переломах ребер |
Клиническая картина. Для переломов ключицы характерны боль, припухлость, ограничение функции руки, которую пациент прижимает к туловищу, деформация ключицы (при смещении отломков). Вид перелома уточняют по данным рентгенологического исследования.
Тактика. После обезболивания пациенту необходимо наложить повязку Дезо и госпитализировать его в травматологическое отделение в положении полусидя.
Лечение. Отломки без смещения или с незначительным смещением не нужно вправлять. При значительном смещении отломков по длине и под углом необходима закрытая репозиция, которая сводится к отведению обоих плечевых суставов кзади и к средней линии. Фиксируют отломки восьмиобразной повязкой, изготовленной из ватно-марлевой полосы (повязка Дельбе), которую оставляют на 3 — 4 недели.
Сдавление грудной клетки.При сильном сдавлении груди землей (при обрушениях), сжатии груди между буферами вагонов или кузовом автомашины и стеной, автомобильных катастрофах возникает сдавление грудной клетки.
При равномерном сжатии (особенно в момент вдоха) возникает так называемая травматическая асфиксия. Во время сжатия венозная кровь устремляется, вверх по венам шеи, не имеющим клапанов, значительно повышает венозное давление и как следствие этого возникают множественные разрывы мелких вен и капилляров с кровоизлияниями.
Клиническая картина. При травматической асфиксии отмечаются затрудненное дыхание, учащенный пульс, гипотония, цианотичная окраска кожи лица и шеи, множественные сплошные мелкоточечные кровоизлияния лица и шеи. Множественные точечные кровоизлияния имеются на коньюнктиве, слизистой рта и особенно под языком. Характерна одутловатость лица, шеи, а иногда и верхней половины туловища. При сильных сдавлениях наблюдается понижение, а иногда и потеря зрения, слуха, сознания. Часто возникают носовые кровотечения, кровохарканье, афония.
Травматическая асфиксия протекает значительно тяжелее при наличии множественных переломов ребер и повреждений легких и может сопровождаться шоком. При разрыве трахеи и бронхов возникает острая дыхательная недостаточность вследствие эмфиземы средостения или пневмоторакса.
Тактика. Необходимо освободить пострадавшего от сдавления, от стесняющей одежды, провести тщательное обезболивание, ввести антигистаминные средства. Больному придают полусидячее положение, дают кислород. При проявлениях шока проводят противошоковую терапию. Пострадавшего госпитализируют в травматологическое отделение в полусидячем положении, а при развитии шока — в горизонтальном.
Лечение. Лечение заключается в создании покоя, вдыхании кислорода, введении сердечных препаратов, анальгетиков, проведении двусторонней паравертебральной блокады межреберий. Иногда показана шейная вагосимпатическая блокада. При развитии острой дыхательной недостаточности проводят ИВЛ, а при необходимости и трахеостомию, лечебную бронхоскопию.
При наличии местных повреждений (переломы ребер) или явлений шока проводятся противошоковые мероприятия.
При обширных повреждениях легких или разрыве бронхов показаны срочная торакотомия с ушиванием ран, дренирование плевральной полости по Бюлау.
Дата добавления: 2016-06-05; просмотров: 3989;











