Аномалии структуры мочеточников
Гипоплазиямочеточника обычно сочетается с гипоплазией соответствующей почки или ее половины при удвоении, а также с мультикистозной почкой. Просвет мочеточника при данной аномалии резко сужен или облитерирован, стенка истончена, перистальтика ослаблена, устье уменьшено в размерах. Диагностика основана на данных цистоскопии, экскреторной урографии и ретроградной уретерографии.
Нейромышечная дисплазиямочеточника была описана под названием «мега-уретер» J. Goulk в 1923 г. как врожденное заболевание, проявляющееся расширением и удлинением мочеточника (по аналогии с термином «мегаколон»). Это один из частых и тяжелых пороков развития мочеточников, обусловленный недоразвитием или полным отсутствием его мышечного слоя и нарушением иннервации. В результате мочеточник не способен к активным сокращениям и утрачивает свою функцию перемещения мочи из лоханки в мочевой пузырь. Со временем такого рода динамическая непроходимость приводит к еще большему его расширению и удлинению с образованием коленчатых перегибов (ме-гадолихоуретер). Ухудшению транспорта мочи способствует нормальный тонус детрузора мочевого пузыря и сочетание данной аномалии с другими пороками развития (эктопия устья мочеточника, уретероцеле, пузырно-мочеточнико-во-лоханочный рефлюкс, нейрогенная дисфункция мочевого пузыря). Частое присоединение инфекции на фоне уростаза способствует развитию хронического уретерита с последующим рубцеванием стенки мочеточника и еще большим снижением функции верхних мочевыводящих путей. Характерными гистологическими признаками мегауретера являются значительное недоразвитие нервно-мышечных структур мочеточника с преобладанием рубцовой ткани.
Ахалазия мочеточника - это нейромышечная дисплазия его тазового отдела. Недоразвитие мочеточника при данной аномалии носит локальный характер и не затрагивает его вышележащих отделов, где они мало изменены или развиты нормально. С этих позиций ахалазию мочеточника следует считать не стадией развития мегауретера, а одной из его разновидностей.Как правило, расширение мочеточника в его тазовом отделе при ахалазии сохраняется на том же уровне в течение жизни. В ряде случаев вышележащие отделы мочеточника могут вовлекаться
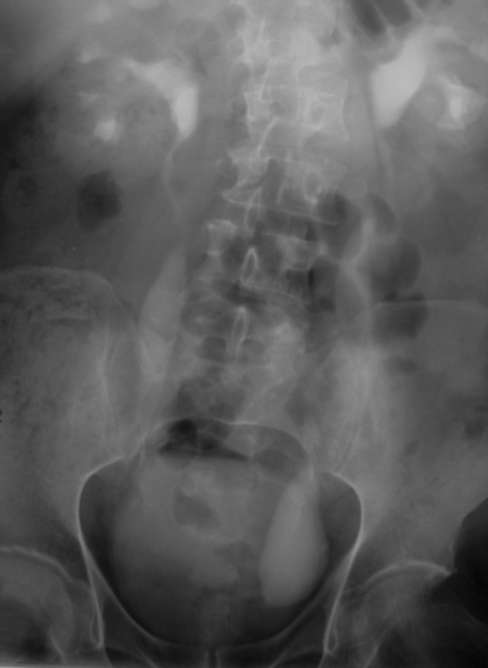
Рис. 5.30.Экскреторная урограмма. Ахалазия левого мочеточника
в патологический процесс вторично в результате застоя мочи в расширенном цистоиде, то есть динамической непроходимости.
Клиническая картина нейромы-шечной дисплазии мочеточника зависит от степени ее выраженности. При односторонней ахалазии или мегауретере общее состояние длительное время остается удовлетворительным. Симптомы слабо выражены или отсутствуют, что является одной из причин поздней диагностики нейромышечной дисплазии уже в зрелом возрасте. Первые признаки мегауретера обусловлены присоединением хронического пиелонефрита. Появляются боли в соответствующей поясничной области, повышение температуры с ознобом, дизурия. Тяжелое клиническое течение наблюдается при двустороннем мегауретере. С раннего возраста выявляются симптомы хронической почечной недо-
статочности: отставание ребенка в физическом развитии, пониженный аппетит, полиурия, жажда, слабость, утомляемость.
Диагностика нейромышечной дисплазии основывается на лабораторных, лучевых, уродинамических и эндоскопических методах исследования. Соно-графия позволяет выявить расширение чашечно-лоханочной системы и мочеточника в его прилоханочном и предпузырном отделах, уменьшение слоя почечной паренхимы. Характерным признаком ахалазии на экскреторных урограммах является значительное расширение тазового отдела мочеточника при неизмененных вышележащих отделах мочевыводящих путей (рис. 5.30).
При мегауретере отмечается увеличение длины и значительное расширение мочеточника на всем протяжении с участками коленообразных перегибов. Ан-теградная пиелоуретерография позволяет установить диагноз при отсутствии функции почки по данным экскреторной урографии.
В дифференциальной диагностике мегауретер следует отличать от гидроуре-теронефроза, который возникает в результате сужения мочеточника.
Оперативное лечение нейромышечной дисплазии мочеточника в значительной степени зависит от стадии заболевания. Предложено свыше 100 методов оперативной коррекции. Степень компенсаторных возможностей, особенно характерных для детей раннего возраста, зависит от выраженности анатомических и функциональных нарушений, диаметра мочеточника и активности пие-лонефритического процесса. Хирургическое лечение заключается в резекции расширенного мочеточника по длине и ширине с субмукозной имплантацией
его в мочевой пузырь по Политано-Лидбеттеру. Более выраженные изменения в стенке мочеточника со значительным нарушением его функции являются показанием к кишечной пластике мочеточника (рис. 54, 55, см. цв. вклейку).
Врожденное сужение (стеноз) мочеточника,как правило, локализуется в его прилоханочном, реже - предпузырном отделах, в результате чего развивается гидронефроз или гидроуретеронефроз. Вследствие частоты, особенностей этиологии, патогенеза, клинического течения и методов оперативной коррекции гидронефротическая трансформация выделена в отдельную нозологическую форму и рассматривается в главе 6.
Клапаны мочеточника- это локальные дупликатуры слизистого и подсли-зистого или реже всех слоев стенки мочеточника. Данная аномалия встречается крайне редко. Причиной ее образования является врожденный избыток слизистой мочеточника. Клапаны могут иметь косое, продольное, поперечное направление и чаще локализуются в прилоханочном или предпузырном отделах мочеточника. Они могут вызывать обструкцию мочеточника с развитием гидронефротической трансформации, что является показанием к оперативному лечению - резекции суженного участка мочеточника с анастомозом между неизмененными отделами мочевых путей.
Дивертикул мочеточника - редкая аномалия, которая проявляется в виде мешковидного выпячивания его стенки. Чаще всего встречаются дивертикулы правого мочеточника с преимущественной локализацией в тазовом отделе. Описаны также двусторонние дивертикулы мочеточника. Стенка дивертикула состоит из тех же слоев, что и сам мочеточник. Диагноз устанавливают на основании экскреторной урографии, ретроградной уретерографии, спиральной КТ и МРТ. Оперативное лечение показано при развитии гидроуретеронефроза в результате обструкции мочеточника в области дивертикула. Оно заключается в резекции дивертикула и стенки мочеточника с уретероуретероанастомозом.
Уретероцеле- кистоподобное расширение интрамурального отдела мочеточника с выпячиванием его в просвет мочевого пузыря (рис. 15, см. цв. вклейку). Оно относится к частым аномалиям и диагностируется у 1-2 % больных всех возрастных групп, подвергнутых цистоскопическому исследованию.
Уретероцеле может быть одно- и двусторонним. Причиной его образования является врожденное нейромышечное недоразвитие подслизистого слоя интрамурального отдела мочеточника в сочетании с узостью его устья. Вследствие такого порока развития постепенно происходит смещение (растяжение) слизистой оболочки данного отдела мочеточника в полость мочевого пузыря с формированием округлого или грушевидного кистовидного образования различных размеров. Наружной стенкой его является слизистая оболочка мочевого пузыря, а внутренней - слизистая мочеточника. На вершине уретероцеле находится суженное устье мочеточника.
Различают два вида этой аномалии мочеточников - ортотопическое и гете-ротопическое (эктопическое) уретероцеле. Первое возникает при нормальном расположении устья мочеточника. Оно небольших размеров, хорошо сокращается и, как правило, не нарушает оттока мочи из почек. Такое малосимптомное уретероцеле чаще диагностируется у взрослых. Гетеротопическое уретероцеле возникает при низкой эктопии устья мочеточника по направлению к выходу из
мочевого пузыря. У детей раннего возраста в 80-90 % наблюдений диагностируется эктопический вид уретероцеле, чаще нижнего устья, при удвоении мочеточника. Преобладает односторонняя форма, реже заболевание выявляется с двух сторон.
Дата добавления: 2021-06-28; просмотров: 679;











