Первичные морфологические элементы сыпи
Первичные морфологические элементы сыпи включают пятно, волдырь, пузырек, пустулу, папулу, бугорок, узел.
Пятно (macula) клинически характеризуется только изменением цвета кожи. При этом по консистенции, рельефу поверхности и уровню залегания очаг поражения не отличается от окружающей нормальной кожи. Различают воспалительные и невоспалительные пятна.
Воспалительные (сосудистые) пятна образуются вследствие расширения кровеносных сосудов сосочкового слоя дермы. Цвет воспалительных пятен варьирует от ярко-красного до синюшно- красного, который чаще наблюдается при длительном существовании воспалительного процесса и при наличии замедленного кровотока (венозного). Ярко-красная или розовая окраска характерна для- артериальной гиперемии. Важным дифференциально-диагностическим признаком воспалительных пятен, как и пятен, обусловленных неправильным развитием и стойким расширением мелких поверхностных крювеносных сосудов кожи (телеангиэктазии), является их исчезновение или побледнение при надавливании пальцем или предметным стеклом. После прекращения давления восстанавливается первоначальный цвет пятна. При длительном .существовании воспалительных пятен через сосудистые стенки выходят форменные элементы крови, вследствие чего пятна приобретают буровато-желтый оттенок.
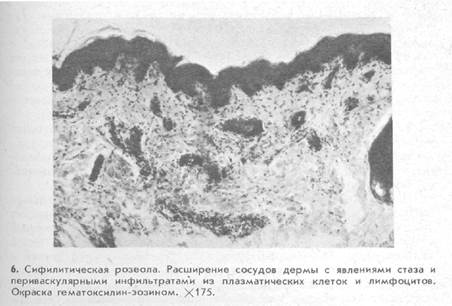
Выделяют воспалительные пятна небольших размеров (диаметром от 2—3 до 20—25 мм или-немного больше) — розеолы. Они имеют округлую или овальную форму и служат наиболее частым проявлением на коже общих инфекционных заболеваний. При некоторых инфекционных заболеваниях, такие как сифилис, брюшной и сыпной тифы, розеолезные пятна никогда не сливаются, в то время как при скарлатине и кори нередко возникает разлитая эритема вследствие слияния розеол.
Гистологическая, картина кожи в зонерозеолы характеризуется резким расширением и переполнением кровью сосудов верхней трети дермы, эндотелий которых чаще всего набухший, иногда с явлениями пролиферации. Вокруг сосудов могут образоваться небольшие инфильтраты, состоящиепреимущественно из лимфоцитов. При возникновении сифилитической розеолы к лимфоцитам примешиваются плазматические клетки. Эпидермис, как правило, не изменен (рис. 6).
Воспалительные пятна диаметром от 2 до нескольких, десятков сантиметров называют эритемой.
Множественные очаги эритемы, сливаясь, могут «захватить» весь кожный покров, в результате чего возникает эритродермия. Различают активную и пассивную эритему. Активная эритема чаще всего возникает остро, являясь признаком воспаления, поэтому наряду с расширением сосудов и увеличением кровенаполнения она сопровождается отеком. При этом кожа горячая на ощупь, субъективно отмечается жжение или зуд. Форма и цвет очагов эритемы могут быть разнообразными. Очаги эритемы, обычо имеющие овальную или круглую форму, могут увеличиваться и сливаться между собой, образуя гирляндоподобные очаги (erythema gyratum). В некоторых случаях величина эритемы может не изменяться продолжительное время (фиксированная эритема). Ярко-красная окраска, наблюдающаяся в начале развития очагов эритемы, в дальнейшем может смениться желтовато-розовой, цианотической.
Гистологическая картина кожи при эритеме характеризуется более выраженными изменениями воспалительного характера. В зависимости от этиологического фактора, кроме резкого расширения сосудов, наблюдается образование более или менее выраженного периваскулярного инфильтрата, состав которого зависит от характера заболевания, при котором развилась эритема. Эритематозные пятна возникают при экземе, нейродермите, многоформной экссудативной эритеме, токсикодермии и других заболеваниях. Общими признаками эритемы при указанных заболеваниях являются резкое расширение сосудов не только сосочкового слоя дермы, но и более глубоких ее отделов и выраженная отечность, особенно верхней трети дермы. Инфильтраты, как правило, небольшие, периваскулярные, состоят в основном из лимфоцитов, среди которых могут наблюдаться нейтрофильные лейкоциты и эозинофилы (например, при экземе). Волокнистые субстанции в местах отека разрыхлены, но их структура и гистохимические свойства, как правило, не изменены. То же относится и к стенкам сосудов. Эпидермис чаще утолщен, иногда в состоянии выраженного акантоза (например, при нейродермите). При наличии выраженного экссудативного компонента в эпидермисе может наблюдаться межклеточный отек, иногда с образованием спонгио-тических пузырей (например, при экземе, токсикодермии).
В ряде случаев эритема может иметь нервно-рефлекторное происхождение (эритема стыда, гнева и пр.). В противоположность воспалительным эритемам, существующим обычно длительное время, нервно-рефлекторная эритема исчезает, как и возникает, очень быстро.
Пассивная эритема (цианоз) чаще всего обусловлена венознымстазом вследствие расширения капилляров и венул. Цианотические участки кожи обычно имеют синюшный или синюшно-красный оттенок. Температура кожи на этих участках снижена. Очаги цианоза могут иметь диффузный характер (акроцианоз кистей и стоп), древовидную (livedo racemosa) или сетчатую (cutis marmorata) форму. Обычно цианоз резко усиливается на холоде.
Следствием спазма или облитерации кровеносных сосудов является анемия — резкое побледнение кожи, сопровождающееся снижением температуры. Анемия, так же как эритема, может иметь нервно-рефлекторное происхождение и возникать вследствие моментальной реакции кровеносных сосудов на эмоциональный стресс (испуг, гнев).
Невоспалительные пятна могут быть обусловлены неправильным развитием в коже кровеносных сосудов, кровоизлиянием, изменением содержания меланина и введением в кожу красящих веществ. Из пятен, образовавшихся вследствие неправильного развития в коже кровеносных сосудов, чаще всего встречаются гемангиомы, представляющие собой порок развития мелких вен и капилляров, характеризующийся утолщением стенок сосудов, их стойким расширением или увеличением числа мелких сосудов. Указанные изменения кровеносных сосудов могут возникнуть в период внутриутробного развития, т. е. быть врожденными (сосудистый невус), или появиться в любом периоде жизни человека. Цвет гемангиом изменяется вплоть до полного исчезновения сосудистой окраски при диаскопии, они не подвергаются самопроизвольному регрессу. Может наблюдаться врожденное недоразвитие, поверхностных кровеносных сосудовв кожи (анемический невус). Вариантом сосудистого воспалительного пятна являются также телеангиэктазии— стойкие расширения мелких сосудов, обычно образующиеся в результате нарушения иннервации поверхностно расположенных капилляров. Их можно наблюдать, например, при эритематозной стадии розацеа.
Гистологическая картина при розацеа характеризуется резким расширением просвета сосудов и утолщением их стенок, но без выраженного воспалительного компонента
(рис. 7), что указывает на наличие длительно существующих вазомоторных нарушений. Подобные изменения сосудов приводят к нарушению проницаемости их стенок, о чем свидетельствуют резкий отек дермы и трофические нарушения в коже, характеризующиеся дистрофическими изменениями волокнистых субстанций.
В результате кровоизлияний возникают геморрагические пятна. При этом наблюдается выхождение эритроцитов из русла кровеносных сосудов в окружающую ткань дермы или подкожной жировой клетчатки в результате повреждения (разрыва) или повышения проницаемости сосудистой стенки. Окраска геморрагических пятен в ближайшие сроки после их появления красная, а затем она постепенно последовательно сменяется синей, зеленой, желтой, светло-коричневой, темно-коричневой, грязно-серой. 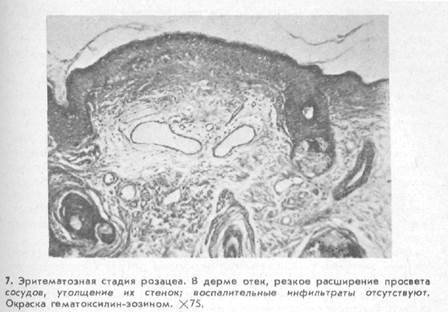
Через 2—3 нед, иногда раньше (в зависимости от размера пятен и глубины их залегания) геморрагические пятна бесследно исчезают. По величине и форме принято различать: 1) петехии (petechiae) — точечные кровоизлияния; 2) пурпуру (purpura) — кровоизлияния диаметром до 1—2 см; 3) экхимозы (ecchymoses) — кровоизлияния диаметром более 2 см; 4) линейные кровоизлияния (vibices); 5 кровоподтеки (sugillationes). При надавливании на геморрагические пятна цвет их не изменяется.
Гистологическая картина в зоне геморрагических пятен характеризуется резким расширением сосудов, иногда стазами с периваскулярными кровоизлияниями различной выраженности. Обычно наблюдается набухание эндотелия сосудистых стенок, местами с очагами деструкции, в связи с чем, кроме кровоизлияний, в дерме обнаруживают небольшие, инфильтраты, состоящие из полиморфно-ядерных нейтрофильных лейкоцитов, а также дистрофические изменения вол жнистых субстанций. При экхимозах кровоизлияния, как правило, более обширные, иногда диффузные.
Пигментные пятна образуются главным образом вследствие изменения содержания меланина в коже, количество, которого может увеличиваться (гиперпигментированные пятна) или уменьшаться (депигментированные пятна).
Гиперпигментированные пятна могут быть врожденными (пигментный невус), возникать самопроизвольно (веснушки, хлоазма, пятна при болезни Реклингхаузена и др.), после приема некоторых лекарственных препаратов (акрихин, препараты серебра, висмута), в результате проникновения в эпидермис патогенных грибов (например, при отрубевидном лишае), а также после поверхностных воспалительных процессов (дерматиты, флеботодермии и др.).
Форма гиперпигментированных пятен может быть различной. Самыми мелкими гиперпигментированными пятнами являются веснушки (ephelides), локализующиеся обычно на коже лица.
Гистологическая картина при веснушках характеризуется увеличением в пигментном пятне количества меланоцитов, меланосомы которых по структуре несколько отличаются от обычных: они длиннее и тоньше. Отмечается увеличение содержания меланина в клетках эпидермиса.
Более крупными (0,5—1 см в диаметре) являются элементы лентиго (lentigo).
Гистологическая картина при лентиго характеризуется увеличением количества меланоцитов в базальном слое эпидермиса вдоль дермо-эпидермальной границы. Наблюдаются большие скопления меланина не только в ростковом слое, но и в вышележащих отделах эпидермиса вплоть до рогового слоя, а также в меланофагах сосочков дермы, которые, как и эпидермальные выросты, удлинены (рис. 8).
Крупнопятнистые гиперпигментированные элементы характерны для хлоазмы, болезни Реклингхаузена и др. Очаговые и разлитые пигментные пятна наблюдаются при склеродермии, лекарственной токсикодермии, красной волчанке и др. Меланиновые гиперхромии больших размеров носят название «меланодермйи» (например, токсическая меланодермия, меланодермия при пеллагре, болезни Аддисона, солнечном загаре). Цвет гиперпигментированных пятен от светло-желтого до коричневого или они, с цианотическим оттенком. Нередко интенсивность окраски гиперпигментированных пятен в пределах очага поражения неодинакова, вследствие чего может наблюдаться точечный или сетевидный пестрый рисунок.
Депигментированные (или гипопигментированные) пятна, как и гиперпигментированные, могут быть врожденными (альбинизм), возникать в процессе жизни человека (витилиго), развиватьсяна очагах склеродермии, псориаза, нейродермита, рубцовых изменений кожи и др. 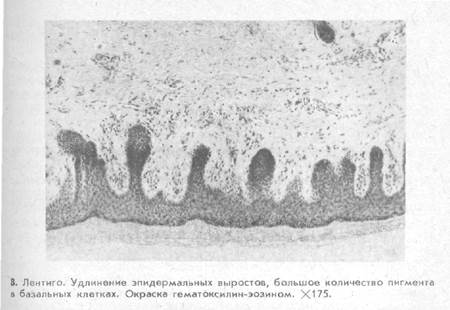
Депигментированные пятна бывают белыми, цвета слоновой кости или розовато-белыми. Лишенные пигмента очаги поражения могут быть диффузными и занимать обширные участки кожи (альбинизм, распространенная форма витилиго) или ограниченными, мелкопятнистыми (сифилитическая и псориатическая лейкодерма, мелкие пятна витилиго и др.). Волосы в пределах очага депигментации также лишены пигмента. Депигментированные пятна, например при витилиго, особено четко видны в летнее время, когда окружающая кожа под влиянием инсоляции становится гиперпигментированной.
Гистологическая картина при витилиго характеризуется следующими изменениями: эпидермис обычной толщины или слегка истончен, отростки его сглажены. Роговой слой чаще всего утолщен, зернистый, как правило, состоит из одного ряда клеток со скудной зернистостью. Шиповатый слой без особых изменений, клетки базального слоя не содержат пигмента. Меланоциты в депигментированнои коже встречаются редко. В дерме могут наблюдаться набухание и гомогенизация некоторых коллагеновых волокон, эластическая сеть без особых изменений. Сосуды, как правило, расширены, стенки их набухшие, вокруг них определяются гнездные скопления фибробластов, гистиоцитов и лаброцитов. Волосяные фолликулы на участках депигментации несколько атрофичны, устья их расширены, заполнены роговыми пробками.
Иногда депигментированные пятна необходимо дифференцировать от анемического невуса. Последний не чисто-белой окраски, а лишь несколько бледнее окружающей кожи. Для его распознавания целесообразно путем растирания вызвать гиперемию окружающей кожи.
В пределах депигментированных пятен кожный рисунок, температуры, а также процессы сало- и потоотделения обычно не изменены. Лишь в очагах лейкомеланодермии при лепре нарушается чувствительность, что необходимо учитывать при дифференциальной диагностике депигментированных пятен.
Что касается пятен, возникающих при отложении в коже окрашенных инородных веществ, то их цвет и форма зависят от вида вещества и характера его введения. Так, при аргирии, кароти-нодермии иногда поражаются Значительные участки кожи. Отложения в коже частиц угля и пороха имеют точечный или мелкопятнистый характер, так же как и при искусственном введении в кожу красящих веществ (татуировка). Гиперпигментированные пятна, обусловленные отложением гемосидерина, характерны для васкулитов кожи.
Волдырь (urtica) представляет собой бесполостной элемент островоспалительного характера. Он развивается вследствие расширения капилляров сосочкового слоя дермы, повышения проницаемости их стенок и выхода через сосудистую стенку безбелкового серозного экссудата [Шапошников O.K., 1962], который в дальнейшем сдавливает сосуды. В результате этого на поверхности кожи внезапно развиваются ограниченные, различной формы и величины подушкообразные плотноватые образования, возвышающиеся над уровнем кожи. Уртикарные элементы вначале имеют розовато-красную окраску в связи с расширением сосудов сосочкового слоя дермы, но вскоре бледнеют вследствие сдавления экссудатом кровеносных сосудов в зоне развития волдыря. Таким образом, в типичном случае развившийся уртикарный элемент имеет фарфорово-белую окраску в центре и розовато-красную по периферии.
Волдырь исчезает так же быстро, как и появляется, но в некоторых случаях может существовать довольно длительное время (urticaria perstans). Обычно уртикарные элементы имеют выраженную тенденцию к периферическому росту и слиянию между собой с образованием кольцевидных, гирляндоподобных очагов, напоминающих географическую карту.
В редких случаях вследствие резко выраженного экссудативного процесса на поверхности волдыря может образоваться пузырек или даже пузырь, наполненный серрзным или серозно-гемор-рагическим содержанием. При возникновении волдыря, как правило, отмечаются зуд и жжение. Нередко развитие уртикарных высыпаний сопровождается повышением температуры тела и общим недомоганием.
Гистологическая картина характеризуется выраженным отеком сосочкового и подсосочкового отделов дермы, сопровождающимся резким расширением сосудов, особенно лимфатических. Воспалительных инфильтратов обычно не обнаруживают, но иногда они наблюдаются в небольшом количестве. В эпидермисе может отмечаться умеренный спонгиоз.
Волдыри являются основным морфологическим элементом крапивницы, возникают при сывороточной болезни, ангионевротическом отеке Квинке и при ряде дерматозов (токсикодермия, герпетиформный дерматит Дюринга, флеботодермия и др.). У некоторых лиц волдыри развиваются на внешне не измененной коже после незначительного механического раздражения (аутографизм, или urticaria factitia). При разрешении волдыря изменений на коже обычно не остается, за исключением в редких случаях пигментации (urticaria cum pigmentatione).
Пузырек (vesicula) — мелкое полостное образование, содержащее серозную или серозно-геморрагическую жидкость. Пузырек обычно возвышается над уровнем кожи в виде элемента полушаровидной формы диаметром 1,5—5 мм. Однако в ряде случаев, например при дисгидрозе, пузырьки могут не возвышаться над кожей, а как бы просвечивать, находясь с ней на одном уровне. Это зависит от глубины залегания пузырька и анатомо-гисто-логических особенностей кожи (толщина рогового слоя и др.). Обычно вследствие отека, являющегося неотъемлемым условием развития пузырька, он расположен на эритематозном основании (например, при герпесе, экземе). На ладонях и подошвах пузырьки могут располагаться на неизмененной коже или просвечивать сквозь нее наподобие саговых зерен (например, при дисгидрозе). Обычно образуется большое количество пузырьков. Они имеют тенденцию сливаться между собой, образуя многокамерные элементы. Высыпания могут располагаться группами (герпетиформные пузырьки), возникать на поверхности узелков (например, при почесухе).
Гистологическая картина характеризуется экссудативными изменениями, сопровождающимися спонгиозом и образованием однокамерных пузырьков, как, например, при буллезном дерматите (рис. 9), экземе, или многополостных, как, например, при герпесе. При появлении однокамерных пузырьков спонгиоз может быть выражен в различных отделах эпидермиса. Затем вокруг пузырька происходит пролиферация эпидермиса и пузырек, как бы поднимаясь кверху, локализуется уже в верхних отделах росткового слоя или под роговым слоем. Иногда наблюдается акантоз, в роговом слое — различное количество паракератотических клеток и корки. Воспалительный инфильтрат в дерме локализуется в основном вокруг расширенных сосудов и состоит из лимфоидных клеток, иногда с примесью нейтрофильных лейкоцитов и эозинофилов. После того как пузырек лопается, на его месте остается эрозия, по размерам соответствующая пузырьку. Содержимое пузырька ссыхается в корку. В некоторых случаях, в частности при экземе, экссудат продолжает выделяться из пузырька, не ссыхаясь. Это приводит к мокнутию, нередко захватывающему большие участки кожи, на которой имеется масса слившихся пузырьков. 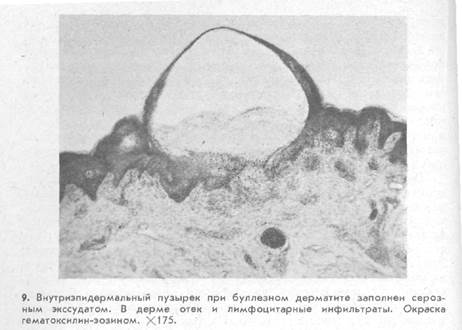
При герпесе эрозивные участки на месте бывших пузырьков имеют полициклические очертания, а при опоясывающем лишае располагаются группами по ходу пораженного нерва, что имеет важное значение, в дифференциальной диагностике. После разрешения пузырька изменений на коже не остается.
Пузырь (bulla) — полостное образование диаметром 0,5 -7 см и более, содержащее жидкость. Границы пузыря обычно четкие, очертания округлые или овальные. Пузырь выступает над уровнем окружающей кожи.
В большинстве случаев пузыри бывают однокамерными, о чем свидетельствует быстрое спадение их после прокола. Однако при слиянии нескольких пузырей или крупных пузырьков (в частности, при эпидермофитии) могут образоваться многокамерные пузыри.
В ряде случаев пузыри имеют неправильные очертания и по форме и размерам могут соответствовать участку воздействия экзогенного раздражителя (в частности, при ожогах, токсическом действии некоторых растений). Покрышка пузырей может быть напряженной или дряблой, содержимое — серозным или геморрагическим. Пузыри, подобно пузырькам, могут располагаться на воспалительном основании и быть окружены зоной гиперемии (при герпетиформном дерматите Дюринга, буллезной форме рожи, многоформной экссудативной эритеме, токсикодермии). В других случаях (вульгарная, листовидная пузырчатка, врожденный буллезный эпидермолиз, пемфигоид Левера и др.) пузыри возникают на внешне неизмененной коже.
Гистологическая картина. Место расположения пузырей, определяемое при гистологическом исследовании, имеет важное значение в дифференциальной диагностике. Пузырь может находиться внутри- или субэпидермально. Различают несколько типов пузырей.
В основе развития субкорнеальных, спонгиотических пузырей лежит межклеточный отек (спонгиоз), сопровождающийся инфильтрацией мононуклеарными элементами, мигрирующими в эпидермис из верхних отделов дермы, и растяжением десмосом, которые затем исчезают.
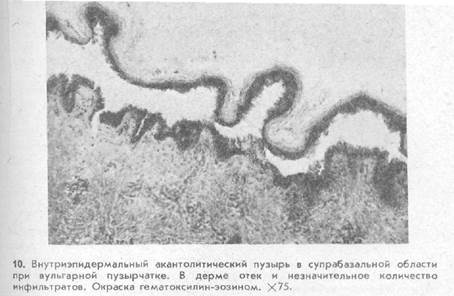
Акантолитические пузыри образуются в результате растворения межклеточной цементирующей субстанции, что приводит к нарушению связей между отдельными эпидермальными клетками. Акантолитические пузыри возникают преимущественно в супраба-зальной области при вульгарной пузырчатке (рис. 10), болезни Дарье и в субкорнеальной при листовидной пузырчатке.
Вирусные пузыри образуются в результате проникновения в эпидермалъные клетки вирусов.
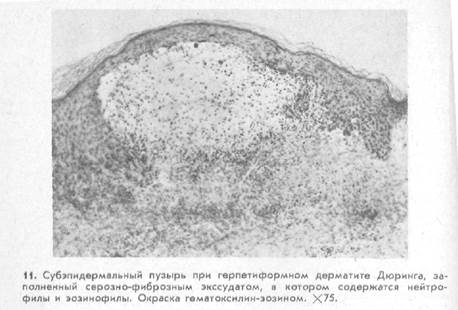
Существуют два типа изменений эпидермальных клеток баллонирующая и ретикулярная дистрофия. Баллонирующая дистрофия резко выражена при вторичном акантолизе в базальном слое. Пузыри, образующиеся в результате деструктивных изменений базальных клеток эпидермиса, имеют субэпидермальную локализацию (рис. 11), так же как пузыри, развивающиеся вследствие деструктивных изменений базальной мембраны. При гистологическом исследовании таких пузырей отмечается истончение или отсутствие ШИК-положительной базальной мембраны, а при электронной микроскопии — повреждение полудесмосом, базальной пластинки или крепящих фибрилл. Изменения в дерме при указанных разновидностях пузырей зависят от вида заболевания, при котором они развились.
Пузыри могут возникать в результате действия экзогенных и эндогенных факторов. Однако каковы бы ни были этиологические факторы, главную роль в образовании внутриэпидермального пузыря играют предварительное дегенеративное повреждение эпителиальных клеток (бзллонирующая и вакуольная дистрофия), утрата связей между ними, развитие спонгиоза и акантолиза. Именно акантолиз и основанный на этом явлении феномен Никольского (отслаивание верхних слоев эпидермиса при механическом воздействии) являются критериями дифференциальной диагностики истинной пузырчатки и других пузырных дерматозов (см. главу 8).
При подэпидермальных пузырях, образующихся вследствие отека сосочкового слоя дермы и нарушения структуры базальной мембраны, скопившийся экссудат отслаивает эпидермис от сосочкового слоя дермы, что наблюдается при многих дерматозах (экссудативная многоформная эритема, буллезная токсикодермия, буллезная форма рожи, пеллагра).
При регрессе пузыря его покрышка лопается и образуется эрозия, по краям которой расположены обрывки покрышки. Особенно быстро вскрываются пузыри, локализующиеся на слизистой оболочке полости рта и в естественных складках кожи. Образовавшиеся эрозивные поверхности могут долго не эпителизироваться (например, при вульгарной пузырчатке, врожденном буллезном эпидермолизе и др.). Однако чаще содержимое пузыря быстро ссыхается в корку, после отторжения которой не остается никаких следов. В случае подэпидермального расположения пузыря в результате повреждения сосочкового слоя дермы на месте пузырей могут остаться рубцы (например, при врожденном буллезном эпидермолизе, порфириновой болезни, ожогах и др.).
Пустула, или гнойничок (pustula), — полостное образование с гнойным содержанием. Величина пустулы различна — от 1,5— 5 мм до нескольких сантиметров в диаметре. Форма пустулы может быть шаровидной, конусообразной, плоской. В зависимости от глубины залегания в коже различают поверхностные пустулы, располагающиеся в пределах эпидермиса, и глубокие, локализующиеся в дерме. Поверхностные пустулы, содержимое которых быстро ссыхается в корочки, по отторжении которых остается лишь временная гиперпигментация кожи, называют импетиго.
Гистологическая картина при импетиго, вызываемом как стрептококковой, так и стафилококковой инфекцией, характеризуется наличием пустулы под роговым слоем, заполненной фибрином и полиморфно-ядерными лейкоцитами с небольшим содержанием лимфоцитов. Иногда в ней можно видеть акантолитические клетки, образующиеся в результате воздействия протеолитических ферментов лейкоцитов. В ростковом слое эпидермиса, под пустулой, выявляют спонгиоз и нейтрофильные лейкоциты. В верхнем слое дермы расположен умеренный воспалительный инфильтрат, состоящий из нейтрофилов и лимфоцитов.
Пустулы, развивающиеся вокруг волосяного фолликула, называют фолликулитами. Они имеют вид конусообразного гнойничка, окруженного эритематозным венчиком. Различают остиофолликулиты, при которых пустула локализуется в устье волосяного фолликула (в центре она пронизана волосом), поверхностные фолликулиты, характеризующиеся тем, что пустула захватывает верхнюю часть или две трети волосяного фолликула, и глубокие фолликулиты, когда гнойный процесс распространяется на весь волосяной фолликул. Для глубоких фолликулитов характерны более яркая окраска элемента и болезненность инфильтрата. В глубокой фолликулярной пустуле может образоваться некротический стержень (например, при фурункуле), после нее остается рубец.
Нефолликулярная поверхностная пустула — фликтена — напоминает пузырь с вялой покрышкой и характерна для стрептококковых поверхностных пиодермитов. Нефолликулярную пустулу, развивающуюся в дерме, называют э к т и м о и. Иногда эктима покрывается улиткообразными слоистыми корками вследствие того, что продолжается нагноительный процесс, и в результате образуется рупия. При разрушении покрышки эктимы или насильственном отторжении корки рупии возникает глубокий дефект — язва, после заживания которой остается рубец.
Гистологическая картина при эктиме в отличие от импетиго характеризуется распространением
патологического процесса с эпидермиса на дерму с образованием язвенного поражения. Эпидермис по краям язвы, как правило, в состоянии акантоза, соединительная ткань подлежащих участков дермы может быть некротизирована и инфильтрирована лейкоцитами. Капилляры в верхней трети дермы расширены как по периферии, так и в центре очага, может возникнуть тромбоз.
Гнойнички, образующиеся вокруг сальных желез, называют акне (угри). Они имеют конусовидную форму и могут располагаться поверхностно (вокруг выводных протоков сальной железы) или глубоко в дерме (при вовлечении в процесс всей сальной железы). В последнем случае при разрешении акне остается рубец.

Основной причиной возникновения гнойничков являются патогенные микроорганизмы — стафилококки и стрептококки. Развитию пиогенного процесса способствует снижение защитных сил организма, обусловленное гиповитаминозом, нарушением иммунологических процессов и др.
К разновидности гнойничка с гистологических позиций можно отнести спонгиоформную пустулу Кого я, представляющую собой многокамерную пустулу, локализующуюся в верхней части эпидермиса и характеризующуюся наличием мелких полостей, заполненных нейтрофилами, среди которых находятся деструктивно измененные эпителиальные клетки в виде остатков оболочек (рис. 12). Эпидермис обычно в состоянии акантоза, местами в нем выражен межклеточный отек. В дерме отмечаются различные изменения в зависимости от заболевания, при котором встречается пустула Когоя, но всегда наблюдаются отек, особенно сосочкового слоя, расширение сосудов и инфильтрация различной степени выраженности (в основном нейтрофильными лейкоцитами с примесью лимфоцитов). Этот тип пустулы встречается при пустулезном псориазе, болезни Рейтера, акродерматите Аллопо, герпетиформном импетиго, гонорейном кератозе и кандидозе.
Папула, или узелок (papula)— бесполостное, поверхностно расположенное, выступающее над уровнем кожи образование плотной или мягкой консистенции, обычно подвергающееся обратному развитию без образования рубца.
Папулы могут быть воспалительными или невоспалительными. Воспалительные папулы обусловлены пролиферацией эпидермиса и развитием инфильтрата в сосочковом слое дермы, расширением сосудов и ограниченным отеком. Обычно такие папулы при надавливании на них бледнеют. Воспалительные папулы характерны для экземы, псориаза, вторичного сифилиса, нейродермита, красного плоского лишая и других дерматозов.
Папулы невоспалительного характера возникают вследствие разрастания эпидермиса (например, обыкновенные бородавки), отложения в дерме продуктов обмена — холестерина, амилоида, слизи, кальция и др. (например, ксантома) или разрастания ткани дермы (например, папиллома). В зависимости от преимущественной локализации патологического процесса в различных слоях кожи принято различать дермальные, эпидермальные и смешанные — эпидермально-дермальные папулы, хотя подобное деление условное.
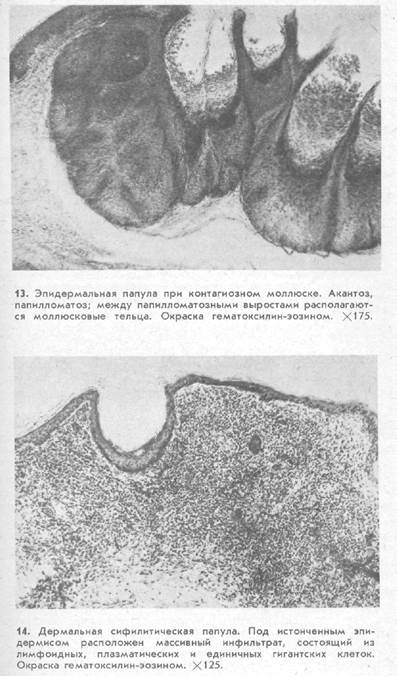
Гистологическая картина. Эпидермальные папулы могут образоваться в результате эпителиальной гиперплазии, как, например, при бородавках, контагиозном моллюске (рис. 13), псориазе и эпителиоме, а также меж- и внутриклеточного отека, в частности при экземе. В основе эпидермальных папул лежит пролиферация клеток эпидермиса (например, при псориазе) или увеличение их объема вследствие отека и дистрофических изменений (например, при экземе). При папулах дермального происхождения, например сифилитических (рис. 14), наблюдается воспалительная инфильтрация дермы. Инфильтраты в папулезных элементах в основном имеют периваскулярную локализацию, но иногда, сливаясь, располагаются более диффучно. Состав инфильтрата может быть различным в зависимости от этиологического фактора, но в основном он содержит лимфоидные клетки, гистиоциты, фибробласты.
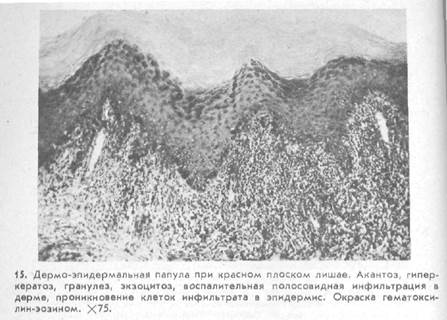
Иногда среди них находится большое количество плазматических (например, при сифилисе) или эпителиоидных и гигантских клеток. Примером эпидермально-дермальной папулы может служить папула при красном плоском лишае (рис. 15), при котором гиперпластические процессы в эпидермисе, сопровождающиеся гиперкератозом, сочетаются с выраженной инфильтрацией в дерме, имеющей полосовидный характер. В этом случае инфильтрат состоит в основном из лимфоидных элементов.
Величина папул различна. Различают милиарные (диаметром 1 —1,5 мм), лентикулярные (2—3 мм), нумулярные (2—3 см) папулы и более крупные папулы — бляшки. Последние нередко образуются вследствие слияния более мелких папул.
Форма и очертания папул различны. Они могут быть заостренными и иметь конусовидную форму (при болезни Девержи), уплощенными (при красном плоском лишае, нейродермите, плоских бородавках), полигональными (при красном плоском лишае), округлой, полушаровидной формы.
Поверхность папул может быть гладкой или покрыта чешуйками. При одних дерматозах (болезнь Девержи и др.) чешуйки прикреплены плотно и отторгаются с трудом, при других (каплевидный парапсориаз, псориаз) — отторгаются довольно легко. На поверхности папул при красном плоском лишае можно видеть пуп-ковидное вдавление и сероватые полоски (сетка Уикхема). Поверхность папул может быть покрыта плотными гиперкератотическими бородовчатоподобными наслоениями (при бородавчатом красном лишае, бородавчатом туберкулезе кожи, болезни Дарье и др.).
В ряде случаев на папулах располагаются другие морфологические элементы: пузырьки (папуловезикулы), пустулы (папуло-пустулы). При некоторых дерматозах (папулонекротический туберкулез кожи) папулы сочетаются с некротическим процессом или геморрагическими изменениями, что приводит к их изъязвлению (некоторые формы васкулитов кожи). В подобных случаях на месте папул может образоваться рубец. При локализации папул в складках, местах трения отмечается их избыточный рост и на поверхности папул развиваются вегетации. Вегетирующие папулы имеют тенденцию к слиянию с образованием кондилом. Яркий пример такого процесса — широкие кондиломы при вторичном сифилисе.
Тенденция к периферическому росту и слиянию папул — довольно частое явление при многих дерматозах (псориаз, нейродермит, экзема, красный плоский лишай и др.). В отдельных случаях папулы, разрастаясь по периферии, в центральной части рассасываются, что приводит к образованию кольцевидных элементов (например, при псориазе, красном плоском лишае).
Окраска папул может быть разной: розовато-красной, желтовато-серой, цианотической, ливидной, черной; они могут быть также цвета нормальной кожи.
Бугорок (tuberculum)— бесполостное образование, возникающее вследствие развития в дерме воспалительного инфильтрата гранулематозного строения (воспалительные бугорки) или развития фиброзной ткани и скопления в дерме невоидных пигментных клеток (невоспалительные бугорки).
При разных заболеваниях бугорки различаются гистологическими особенностями, имеющими решающее значение в дифференциальной диагностике.
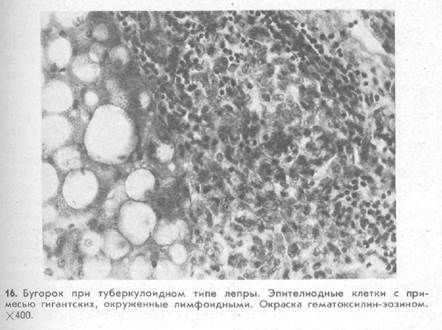
Гистологическая картина. Бугорок как типичный элемент сыпи наблюдается при таких заболеваниях, как туберкулез, сифилис, лепра. Для гистологической картины бугорка характерно наличие гранулем, состоящих из эпителиоидных клеток с примесью гигантских, т. е. бугорок имеет туберкулоидное строение (рис. 16). Туберкулезной инфекции свойственно образование вокруг эпителиоидно-клеточной гранулемы лимфоцитарного вала и казеозного некроза в центре бугорка, с последующим размягчением и замещением его соединительной тканью. Для сифилитической гранулемы характерно наличие большого количества плазматических клеток и фибробластических элементов, в результате чего она склонна к рубцеванию. Могут наблюдаться также некробиотические изменения.
При лепре бугорок сходен с туберкулезным, однако некроз в нем никогда не развивается.
Бугорки, особенно в начале своего развития, по величине, цвету, консистенции имеют большое сходство с узелками. Они представляют собой элементы, незначительно возвышающиеся над окружающей кожей или находящиеся на одном уровне с ней и залегающие глубоко в дерме. Диаметр бугорков колеблется от 3—5 мм до 2—3 см, цвет может быть различным — от розовато-красного или желто-красного до медно-красного, бронзового, цианотического. При диаскопии цвет бугорков может меняться (туберкулезные бугорки), это используют с диагностической целью. Консистенция бугорков плотная или тестоватая. Таким образом, важной характеристикой бугорка с точки зрения диагностики является сопротивляемость элемента давлению пуговчатого зонда. В частности, при туберкулезных бугорках вследствие разрушения эластической ткани пуговчатый зонд проваливается, вызывая кровотечение, или (при легком надавливании) оставляет ямку (симптом Поспелова). Цвет и консистенция бугорков, как и гистологическая характеристика, имеют важное значение в дифференциальной диагностике.
Бугорки обычно имеют четкие границы, возникают на ограниченных участках кожного покрова, имеют тенденцию к группировке. При этом в одних случаях бугорки располагаются близко друг к другу, но не сливаются (например, при сифилисе), в других — сливаются, образуя ограниченный инфильтрат (например, при туберкулезе). В отличие от узелка на месте бугорка остается рубец (в случае его распада с образованим язвы) или рубцовая атрофия (при рассасывании бугоркового инфильтрата).
Узел (nodus) — ограниченное плотное образование диаметром от 1—5 см и более, округлой или овальной формы, расположенное в глубоких слоях дермы и подкожной жировой клетчатке. Узлы могут быть обусловлены развитием различных патологических процессов, чаще воспалительного характера (воспалительные узлы). Воспалительные узлы характерны для узловатой эритемы, инфекционных заболеваний. Они могут развиваться остро, например, при узлов
Дата добавления: 2017-02-13; просмотров: 4474;











