Опорно-двигательный аппарат
К опорно-двигательному аппарату относятся скелет и мышцы, объединенные в единую костно-мышечную систему. Функциональное значение этой системы заложено в самом ее названии. Скелет и мышцы являются опорными структурами организма, ограничивающими полости, в которых расположены внутренние органы. С помощью опорно-двигательного аппарата осуществляется одна из важнейших функций организма – движение.
Опорно-двигательный аппарат разделяют на пассивную и активную части. К пассивной частиотносят кости и их соединения, от которых зависит характер движений частей тела, но сами они выполнять движения не могут. Активную частьсоставляют скелетные мышцы, которые обладают способностью к сокращению и приводят в движение кости скелета (костные рычаги).
Специфика аппарата опоры и движений человека связана с вертикальным положением его тела, прямохождением и трудовой деятельностью. Приспособления к вертикальному положению тела имеются в строении всех отделов скелета: позвоночника, черепа и конечностей. Чем ближе к крестцу, тем массивнее позвонки (поясничные), что вызвано большой нагрузкой на них. В том месте, где позвоночник, принимающий на себя тяжесть головы, всего туловища и верхних конечностей, опирается на тазовые кости, позвонки (крестцовые) срослись в одну массивную кость - крестец. Изгибы создают наиболее благоприятные условия для поддержания вертикального положения тела, а также для выполнения рессорных, пружинящих функций при ходьбе и беге.
Нижние конечности человека выдерживают большую нагрузку и целиком принимают на себя функции передвижения. Они имеют более массивный скелет, крупные и устойчивые суставы и сводчатую стопу. Развитые продольные и поперечные своды стопы имеются только у человека. Точками опоры стопы являются головки плюсневых костей спереди и пяточный бугор сзади. Пружинящие своды стопы распределяют тяжесть, приходящуюся на стопу, уменьшают сотрясения и толчки при ходьбе, сообщают плавность походке. Мышцы нижней конечности обладают большей силой, но вместе с тем и меньшим разнообразием в своем строении, чем мышцы верхней конечности.
Освобождение верхней конечности от функций опоры, приспособление их к трудовой деятельности привели к облегчению скелета, наличию большого количества мышц и подвижности суставов. Рука человека приобрела особую подвижность, которая обеспечивается длинными ключицами, положением лопаток, формой грудной клетки, строением плечевого и других суставов верхних конечностей. Благодаря ключице верхняя конечность отставлена от грудной клетки, в результате чего рука приобрела значительную свободу в своих движениях.
Лопатки расположены на задней поверхности грудной клетки, которая уплощена в передне-заднем направлении. Суставные поверхности лопатки и плечевой кости обеспечивают большую свободу и разнообразие движений верхних конечностей, их большой размах.
В связи с приспособлением верхних конечностей к трудовым операциям их мускулатура функционально более развита. Подвижная кисть человека приобретает особое значение для трудовых функций. Большая роль в этом принадлежит первому пальцу кисти благодаря его большой подвижности и способности противопоставляться остальным пальцам. Функции первого пальца настолько велики, что при его утрате кисть почти теряет способность захватывать и удерживать предметы
Значительные изменения в строении черепа также связаны с вертикальным положением тела, с трудовой деятельностью и речевыми функциями. Мозговой отдел черепа явно преобладает над лицевым. Лицевой отдел менее развит и располагается над мозговым. Уменьшение размеров лицевого черепа связано с относительно небольшими размерами нижней челюсти и других его костей.
Каждая кость как орган состоит из всех видов тканей, однако главное место занимает костная ткань, являющаяся разновидностью соединительной ткани.
Химический состав костей сложный. Кость состоит из органических и неорганических веществ. Неорганические вещества составляют 65-70% сухой массы кости и представлены главным образом солями фосфора и кальция. В малых количествах кость содержит более 30 других различных элементов. Орг. вещества, получившие название оссеин, составляют 30-35% сухой массы кости. Это костные клетки, коллагеновые волокна. Эластичность, упругость кости зависит от ее органических веществ, а твердость - от минеральных солей. Сочетание неорганических и органических веществ в живой кости придает ей необычайные крепость и упругость. По твердости и упругости кость можно сравнить с медью, бронзой, чугуном. В молодом возрасте, у детей кости более эластичные, упругие, в них больше органических веществ и меньше неорганических. У пожилых, старых людей в костях преобладают неорганические вещества. Кости становятся более ломкими.
У каждой кости выделяют плотное (компактное) и губчатое вещество. Распределение компактного и губчатого вещества зависит от места в организме и функции костей.
Компактное вещество находится в тех костях и в тех их частях, которые выполняют функции опоры и движения, например в диафизах трубчатых костей и местах, где при большом объеме требуется сохранить легкость и вместе с тем прочность, образуется губчатое вещество, например в эпифизах трубчатых костей.
Губчатое вещество находится также в коротких (губчатых) и плоских костях. Костные пластинки образуют в них неодинаковой толщины перекладины (балки), пересекающиеся между собой в различных направлениях. Полости между перекладинами (ячейки) заполнены красным костным мозгом. В трубчатых костях костный мозг находится в канале кости, называемом костномозговой полостью. У взрослого человека различают красный и желтый костный мозг. Красный костный мозг заполняет губчатое вещество плоских костей и эпифизов трубчатых костей. Желтый костный мозг (ожиревший) находится в диафизах трубчатых костей.
Вся кость, за исключением суставных поверхностей, покрыта надкостницей, или периостом. Она представляет собой тонкую соединительнотканную оболочку, имеющую вид пленки и состоящую из двух слоев – наружного, волокнистого, и внутреннего, костеобразующего.Суставные поверхности кости покрыты суставным хрящом.
Различают кости трубчатые (длинные и короткие), губчатые, плоские, смешанные и воздухоносные (рис. 10).
Трубчатые кости - это кости, которые расположены в тех отделах скелета, где совершаются движения с большим размахом (например, у конечностей). У трубчатой кости различают ее удлиненную часть (цилиндрическую или трехгранную среднюю часть) - тело кости, или диафиз, и утолщенные концы - эпифизы. На эпифизах располагаются суставные поверхности, покрытые суставным хрящом, служащие для соединения с соседними костями. Участок кости, расположенный между диафизом и эпифизом, называется метафизом. Среди трубчатых костей выделяют длинные трубчатые кости (например, плечевая, бедренная, кости предплечья и голени) и короткие (кости пясти, плюсны, фаланги пальцев). Диафизы построены из компактной, эпифизы - из губчатой кости, покрытой тонким слоем компактной.
Губчатые (короткие) кости состоят из губчатого вещества, покрытого тонким слоем компактного вещества. Губчатые кости имеют форму неправильного куба или многогранника. Такие кости располагаются в местах, где большая нагрузка сочетается с большой подвижностью. Это кости запястья, предплюсны.
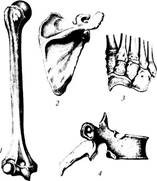
Рис. 10. Виды костей:
1 – длинная (трубчатая) кость; 2 – плоская кость; 3 – губчатые (короткие) кости; 4 – смешанная кость
Плоские кости построены из двух пластинок компактного вещества, между которыми расположено губчатое вещество кости. Такие кости участвуют в образовании стенок полостей, поясов конечностей, выполняют функцию защиты (кости крыши черепа, грудина, ребра).
Смешанные кости имеют сложную форму. Они состоят из нескольких частей, имеющих различное строение. Например, позвонки, кости основания черепа.
Воздухоносные кости имеют в своем теле полость, выстланную слизистой оболочкой и заполненную воздухом. Например, лобная, клиновидная, решетчатая кость, верхняя челюсть.
Все соединения костей делятся на три большие группы. Это непрерывные соединения, полусуставы, или симфизы, и прерывные соединения, или синовиальные соединения.
1. Непрерывные соединения костей образованы с помощью различных видов соединительной ткани. Эти соединения прочные, эластичные, но имеют ограниченную подвижность. Непрерывные соединения костей делятся на фиброзные, хрящевые и костные.
Фиброзные соединения:
| Синдесмозы - | Швы - | Вколачивания - |
| это соединения костей с помощью различной формы связок и мембран (например, межкостные перепонки предплечья и голени, желтые связки, соединяющие дуги позвонков, связки, укрепляющие суставы) | это соединения краев костей черепа между собой тонкими прослойками волокнистой соединительной ткани. Различают швы зубчатые (между теменными костями), чешуйчатые (соединение чешуи височной кости с теменной) и плоские (между костями лицевого черепа); | соединения корня зуба с зубной альвеолой (зуб как бы вколочен в зубную альвеолу) |
К хрящевым соединениям (синхондрозам) относятся соединения с помощью хрящей. Например, соединения тел позвонков друг с другом, соединения ребер с грудиной.
Костные соединения (синостозы) появляются по мере окостенения синхондрозов между эпифизами и диафизами трубчатых костей, отдельными костями основания черепа, костями, составляющими тазовую кость, и др.
2. Симфизы также являются хрящевыми соединениями. В толще образующего их хряща имеется небольшая щелевидная полость, содержащая немного жидкости. К симфизам относится лобковый симфиз.
3. Суставы, или синовиальные соединения, представляют собой прерывные соединения костей, прочные и отличающиеся большой подвижностью. Все суставы имеют следующие обязательные анатомические элементы: суставные поверхности костей, покрытые суставным хрящом; суставная капсула; суставная полость; синовиальная жидкость (рис. 11).
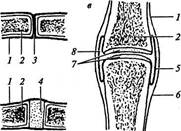
Рис. 11. Соединения костей:
а – синдесмоз; б – синхондроз; в – сустав; 1– надкостница; 2 – кость; 3 – волокнистая соединительная ткань; 4 – хрящ; 5 – синовиальный слой; 6 – фиброзный слой сумки; 7– суставные хрящи; 8 – полость сустава
В скелете человека различают четыре отдела: скелет головы (череп), скелет туловища, скелет верхних и нижних конечностей (рис. 12).
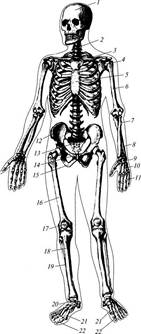
Рис. 12. Скелет человека. Вид спереди:
1 – череп; 2 – позвоночный столб; 3 – ключица; 4 – ребро; 5 – грудина; 6 – плечевая кость; 7 – лучевая кость; 8 – локтевая кость; 9 – кости запястья; 10 – пястные кости; 11 – фаланги пальцев кисти; 12 – подвздошная кость; 13 – крестец; 14 – лобковая кость; 15 – седалищная кость; 16 – бедренная кость; 17 – надколенник; 18 – большеберцовая кость; 19 – малоберцовая кость; 20 – кости предплюсны; 21 – плюсневые кости; 22 – фаланги пальцев стопы
Скелет туловища включает позвоночник, грудину и ребра.
Позвоночный столб является основным стержнем, костной осью тела и его опорой. Он защищает спинной мозг, составляет часть стенок грудной, брюшной и тазовой полостей и, наконец, участвует в движении туловища и головы.
Позвоночник новорожденного, как и взрослого, состоит из 32-33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 3-4 копчиковых). Особенностью позвоночника ребенка первого года жизни является практическое отсутствие изгибов. Они формируются постепенно, в процессе индивидуального развития ребенка. Первой образуется шейная кривизна (выпуклостью вперед, лордоз), когда у ребенка появляется возможность удерживать в вертикальном положении голову. К концу первого года жизни формируется поясничная кривизна (также выпуклостью вперед), необходимая для реализации позы стояния и акта прямохождения. Грудная кривизна (выпуклостью назад, кифоз) формируется позже. Позвоночник ребенка этого возраста еще очень эластичен, и в лежачем положении его изгибы сглаживаются. Недостаток двигательной активности в этом возрасте отрицательно сказывается на развитии нормальной кривизны позвоночного столба.
Изгибы позвоночного столба человека являются приспособлениями для сохранения равновесия при вертикальном положении тела и пружинящим механизмом для устранения толчков для тела, головы и головного мозга при ходьбе, прыжках и других резких движениях.
Рост позвоночника наиболее интенсивно происходит в первые два года жизни. При этом сначала все отделы позвоночника растут относительно равномерно, а, начиная с 1,5 лет рост верхних отделов – шейного и верхнегрудного – замедляется, и увеличение длины происходит в большей мере за счет поясничного отдела. Следующий этап ускорения роста позвоночника – период «полуростового» скачка. Последнее вытягивание позвоночника происходит на начальных этапах полового созревания, после чего рост позвонков замедляется.
Окостенение позвоночников продолжается в течение всего детского возраста, причем до 14 лет окостеневают только их средние части. Завершается окостенение позвонков только к 21-23 годам. Изгибы позвоночника, начавшие формироваться на 1-м году жизни, полностью формируются в возрасте 12 –14 лет, т. е на начальных стадиях полового созревания.
Кости грудной клетки представлены 12 парами ребер и грудиной, а также грудными позвонками. Семь пар верхних ребер передними своими концами достигают грудины. Эти ребра называют истинными ребрами. 8-10 ребра грудины не достигают, они соединяются с вышележащими ребрами, поэтому они получили название ложных ребер. 11 и 12 ребра заканчиваются в мышцах передней брюшной стенки, их передние концы остаются свободными. Эти ребра отличаются большой подвижностью, их называют колеблющимися ребрами.
Грудина, 12 пар ребер и 12 грудных позвонков, соединяясь между собой при помощи суставов, хрящевых соединений и связок, образуют грудную клетку.
У новорожденного грудная клетка имеет коническую форму, причем ее размер от грудины до позвоночника больше, чем поперечный. У взрослого человека – наоборот. По мере роста ребенка форма грудной клетки меняется. Коническая форма грудной клетки после 3-4 лет сменяется на цилиндрическую, а к 6 годам пропорции грудной клетки становятся похожими на пропорции взрослого человека. К 12-13 годам грудная клетка приобретает ту же форму, что у взрослого.
Скелет верхних конечностей состоит из пояса верхних конечностей (плечевого пояса) и свободных верхних конечностей. Пояс верхних конечностей с каждой стороны имеет две кости – ключицу и лопатку. Со скелетом туловища соединяется суставом только ключица. Лопатка как бы вставлена между ключицей и свободной частью верхней конечности.
Скелет свободной части верхней конечности состоит из плечевой кости, костей предплечья (локтевая, лучевая кости) и кисти (кости запястья, пясти и фаланги пальцев).
Окостенение свободных конечностей продолжается до 18-20 лет, причем ранее всего окостеневают ключицы (практически еще внутриутробно), затем – лопатки и последними – кости кисти. Именно эти мелкие кости служат объектом рентгенографического исследования при определении «костного» возраста. На рентгенограмме эти мелкие косточки у новорожденного только намечаются и становятся ясно видимыми только к 7 годам. К 10-12 годам выявляются половые различия, которые заключаются в более быстром окостенении у девочек по сравнению с мальчиками (разница составляет примерно 1 год). Окостенение фаланг пальцев завершается в основном к 11 годам, а запястья – в 12 лет, хотя отдельные зоны продолжают оставаться не окостеневшими до 20-24 лет.
Скелет нижних конечностей состоит из пояса нижних конечностей (парная тазовая кость) и свободной части нижних конечностей (кости бедра – бедренная кость, голени – большеберцовая и малоберцовая кость, и стопы – кости предплюсны, плюсны и фаланг пальцев). Таз состоит из крестца и неподвижно соединенных с ним двух тазовых костей. У детей каждая тазовая кость состоит из трех самостоятельных костей: подвздошной, лобковой, седалищной. Их сращение и окостенение начинается с 5-6 лет, а завершается к 17-18 годам. Крестец у детей также еще состоит из несросшихся позвонков, которые соединяются в единую кость в подростковом возрасте. Половые различия в строении таза начинают проявляться в возрасте 9 лет. Порядок и сроки окостенения свободных нижних конечностей в целом повторяют закономерности, характерные для верхних.
Череп,образованный парными и непарными костями, защищает от внешних воздействий головной мозг и органы чувств, дает опору начальным отделам пищеварительной и дыхательной систем и образует вместилища для органов чувств.
Череп условно подразделяют на мозговой и лицевой отделы. Мозговой череп является вместилищем для головного мозга. С ним неразрывно связан лицевой череп, служащий костной основой лица и начальных отделов пищеварительной и дыхательной систем.
Мозговой отдел черепа взрослого человека состоит из четырех непарных костей - лобной, затылочной, клиновидной, решетчатой и двух парных – теменной и височной.
В образовании лицевого отдела черепа участвуют 6 парных костей (верхнечелюстная, небная, скуловая, носовая, слезная, нижняя носовая раковина), а также 2 непарные (сошник и нижняя челюсть). К лицевому отделу черепа относится также подъязычная кость.
Череп новорожденного состоит из нескольких отдельных костей, соединенных мягкой соединительной тканью. В тех местах, где сходятся 3-4 кости, эта перепонка особенно велика, такие зоны называют родничками. Благодаря родничкам кости черепа сохраняют подвижность, что имеет важнейшее значение при родах, так как голова плода в процессе родов должна пройти через очень узкие родовые пути женщины. После рождения роднички зарастают в основном к 2-3 месяцам, но самый большой из них – лобный – только к возрасту 1,5 лет.
Мозговая часть черепа детей значительно более развита, чем лицевая. Интенсивное развитие лицевой части происходит в период полуростового скачка, и особенно – в подростковом периоде под воздействием гормона роста. У новорожденного объем мозгового отдела черепа в 6 раз больше объема лицевого, а у взрослого – в 2-2,5 раза.
Голова ребенка относительно очень велика. С возрастом существенно изменяется соотношение между высотой головы и ростом.
Скелетная мышца – это орган, образованный поперечно-полосатой мышечной тканью и содержащий соединительную ткань, нервы и сосуды. Мышцы прикрепляются к костям скелета и при своем сокращении приводят костные рычаги в движение. Мышцы удерживают положение тела и его частей в пространстве, перемещают костные рычаги при ходьбе, беге и других движениях, выполняют глотательные, жевательные и дыхательные движения, участвуют в артикуляции речи и мимике, вырабатывают тепло.
Каждая мышца состоит из большого числа мышечных волокон, собранных в пучки и заключенных в соединительнотканные оболочки; множество пучков образуют единую мышцу. В каждой скелетной мышце различают активно сокращающуюся часть – брюшко и несокращающуюся часть - сухожилия. Брюшко обильно оплетено кровеносными сосудами, здесь интенсивно идет обмен веществ. Сухожилия представляют собой плотные тяжи из соединительной ткани, неупругие и нерастяжимые, с помощью которых мышцы прикрепляются к костям. Они меньше снабжаются кровью и обмен веществ здесь вялый. Снаружи мышца покрыта соединительно-тканным футляром – фасцией.
Общепринятой классификации мышц нет. Они подразделяются по их положению в теле человека, форме и функции.
Классификация мышц
| Форма | Строение | Расположение | Функция |
| Веретенообразные Лентовидные Короткие Длинные Широкие Ромбовидные Зубчатые Круглые Квадратные Двуглавые Трех,- четырехглавые Двубрюшные | Одноперистые Двуперистые Многоперистые Круговые | Поверхностные Глубокие Прямые Косые | Сгибатели Разгибатели Приводящие Отводящие Сжиматели (сфинктеры) Вращатели Поднимающие Опускающие |
Мышцы тела человека развиваются из среднего зародышевого листка (мезодермы). Мышцы в онтогенезе растут иначе, чем другие ткани: если у большинства этих тканей по мере развития снижаются темпы роста, то у мышц максимальная скорость роста приходится на заключительный пубертатный скачок роста. В то время как, например, относительная масса мозга у человека от рождения до взрослого состояния снижается с 10 до 2 %, относительная масса мышц возрастает с 22 до 40 %.
Интенсивный рост волокон наблюдается до 7 лет и в пубертатном периоде. Начиная с 14-15 лет микроструктура мышечной ткани практически не отличается от микроструктуры взрослого человека. Однако утолщение мышечных волокон может продолжаться до 30-35 лет.
Более крупные мышцы формируются всегда раньше мелких. Например, мышцы предплечья и плеча формируются быстрее мелких мышц кисти.
С возрастом изменяется мышечный тонус. У новорожденного он повышен, а мышцы, вызывающие сгибание конечностей, преобладают над мышцами-разгибателями, поэтому движения детей достаточно скованны. С возрастом увеличивается тонус мышц-разгибателей и формируется их баланс с мышцами-сгибателями.
В 15-17 лет заканчивается формирование опорно-двигательного аппарата. В процессе его развития изменяются двигательные качества мышц: сила, быстрота, выносливость, ловкость. Развитие их происходит неравномерно. Прежде всего, развиваются быстрота и ловкость движений, позже всего – выносливость.
Существует две разновидности недостаточной двигательной активности: гипокинезия - недостаток мышечных движений, гиподинамия - недостаток физического напряжения.
Обычно, гиподинамия и гипокинезия сопровождают друг друга и действуют совместно, поэтому заменяются одним словом (как известно, наиболее часто употребляется понятие «гиподинамия»). Это атрофические изменения в мышцах, общая физическая детренированность, детренированность сердечно-сосудистой системы, понижение ортостатической устойчивости, изменение водно-солевого баланса, системы крови, деминерализация костей и т.д. В конечном счете, снижается функциональная активность органов и систем, нарушается деятельность регуляторных механизмов, обеспечивающих их взаимосвязь, ухудшается устойчивость к различным неблагоприятным факторам; уменьшается интенсивность и объем афферентной информации, связанной с мышечными сокращениями, нарушается координация движений, снижается тонус мышц (тургор), падает выносливость и силовые показатели.
Наиболее устойчивы к развитию гиподинамических признаков мышцы антигравитационного характера (шеи, спины). Мышцы живота атрофируются сравнительно быстро, что неблагоприятно сказывается на функции органов кровообращения, дыхания, пищеварения.
В условиях гиподинамии снижается сила сердечных сокращений в связи с уменьшением венозного возврата в предсердия, сокращаются минутный объем, масса сердца и его энергетический потенциал, ослабляется сердечная мышца, снижается количество циркулирующей крови в связи с застаиванием ее в депо и капиллярах. Тонус артериальных и венозных сосудов ослабляется, падает кровяное давление, ухудшаются снабжение тканей кислородом (гипоксия) и интенсивность обменных процессов (нарушения в балансе белков, жиров, углеводов, воды и солей).
Уменьшается жизненная емкость легких и легочная вентиляция, интенсивность газообмена. Все это ослаблением взаимосвязи двигательных и вегетативных функций, неадекватностью нервно-мышечных напряжений. Таким образом, при гиподинамии в организме создается ситуация, чреватая "аварийными" последствиями для его жизнедеятельности. Если добавить, что отсутствие необходимых систематических занятий физическими упражнениями связано с негативными изменениями в деятельности высших отделов головного мозга, его подкорковых структурах и образованиях, то становится понятно, почему снижаются общие защитные силы организма и возникает повышенная утомляемость, нарушается сон, снижается способность поддерживать высокую умственную или физическую работоспособность.
Недостаток двигательной активности в нашей стране характерен для большинства городского населения и, особенно, для лиц, занятых умственной деятельностью. К ним относятся не только работники умственного труда, но также школьники и студенты, основной деятельностью которых является учеба.
Развитие опорно-двигательного аппарата у детей нередко происходит с нарушениями, среди которых наиболее частые – нарушение осанки и плоскостопие.
Осанка – привычное положение тела при сидении, стоянии, ходьбе – начинает формироваться с раннего детства и зависит от формы позвоночника, равномерности развития и тонуса мускулатуры торса. Нормальной, или правильной, считается осанка, которая наиболее благоприятна для функционирования, как двигательного аппарата, так и всего организма. Она характеризуется изгибами позвоночника, расположенными параллельно и симметрично (без выпячивания нижнего края) лопатками, развернутыми плечами, прямыми ногами и нормальными сводами стоп. При правильной осанке глубины шейного и поясничного изгибов позвоночника близки по значению и колеблются у детей дошкольного возраста в пределах 3-4 см.
Неправильная осанка плохо сказывается на работе внутренних органов: затрудняется работа сердца, легких, желудочно-кишечного тракта, уменьшается ЖЕЛ, снижается обмен веществ, появляются головные боли, повышается утомляемость, падает аппетит, ребенок становится вялым, апатичным, избегает подвижных игр.
Признаки неправильной осанки: сутулость, усиление естественных изгибов позвоночника в грудной (кифотическая осанка) или поясничной (лордическая осанка) области называемое сколиозом.
Выделяют несколько видов неправильной осанки (рис. 13):
- сутулая – кифоз грудного отдела увеличен, грудная клетка уплощена, плечевой пояс сдвинут кпереди;
- кифотическая – весь позвоночник кифозирован;
- лордотическая – усилен лордоз поясничного отдела, таз наклонен кпереди, живот выпячен вперед, грудной кифоз сглажен;
- выпрямленная – физиологические изгибы слабо выражены, голова наклонена кпереди, спина плоская;
- сколиозтическая – боковое искривление позвоночника или его сегментов, отмечаетсяразличная длина конечностей, на разном уровне располагаются надплечья, углы лопаток и ягодичные складки.
Наблюдаются три степени нарушения осанки.
1. Изменен лишь тонус мышц. Все дефекты осанки исчезают, когда человек выпрямляется. Нарушение легко исправляется при систематических занятиях корригирующей гимнастикой.
2. Изменения в связочном аппарате позвоночника. Изменения могут быть исправлены лишь при длительных занятиях корригирующей гимнастикой под руководством медицинских работников.
3. Характеризуется стойкими изменениями в межпозвоночных хрящах и костях позвоночника. Изменения не исправляются корригирующей гимнастикой, а требуют специального ортопедического лечения.
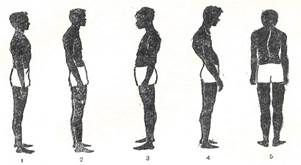
Рис. 13.Типы осанки:
1 – нормальная; 2 – сутулая; 3 – лордическая; 4 – кифотическая;
5 – сколиотическая
Чтобы не допустить дефектов в осанке, необходимо с раннего возраста осуществлять профилактические мероприятия, способствующие правильному развитию опорно-двигательного аппарата ребенка. Детей в возрасте до 6 месяцев, особенно страдающих рахитом, нельзя сажать, до 9-10 месяцев – надолго ставить на ноги, при обучении ходьбе не следует водить их за руку, так как положение тела становится асимметричным. Не рекомендуется укладывать их спать на очень мягкой кровати или на прогибающейся раскладушке. Малыши не должны продолжительное время стоять и сидеть на корточках на одном месте, ходить на большие расстояния, переносить тяжести. Одежда должна быть свободной, не сковывающей движения.
Плоскостопие. Важное значение для формирования осанки имеет состояние стоп. Форма стопы зависит от ее мышц и связок. При нормальной форме стопы нога опирается на наружный продольный свод, который обеспечивает эластичность походки. При плоскостопии нарушается и понижается опорная функция стопы, ухудшается ее кровоснабжение, отчего появляются боли в ногах, судороги.
Стопа становится потливой, холодной, синюшной. Боли могут возникнуть не только в топе, но и в икроножных мышцах, коленных суставах, пояснице. У детей 3-4 лет на подошве стопы развита так называемая жировая подушка, поэтому определить у них плоскостопие по отпечатку стопы невозможно.
Плоскостопие редко бывает врожденным. Причинами могут быть рахит, общая слабость, пониженное физическое развитие, а также излишняя тучность.
Для предупреждения плоскостопия детская обувь должна плотно облегать ногу, но не быть тесной, иметь жесткий задник, эластичную подошву и каблук не выше 8 мм. Не рекомендуется носить обувь с узкими носами или жесткой подошвой.
Хорошо укрепляют стопы прохладные ежедневные ванны с последующим массажем, хождение босиком по рыхлой почве, гальке, коврику с бугристой поверхностью. При начальной форме плоскостопия применяют исправляющие форму стельки – супинаторы. Их подбирает индивидуально по гипсовому слепку врач-ортопед. Существуют специальные упражнения, укрепляющие связки и мышцы стопы (пальцами ног собрать в комок кусочек материи или поднять ими карандаш, лежащий на полу).
Задания для самоконтроля:
1. Отметьте, в состав каких органов могут входить следующие виды тканей:
| 1. Плоский эпителий. 2. Железистый эпителий. 3. Мерцательный эпителий. 4. Плотная волокнистая соединительная ткань. 5. Рыхлая волокнистая соединительная ткань. 6. Хрящевая ткань. 7. Жировая ткань. 8. Костная ткань. 9. Ретикулярная ткань. 10. Гладкая мышечная ткань. 11. Поперечнополосатая мышечная ткань. 12. Нервная ткань. | а) кожа; б) тонкая кишка; в) бицепс; г) гортань; д) межпозвоночные диски; е) подчелюстная железа; ж) трахея; з) связки, сухожилия; и) печень; к) желудок; л) блуждающий нерв; м) селезенка; н) легкое; о) почка; п) лопатка; р) легочная артерия; с) сердце; т) надпочечник; у) спинной мозг. |
2. Ответьте на вопросы:
а) Как называется жидкая часть клетки?
б) Какого вещества больше всего (в %) в клетке?
в) Какое органическое соединение является основным строительным материалом клетки?
г) В какой части клетки помещаются хромосомы?
д) В каком органоиде синтезируются белки?
е) Как называется поверхностная часть клетки?
ж) Что относится к основным частям клетки?
з) Неорганическое соединение, играющее существенную, многообразную роль в жизни клетки, является растворителем и непосредственным участником многих химических реакций.
и) Какие виды мышечных тканей образуют скелетные мышцы, мышцы стенки желудка, мочевого пузыря, сердца?
к) Клетки какой ткани легко перемещаются в межклеточном пространстве?
л) Клетки какой ткани плотно прилегают друг к другу, выстилая протоки желез?
Дата добавления: 2016-09-26; просмотров: 6917;











