РАК МОЛОЧНОЙ ЖЕЛЕЗЫ
Рак молочной железы — самая распространенная злокачественная опухоль у женщин. Заболеваемость и смертность от рака молочной железы за последние десятилетия продолжают возрастать. В мире ежегодно регистрируется более 1 миллиона случаев рака молочной железы. В России наиболее высокая заболеваемость отмечена в Москве, Санкт-Петербурге, в Северо-Западном регионе страны.
Возникновение рака молочной железы связывают с нарушением функции органов, продуцирующих и участвующих в метаболизме гормонов — яичников, надпочечников, щитовидной железы, гипофиза, гипоталамической системы.
Установлена высокая заболеваемость раком молочной железы в регионах, где женщины рожают редко, имеют поздние роды, делают много абортов, рано прерывают лактацию. Поздние первые роды приводят к резкому повышению уровня эстрадиола, что может стимулировать развитие рака. Считается, что при ранней первой беременности резко увеличивается уровень эстриола, тормозящий канцерогенное действие эстрадиола и эстрона. При лактации женщина также защищена от высокой эстрогенной активности этого периода. К факторам, влияющим на возникновение рака молочных желез, относят дисгормональные расстройства функции яичников на фоне острых и хронических воспалительных заболеваний. Значительно повышается риск заболевания при наличии рака молочной железы у кровных родственников. Имеют значение экзогенные факторы, под действием которых протоонкогены в нормальных клетках превращаются в активные онкогены. К таким факторам относят ионизирующую радиацию, химические канцерогены.
К предраковым заболеваниям относят мастопатию или дисплазию, в основе которых лежат нарушения гормонального статуса. Рак молочной железы, по данным гистологического исследования операционного материала, почти у половины пациенток сочетается с фиброаденоматозом.
Клиника рака молочной железы чаще всего заключается в появлении уплотнения в молочной железе. Отек железы или верхней конечности относятся к поздним симптомам, свидетельствующим о значительном местном или регионарном распространении процесса. Около 85% злокачественных опухолей молочной железы обнаруживаются самими заболевшими, 10% РМЖ выявляются при профилактических осмотрах, 5% — при профилактических маммографических исследованиях.
Молочная железа делится на следующие анатомические части:
1) сосок;
2) центральная часть;
3) верхневнутренний квадрант;
4) нижневнутренний квадрант;
5) верхненаружный квадрант;
6) нижненаружный квадрант;
7) аксиллярный отросток.
Путями оттока лимфы от молочной железы являются подмышечный, подключичный, парастернальный, межреберный, позадигрудинный, перекрестный, а также путь Героты. Главное значение имеет подмышечный путь (до 97% лимфы оттекает от молочной железы по подмышечным лимфатическим коллекторам); дополнительную роль играют подключичный, парастернальный и другие пути оттока. Опухоли наружных локализаций дают регионарные метастазы преимущественно в подмышечные и подключичные лимфоузлы. При центральном и внутреннем расположении повышается частота метастазов в парастернальные лимфоузлы. Новообразования, расположенные в нижних отделах молочной железы, часто метастазируют в печень. Отдаленные метастазы РМЖ могут возникать в любых тканях и органах, но чаще всего поражают кости, легкие и печень.
Регионарные лимфатические узлы.
1. Подмышечные (на стороне поражения) интерпекторальные (лимфатические узлы Роттера) и лимфатические узлы, располагающиеся вдоль аксил-лярной вены и ее притоков, подразделяются на следующие уровни:
1) уровень I (нижние подмышечные): лимфатические узлы, расположенные латерально по отношению к боковой границе малой грудной мышцы;
2) уровень II (средние подмышечные): лимфатические узлы, расположенные между медиальным и латеральным краем малой грудной мышцы, и ин-трапекторальные (лимфатические узлы Роттера);
3) уровень III (апикальные подмышечные): лимфатические узлы, расположенные медиально по отношению к медиальному краю малой грудной мышцы, исключая подключичные.
Примечание.
Интрамаммарные лимфатические узлы кодируются как аксиллярные (подмышечные).
2. Подключичные на стороне поражения.
3. Внутренние лимфатические узлы молочной железы (на стороне пора-ения) располагающиеся в эндоторакальной фасции и межреберных про-ранствах вдоль края грудины.
4. Надключичные на стороне поражения.
Любые другие лимфатические узлы, пораженные метастазами, включая ейные или контралатеральные внутренние лимфатические узлы молочной елезы, обозначают как отдаленные метастазы Ml.
ВОЗ в 2003 году была принята Международная гистологическая класси-икация опухолей молочной железы. В классификацию включены эпители-иьные опухоли молочной железы, миоэпителиальные нарушения, мезенхи-альные и фиброэпителиальные опухоли, опухоли соска, злокачественные имфомы молочной железы, метастатические опухоли, опухоли мужской зуд ной железы.
Эпителиальные опухоли, в свою очередь, подразделяются на инфильтри-ующие раки, предраковые изменения, включающие дольковые и протоко-ые неоплазии, внутри-протоковые папиллярные нарушения и доброкачест-енные эпителиальные пролифератив-ные нарушения. Инфильтрирующий ротоковый рак молочной железы является наиболее распространенной юрмой, встречается в 80% случаев всех инфильтрирующих раков молоч-юй железы. Имеются различные системы градации степени злокачествен-юсти опухолей.
Кроме гистологического варианта строения, для оценки прогноза те-ения заболевания и чувствительности к гормональному лечению опре-;еляют уровень рецепторов стероидных гормонов (эстрогенов, прогес-еронов и др.), через которые происходит действие гормонов на клетки щухоли.
По типу роста различают узловую и диффузную формы рака молочной келезы. Диффузная форма отличается быстрым ростом и плохим прогно-юм. Диффузная форма подразделяется на диффузно-инфильтративную, >течную, отечно-инфильтративную, панцирную, инфламматорную (ро-кеподобный и маститоподобный рак). На прогноз влияют скорость роста эпухоли, локализация в молочной железе, степень дифференцировки, ста-шя, число пораженных лимфатических узлов. Наличие метастазов в лимфатических узлах надключичной области является признаком генерализации процесса.
Патогенетическая классификация выделяет следующие четыре основные формы рака молочной железы [Семиглазов В. Ф., 1979].
1. Тиреоидная — встречается у женщин в возрасте до 35 лет с патологией щитовидной железы, чаще с гипотиреозом, ожирением, поздним наступлением менструаций. Эта форма гормонорезистентного рака наблюдается у 4—5 % больных.
2. Яичниковая — встречается у женщин 30—50 лет с повышенной эстро-генизацией, ранним началом менструального цикла, нарушением функции яичников с воспалительными и гиперпластическими процессами, мастопатией, наличием в анамнезе рака молочной железы у кровных родственников. Эта форма болезни отличается неблагоприятным течением, встречается у 40—45 % больных.
3. Надпочечниковая, или гипертензионно-надпочечниковая — выявляется у женщин 50—60 лет с типичными симптомами нарушения стероидной функции надпочечников, с наличием гипертонической болезни, атеросклероза, сахарного диабета, поздним наступлением менопаузы. Встречается у 35—40 % больных. Прогноз такой формы относится к неблагоприятным, чувствительность к гормонотерапии улучшает результаты.
4. Инволютивная — диагностируется у женщин старше 60 лет, находящихся в глубокой менопаузе, с поздними первыми и последними родами. В семейном анамнезе встречаются опухоли женских половых органов и толстой кишки. Такая форма болезни наблюдается у 6—8 % больных, обладает относительно благоприятным течением.
TNM Клиническая классификация Т — Первичная опухоль
Тх — Недостаточно данных для оценки первичной опухоли
ТО — Первичная опухоль не определяется
Tis — Преинвазивная карцинома (Carcinoma in situ)
Tis (DCIS) — Интрадуктальная карцинома in situ
Tis (LCIS) — Лобулярная карцинома in situ
Tis (Paget) — Болезнь Педжета соска без наличия опухолевого узла Примечание. Болезнь Педжета, при которой пальпируется опухолевой узел, классифицируется по его размерам.
Т1 — Опухоль до 2 см в наибольшем измерении Tl mic (микроинвазия) — До 0,1 см в наибольшем измерении Пр и мечание. Микроинвазия — распространение опухолевых клеток через базальную мембрану в прилегающие ткани фокусом не более 0,1 см в наибольшем измерении. При наличии множественных фокусов классификацию проводят по наибольшему измерению. Нельзя использовать сумму фокусов. Наличие множественных фокусов должно быть отмечено так же, как это делается при множественных инвазивных карциномах.
Т1А — До 0,5 см в наибольшем измерении
Т1В — До 1 см в наибольшем измерении
Т1С — До 2 см в наибольшем измерении
Т2 — Опухоль до 5 см в наибольшем измерении
ТЗ — Опухоль более 5 см в наибольшем измерении
Т4 — Опухоль любого размера с прямым распространением на грудную стенку или кожу так, как описано в Т4А—T4D
Примечание. Грудная стенка включает ребра, межреберные мышцы, переднюю зубчатую мышцу, но без грудных мышц.
Т4А — Распространение на грудную стенку
Т4В — Отек (включая «лимонную корочку») или изъязвление кожи молочной железы, или сателлиты в коже железы Т4С — Признаки, перечисленные в 4А и Т4В
T4D — Воспалительная форма рака
Примечание. Воспал ител ьная форма рака молоч ной железы характеризуется диффуз-м утолщением кожи с плотными краями обычно без подлежащей пальпируемой массы, ни биопсия кожи отрицательна и нет локализованной опухолевой массы, при патологи-:кой классификации употребляется категория рТХ, а при клинической — T4D. При оцен-категории рТ определяется инвазивный компонент. Втяжение кожи, ретракция соска и другие кожные изменения, за исключением относящихся к Т4В и T4D, могут оцени-гься как Tl, Т2 и ТЗ, не влияя на классификацию.
N — Регионарные лимфатические узлы
NX — Недостаточно данных для оценки состояния регионарных л имфа-;ческих узлов
N0 — Нет признаков поражения метастазами регионарных лимфатичес-IX узлов
N1 — Метастазы в смещаемых (ом) подмышечных (ом) лимфатических м) узлах (е) на стороне поражения
N2 — Метастазы в подмышечныхлимфатическихузлах, фиксированные >угс другом, или клинически определяемые метастазы во внутреннихлим-атических узлах молочной железы на стороне поражения при отсутствии тинически определяемых метастазов в подмышечных лимфатических уз-IX на стороне поражения
N2A — Метастазы в подмышечных лимфатических узлах, фиксирован-ых друг к другу или к другим структурам
N2B — Метастазы, определяемые только клинически, во внутренних эмфатических узлах при отсутствии клинически определяемых метаста-)в в подмышечных лимфатических узлах
N3 — Метастазы в подключичных лимфатических узлах с/без метастазе в подмышечных лимфатических узлах, или клинически определяемые етастазы во внутренних лимфатических узлах молочной железы на сторо-е поражения при наличии метастазов в подмышечных лимфатических узах, или метастазы в надключичных лимфатических узлах на стороне по-ажения с/без метастазов в подмышечных или внутреннихлимфатических злах молочной железы
N3A — Метастазы в подключичных лимфатических узлах
N3B — Метастазы во внутренних лимфатических узлах молочной железы а стороне поражения
N3C — Метастазы в надключичных лимфатических узлах
Примечание. «Клинически определяемые» означает выявление метастазов в лимфатических узлах при физикальном осмотре или методах визуализации (исключая сцин-играфию).
М — Отдаленные метастазы
MX — Недостаточно данных для определения отдаленных метастазов МО — Нет признаков отдаленных метастазов Ml — Имеются отдаленные метастазы
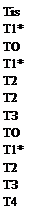 Группировка по стадиям
Группировка по стадиям
| ПВ |
Стадия О Стадия I Стадия ПА
| ША |
Стадия
| Стадия Стадия Стадия |
| IIIB IIIC IV |
Стадия
Любая Т Любая Т
N0 N0 N1 N1 N0 N1 N0 N2 N2 N2
N1,N2
N0,N1,N2
N3
Любая N
МО МО МО МО МО МО МО МО МО МО МО МО МО Ml
Примечание. *Т1 включаетTlmic.
При раке молочной железы используют весь арсенал современной онкологии: хирургическое лечение, лучевую терапию, химио-, гормоно- и иммунотерапию, а также различные сочетания этих методов. Все лечебные мероприятия, используемые при раке молочной железы, разделяются на мес-тно-регионарные (операция, лучевая терапия) и системные воздействия (химиотерапия, гормонотерапия, иммунотерапия).
Объем оперативного вмешательства различен. Существуют варианты операций — от наиболее типичной и общепринятой радикальной мастэкто-мии по Холстеду (одномоментное удаление единым блоком всей молочной железы с большой и малой грудными мышцами, подмышечной, подключичной и подлопаточной клетчаткой в пределах анатомических футляров) до радикальной секторальной резекции, относящейся к органосохраняю-щим операциям.
Хирургический метод в качестве самостоятельного может радикально излечивать больных только при начальных формах неинвазивной карциномы insitul (TINOMO)h IIA(T2N0M0) стадий. При выполнении радикальной резекции после тщательного изучения гистологического материала устанавливают показания к послеоперационной лучевой терапии. Облучение оставшейся части молочной железы проводят при обнаружении неблагоприятных прогностических факторов: наличие долькового или внутрипротокового рака в первичной опухоли, очаги рака in situ в окружающих тканях и дисп-лазия эпителия III степени.
В ГУ РОНЦ имени Н. Н. Блохина РАМН при органосохраняющем лечении узлового РМЖ используют сочетание фотонного и протонного облучения. Облучению подвергали молочную железу, первичную опухоль, регионарные зоны; гипофиз облучали узкими пучками протонов как альтернативу хирургическому вмешательству с целью сохранения органа, а также у женщин, отказывающихся от операции или имеющих противопоказания к ней.
Лучевая терапия при лечении больных раком молочной железы, приме-шется в виде пред- или послеоперационного облучения, а также самостоя-ельно (см. рис. 38 на цв. вклейке). Предоперационное облучение преследует несколько целей: уменьшить объем опухоли, перевести ее в операбельную [юрму, уничтожить пролиферирующие клетки опухоли и снизить вероятность диссеминации опухолевых клеток во время операции.
Предоперационная лучевая терапия рекомендуется во всех операбельных лучаях, кроме начальных стадий Т1—T2N0M0 с размерами опухоли не бо-iee 3 см. Показаниями к предоперационному облучению являются:
— размеры опухоли более Зсм в диаметре;
— наличие явных регионарных метастазов;
— фиксация опухоли к коже или грудной клетке;
— наличие изъязвлений кожи;
— отек кожи;
— быстрый рост опухоли.
В тех случаях, когда предоперационное облучение планировалось с целью геревода опухоли в разряд резектабельных, но после окончания облучения итерация все же оказывалась невыполнимой, лучевая терапия становится амостоятельным методом с доведением доз до уровня радикальных. В дальнейшем лечение дополняют химиотерапевтическим и/или гормональным юздействием.
При предоперационном облучении одновременному лучевому воздейс-вию подвергаются молочная железа и зоны регионарного метастазирова-
1ия. Облучение проводят на источниках высоких энергий. Используют ста-ические и подвижные методики, поля сложной конфигурации, свинцовые
шоки и т. п. Суммарные очаговые дозы составляют 40—50 Гр, подведенные а 4—5 нед. Существуют различные варианты предоперационного дистан-
шонного облучения с подведением суммарных доз, эквивалентных 40—50
"р, подведенных методом классического фракционирования.
1. При локализации опухоли в наружных квадрантах проводят концент-шрованное облучение, при котором на молочную железу ежедневно в тече-ше 5—6 дней подводят по 5 Гр, а на зоны регионарного метастазирования подмышечно-подключичную область) — по 4 Гр. Через 1—3 дня осущест-шяют операцию. Надключичную и парастернальную зоны облучают через 0—14 дней после операции, подводя на каждую область методом классического фракционирования 44—46 Гр.
2. Вариантом концентрированного предоперационного воздействия яв-[яется однократное облучение молочной железы и подмышечно-подклю-[ичной области в дозе 10 Гр. Операцию в этом случае также выполняется [ерез 1—3 дня.
3. При явных регионарных метастазах, центрально-медиальных локали-(ациях опухолей, размерах новообразований более Зсм все зоны облучают щновременно разовыми дозами 1,8—2,0 Грдо суммарной дозы на молочную келезу 45—50 Гр, подмышечно-подключичные области — 35—40 Гр, надклю-шчные — 45 Гр, парастернальные — 45 Гр. На явно выраженные регионар-ше метастазы дозу доводят до 55—60 Гр. Операцию в этих случаях производят через 3—4 нед после окончания облучения, обычно к этому времени выраженные лучевые реакции стихают.
4. В схемах предоперационного лечения используют также локальную гипертермию в сочетании с облучением, а также регионарную химиотерапию через катетер, установленный во внутреннюю грудную артерию. Эти воздействия сочетают с облучением, как правило, концентрированным, и используют у больных с инфильтративно-отечными опухолями, новообразованиями больших размеров и т. п.
Послеоперационное облучение выполняют у больных, лечение которых было начато с операции, несмотря на большие размеры опухоли, неблагоприятную локализацию, наличие регионарных метастазов. Такое облучение начинают на 12—14-й день после операции, в зону лучевого воздействия включают область операционного рубца и зоны регионарного метастазирования. Дозы от послеоперационного облучения при обычном фракционировании доводят на область рубца до 50—60 Гр, на регионарные области — до 45—50 Гр. Для послеоперационного лучевого воздействия на парастернальные зоны применяют также методы контактного облучения, реализуемые на аппарате типа Microselectron. Внутреннюю грудную артерию используют в качестве естественного проводника для гибкого интрастата. Создается четко отграниченное дозное поле для облучения цепочки парастернальных лимфатических узлов.
Послеоперационное облучение широко используют при проведении ор-ганосохраняющих операций у больных с ограниченными опухолями. В этих случаях применяют также гормональное и химиотерапевтическое воздействие. При правильно определенных показаниях и адекватном лечении стойкое излечение отмечается более чем у 90% этих больных.
Таким образом, лучевую терапию применяют:
1) при I (T1N0M0)h IIA(T2N0M0) стадиях рака — послеоперационное облучение при выявлении факторов риска рецидива;
2) при ПВ (Т1—2N1M0) и IIIA (T3N0M0) стадиях рака — предоперационное облучение укрупненными фракциями и послеоперационное облучение зон регионарного лимфооттока методом классического фракционирования;
3) При IIIB стадии рака (T3N1M0; Т1— 3N2M0) в плане комплексного лечения с применением химиогормональной терапии хирургического вмешательства;
4) при IIIB стадии рака (T4N2M0) у больных с инфильтративно-отеч-ной формой облучение молочной железы и зон регионарного лимфооттока проводят после массивных общих воздействий — гормонотерапии, медикаментозной и двусторонней овариэктомии и химиотерапии. В случае эффективности всего комплекса терапии проводят мастэктомию по Холстеду и повторные курсы полихимиотерапии.
Паллиативную лучевую терапию при рецидивах опухоли или при наличии отдаленных метастазов проводят на выявленные очаги до дозы 40—45 Гр.
Симптоматическое облучение часто используют для достижения быстрого анальгезирующего эффекта при костных метастазах РМЖ. При этом обычно применяют разовые дозы 4—7 Гр, а суммарные — 20—25 Гр.
ри лечении больных РМЖс метастазами в кости скелетаприменя ют дистан-шую локальную лучевуютерапию, а также внутритканевую терапию препа-ми, содержащими радионуклид стронция. При генерализованных формах Кс множественными костными метастазами в качестве паллиативного ле-1Я используют гипофизэктомию, которая может осуществляться в том чис-/чевым методом. Целесообразно проводить протонную гипофизэктомию. ювременные методы лечения позволяют получить показатели 5-летней :иваемости при I стадии рака у 96%, ПА — у 80%, ША— у 87%, IIIB — % больных.
7.6. РАК ГРУДНОЙ ЖЕЛЕЗЫ У МУЖЧИН
встречается в 100 раз реже, чем у женщин, обычно поражает мужчин зрасте старше 60 лет. В структуре онкологической заболеваемости час-1 рака грудной железы у мужчин составляет 0,1—0,3 на 100 000. Диагноз [чно бывает поздним, так как ни больной, ни врач долго не подозревают гличии злокачественной опухоли.
Факторами, способствующими развитию рака грудной железы, могут ъ изменения метаболизма половых гормонов при заболеваниях печени эчек, длительное введение экзогенных гормонов при заболеваниях пред-гельной железы, гормонпродуцирующие опухоли яичек, надпочечников, юфиза, некоторые генетические заболевания (истинный гермафроди-м, синдром Клайнфельтера), травмы и др.
Наиболее частыми гистологическими формами являются папиллярный : и слизистая карцинома. Метастазы рака грудной железы в регионарных, вным образом подмышечных, лимфатических узлах к моменту обраще-1 к врачу обнаруживаются более чем в половине случаев. Предоперационное облучение используют почти у всех больных, что свя-ю с опухолевым поражением подмышечных узлов и высокой частотой енных форм. Лечение может включать химиотерапию и гормональные [действия, втом числе не только лекарственные, но и гонад-, адренал-ипофизэктомию. Прогноз значительно хуже, чем у женщин, что во мно-\ связано с запущенностью заболевания.
7.7. РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Рак щитовидной железы составляет 1—3 % от всех злокачественных опухо-\ человека. Вместе с тем рак щитовидной железы — самая распространен-я опухоль органов эндокринной системы. Пик заболеваемости приходится
возраст от 40 до 60 лет, женщины болеют в 3—4 раза чаще мужчин.
В последние годы происходит неуклонный рост частоты рака щитовид-й железы, что связывают с влиянием неблагоприятных экологических 1Кторов, прежде всего радиационного. Частота рака щитовидной желе-
возросла у детей и лиц молодого возраста после взрыва атомной бомбы в Японии и после катастрофы в Чернобыле. Рак щитовидной железы нередко развивается на фоне длительно существующего, обычно узловатого зоба, однако возможно возникновение его и в неизмененной железе, редко — на фоне диффузного токсического зоба. Часто определяется многофокусное поражение щитовидной железы. Одна из форм рака щитовидной железы — медуллярный рак — часто сочетается с поражением надпочечников и околощитовидных желез, то есть развивается синдром Сипла — синдром множественной эндокринной неоплазии.
Начальный период развития опухолей щитовидной железы обычно протекает без симптомов. По мере увеличения размеров опухоли она становится доступной пальпации, а позднее — заметной на глаз. Клинические симптомы (уплотнение ткани железы, увеличение регионарных лимфатических узлов, охриплость голоса или появление триады Горнера вследствие поражения возвратного нерва и симпатического ствола опухолью или метастазами, боли, затруднение дыхания) обычно проявляются при достаточно распространенных новообразованиях. Повышенная выработка кальцитонина сопровождается поносом, болями в костях, остеопорозом.
Клиническое течение и прогноз болезни зависят главным образом от морфологической структуры опухоли. Существует четыре наиболее распространенных гистологических типа:
• папиллярная карцинома (включая фолликулярные фокусы);
• фолликулярная карцинома (включая так называемую Hurthle клеточную карциному);
• медуллярная карцинома;
• недифференцированная (анапластическая) карцинома. Папиллярный рак встречается чаще всего (в 60—75 % случаев), особенно
у молодыхлюдей, и отличается относительно медленным прогрессировани-ем и благоприятным прогнозом. Фолликулярный рак (10—15 %) наблюдается чаще у лиц старше 40 лет. В большинстве случаев выявляются папиллярно-фолликулярные формы. Медуллярный рак, возникающий из парафол-ликулярных клеток (8—10% всех злокачественных опухолей щитовидной железы), встречается во всех возрастных группах и отличается умеренной степенью злокачественности. Эта опухоль гормонально-активна, продуцирует кальцитонин. Недифференцированные, или анапластические, формы (5—12 %) чаще регистрируются у пожилых людей и относятся к наиболее злокачественным опухолям человека. Весьма злокачественно протекает и такая редкая форма опухоли, как плоскоклеточный рак. Неэпителиальные, смешанные, вторичные и неклассифицированные опухоли встречаются редко и составляют не более 3—6% всех новообразований щитовидной железы.
TNM Клиническая классификация Т — Первичная опухоль
ТХ — Недостаточно данных для оценки первичной опухоли ТО — Первичная опухоль не определяется
Т1 — Опухоль до 2см в наибольшем измерении, ограниченная тканью щитовидной железы
| <== предыдущая лекция | | | следующая лекция ==> |
| Точечным зарядом называют заряженное тело, размерами которого в условиях данной задачи можно пренебречь. | | | Вектор ускорения направлен вертикально вниз. |
Дата добавления: 2016-09-26; просмотров: 2743;











