Классификация по М.Г.Бушану
| Глубина поражения зубов | I степень – полное обнажение дентина и укорочение, не доходящее до экватора (в пределах 1/3 длины коронки зуба); II степень – укорочение от 1/3 до 2/3 длины коронки; III степень – укорочение коронки зуба на 2/3, и более |
| По стадии развития | I (физиологическая) – в пределах эмали; II (переходная) – в пределах эмали и частично дентина; III (повышенная) – в пределах дентина |
| Плоскость поражения | I – горизонтальная; II – вертикальная; III – смешанная |
| Протяженность поражения | I – ограниченная (локализованная); II – генерализованная |
| Чувствительность дентина | I – в пределах нормы |
Литература:
1. Аболмасов Н.Г. с соавт. Ортопедическая стоматология. Учебник. Смоленск 2000 г. (С. 383 -385).
2. Гаврилов Е.И., Оксман И.М. Ортопедическая стоматология: Учебник. - М. Медицина, 1978г., (С. 214-216)
3. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984г., (С.5-10).
4. Самусев Р.П., Дмитриенко С.В., Краюшкин А.И. Основы клинической морфологии зубов. Москва ОНИКС 21 век. Мир и образование. 2002 г., (С. 308 – 315).
Занятие № 2
Тема занятия: «Методы обследования и диагностика повышенной стираемости зубов».
Цель занятия:изучить методы обследования больного с повышенной стираемостью зубов. Уметь формулировать диагноз и составлять план лечения. Научить работать с диагностическими моделями и освоить методику избирательного сошлифовывания суперконтактов.
Контрольные вопросы
I. Клинические методы обследования.
II. Специальные методы обследование.
III. Рентгенологические методы исследования (ортопантомография, томография ВНЧС), электромиография.
IV. Анализ диагностических моделей и планирование избирательного сошлифовывания суперконтактов.
Содержание занятия
I. Целью клинического исследования является определение причин, вызывающих заболевание, установление правильного диагноза и проведение лечебных мероприятий. Поэтому обследование в клинике ортопедической стоматологии проводят по следующей схеме:
1. Сбор анамнеза.
2. Клиническое обследование.
3. Специальное обследование.
Анамнез включает жалобы больного, данные о его общем состоянии, условиях жизни, профессии. При первом знакомстве с пациентом врачу следует подробно ознакомиться с жалобами больного и выявить основное, что побудило его обратиться за ортопедической помощью, обратить внимание на анамнез заболевания. При этом желательно выявить время возникновения заболевания, первоначальные ощущения и проявления, предполагаемую причину, течение заболевания, вплоть до момента обращения за помощью к врачу.
При анамнезе жизни необходимо обращать внимание на ранее перенесенные и сопутствующие соматические заболевания, а также отягощенность наследственности.
В анамнезе нередко выявляется, что повышенная стираемость зубов отмечалась и у других членов семьи (отца, матери, дедушки, бабушки), причем имелось идентичное стирание зубов. Это все свидетельствует о генетической предрасположенности к данной патологии твердых тканей зубов.
Выявляя условия быта больного, врач получает представление о социальных факторах, оказывающих существенное влияние на характер и течение заболевания.
Профессиональный анамнез может помочь в выявлении этиологических факторов болезни. При этом необходимо учитывать стаж работы в данной профессии, характер производства, внешней среды.
Особое место в анамнезе при повышенном стирании твердых тканей зубов занимает болевой синдром, который имеет важное значение в диагностике и дифференциальном диагнозе заболеваний зубочелюстной системы.
Так, болевые ощущения в твердых тканях зубов могут возникать от термических, химических и механических раздражителей (холодной и горячей пищи, сладкого, кислого, соленого). Наряду с болезненными ощущениями в твердых тканях зубов, у больных с повышенным стиранием зубов с тяжелой формой течения (II—III—IV степеней) боли в области височно-нижнечелюстного сустава, мышцах и др. заставляют больных обращаться к врачам других специальностей.
Осмотр— объективный метод исследования. При внешнем осмотре больных с повышенным истиранием твердых тканей зубов выявляется ряд «лицевых признаков», которые характерны для данной патологии. Прежде всего, бросается в глаза укорочение нижней трети лица, наблюдается резкая выраженность носогубных и подбородочных складок, плотное смыкание губ, опускание углов рта, где кожа в этих участках воспалена (заеды), а также выступание вперед подбородка. Все эти признаки характерны для генерализованной формы стертости, при локализованной форме стертости таких изменений не наблюдается.
Осмотр полости рта проводят при помощи стоматологического зеркала, пинцета и градуированного зонда, а также других инструментов и аппаратов. При осмотре преддверия полости рта можно легко установить стертость фронтальной группы зубов верхней и нижней челюсти, вид истирания, форму, степень, определить состояние слизистой оболочки губ, щек, десен, краевого пародонта и межзубных сосочков (гиперемия, гипертрофия, атрофия, зубные отложения — под- и наддесневые, их цвет, плотность, распространенность).
При осмотре полости рта также отмечаем состояние языка, дна полости рта, твердого и мягкого неба, альвеолярных отростков, зубных рядов и тканей пародонта, твердых тканей зубов, прикус, распространенность, степень и форму истирания твердых тканей зубов. Особенно тщательно исследуются с помощью градуированного зонда все углубления фиссур жевательных поверхностей моляров и премоляров, дефекты твердых тканей зубов, наличие зубо-десневых и костных карманов, твердых зубных отложений, трещин в эмали зубов. Определяем цвет эмали и дентина. Важным моментом при исследовании зубов является необходимость соблюдать определенную последовательность. Сначала обследуют зубы нижней челюсти справа налево, начиная с нижних моляров. После этого продолжают обследование верхних зубов в такой же последовательности.
Перкуссия — постукивание по зубу — применяется для определения состояния периодонта. Перкуссия производится пинцетом или рукояткой зонда по зубу (по его оси) или в горизонтальном направлении. Перкуссия всегда должна быть сравнительной, т. е. перкутируют не только больной, но и рядом стоящие зубы. Наличие болезненности при перкуссии свидетельствует о вовлечении в патологический процесс либо верхушечного, либо краевого периодонта. Однако при различных воспалительных процессах как вертикальная, так и горизонтальная перкуссия будет болезненной.
Пальпация — ощупывание. Является незаменимым методом исследования мягких тканей полости рта, региональных лимфатических узлов. При этом выявляют их размер, плотность, болезненность. При дисфункции височно-нижнечелюстного сустава локализация болей указывает на патологию в самом суставе, но нужно помнить, что в действительности боль очень часто передается в сустав от болей, локализованных, главным образом, в латеральной крыловидной мышце или жевательных мышцах. Выявление и лечение патологических состояний в этих мышцах является важным звеном в восстановлении функции жевания и функции височно-нижнечелюстного сустава.
При исследовании жевательной мышцы рот открывают достаточно широко, чтобы растянуть мышцу, но не вызывая боли. Пальпацию проводят путем придавливания мышцы к нижней челюсти. Увеличенная твердость мышечных тяжей, болезненность говорят о поражении жевательной мышцы.
При пальпации медиальной крыловидной мышцы доступ к ней снаружи улучшается при слегка запрокинутой голове, лежа, при умеренно открытом рте. Врач вводит палец под нижнюю челюсть и проходит им по внутренней поверхности от угла вверх. Нижняя часть мышцы определяется на 1 см выше угла нижней челюсти в виде плотной массы.
Пальпация средней части мышцы проводится через ротовую полость. Кончик указательного пальца скользит по молярам до костного края ветви нижней челюсти, непосредственно за костным краем ветви нижней челюсти палец наталкивается на вертикально расположенную медиальную крыловидную мышцу. При патологических изменениях в этой мышце давление на нее вызывает сильную болезненность.
При сомкнутых челюстях латеральная крыловидная мышца недоступна для наружной пальпации в связи с тем, что верхняя часть мышцы находится под скуловой дугой, а нижняя — под ветвью нижней челюсти. При открытом рте (около 3 см) верхняя часть латеральной крыловидной мышцы доступна для пальпации через волокна жевательной мышцы и через пространство, образованное вырезкой нижней челюсти и скуловой дугой. Пальпация через ротовую полость проводится следующим образом: палец скользит вдоль преддверия на уровне проекции корней верхних моляров и венечного отростка нижней челюсти, причем рот больного открыт на величину около 1 см; пальпация проводится вовнутрь, в сторону латеральной крыловидной пластинки. Если имеется патология латеральной крыловидной мышцы, даже незначительное пальпаторное давление вызывает сильную боль.
При помощи пальпации определяется подвижность зубов. Физиологическая подвижность зубов практически незаметна, но различают три степени патологической подвижности зубов:
I степень — зуб подвижен в вестибуло-оральном направлении, но коронка зуба не выходит за пределы зубной дуги;
II степень — зуб подвижен в вестибуло-оральном направлении;
III степень — кроме вестибуло-орального смещения, зуб имеет и другие (медиодистальное, вертикальное) смещения.
II. К специальным методам обследования относятэлектроодонтодиагностику. Электровозбудимость пульпы зуба определяют с помощью специальных аппаратов (ОД-2М, ИВН-1 и других). На основании данных о восприимчивости чувствительных рецепторов зуба к электрическому току уточняют состояние пульпы и периапикальных тканей как в норме, так и при патологическом состоянии.
Пороговая реакция определяется лишь при накладывании активного электрода на чувствительные точки зуба.
Здоровая пульпа зуба реагирует на ток силой 2—6 мкА.
Нормальный верхушечный периодонт реагирует на токи от 100 до 200 мкА, патологически измененный верхушечный периодонт реагирует на токи более 200 мкА.
Клинические и патогистологические исследования свидетельствуют о том, что электроодонтодиагностика является наиболее объективным методом который позволяет правильно диагностировать патологические процессы в пульпе в 2,5 раза чаще, чем другими методами клинического исследования.
 Электромиография— метод исследования двигательного аппарата, основанный на регистрации электрических потенциалов скелетных мышц (рис. 1). Электромиографию используют для определения функции периферического нейромоторного аппарата и оценки координации мышц челюстно-лицевой области во времени и по интенсивности, в норме и при патологии. При лечении повышенной стираемости зубов с помощью ЭМГ контролируют допустимые границы повышения высоты прикуса. Увеличение высоты центральной окклюзии в допустимых пределах (8—10 мм) приводит к тонической биоэлектрической активности височных мышц в покое. Появление такой же активности в собственно жевательных мышцах является симптомом чрезмерного (свыше 10 мм) повышения прикуса.
Электромиография— метод исследования двигательного аппарата, основанный на регистрации электрических потенциалов скелетных мышц (рис. 1). Электромиографию используют для определения функции периферического нейромоторного аппарата и оценки координации мышц челюстно-лицевой области во времени и по интенсивности, в норме и при патологии. При лечении повышенной стираемости зубов с помощью ЭМГ контролируют допустимые границы повышения высоты прикуса. Увеличение высоты центральной окклюзии в допустимых пределах (8—10 мм) приводит к тонической биоэлектрической активности височных мышц в покое. Появление такой же активности в собственно жевательных мышцах является симптомом чрезмерного (свыше 10 мм) повышения прикуса.
III.Рентгенологическое исследование. В стоматологии применяется несколько рентгенологических методик: внутри-и внеротовая рентгенография, томография, ортопантомография, которым придается большое диагностическое значение.
Для исследования патологии зубов некариозного происхождения широко применяют вне- и внутриротовую контактную рентгенографию (рис. 2). При этом на рентгеновском снимке определяется плоскостное изображение твердых тканей зуба, тканей периодонта и челюстных костей. Изображение на контактных рентгенограммах получается более четким, так как пленка прилегает к коронке зуба и достаточно близко к корням исследуемых зубов. Поэтому способ контактной рентгенографии является основным при рентгенологическом исследовании зубов и тканей пародонта.

Томография,или метод послойной рентгенографии, позволяет получить изображение определенного слоя изучаемого объекта. Этот объект может находиться на любой глубине, и проводится это исследование на специальном аппарате — томографе или универсальном рентгенологическом аппарате с томографической приставкой. Только при изучении височно-нижнечелюстного сустава томография может применяться как самостоятельный метод рентгенологического исследования, во всех других случаях томография является дополнительным способом и применяется после обычной рентгенографии (рис. 3).

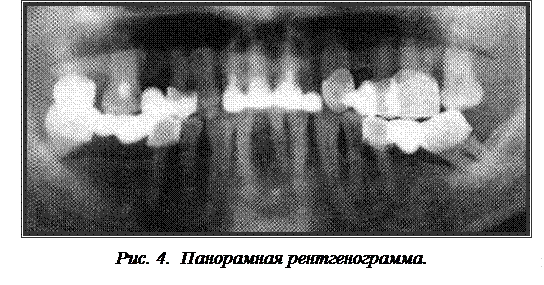
Ортопантомография— специальный метод одномоментной рентгенографии всех зубов верхней и нижней челюсти (рис. 4). Достигается это при помощи острофокусной рентгеновской трубки малых размеров. Исследование позволяет выявить анатомическое строение коронки зубов, корней и каналов, их число, форму и положение в челюсти, наличие облитерации полости зуба, дентикли, состояние периодонта и самой альвеолярной кости.
IV.Анализ диагностических моделей проводится с изучения рельефа окклюзионной поверхности, который характеризуется анатомическими особенностями, генетически приспособленными для функции. Окклюзионная поверхность состоит из бугров зубов (основания бугров, вершина и скаты бугров), имеет край, кромку по периферии окклюзионной поверхности, центральную ямку - самое глубокое место окклюзионной поверхности и фиссуры между буграми.
 Полный контакт окклюзионных поверхностей наблюдается при резкой стертости зубов. В норме опорные бугры (щечный бугор нижней челюсти и небный бугор верхней челюсти) контактируют точечно со скатами бугров антагонирующих зубов, обеспечивают как опору, стабильность окклюзии, так и свободу для динамической окклюзии.
Полный контакт окклюзионных поверхностей наблюдается при резкой стертости зубов. В норме опорные бугры (щечный бугор нижней челюсти и небный бугор верхней челюсти) контактируют точечно со скатами бугров антагонирующих зубов, обеспечивают как опору, стабильность окклюзии, так и свободу для динамической окклюзии.
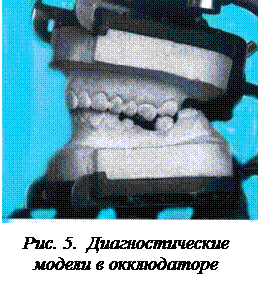
Оценку прикуса и окклюзионных контактов зубных рядов производят на больном, а также используя модели челюстей (рис. 5).
Прикус определяют при смыкании челюстей в центральной окклюзии. В норме при физиологических видах прикуса в центральной окклюзии симметричный двусторонний фиссурно-бугровый контакт боковых зубов симметричные режуще-бугровые контакты резцов и клыков.
В центральной окклюзии небные бугры верхних моляров и премоляров контактируют с краевыми и центральными ямками нижних моляров и премоляров. Щечные бугры нижних боковых зубов контактируют с краевыми и центральными ямками верхних боковых зубов. Это исключает перегрузку пародонта, обеспечивает осевую окклюзионную нагрузку зубов и стабильность центральной окклюзии.
При легком сжатии зубов в центральной окклюзии не должно быть контакта передних зубов, а при сильном сжатии - легкий контакт.
Существуют различные методы выявления суперконтактов. Простейшими из них являются: визуальный контроль, использование восковых окклюдограмм и артикуляционной бумаги (фольги, шелка). Для получения окклюдограммы на зубной ряд нижней челюсти укладывают полоску воска, больной смыкает зубные ряды в центральной окклюзии, через воск карандашом отмечают на зубах участки перфорации воска. Затем воск удаляют и сошлифовывают отмеченные участки. То же повторяют для передней и боковых окклюзии.
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984, - 464 с.
2. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.-287 с.
3.Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996. - 276 с.
Занятие № 3
Тема занятия: «Локализованная форма повышенной стираемости».
Цель занятия:Научить диагностировать формы локализованной повышенной стираемости зубов, планировать лечение в зависимости от клинических проявлений повышенной стираемости зубов при интактных зубных рядах и частичном отсутствии зубов.
Контрольные вопросы
I. Клиника, диагностика локализованной формы повышенной стираемости.
II. Методы ортопедического и комплексного лечения повышенной стираемости при интактных зубных рядах и частичном отсутствии зубов.
III. Клиническое применение лечебно-диагностической каппы и депульпирование зубов.
Содержание занятия
I. Повышенная стираемость может носить ограниченный и разлитой характер. Ограниченная, или локализованная повышенная стираемость захватывает лишь отдельные зубы или группу зубов, не распространяясь по всей дуге. Чаще она наблюдается в области фронтальных зубов, но процесс может распространяться на премоляры и моляры (рис. 6, 7).
Повышенная стираемость бывает горизонтальная, вертикальная, смешанная. Смешанная форма повышенной стираемости чаще всего наблюдается при ортогнатическом, реже – при глубоком прикусе. Вертикальная стираемость твердых тканей имеет место в области резцов и клыков, а горизонтальная – в области премоляров и моляров. Частота и степень выраженной вертикальной и горизонтальной форм зависят от глубины резцового перекрытия.
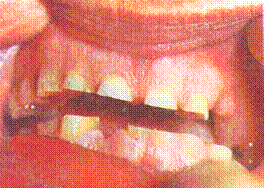
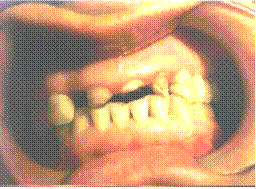
Рис. 6. Локализованная стираемость зубов во фронтальном отделе.
Рис. 7. Деформация зубного ряда вследствие отсутствия зубов, повышенная стираемость фронтальных зубов
В зависимости от компенсаторно-приспособительной реакции зубо-челюстной системы следует различать две клинические формы повышенной стираемости твердых тканей зубов: декомпенсированная и компенсированная. Эти формы бывают как при генерализованной стираемости, так и при локализованной.
Локализованная компенсированная стираемость также вызывает уменьшение высоты коронок отдельных зубов. При этом стертые зубы сохраняют контакт с антагонистами за счет гипертрофии альвеолярной части (вакантная гипертрофия) в этой зоне, которая приводит к зубоальвеолярному удлинению. Межальвеолярная высота и высота лица остаются неизменными.
II. Лечение больных с локализованной формой повышенной стираемости зубов заключается в восстановлении анатомической формы и функции стертых зубов. Больные этой группы нуждаются в специальной подготовке перед протезированием, задачей которой является обеспечение места для протеза. С этой целью с помощью лечебной накусочной пластинки осуществляется перестройка альвеолярного отростка и перемещение зубов с повышенной стираемостью. Величина разобщения зубных рядов на накусочной пластинке должна быть равна величине свободного межокклюзионного расстояния. Для ускорения перестройки альвеолярного отростка у пациентов в возрасте после 30 лет следует проводить кортикотомию.
При повышенной стираемости III степени, когда корни зубов не представляют ценности, проводится специальная хирургическая подготовка перед протезированием – удаление корней стертых зубов с резекцией части альвеолярного отростка.
После подготовки полости рта проводится ортопедическое лечение различными видами искусственных коронок, выбор которых определяется местом зуба в зубном ряду и степенью его стирания.
Ортопедическое лечение локализованной повышенной стираемости осложненной дефектами и деформациями зубных рядов, делится на два этапа. На первом этапе исправляют деформации зубных рядов, на втором — проводят восстановление целостности зубного ряда.
Наиболее частой деформацией зубных рядов после потери зубов является выдвижение зубов в сторону отсутствующих антагонистов. Иногда (в молодом возрасте) такое выдвижение сопровождается гипертрофией альвеолярного отростка — происходит так называемое зубоальвеолярное удлинение. Кроме того, зубы, граничащие с дефектом, наклоняются в сторону дефекта. Эта деформация известна под названием феномена Попова — Годона.
Лечение данной деформации зубных рядов зависит от возраста больного, степени выраженности деформации, состояния тканей пародонта и величины укорочения нижней трети лица. Иногда истинного зубоальвеолярного удлинения не наблюдается. Картина этой деформации создается в результате стираемости оставшихся в окклюзионном контакте зубов. В частности, при стираемости фронтальной группы зубов и дефекта в боковом отделе создается ложная картина зубоальвеолярного удлинения в области моляров. В подобных случаях достаточно восстановление межальвеолярной высоты (высота прикуса) в процессе зубного протезирования. При наличии же истинного зубоальвеолярного удлинения проводят специальное лечение, которое может включать: 1) применение лечебных аппаратов; 2) депульпирование и укорочение зубов; 3) удаление выдвинувшихся зубов. Выбор метода зависит от конкретных условий.
III. В молодом возрасте (40—45 лет) при отсутствии заболеваний пародонта зубоальвеолярное удлинение можно лечить при помощи лечебно-накусочной пластинки (В. А. Пономарева) или мостовидного протеза, на котором незначительно повышается высота прикуса в области выдвинувшихся зубов. Для ускорения перестройки альвеолярного отростка рекомендуют сочетание ортопедического лечения и компактостеотомии.
Для изготовления лечебно-накусочной пластинки снимают оттиски, определяют центральную окклюзию и по общепринятой методике изготовляют съемный пластиночный протез, на котором высота прикуса вначале не повышается. После полного привыкания к протезу на поверхность смыкания пластмассовых зубов, антагонирующих с выдвинувшимся зубом, накладывают небольшую порцию быстротвердеющей пластмассы и повышают межальвеолярную высоту на 1,5—2 мм. Все остальные зубы оказываются разобщенными. Производить разобщение более чем на 2 мм не рекомендуют, так как это вызывает значительные неудобства, могут появиться боли в височно-нижнечелюстном суставе.
Действие этого лечебного аппарата состоит в следующем. После повышения высоты прикуса пародонт выдвинувшегося зуба испытывает повышенную окклюзионную нагрузку. Под влиянием такой нагрузки наступают процессы перестройки во всех тканях пародонта, в том числе костной ткани альвеолярного отростка. Последние выражаются в рассасывании костной ткани на всей внутренней поверхности и гребню лунки нагруженного зуба. В этих участках, многочисленных лакунах располагаются многоядерные клетки остеокласты, которые и рассасывают кость. Местами отмечается полное рассасывание костной ткани. В результате этого выдвинувшийся зуб постепенно внедряется в лунку, но укорочение коронковой части его не наблюдается, так как костная ткань рассасывается и по гребню лунки, в связи с чем соотношение внутриальвеолярной и внеальвеолярной частей зуба не изменяется. Происходит так называемое зубоальвеолярное укорочение, т. е. укорачивается зуб вместе с альвеолярным отростком.
Одновременно тканевые изменения возникают и в области зубов, выключенных из окклюзии. В альвеолярном отростке протекают процессы построения костной ткани. На всей внутренней поверхности и по гребне лунок появляется бледно-розовая полоска молодой, необызвествленной остеоидной ткани, окаймленной цепочкой остеобластов, которые строят эту ткань. Вследствие процессов построения костной ткани в области разобщенных из окклюзии зубов происходит зубоальвеолярное удлинение.
Таким образом, при применении лечебно-накусочной пластинки наблюдаются тканевые изменения как в области выдвинувшегося и нагружаемого зуба, так и в области выключенных из прикуса зубов. Сочетание этих процессов и приводит к устранению деформации.
Через 4—6 нед наступает адаптация к этой высоте и выключенные из прикуса зубы вступают в окклюзионный контакт. С этого момента лечебное действие пластинки прекращается. Для активирования процессов перестройки необходимо повторно увеличить высоту прикуса на 1—2 мм. путем наслоения новой порции быстротвердеющей пластмассы. Так поступают несколько раз, пока не будут достигнуты благоприятные условия для протезирования. Продолжительность лечения от 6 мес до 1,5 лет.
Необходимо отметить, что интенсивность процессов; тканевой перестройки зависит от возраста и индивидуальных особенностей организма. Чем моложе больной, тем быстрее протекают процессы тканевой перестройки и наоборот. Но иногда не удается получить положительный результат и у молодых лиц, что, по-видимому, обусловлено, индивидуальными особенностями строения и перестройки костной ткани.
В более старшем возрасте или при наличии резко выраженного зубоальвеолярного удлинения такое лечение не рационально. В подобных случаях следует депульпировать выдвинувшиеся зубы, а затем укоротить их до нужно величины. В отдельных случаях, когда деформация резко выражена и путем укорочения зубов невозможно получить оптимальные условия для протезирования, показано удаление зубов (выдвинувшихся) с альвеолотомией или без нее.
Удалять зубы следует и в тех случаях, когда имеются признаки выраженного пародонтита, а выдвинувшиеся зубы характеризуются подвижностью II—III степени и обнажением шеек зубов. После такой подготовки можно приступить ко второму этапу ортопедического лечения — зубному протезированию по общепринятым принципам
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984, - 464 с.
2. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.-287 с.
3. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984. (С. 19-53).
4. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996. - 276 с.
Занятие №4
Тема занятия: «Генерализованная форма повышенной стираемости зубов со снижением высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов».
Цель занятия: научить диагностировать и обосновывать тактику лечения генерализованной формы повышенной стираемости зубов III степени тяжести со снижением высоты нижнего отдела лица. Уметь определять высоту нижнего отдела лица, используя основные и дополнительные методы обследования.
Контрольные вопросы
I. Клиника и диагностика генерализованной формы повышенной стираемости зубов III степени тяжести со снижением высоты нижнего отдела лица.
II. Нормализация высоты нижнего отдела лица в центральной окклюзии.
III. Методы ортопедического и комплексного лечения повышенной генерализованной стираемости зубов со снижением высоты нижнего отдела лица.
Содержание занятия
I. Повышенная стираемость генерализованной формы вызывает значительные изменения зубо-челюстной системы. Декомпенсированная генерализованная повышенная стираемость в связи с уменьшением высоты коронок всех зубов вызывает снижение межальвеолярной высоты и уменьшение высоты нижней трети лица. Нижняя челюсть при этой патологии приближается к верхней. Таким образом, декомпенсированная генерализованная стираемость вызывает изменение пространственного положения нижней челюсти. При этом может наблюдаться миодисфункциональный синдром височно-нижнечелюстных суставов. Возможно дистальное смещение нижней челюсти, которое чаще всего наблюдается при сочетании стирания с дистальной окклюзией или глубоким прикусом.
Представляет интерес морфология лицевого скелета и его гнатической части у пациентов с ПС твердых тканей зубов. По данным рентгеноцефалометрических исследований Е.М. Шулькова (1989), для декомпенсированной и компенсированной форм ПС характерны особенности строения лицевого скелета.
Строение лицевого скелета при декомпенсировачпой форме генерализованпой ПС:
- уменьшены вертикальные размеры всех зубов;
- деформация окклюзионной поверхности, уменьшена глубина резцового перекрытия и сагиттального межрезцового перекрытия;
- уменьшена межальвеолярная высота, а также межапикальная высота;
- зубоальвеолярное укорочение в области верхних клыков и первых премоляров нижней челюсти, а также клыков и первых премоляров верхней;
- уменьшена высота альвеолярных отростков в области верхних передних зубов, верхних премоляров и нижних клыков;
- изменена конфигурация нижней челюсти и уменьшен ее угол;
- наблюдается вращение нижней челюсти и приближение ее к верхней и основанию черепа;
- уменьшены вертикальные размеры лица и его площадь;
- сокращена длина зубных дуг;
- значительное перемещение нижней челюсти из положения центральной окклюзии в положение покоя с преобладанием вращательного движения и появлением большого межокклюзионного расстояния.
Уменьшающееся межокклюзионное расстояние и снижение высоты нижней трети лица называют снижающимся прикусом(рис. 8, 9).
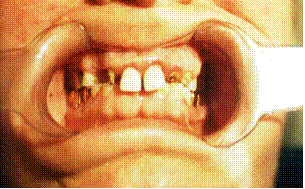
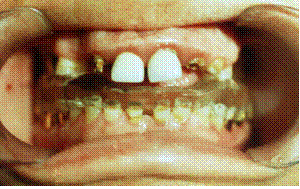
Рис. 8. Зубные ряды в положении центральной окклюзии. Снижение межокклюзионной высоты, повышенная стираемость зубов, смещение нижней челюсти
Рис.9. На этапе лечения. Окклюзионная каппа в полости рта
.
Снижение межокклюзионной высоты и высоты нижней трети лица нередко сопровождается парафункцией жевательных мышц, боковым и сагиттальным смещением нижней челюсти. При этом происходят изменения топографических взаимоотношений элементов ВНЧС. Клиническая картина при этом усложняется, и невозможно подчас установить причинно-следственные отношения между звеньями патогенетической цепи: повышенная стираемость, поражение пародонта, бруксизм и дисфункция ВНЧС.
Наиболее опасным осложнением ПС является дисфункция ВНЧС. Это осложнение часто встречается при сочетании генерализованной формы ПС с дефектами и деформациями зубных рядов (рис. 10, 11).
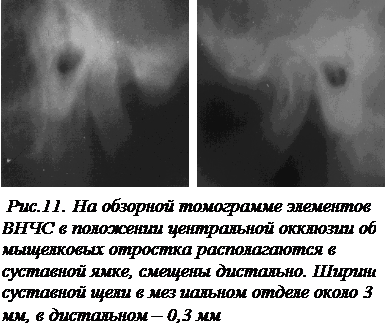
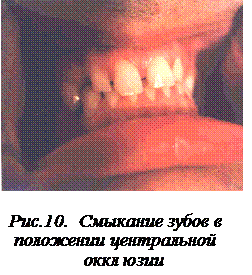
Клиника дисфункции ВНЧС многообразна и зависит от возраста пациента, общего состояния, психического статуса, вида прикуса, формы и глубины ПС зубов, состояния тканей пародонта. Однако при всей сложности клинической картины выявляется четкая взаимосвязь между состоянием твердых тканей зубов, тканями пародонта, тонусом жевательных мышц и ВНЧС.
В клинической картине дисфункционального синдрома можно выделить ряд характерных симптомов: боль, хруст и щелканье в суставе, лицевая, головная и невралгическая боль, утомляемость жевательной мускулатуры, боль в мышцах, смещение нижней челюсти в какую-либо сторону, понижение слуха, глоссалгия, сухость во рту, головокружение.
Типичные симптомы (боль в суставе и жевательных мышцах) обусловлены понижением высоты прикуса и дистальным смещением суставной головки в суставной ямке. Вторым наиболее частым симптомом дисфункции ВНЧС является хруст и щелканье в суставе. Дистальное смещение нижней челюсти со временем приводит к парафункции жевательных мышц компенсаторного происхождения и формированию так называемого скользящего прикуса, при котором больной стремится установить нижнюю челюсть в правильное положение, но в момент смыкания зубных рядов челюсть вновь уходит в сторону, т.е. привычную окклюзию. Больных с такими осложнениями необходимо консультировать у оториноларингологов, невропатологов, терапевтов и других специалистов.
Диагноз у больных с повышенной стираемостью включает в себя следующие патоморфологические проявления:
- локализация процесса:
- степень стирания;
- клиническая форма заболевания в зависимости от реакции альвеолярного отростка на стирание;
- возможность осложнения.
Примерный диагноз: повышенная генерализованная декомпенсированная стираемость твердых тканей зубов II степени. Дистальная окклюзия. Парафункция жевательных мышц.
II.Основными задачами лечениягенерализоваиной декомпенсированной повышенной стираемости при интактных зубных рядах и частичном отсутствии зубов является
- предупреждение дальнейшего стирания;
- восстановление анатомической формы и функции зубов;
- восстановление нормального положения нижней челюсти;
- нормализация движений нижней челюсти и функции жевательных мышц и ВНЧС;
- восстановление внешнего вида.
III. Методика лечения больных этой группы зависит от величины уменьшения межальвеолярной высоты и наличия дистального смещения нижней челюсти. Уменьшение межальвеолярного расстояния до 6 мм без дистального смещения нижней челюсти позволяет протезировать больных без специальной подготовки с одномоментным увеличением межальвеолярной высоты. Уменьшение межальвеолярной высоты на 6 мм и более вызывает необходимость проводить ее восстановление поэтапно на лечебных накусочных пластинках для избежания патологических изменений жевательных мышц, височно-нижнечелюстного сустава и пародонта зубов. Все методы лечения подбираются строго индивидуально для каждого пациента.
Уменьшение межальвеолярной высоты с дистальным сдвигом нижней челюсти требует специальной подготовки на лечебной накусочной пластинке с наклонной плоскостью. Перемещение нижней челюсти вперед должно осуществляться под рентгенологическим контролем ВНЧС.
Терапия больных с генерализованной декомпенсированной стираемостью на ранних стадиях носит профилактический характер и заключается в протезировании встречными коронками и вкладками. Протезирование больных этой группы со II степенью стираемости осуществляется как съемными, так и несъемными протезами. Несъемные протезы - цельнолитые комбинированные коронки, штампованные коронки с литой жевательной поверхностью. Съемные протезы - дуговые протезы с окклюзионными накладками. При III степени ПС проводится подготовка здоровых корней по методике Эльбрехта и протезирование челюстей съемными протезами.
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984, (С. 216-217).
2. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984. (С. 22-40)
3. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996. - 276 с.
4. Хватова В.А. Изучение отологических симптомов и глоссалгии при снижении окклюзионной высоты нижнего отдела лица: Дис. ... канд. мед. наук. - М., 1966.-256 с.
Занятие № 5
Тема занятия: «Генерализованная форма повышенной стираемости без снижения высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов».
Цель занятия: изучить клинику и диагностику генерализованной стираемости зубов без снижения высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов. Тактика врача на всех этапах комбинированного (ортопедического и ортодонтического) лечения.
Контрольные вопросы
I. Клиника и диагностика генерализованной формы повышенной стираемости зубов III степени тяжести без снижения высоты нижнего отдела лица.
II. Понятие «миотатический" рефлекс по Рубинову, его перестройка при II – III степени тяжести повышенной стираемости зубов.
III. Методы ортопедического и комплексного лечения повышенной генерализованной стираемости зубов без снижения высоты нижнего отдела лица.
Содержание занятия
I. У некоторых больных с генерализованной формой повышенной стираемости происходит уменьшение высоты коронок зубов, снижение межальвеолярной высоты, но высота нижней трети лица не- изменяется. Эту форму называют компенсиров
Дата добавления: 2016-07-27; просмотров: 6457;











