Форникальный аппарат.
Проксимальный отдел чашки, окружающий сосочек пирамиды, называется сводом, fornix. В его стенке расположены мышечныые волокна, обеспечивающие систолу (опорожнение) и диастолу (наполнение чашки).
Мышцы форникального аппарата:
– расширяющие полость чашки: m.levator fornicis, m. logitudinalis calyci;
– суживающие полость чашки: m. sphincter fornicis и m. spiralis calyci.
6) Возрастные особенности.У новорожденных почка круглая, бугристая. Масса достигает 12 гр. Рост почек происходит в основном на первом году жизни. К 16 годам заканчивается рост коркового вещества. В возрасте старше 50 лет и при истощениях почки опускаются. Во все периоды жизни правая почка находится ниже.
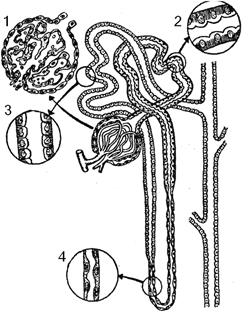
Рис. 1.42. Строение нефрона.
1 – клубочек, glomerulus; 2 – проксимальный отдел канальца, 2a – capsula glomeruli; 2b – tubulus renalis contortus proximalis; 3 – дистальный отдел канальца, tubulus renalis contortus distalis; 4 – тонкий отдел петли Генле, ansa nephroni (Генле).
7) Аномалиисвязаны с положением почек и их количеством. К аномалия количества относят: аплазию почки, т. е. отсутствие почки (одно- и двустороннее); добавочную (третью) почку, удвоенную почку, сращенную почку (подковообразная, L-образная, S-образная). Аномалии положения называются дистопией почки. В зависимости от местанахождения почки различают тазовую, поясничную, одвздошную, торакальную почку. Встречаются аномалии выводных протоков, сегментация почек. К аномалиям структуры отностя поликистоз почек. Поттер лицо (синдром) – характерно для двустороннего недоразвития почек и других почечных аномалий: широко расставленные глаза (глазной гипертелоризм), низкое расположение ушных раковин, уплотненный нос. Мегакаликоз – увеличенные почечные чашечки.
8) Диагностика.При рентгенографии поясничной области можно видеть контуры нижней части почек. Для того чтобы увидеть почку целиком приходится вводить воздух в околопочечную клетчатку. Рентгеновские лучи позволяют исследовать у живого экскреторное дерево почки: чашки, лоханки, мочеточник. Для этого в кровь вводят контрастирующее вещество, которое выделяется через почки и, присоединяясь к моче, дает на рентгенограмме силуэт почечной лоханки и мочеточника. Этот метод называется внутривенной урографией.
Мочеточник, ureter
1) Функция.Является парным органом, соединяющим почечную лоханку с мочевым пузырем. Обеспечивает проведение мочи.
2) Источник развития.Из мочеточникового выроста протока первичной почки.
3) Топография.Располагается в забрюшинном пространстве.В воротах почки располагается позади почечных сосудов. Впереди верхнего отдела правого мочеточника находится нисходящая часть, duodenum, а левого – flexura duodenojejunalis. Пересекает a. et. v. testiculares (ovarici) , v. et. a. iliaca communis, a. uterina. В полости малого таза у женщин идет за маточной трубой, затем к шейке матки, после чего ложится между влагалищем и мочевым пузырем. У мужчин тазовая часть расположена кнаружи от семявыносящего протока, затем пересекает его и несколько ниже верхнего края семенного пузырька входит в мочевой пузырь.
4) Анатомическое строение.В мочеточнике выделяют брюшную часть, pars abdominalis, проходящую по передней поверхности большой поясничной мышцы до малого таза, тазовую, pars pelvina, направляющуюся от пограничной линии таза вперед, медиально и вниз, и опускающуюся до дна мочевого пузыря и внутристеночную, pars intramuralis, – прободающую стенку мочевого пузыря.
Имеются 4 сужения:
· близ перехода лоханки в мочеточник;
· на границе pars abdominalis et pelvina;
· на протяжении pars pelvina;
· в стенке мочевого пузыря.
5) Гистологическое строение.Стенка мочеточника образована тремя оболочками: адвентициальной, мышечной и слизистой. Слизистая оболочка выстлана переходным эпителием и образует глубокие продольные складки. Мышечная оболочка состоит из наружного циркулярного слоя и внутреннего продольного, существует третий продольный слой при впадении в мочевой пузырь. При ее сокращении обеспечивается движение мочи от почки к мочевому пузырю.
6) Возрастные особенности.Мочеточник новорожденных имеет извилистый ход, длина достигает 5-7 см. К 4-м годам длина увеличивается до 15 см.
7) Аномалии развития. Атрезия – отсутствие естественного отверстия или канала. Мегалоуретер – врожденное расширение мочеточника на всем его протяжении. К тяжелым аномалиям взаимоотношения относят эктопию мочеточника в кишечник, в мочеиспускательный канал, в органы мужской половой системы (в семенные пузырьки, в семявыносящий проток) и в органы женской половой системы (в маточную трубу, в матку, в наружные половые органы).
8) Диагностика.На рентгенограмме имеет вид длинной и узкой тени, идущей от почки до мочевого пузыря. Контуры четкие и гладкие. Мочеточник образует искривления в двух плоскостях: - сагиттальной и фронтальной. Практическое значение имеют искривления во фронтальной плоскости: в поясничной части – в медиальную сторону, а в тазовой – в латеральную. Используют так же и пиелографию.
Мочевой пузырь, vesica urinaria
1) Функция.Непарный орган, является вместилищем для скопления мочи.
2) Источник развития.Закладка мочевого пузыря начинается на 7 неделе эмбриогенеза и связана с преобразованием клоаки, аллантоиса и протоков первичной почки. При этом образуется мочеполовая пазуха. На 2-ом месяце перинатального периода образуется дно и треугольник мочевого пузыря, а также мочевой ход, urachus, преобразующийся после рождения в срединную пупочную связку.
3) Топография. Мочевой пузырь располагается в полости малого таза. Верхушка мочевого пузыря находится за лобковым симфизом и выше его верхнего края выступает лишь при наполнении. Дно мочевого пузыря фиксировано к мочеполовой диафрагме. К верхней и задней частям мочевого пузыря прилегают отделенные брюшиной и клетчаткой петли тонкой кишки. Позади у мужчин залегают семенные пузырьки и прямая кишка, а у женщин – матка и верхняя часть влагалища.
4) Анатомическое строение.В мочевом пузыре выделяют:
· тело мочевого пузыря, corpus vesicae;
· верхушку, apex vesicae;
· дно, fundus vesicae;
· шейку, collum vesicae;
· а также переднюю, заднюю и боковые стенки, paries anterior, posterior, laterales.
В нижнем отделе шейки мочевого пузыря находится внутреннее отверстие мочеиспускательного канала, ostium urethrae internum.
Связки мочевого пузыря: срединная пупочная связка, lig. umbilicale medianum, кроме этого:
· у мужчин: лобково-предстательная, lig. puboprostaticum;
· у женщин: лобково-пузырная, lig. pubovesicale.
Мышцы мочевого пузыря: лобково-пузырная, m. pubo-vesicalis, прямокишечно-пузырная, m. recto-vesicalis, кроме этого:
· у мужчин: пузырно-предстательная, m. vesicoprostaticus,
· у женщин: пузырно-влагалищная, m. vesicovaginalis.
5) Гистологическое строение.Стенка мочевого пузыря образуется слизистой, мышечной адвентициальной и частично серозной оболочками. Слизистая оболочка образует множественные складки и выстилается переходным эпителием; имеются слизистые железы. В нижней части пузыря имеются три отверстия, два из которых представляют собой отверстия мочеточников, ostia ureteres, а третье является внутренним отверстием мочеиспускательного канала, ostium urethrae internum. Между отверстиями находится гладкая площадка треугольной формы - треугольник мочевого пузыря, trigonum vesicae, слизистая оболочка которого не имеет подслизистой основы, лишена складок и плотно срастается с мышечной оболочкой. Основание треугольника ограничивает plica interureterica.
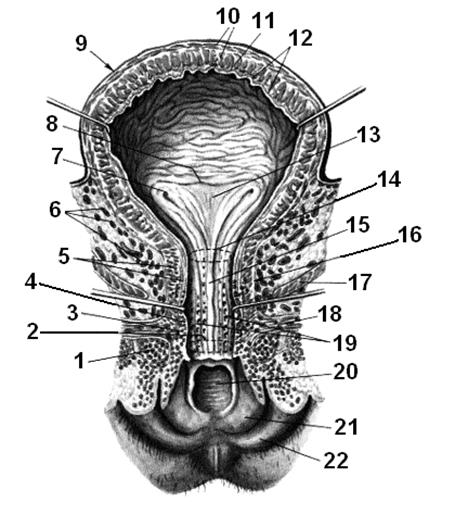
Рис. 1.43. Мочевой пузырь.
1 – луковица преддверия, bulbus vestibuli; 2 – наружное отверстие мочеиспускательного канала, ostium urethrae extrnum; 3 – губчатая оболочка, tunica spongiosa; 4 – слизистая оболочка, tunica mucosa; 5 – мышечная оболочка, tunica muscularis; 6 – пузырное венозное сплетение, plexus venosus vesicalis; 7 – отверстие мочеиспускательного канала, ostium ureteris; 8 – межмочеточниковая складка, plica interureterica; 9 – мочевой пузырь, vesica urinaria; 10 – мышечная оболочка, tunica muscularis; 11 – подслизистая оболочка, tela submucosa; 12 – слизистая оболочка, tunica mucosa; 13 – треугольник мочевого пузыря, trigonum vesicae; 14 – внутреннее отверстие мочеиспускательного канала, ostium urethrae internum; 15 – гребень мочеиспускательного канала, crista urethralis; 16 – женский мочеиспускательный канал, urethra feminina; 17 – мышца, поднимающая задний проход, m. levator ani; 18 – глубокая поперечная мышца промежности, m. transversus perinei profundus; 19 – лакуны мочеиспукательного канала, lacunae urethrales; 20 – отверстие влагалища, ostium vaginae; 21 – малая половая губа, labium minus pudendi; 22 – большая половая губа, labium majus pudendi.
Мышечная оболочка образована тремя слоями гладких мышечных волокон: наружным продольным, средним циркулярным и внутренним продольным. Все волокна тесно связаны друг с другом. и носят название- мышца выталкивающая мочу, m. detrusor urinae. В области шейки мочевого пузыря вокруг внутреннего отверстия мочеиспускательного канала средний слой мышечной оболочки образует мышечный сфинктер, m. sphincter vesicae.
6)Возрастные особенности.У новорожденных мочевой пузырь расположен значительно выше, чем у взрослого. После рождения пузырь начинает опускаться вниз и на 4-ом месяце жизни выступает над верхним краем лобкового симфиза приблизительно лишь на 1 см. Мочевой пузырь у новорожденных веретенообразный, у детей первых лет жизни – грушевидный, в период 8-12 лет – яйцевидный. У новорожденного дно мочевого пузыря не сформировано, пузырный треугольник расположен фронтально. В возрасте 1-3 лет дно мочевого пузыря расположено на уровне верхнего края лобкового симфиза. В дальнейшем происходит опущение дна мочевого пузыря.
7)Аномалии развития. Ацистия –врожденное отсутствие мочевого пузыря. Экстрофия клоачная – аномалия развития, при которой в мочевом пузыре обнаруживается участок слизистой оболочки кишечника. Экстрофия мочевого пузыря – аномалия развития, при которой отсутствует нижняя часть передней брюшной стенки и тела мочевого пузыря, дефект брюшной стенки замещен задней стенкой мочевого пузыря с зияющими на ней отверстиями мочеточника. Гипоспадия: 1) у мужчин – отсутствие дистальной части мочеиспускательного канала (его наружное отверстие локализуется на нижней поверхности полового члена, в мошонке, промежности); 2) у женщин – при дефекте задней стенки мочеиспускательного канала его наружное отверстие открывается в полость влагалища. Эписпадия (незаращение мочеиспускательного канала) – врожденное полное или частичное незаращение передней стенки мочеиспускательного канала.
8)Диагностика.Исследование полости мочевого пузыря называется цистоскопией, производится с помощью введенного через мочеиспускательный канал цистоскопа. Рентгенография.
4. Половая система, systema genitalia
Органы половой системы подразделяются на мужские, organa genitalia masculina, и женские, organa genitalia feminina. В свою очередь, органы обоих полов классифицируются на наружние и внутренние.
Развитие. Мужские и женские половые органы закладываются у обоих полов одинаково, но в дальнейшем начиная с 7-9ой недели развития происходит дифференцировка общих зачатков на мужские и женские органы. Первичные зачатки гонад развиваются на медиальных сторонах медиальных тел вольфовых протоков в виде валиков – половых складок. Затем сюда мигрируют из желточного мешка первичные половые клетки, покрывая гонады и образуя вместе зачатковый эпителий. В дальнейшем клетки активно делятся и врастают в подлежащую мезенхиму. Начиная с конца 2-го месяца внутриутробного развития начинается гистологическая половая дифференцировка гонад.
Общая характеристика. К внутренним мужским половым органам относятся яички, testes, придатки яичек, epididymis, семевыносящие протоки, ductus deferentes семенные пузырьки, vesiculae seminales, предстательная железа, prostata и бульбоуретральные железы, glandulae bulbourethrales. К наружным мужским половым органам относятся половой член, penis и мошонка, scrotum. У женщин к внутренним половым органам относятся яичники, ovarium, его придатки, opoophron, маточные трубы, tubae uterinae s. salpinx, матка, uterus, влагалище, vagina. К женским наружным половым органам относятся большие и малые половые губы, labia majora et minora pudendi, клитор, clitoris, лобок, mons pubis, преддверие влагалища, vestibulum vaginae, луковица преддверия, bulbus vestubuli, большие и малые железы преддверия, glandulae vestibulae major et minor.
Половые органы осуществляют генеративную функцию, то есть вырабатывают половые клетки: мужские – сперматозоиды и женские – яйцеклетки, слияние которых при оплодотворении дает начало развитию зародыша. Вторая важнейшая функция – эндокринная. Половые железы – яичник и яички вырабатывают половые гормоны, участвующие в регуляции роста, половом поведении, влияют на появление вторичных половых признако (см. эндокринную систему). При беременности женские половые органы являються местом развития зародыша, участвуют в его питании, защите.
Возрастные особенности.Начиная с момента рождения и до пубертатного периода, как мужские, так и женские половые органы развиваются медленно. Но затем наблюдается активный и быстрый рост в подростковом периоде за счет гуморальных регуляций в организме. Репродуктивная функция у женщин сохраняется до момента начала климакса, в среднем после 47-50 лет. У мужщин репродуктивная функция сохраняется намного дольше.
К методам исследования относят ЯМР, КТ, УЗД, биохимический анализ секрета желез. Рентгенологическую диагностику применяют крайне редко в виду пагубного влияния рентгеновских лучей на делящиеся клетки половых желез.
Таблица 2.
Дата добавления: 2016-07-22; просмотров: 9839;











