Средства профилактики радиационных поражений при внешнем облучении.
Для ослабления реакции организма на воздействие ионизирующего излучения используют медикаментозные средства, которые принято называть радиозащитными препаратами, или радиопротекторами.
Цистамин относится к серосодержащим препаратам и представляет собой дисульфид хлористоводородной соли - меркаптоэтиламина. Рекомендуемая доза - 1,2 г. Оптимальный срок применения цистамина - за 40-60 мин до воздействия ионизирующего излучения, продолжительность радиозащитного действия - 4-5 ч.
Индралин представляет собой гетероциклическое соединение (производное индолилалкиламина) и относится к радиопротекторам экстренного действия. Рекомендуемая доза для человека - 0,45 г на прием. Три таблетки радиопротектора по 0,15 г тщательно разжевывают и запивают водой. Оптимальный срок приема - за 15 мин до предполагаемого облучения. Препарат обеспечивает защиту в течение 1 ч. Допускается повторный прием с интервалом в 1 ч.
Радиозащитный эффект индралина проявляется, как правило, при кратковременном воздействии ионизирующего излучения разных видов (гамма-излучение, высокоэнергетические нейтроны, протоны, электроны) с большой мощностью дозы. Эффективность его применения увеличивается в условиях неравномерного облучения и при сочетанном применении со средствами раннего и комплексного лечения радиационных поражений. Индралин сохраняет противолучевую активность в условиях воздействия на организм таких экстремальных факторов, как физическая нагрузка, повышенная температура воздуха и другие, а также при совместном применении с другими медицинскими средствами противорадиационной защиты, в частности со средствами профилактики первичной реакции на облучение. Препарат не оказывает отрицательного влияния на операторскую и другие виды профессиональной деятельности специалистов различного профиля и хорошо ими переносится в экстремальных условиях.
При проведении персоналом аварийных работ в условиях воздействия низкоинтенсивного g-излучения на радиактивно загрязненной местности при дозах радиации 150-200 мЗв назначают прежде всего средства субстратной терапии, способствующие ускорению пострадиационных репаративных процессов в организме. С этой целью возможно применение рибоксина, аминотетравита, тетрафолевита и препаратов с янтарной кислотой. В настоящее время разработан новый противолучевой препарат - индометафен, предназначенный для защиты персонала от низкоинтенсивного у-из-лучения, прежде всего от лучевого поражения системы кроветворения.
Средства предупреждения или ослабления первичной общей реакции организма на облучение (тошнота, рвота, общая слабость). К ним относятся в основном седативные средства - диметкарб (включае 0,04 г противорвотного средства диметпрамида и 0,002г психостимулятора сиднокарба), этаперазин, аэрон, диметпрамид, диэтилперазин, реглан, церукал, динелфен (диметпрамид, кофеин и эфедрин); в настоящее время производится эффективное противорвотное средство – лятран (0,008г).
Средства профилактики радиационных поражений при инкорпорации радионуклидов
(при поступлении РВ через рот или ингаляционно). Для ускорения выведения их из желудочно-кишечного тракта и предотвращения всасывания в кровь применяют адсорбенты. К сожалению, адсорбенты не обладают поливалентным действием, поэтому для выведения изотопов стронция и бария применяют адсорбар, полисурьмин, высокоокисленную целлюлозу, альгисорб; при инкорпорации плутония -ингаляцию препарата пентацина; при попадании радиоактивного йода - препараты стабильного йода; для предотвращения всасывания изотопов цезия наиболее эффективны ферроцин, бентонитовая глина, вермикулит, берлинская лазурь.
Подобно пентацину цинкацин связывает в устойчивые водорастворимые комплексы изотопы плутония, америция, иттрия, церия, прометия и др.
Могут назначаться внутрь катионо- и анионообменные смолы, рвотные средства, промывание желудка, отхаркивающие средства (при ингаляционных поступлениях РВ), комплексоны (препараты, ускоряющие выведение РВ из организма: соли лимонной, молочной, уксусной кислот). Комплексоны применяются ингаляционно в виде аэрозолей и образуют в легких с радиоизотопами комплексные соединения, которые затем всасываются и выводятся с мочой наряду с комплексонами для выведения из организма солей урана и полония используется унитол.
Многие лекарственные средства являются не только средствами медицинской защиты, но в большей степени - средствами оказания медицинской помощи и лечения радиационных поражений, а именно:
• адаптогены (повышают общую сопротивляемость организма) - препараты элеутерококка, женьшеня, китайского лимонника; дибазол; пчелиный яд (полипептид из пчелиного яда - меллитин); змеиный яд; экстракты моллюсков (мидий);
• стимуляторы кроветаорения - пентоксил, гемостимулин и др.;
• стимуляторы центральной нервной системы - эндопам, бемегрид, другие нейролептики, транквилизаторы, антидепрессанты, психотропные препараты;
• антигеморрагические_ средства - серотонин, мексамин, цистамин (в сочетании с другими препаратами), батилол, линимент тезана (при лучевых ожогах кожи для местного применения) и др.
Лекарственные средства для профилактики и лечения при радиационных поражениях используются по назначению врача, и только те средства, которые содержатся в индивидуальной аптечке, могут применяться населением самостоятельно.
Имеются средства профилактики радиационных поражений кожи при загрязнении ее радиоактивной пылью. Наиболее эффективным мероприятием в этом случае является санитарная обработка в максимально ранние сроки после загрязнения (мытье водой с мылом, целесообразно применение препарата «Защита» и 1-3% р-ра соляной кислоты или цитрата натрия).
Антидоты(противоядия) - это медицинские средства противохимической защиты, способные обезвреживать яд в организме путем физического или химического взаимодействия с ним или обеспечивающие антагонизм с ядом при действии на ферменты и рецепторы.
Важнейшим условием для получения максимального лечебного эффекта от антидотов является их наиболее раннее применение.
Универсальных антидотов не существует. Имеются антидоты для фосфорорганических отравляющих веществ (ФОБ): холинолитики - атропин, афин, будаксим, тарен, апрофен и другие, реактиваторы холинэстеразы - дипироксим, изонитрозин, токсогонин и др. Антидотами для цианидов являются амилнитрит, пропилнитрит, тиосульфат натрия, антициан. Для люизита и других мышьяксодержащих ядов антидотом служит унитиол или БАЛ. При отравлениях BZ применяется трифтазин, галантамин, бугафен. Противоядием при поражениях раздражающими веществами (адамсит, хлорацетофенон, CS, CR) является фицилин, а также противодымная смесь.
В ЧС химической природы антидоты должны применяться сразу же после воздействия ОВ. Профилактические антидоты для ФОБ (П-10М) и оксида углерода (амизил) следует применять непосредственно перед входом в очаг аварии. Наиболее эффективными антидоты могут быть при их внутримышечном, подкожном, внутривенном введении. Очевидно, что при массовом поражении населения и тем более в весьма ограниченные сроки это сделать крайне сложно.
Антидоты для самостоятельного использования населением производятся в таблетках и применяются в соответствии с прилагаемой инструкцией.
Противобактериальные средстваподразделяются на средства экстренной неспецифической и специфической профилактики. К средствам неспецифической профилактики относятся антибиотики и сульфаниламиды широкого спектра действия, а также интерфероны. К средствам специфической профилактики - антибиотики узкого спектра действия, сыворотки, вакцины, анатоксины, бактериофаги.
Некоторые из указанных средств включены в табельную индивидуальную аптечку.
К табельным МСИЗ относятся аптечка индивидуальная (АИ-2), индивидуальный противохимический пакет (ИПП-8, ИПП-10, ИПП-11), пакет перевязочный индивидуальный (ППИ) и антидот само- и взаимопомощи для ФОБ в шприцтюбиках (атропин, афин, будаксим).
Состав аптечек может меняться в зависимости от наличия антидотов и от предназначения (военнослужащим при локальной или крупномасштабной войне; спасателям при авариях в мирное или военное время и т.п.).
Аптечка индивидуальнаяАИ-2 предназначена для предупреждения или снижения действия различных поражающих факторов, а также для профилактики развития шока при травматических повреждениях (рис. 7).
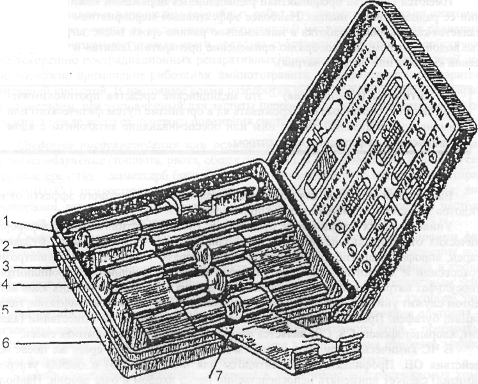
Рис. 7. Аптечка индивидуальная. 1 - противоболевое средство; 2 - средство при отравлении ФОБ; 3 - противобактериалыюе средство № 2; 4 - радиационно-защитное средство № 1; 5 - противобактериальное средство № 1; 6 - радиационно-защитное средство № 2; 7 - противорвотное средство.
Содержимое аптечки составляют шприц-тюбик и отличающиеся по форме и окраске пеналы с лекарствами, размещенные в пластмассовом футляре и удерживаемые внутренними перегородками корпуса. Каждое лекарство находится в строго определенном месте, что позволяет быстро найти необходимое средство. В холодное время года аптечку рекомендуется хранить в нагрудном кармане для предупреждения замерзания жидких лекарственных форм.
Медикаментозные средства, содержащиеся в аптечке, применяются в зависимости от обстановки как по указанию медицинского работника (командира, руководителя работ), так и самостоятельно в соответствии с вложенной в аптечку инструкцией, с которой население и спасатели знакомятся в процессе обучения.
Необходимо строго соблюдать установленные дозировки лекарственных средств во избежание снижения их эффективности или, наоборот, проявления отрицательного воздействия передозировки.
В гнезде № 1 аптечки находится шприц-тюбик с 2% р-ром промедола. Промедол - сильное болеутоляющее средство. Применяется для профилактики шока при сильных болях, вызванных переломами, обширными ранами, размозжением тканей и ожогами. При пользовании шприц-тюбиком необходимо:
• извлечь шприц-тюбик из аптечки;
• одной рукой взяться за ребристый ободок канюли, другой - за корпус и повернуть его по часовой стрелке до прокола мембраны;
• держа шприц-тюбик за канюлю, снять колпачок, защищающий иглу;
• удерживая шприц-тюбик за ребристый ободок канюли и не сжимая пальцами корпуса, ввести иглу в мягкие ткани бедра, ягодицы или плеча (можно через одежду) до канюли;
• выдавить содержимое тюбика, сжимая его корпус;
• не разжимая пальцев, извлечь иглу (рис. 8).
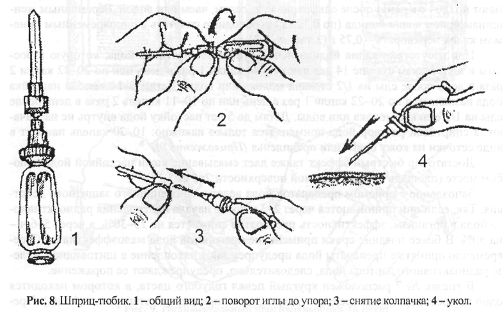
Шприц-тюбик после введения его содержимого пациенту необходимо прикрепить к повязке или одежде на видном месте.
В гнезде № 2 размещен круглый пенал красного цвета с профилактическим антидотом для ФОБ - тареном (6 таб.). Одна таблетка принимается по команде. При появлении признаков отравления необходимо принять еще одну таблетку самостоятельно. Повторно препарат можно принять не ранее чем через 5-6 ч.
В гнезде № 3 находится длинный круглый пенал без окраски с противобактериальным средством № 2. В пенале находится 15 таб. сульфадиметоксина (сульфаниламидный препарат длительного действия). Принимается при возникновении желудочно-кишечных расстройств после облучения, при ранениях и ожогах с целью предупреждения инфицирования. В 1-й день принимается 7 таб., в последующие два дня -по 4 таб. в день.
В гнезде № 4 размещены два восьмигранных пенала розового цвета, содержащие радиозащитное средство № 1 - цистамин (по 6 таб. в каждом). За 30-60 мин до входа на загрязненную территорию следует принять 6 таб. При необходимости повторный прием допускается через 4-5 ч.
В гнезде № 5 расположены два четырехгранных пенала без окраски с противо-бактериальным средством № 1 по 5 таб. в каждом. В качестве средства экстренной неспецифической профилактики инфекционных заболеваний используется хлортет-рациклин. Препарат принимается при угрозе бактериального заражения, а также при обширных ранах и ожогах с целью профилактики гнойных осложнений. Первый прием - 5 таб., повторно (через 6 ч) еще 5. Могут быть использованы бисептол или септрин, а также любые современные антибиотики (ампициллин, кефзол, цефобид, цифран и т.п.).
В гнезде № 6 находится четырехгранный пенал белого цвета, содержащий радиозащитное средство № 2 - калия йодид (10 таб. по 0,25 г). Взрослые и дети от двух лет и старше принимают препарат по 0,125 г, то есть по 1/2 таб. один раз в день в течение 7 дней с момента выпадения радиоактивных осадков (дети до двух лет принимают по 0,04 г в день) после еды, запивая киселем, чаем или водой. Беременным женщинам прием калия йодида (по 0,125 г) необходимо сочетать с одновременным приемом калия перхлората - 0,75 г (3 таб. по 0,25 г).
При отсутствии калия йодида используется 5% настойка йода, которую взрослым и подросткам старше 14 лет дают по 44 капли 1 раз в день или по 20-22 капли 2 раза в день после еды на 1/2 стакана молока или воды. Детям 5-14 лет 5% настойка йода назначается по 20-22 капли 1 раз в день или по 10-11 капель 2 раза в день после еды на 1/2 стакана молока или воды. Детям до 5 лет настойку йода внутрь не назначают, а спиртовой раствор йода применяется только накожно: 10-20 капель наносят в виде сеточки на кожу бедра или предплечья (Приложение 9).
Достаточно быстрый эффект также дает смазывание кожи настойкой йода в любом месте (площадь обрабатываемой поверхности 2x5 см).
Запоздание с приемом препаратов йода ведет к снижению его защитного действия. Так, если они принимаются через 2-3 ч после начала поступления радиоактивного йода в организм, эффективность препаратов снижается на 25-30%, а через 5-6 ч -на 50%. В более поздние сроки применение препаратов йода малоэффективно. Своевременно принятые препараты йода предупреждают накопление в щитовидной железе радиоактивного изотопа йода, следовательно, предупреждают ее поражение.
В гнезде № 7 расположен круглый пенал голубого цвета, в котором находится одно из противорвотных средств - латран, диметпрамид или этаперазин (5 таб.). Пре-
парат принимают по 1 таб. сразу после облучения, а также при появлении тошноты, рвоты как после облучения, так и после контузии, при сотрясении мозга. При продолжающейся тошноте этаперазин следует принимать повторно по 1 таб. через 3-4 ч.
Детям до 8 лет при приеме всех препаратов из АИ-2 дают на один прием по 1/4 таб. (кроме калия йодида), от 8 до 15 лет - по 1/2 таб. Исключение составляет проти-вобактериальное средство, которое у детей старше 8 лет применяют в полной дозе, до двух лет - не применяют.
В индивидуальной аптечке нет средств общеуспокаивающего действия и средств, ослабляющих чувство страха. В ЧС, как показала практика, эти средства необходимы. Поэтому можно рекомендовать населению дополнительно к содержимому АИ-2 использовать транквилизаторы (типа элениума, сибазона, фенозепама).
Индивидуальный противохимический пакет (ИПП-8, ИПП-10, ИПП-11) предназначен для частичной специальной обработки с целью обезвреживания фосфорорганических АОХВ и ОВ, а также ядов кожно-нарывного действия на открытых участках кожи, одежде и СИЗ.
В ИПП-8 содержится один стеклянный флакон с дегазирующей жидкостью, че четыре марлевые салфетки и инструкция, упакованные в целлофановую герметическую пленку. Жидкость пакета не обладает дезинфицирующим действием (рис. 9).
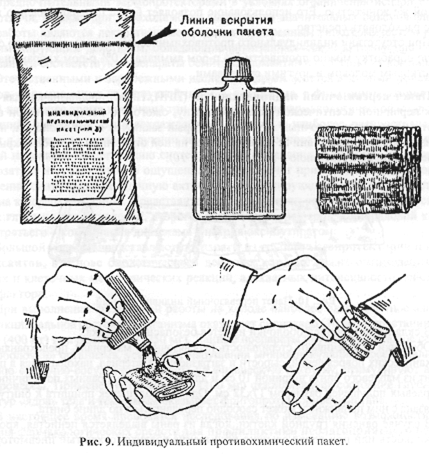
При обнаружении капель АОХВ и 0В на коже, одежде или СИЗ необходимо:
• вскрыть пакет и обильно смочить тампон жидкостью из флакона;
• протереть тампоном открытые участки кожи и наружную поверхность маски
противогаза;
• смочить другой тампон и протереть им воротник и края манжет одежды, прилегающие к открытым участкам кожи;
• обильно смочить еще один тампон и промокательными движениями пропитать одежду в местах попадания на нее капель АОХВ и 0В.
При обработке кожи лица необходимо соблюдать осторожность и следить за тем, чтобы жидкость пакета не попала в глаза. Если это произошло, необходимо промыть глаза водой или 0,25-0,5% р-ром хлорамина.
В ИПП-10 защитно-дегазирующая жидкость находится в металлическом баллоне. Обработка ею производится путем наливания в ладонь и обтирания ею лица, шеи и кистей рук как до воздействия 0В (входа в загрязненную зону), так и после работы в очаге. Жидкость пакета обладает также дезинфицирующим действием.
Обработка кожи, одежды жидкостью ИПП производится немедленно после попадания на них АОХВ и 0В. Обработка, произведенная в течение 5 мин после воздействия, может полностью предотвратить поражение.
ИПП-11 представляет собой герметичный пакет, содержащий салфетки, смоченные той же жидкостью. Его использование позволяет более целенаправленно и экономно расходовать средство.
При отсутствии индивидуального противохимического пакета частичную специальную обработку можно произвести 5% р-ром аммиака, 1,0% р-ром хлорамина, хлоризвестковым молоком и другими средствами.
Пакет перевязочный индивидуальный (ППИ, ППМ) предназначен для наложения первичной асептической повязки на рану, ожоговую поверхность. Он содержит стерильный перевязочный материал, который заключен в две оболочки: наружную из прорезиненной ткани (с напечатанным на ней описанием способа вскрытия и употребления) и внутреннюю - из бумаги (рис. 10).
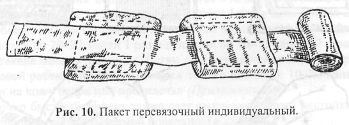
В складке внутренней оболочки имеется безопасная булавка.
Оболочки обеспечивают стерильность перевязочного материала, предохраняют его от механических повреждений, сырости и загрязнения. Материал, находящийся в пакете, состоит из марлевого бинта шириной 10 см и длиной 7 м и двух равных по величине ватно-марлевых подушечек размером 17x32 см. Одна из подушечек пришита к бинту, другая связана с ним подвижно и может свободно передвигаться по длине бинта,
В случае ранения грудной клетки, когда из раны выделяется пенистая, кровянистая жидкость или при вдохе слышно всасывание воздуха (открытый пневмоторакс),на рану накладывается окклюзионная (герметизирующая) повязка. Для этого используется прорезиненная оболочка, которая непосредственно накладывается на рану внутренней стороной, покрывается подушечками и плотно прибинтовывается.
Развивающимся направлением медицинской защиты населения и спасателей в ЧС является изыскание и применение средств медицинской защиты при неблагоприятном воздействии на организм физических факторов, а также их сочетания с химическими и другими факторами, имеющими место в ЧС.
В качестве МСИЗ от неблагоприятного воздействии повышенной температуры при проведении аварийно-спасательных работ используются лекарственные препараты - термопротекторы.
Известны лекарственные средства, повышающие пассивную резистентность организма к действию высокой температуры окружающей среды (снижение стрессовой эмоционально-поведенческой реакции, ограничение двигательной активности и потребления кислорода тканями, усиление испарительной теплоотдачи и т.д.). Однако наиболее эффективными лекарственными средствами, применяемыми участниками ликвидации ЧС в условиях повышенной температуры (в том числе при использовании изолирующих средств защиты кожи и органов дыхания), являются те, которые могли бы обеспечить на достаточное время сохранение необходимого уровня работоспособности, предотвращение тяжелых исходов гипертермии.
Предпочтительными термопротекторами в условиях ограничения испарительной теплоотдачи, а также при необходимости выполнения значительных объемов физической работы являются лекарственные средства с умеренным гипотермическим и кардиостимулирующим действием, обладающие антигипоксической активностью. Таким требованиям соответствуют препараты бемитил, бромантан и особенно их комбинация.
Отечественными и зарубежными исследователями ведется активный поиск препаратов, повышающих холодоустойчивость организма, - фригопротекторов.
В настоящее время намечены три основных пути фармакологической коррекции состояний, связанных с переохлаждением. Первый и наиболее распространенный связан с усилением теплопродукции за счет калоригенного эффекта катехоламинов. Второй направлен на регуляцию систем энергообеспечения, а третий - на снижение энергозатрат и субъективного ощущения холода за счет применения препаратов, существенно снижающих мышечную активность и блокирующих чувствительность организма к переохлаждению. Представителем первого пути регуляции является сиднокарб с глутаминовой кислотой, второго - яктон (янтарная соль тонибраловой кислоты) и третьего - комбинация диазепама с натрия оксибутиратом.
Большой интерес представляют препараты из группы актопротекторов и антигипоксантов, в основе биологического действия которых лежит оптимизация системных и клеточных метаболических реакций, адекватных интенсивности действующего фактора.
При выполнении физической работы на холоде наиболее благоприятное влияние на функциональное состояние организма оказывает сиднокарб (10 мг) в сочетании с яктоном (400 мг) или бемитилом (250 мг). Данные препараты улучшают тепловое состояние «оболочки» организма, устраняют нарушения микроциркуляции, восстанавливают реакцию сердечно-сосудистой системы на физическую нагрузку, стимулируют аэробные процессы. Применение бромантана (100 мг) стабилизирует состояние глубинных структур «ядра» тела и тем самым оказывает фригопротекторное действие.
В настоящее время проводятся исследования по изысканию возможности применения фармакологических средств для профилактики неблагоприятного воздействия шума на организм человека.По данным исследований, препаратами, повышающими устойчивость человека к воздействию импульсного шума и поддерживающими работоспособность, являются антигипоксант олифен, актопротектор бемитил и ноотроп кавинтон.
В связи с тем, что в зоне аварии обнаруживаются различные по характеру действия токсичные вещества, все больший интерес представляет поиск фармакологических препаратов, влияющих на общие механизмы токсичности или оптимизирующие функционирование естественных путей детоксикации в организме.
Фармакологическими средствами коррекции нарушений, вызванных разными токсичными веществами, могут быть препараты, обладающие определенными свойствами, в частности повышающие эффективность функционирования естественных механизмов детоксикации. В настоящее время перспективность исследований и возможность создания препаратов с универсальными защитными свойствамиподтверждена экспериментальными данными. Так называемыми «групповыми антидотами»,вероятно, могут быть фармакологические средства, обладающие широким спектром действия с антигипоксическими и антиоксидантными свойствами, либо являющиеся метаболическими субстратами основных биоэнергетических процессов. Получены необходимые исходные данные о реальной возможности создания такого универсального препарата на основе асказола, оказавшегося эффективным при отравлениях диоксидом азота, натрия нитритом, при гемолитических проявлениях, токсических повреждениях микрофагальных клеток, то есть при отравлениях целым рядом токсичных веществ.
Перспективным является изыскание лекарственных средств, повышающих устойчивость человека к сочетанному воздействию разных по природе неблагоприятных факторов, характерных для ЧС. Химические и физические факторы могут вызвать ряд универсальных патологических сдвигов, таких, как развитие гипоксии, нарушение энергопродукции, активация перекисного окисления липидов клеточных мембран. Это обусловливает возможность использования лекарственных средств из различных классов, но обладающих широким спектром фармакологической активности для поддержания устойчивости и работоспособности при сочетанием воздействии токсичных веществ и физических факторов.
В настоящее время созданы препараты, обладающие широким спектром действия, что позволяет применять их в качестве средств защиты при аварийных ситуациях. Разработаны препараты бромантан и бромитил,которые могут применяться в качестве профилактических средств для повышения устойчивости организма человекак воздействию различных химических веществ, повышенной и пониженной температуры воздуха, а также при действии импульсного шума. Практически близка к завершению разработка рецептуры с условным наименованием «феназол»,которая по своей эффективности, величине защитного индекса превосходит антидот оксида углерода ацизол и обладает защитными свойствами от других факторов, в частности термопротекторным действием. Успешное завершение этих исследований даст в руки врачей эффективные медикаментозные средства борьбы за жизнь и здоровье ликвидаторов аварийных ситуаций, сопровождающихся пожарами. Проблема повышения защитных свойств организма путем совершенствования МСИЗ, применяемых в ЧС, нуждается в дальнейшей разработке. Нужны более эффективные радиозащитные лекарственные средства, противоядия и антимикробные препараты, более совершенные формы и способы их применения, более широкие возможности их производства в стране и использования в профилактических целях населением и спасателями.
ГЛАВА
ОРГАНИЗАЦИЯ МЕДИКО-САНИТАРНОГО ОБЕСПЕЧЕНИЯ ЭВАКУАЦИИ НАСЕЛЕНИЯ
6.1. Общие положения
Значение медико-санитарного обеспечения при проведении эвакуационных мероприятий определяется тем, что, во-первых, необычные для повседневной жизнедеятельности населения условия могут привести к увеличению заболеваемости, во-вторых, резко ухудшаются санитарно-гигиенические условия жизни и быта населения, в-третьих, нарушается действующая система медико-санитарного обеспечения.
Медицинские мероприятия при эвакуации следует организовывать и проводить дифференцированно по отношению к следующим контингентам:
• население, эвакуируемое из района чрезвычайной ситуации (ЧС);
• больные, эвакуируемые вместе с лечебными учреждениями, в которых они
находятся на лечении;
• нетранспортабельные больные;
• рабочие и служащие предприятий, находящихся в районе ЧС и продолжающих производственную деятельность.
Подготовка к медико-санитарному обеспечению эвакуируемого населения осуществляется заблаговременно. Оно организуется по территориально-производственному принципу и включает:
• планирование медико-санитарного обеспечения эвакуации и подготовки соответствующих (необходимых) сил и средств здравоохранения;
• организацию своевременного оказания медицинской помощи эвакуируемому населению на сборных эвакуационных пунктах (СЭП), пунктах посадки (ПП), в пути следования, на промежуточных пунктах эвакуации (ППЭ), в пунктах высадки (ПВ), на приемных эвакуационных пунктах (ПЭП) и в местах расселения (размещения) населения в загородной зоне;
• проведение санитарно-профилактических мероприятий, направленных на охрану здоровья эвакуируемого населения, предупреждение возникновения и распространения массовых инфекционных заболеваний.
Непосредственное руководство медико-санитарным обеспечением осуществляется соответствующими руководителями органов управления здравоохранением и службой медицины катастроф административно-территориальных образований в тесном взаимодействии со штабами по делам ГОЧС.
Планируя и организуя медико-санитарное обеспечение населения, руководители здравоохранения города, городского района должны заранее располагать сведениями о создаваемых СЭП, ПП и местах их развертывания, числе приписанных к каждому из них людей, количестве эшелонов и пеших колонн, а также выделять силы и средства для развертывания там медицинских пунктов.
Руководитель здравоохранения сельского района (района эвакуации) должен знать количество и места дислокации ПВ, ППЭ и ПЭП для развертывания медицинских пунктов с целью медико-санитарного обеспечения населения, прибывающего из крупных городов в ходе эвакуационных мероприятий. Кроме того, они осуществляют медико-санитарное обеспечение прибывающего населения в местах его расселения.
6.2. Организация оказания медицинской помощи при эвакуации населения
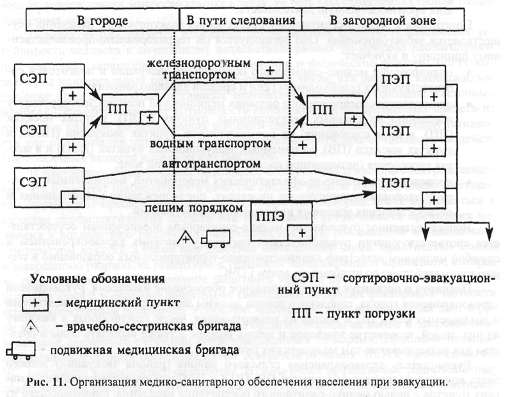
На период проведения эвакуационных мероприятий на СЭП, ПЭП, ПП и ПВ, на маршрутах эвакуации развертываются медицинские пункты с круглосуточным дежурством на них медицинских работников. Медицинские пункты развертывают лечебно-профилактические учреждения по заданию соответствующих органов управления по делам ГОЧС (рис. 11).
На СЭП создаются медицинские пункты за счет средств медицинских учреждений городского района (города без районного деления). На медицинский пункт СЭП с пропускной способностью до 2000 чел./сут назначается 1-2 средних медицинских работника на смену (12 ч). При пропускной способности СЭП до 5000 чел./сут - 1 врач и 2 средних медицинских работника на смену. За медицинским пунктом закрепляется санитарный автомобиль.
В задачи медицинского пункта СЭП входят: оказание неотложной медицинской помощи заболевшим; направление в лечебные учреждения лиц, нуждающихся в госпитализации; выявление и кратковременная изоляция инфекционных больных; проведение санитарно-гигиенических и противоэпидемических мероприятий.
Эвакуации подлежат не только здоровые люди, но и амбулаторные больные. Особое внимание должно быть обращено на детей, стариков, беременных женщин и другие категории населения, требующие медицинского наблюдения.
На СЭП пребывание населения, подлежащего эвакуации, будет кратковременным. Тем не менее в этот период у людей, наряду с травматическими повреждениями, могут возникать острые нарушения сердечно-сосудистой системы (стенокардия, гипертонические кризы, инфаркт миокарда и др.), преждевременные роды, психические расстройства, а также ряд других заболеваний. Медицинский персонал СЭП эвакуируется в загородную зону последним.
На вокзалах, железнодорожных станциях, в портах, на пристанях и в аэропортах медико-санитарное обеспечение осуществляется силами ведомственных медицинских служб (врачебно-санитарной службы МПС, ведомств речного и морского флота, гражданской авиации). На ППна железнодорожный, морской, речной и автомобильный транспорт медицинское обслуживание обеспечивается силами и средствами лечебно-профилактических учреждений территориального (местного) здравоохранения. В каждый медицинский пункт ПП выделяется 1 врач и 2 средних медицинских работника на смену (12ч). На медицинском пункте ведется журнал регистрации заболевших с указанием объема оказанной помощи, записываются номера и адреса лечебных учреждений, в которые при необходимости госпитализируются больные с острыми заболеваниями. В составе медпункта развертывают перевязочную и изолятор.
Больных, нуждающихся в стационарном лечении, эвакуируют из медицинских пунктов СЭП и ПП в ближайшие больницы загородной зоны, а больных, которым длительная транспортировка противопоказана, доставляют в развернутые в данном городе стационары для нетранспортабельных. Эвакуация в эти лечебные учреждения осуществляется бригадами станций скорой (неотложной) медицинской помощи, остающимися в городе до конца эвакуации.
При эвакуации населения на большие расстояния (более 300 км) для медико-санитарного обеспечения на каждый поезд, судновыделяется медицинский персонал (1 врач и 1-2 средних медицинских работника). В железнодорожных эшелонах (в одном из вагонов) и на судах (в одной из кают) оборудуется медицинский пункт. При эвакуации на расстояния менее 300 км врач не выделяется. При выявлении среди эвакуируемого населения медицинских работников они также могут быть привлечены для медико-санитарного обеспечения в пути следования.
После оказания медицинской помощи заболевшим или получившим травму в пути следования они по неотложным показаниям могут направляться для дальнейшего лечения в медицинские учреждения, находящиеся на маршруте движения.
При эвакуации на автотранспортемедицинское обслуживание в пути следования осуществляют организуемые местными органами здравоохранения временные медицинские пункты (посты) в составе средних медицинских работников. Эти медицинские пункты размещаются совместно с контрольно-пропускными пунктами службы охраны общественного порядка на основных транспортных магистралях или (в зимнее время) при обогревательно-питательных пунктах.
При эвакуации населения пешими колоннамимедико-санитарное обеспечение организуют в местах их комплектования (СЭП), а затем по маршруту движения колонн.
Первую медицинскую помощь в пеших колоннах оказывают медицинские работники из числа эвакуируемых или лица, имеющие навыки ее оказания (педагоги и др.). Колонну из 500-1000 чел. сопровождают 1-2 медицинских работника с санитарными сумками. Заболевших или получивших травмы после оказания им первой медицинской помощи эвакуируют к месту привала или заранее определенному месту, где находится медицинское учреждение.
На участке маршрута до ППЭорганизуется не менее 2 подвижных медицинских бригад на санитарном автомобиле. Курсируя вдоль маршрута движения пеших колонн, эти подвижные врачебные бригады должны оказывать всем заболевшим необходимую медицинскую помощь и доставлять их в ближайшие лечебные учреждения или на ППЭ, ПЭП. Каждая подвижная бригада должна включать одного врача (фельдшера), одного-двух средних медицинских работников (сандружинниц) и оснащаться необходимым имуществом для оказания неотложной медицинской помощи и средствами радиосвязи. Подвижные бригады подчиняются главному врачу лечебного учреждения, обеспечивающему согласно плану медицинскую помощь на данном участке маршрута.
Оказание врачебной медицинской помощи на маршруте движенияпланируют и организуют местные органы здравоохранения за счет имеющихся на пути движения или вблизи от него лечебно-профилактических учреждений (больниц, поликлиник, амбулаторий и др.).
В случае, если на маршруте эвакуации нет лечебно-профилактических учреждений, в районе больших привалов следует развертывать временные медицинские пункты в составе 1-2 врачей, 2-3 медицинских сестер и 1-2 санитарок (сандружинниц). Места размещения лечебных учреждений или временных медицинских пунктов на маршруте должны быть обозначены указателями (пикетажем). В ночное время устанавливают светящиеся указатели или выставляют дежурные посты.
На промежуточных пунктах эвакуации,созданных специально для приема пеших колонн и организации дальнейшей эвакуации населения в районы размещения, медико-санитарное обеспечение организуется силами ближайших лечебно-профилактических учреждений сельского района. Для этого развертывается медицинский пункт в составе 1 врача, 2 средних медицинских работников на смену (12ч), выделяется санитарный транспорт и необходимое медицинское имущество. Задачи медицинского пункта ППЭ аналогичны задачам медицинского пункта СЭП.
На пунктах высадкипри вокзалах, железнодорожных станциях, пристанях, речных и морских портах, в местах высадки с автотранспорта эвакуируемого населения за счет ближайших лечебно-профилактических учреждений сельских районов создаются медицинские пункты, на каждый из которых выделяются 1-2 средних медицинских работника на смену.
В сельской местности медико-санитарное обеспечение прибывшего населения осуществляется прежде всего развернутыми на каждом ПЭПврачебными медицинскими пунктами в составе 1 врача и 2 средних медицинских работников на смену. Эти медицинские пункты обеспечиваются необходимым имуществом и санитарным автомобилем. Они имеют изолятор для инфекционных больных (подозрительных на инфекционное заболевание). Задачи медицинского
Дата добавления: 2016-07-18; просмотров: 6707;











