Лихорадка Ку (Ку-риккетсиоз)
Болезнь в самом начале ее изучения была названа лихорадкой Ку от английского слова «неясный», «неопределенный». Такое название было связано с неясностью природы этого заболевания.
Литературные данные свидетельствуют, что первое описание лихорадки Ку в Воронеже принадлежит М.Д. Синайскому (1929, 1941). Им были опубликованы данные о заболевании, названном «десятидневной лихорадкой», проявления которой по-видимому являлись недиагностированной в ту пору лихорадкой Ку (В.Е. Рычнев, В.Ф. Терентьев, В.М. Фролов, 1987).
Возбудитель лихорадки Ку – коксиелла Бернета. Способность к внутриклеточному паразитированию и полиморфизму микроорганизмов – его характерные черты.
Различают два типа очагов болезни – природный и антропургический (сельскохозяйственный). В природе резервуаром инфекции могут быть дикие млекопитающие, птицы, иксодовые и аргазовые клещи. В эндемичных очагах инфекции возбудитель циркулирует по схеме: клещи – теплокровные прокормители – клещи. У животных инфекция протекает бессимптомно или же проявляется яловостью (потерей способности к воспроизводству), абортами, мертворождаемостью и т.д.
Основная из особенностей Ку-риккетсиоза связана с широкой адаптационной способностью риккетсий Бернета, благодаря чему возбудитель может размножаться в организме почти всех видов теплокровных животных. Кроме того, возбудитель Ку-риккетсиоза способен длительно сохраняться в условиях внешней среды, вследствие чего распространение инфекции может осуществляться не только кровососущими эктопаразитами, но и воздушным, пищевым и контаминационным путем. Значение нетрансмиссивных механизмов распространения инфекций заметно возрастает в сельскохозяйственных очагах при тесном контакте животных между собой. Установлено, что коровы, овцы и козы выделяют возбудителя во внешнюю среду в период заболевания и реконвалесценции (выздоровления) и, особенно, во время отела и окота, когда они инфицируют окружающую среду околоплодными водами, испражнениями, слизью, молоком и т.д. Инфицированной может оказаться шерсть животных, в частности козий пух. Так, в 1974 году в Воронежской области наблюдалась крупная вспышка Ку риккетсиоза, где источником инфекции послужили козы, а фактором передачи – зараженный козий пух.
Заражение человека лихорадкой Ку чаще всего происходит при употреблении инфицированных пищевых продуктов или ингаляционным путем. Наиболее часто заболеваемость лихорадкой Ку встречается у лиц, занимающихся уходом за сельскохозяйственными животными или обрабатывающих продукты животноводства. Заражение здорового человека от больного не наблюдается.
Патогенное действие. Болеют Ку лихорадкой лица обоего пола, однако на долю мужчин приходится около 80% заболевших. Входными воротами инфекции служат слизистые оболочки верхних дыхательных путей, пищеварительного тракта, а также поврежденные кожные покровы. На месте входных ворот воспалительная реакция не отмечается. Коксиеллы Бернета проникают в кровь и разносятся по всему организму, затем внедряются в клетки сосудистого эндотелия, макрофаги и другие клетки системы мононуклеарных фагоцитов, вызывая их пролиферацию. После размножения возбудителя и выхода большого его количества в кровь возникает риккетсиемия и последующие гематогенные поражения легких, печени, центральной нервной системы, почек и других органов. В пораженных органах обнаруживаются дистрофические изменения. В последующем развивается аллергическая перестройка и формирование иммунитета с элиминацией коксиелл.
Проявления Ку-лихорадки у человека разнообразны и нетипичны. Инфекционный процесс может протекает бессимптомно. В большинстве случаев болезнь протекает с подъемом температуры до 39-400С, головными, суставными и мышечными болями. У некоторых больных появляются высыпания на коже, кашель, боли в животе.
Лабораторная диагностика:
ü обнаружение повышения титра специфических антител в реакциях связывания комплемента (РСК) с антигеном Бернета;
ü реакция агглютинации;
ü реакция иммунофлюоресценции;
ü положительная кожно-аллергическая проба.
Меры профилактики
ü осмотр и обследование вновь поступающих в хозяйство животных;
ü изоляция и лечение больных животных, обеззараживание их испражнений и околоплодных вод;
ü при работе с больными животными следует соблюдать меры личной профилактики – пользоваться специальной одеждой (резиновыми сапогами, перчатками, фартуками, марлевыми респираторами);
ü кипячение молока от больных животных, так как пастеризация не обеспечивает гибель риккетсий Бернета;
ü санитарно-просветительная работа среди населения.
Бешенство
Бешенство (гидрофобия)– природно-очаговая вирусная инфекция животных и человека, характеризующаяся поражением нервной системы.
О бешенстве известно давно. Эта тяжелая болезнь упоминается у Демокрита, Аристотеля, Цельса. Обреченность укушенных бешеными животными сохранялась веками до создания в 1885 году Луи Пастером вакцины против бешенства. Благодаря активному сотрудничеству русских рабиологов (специалистов в этой области) с Л. Пастером в 1886 году в Одессе была открыта I в России и II в мире пастеровская станция. Ее возглавил И.И. Мечников.
Наибольшая заболеваемость бешенством встречается в летне‑осенние месяцы, что обусловлено более тесными контактами людей с дикими животными и бродячими собаками. Заболевание регистрируется преимущественно среди сельского населения, чаще у детей.
Патогенное действие. К вирусу бешенства Rabies virus восприимчивы все теплокровные животные и птицы. Он обладает способностью образовывать в мозгу больных специфические включения – тельца Бабеша-Негри. Холоднокровные животные обладают врожденной видовой невосприимчивостью.
Основным источником и резервуаром вируса бешенства в природных очагах являются дикие плотоядные животные (волки, лисицы, барсуки и др.), а также собаки и кошки. В естественных условиях возбудитель циркулирует между животными‑резервуарами и восприимчивыми животными, передаваясь при непосредственном контакте зараженной слюны с поврежденными наружными слизистыми оболочками или кожным покровом, либо через укус (рисунок 16).
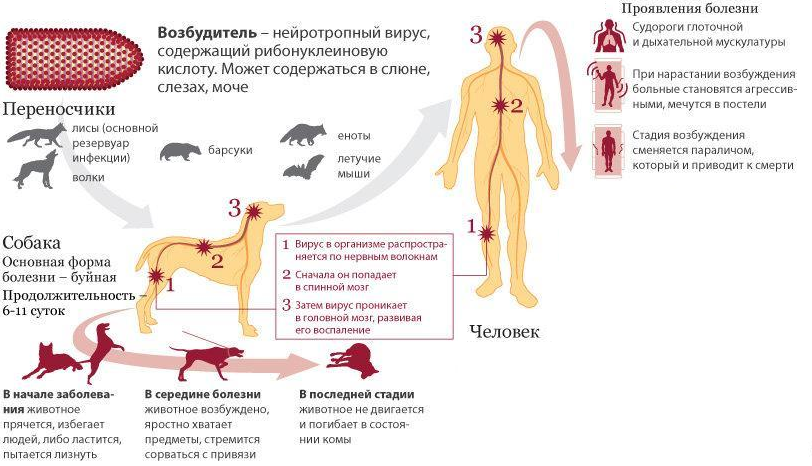 Рис. 16. Циркуляция вируса бешенства в природе (http://newsby.org)
Рис. 16. Циркуляция вируса бешенства в природе (http://newsby.org)
Входными воротами инфекции являются поврежденные кожные покровы и слизистые оболочки. Некоторое время вирус находится в месте внедрения (от нескольких часов до 6 дней), а потом распространяется по нервным волокнам и достигает центральной нервной системы. Поражение высших вегетативных центров в гипоталамусе, подкорковых областях, продолговатом мозге повышает их возбудимость и обусловливает судорожные сокращения жевательных и глотательных мышц, гиперсаливацию, повышенную потливость, расстройства сердечно-сосудистой и дыхательной деятельности, характерные для данного заболевания. Парезы и параличи, возникающие при бешенстве, объясняются соответствующими поражениями спинного мозга и мозгового ствола. У людей появление симптомов бешенства неизбежно приводит к смертельному исходу. Один из важнейших признаков заболевания человека — водобоязнь с явлениями спазма глоточной мускулатуры только при виде воды и пищи, что делает невозможным выпить даже стакан воды. Не менее показателен симптом аэрофобии — мышечные судороги, возникающие при малейшем движении воздуха. Характерно и усиленное слюноотделение, у некоторых больных тонкая струйка слюны постоянно вытекает из угла рта. Из центральной нервной системы вирус распространяется в различные органы: слюнные железы, надпочечники, почки, легкие, печень, скелетные мышцы, кожу, сердце. Выделение вируса со слюной обеспечивает его дальнейшую передачу.
Лабораторная диагностика. Прижизненная лабораторная диагностика бешенства затруднена. Однако к настоящему времени разработано несколько методов: исследование отпечатков роговицы, биоптатов кожи с помощью методики флюоресцирующих антител, выделение вируса из слюны, слезной и спинно‑мозговой жидкостей путем заражения новорожденных мышей. Для лабораторной диагностики бешенства применяют также реакцию связывания комплемента, реакцию пассивной гемагглютинации, реакцию лизиса инфицированных клеток.
Меры профилактики:
ü профилактика бешенства среди домашних животных предусматривает: соблюдение правил содержания собак и кошек; проведение ежегодной профилактической вакцинации собак в возрасте старше 3‑х месяцев, а также профилактической иммунизации домашних животных на неблагополучных по бешенству территориях; контроль за перевозками домашних животных; обязательную регистрацию собак, имеющих владельцев; отлов бездомных собак и кошек; активную санитарно просветительную работу среди населения о мерах профилактики бешенства.
ü профилактика природного бешенства включает контроль за популяцией диких животных (в первую очередь – популяции лисицы, так как она является основным хозяином возбудителя бешенства), газацию лисьих нор и оральную иммунизацию лис живой антирабической вакциной, проводимую путем скармливания животным куриных голов, содержащих вакцину.
ü профилактика бешенства у людей. Все люди, покусанные, оцарапанные, ослюненные любым животным, даже внешне здоровым, считаются подозрительными на заражение бешенством. Им проводят местную обработку раны с промыванием ее мыльным раствором. Предупреждение бешенства у человека осуществляют с помощью антирабических вакцин (мозговых и тканево‑культуральных) и антирабического иммуноглобулина. Разрабатываются вакцины, полученные методами генной инженерии.
Так, например, с целью предотвращения распространения бешенства, охраны здоровья населения, предохранения от заболеваний сельскохозяйственных и других домашних животных, предотвращения нанесения ущерба народному хозяйству, в Воронежской области только в 2011 году были отстреляны и сданы в органы ветеринарии: 1483 особи лисицы и 15 особей волка. Управлением ветеринарии Воронежской области регулярно осуществляются вакцинации лисицы против бешенства.
Дата добавления: 2021-11-16; просмотров: 673;











