Основные группы психофармакологических препаратов
Психолептики
Психолептические средства угнетают психическую активность. В терапевтических дозах они не вызывают наркотического эффекта и выраженного снотворного действия. Наиболее общим в клиническом эффекте препаратов этой группы является психоседативное действие, проявляющееся в развитии «психомоторного безразличия» и «психической индифферентности». «Сила» и «качество» психолептического эффекта, определяющие особенности клинического действия разных препаратов, позволяют относить их к числу нейролептиков или транквилизаторов. Нейролептические препараты способствуют в первую очередь редукции эмоциональной насыщенности психотических расстройств (бреда, галлюцинаций и др.), а затем и всего симптомокомплекса, характерного для продуктивных психопатологических проявлений, обусловленных патологией так называемого психотического уровня расстройства. Для транквилизаторов, также оказывающих депремирующее влияние на психическую деятельность, характерно противотревожное (анксиолическое) действие при различных невротических расстройствах (преимущественно при невротическом уровне психопатологических проявлений).
Нейролептики
Нейролептики обладают широким спектром клинико-фармакологического действия. Их основными фармакологическими особенностями являются уменьшение реакций на внешние стимулы, снижение психомоторного возбуждения, аффективной напряженности и агрессивности. Наиболее заметно эти особенности действия проявляются у больных с продуктивными психопатологическими расстройствами (бред, галлюцинации, автоматизмы и др.), что и обусловливает терапевтическое действие при шизофрении и других психозах. Нейролептики усиливают (потенцируют) влияние снотворных препаратов, наркотиков, анальгетиков, местных анестетиков и ослабляют эффекты психостимулирующих средств. Для большинства нейролептиков (производных фенотиазина, бутирофенона и др.) характерны побочные явления в виде так называемого нейролептического синдрома, выражающегося в виде различных проявлений паркинсоноподобной симптоматики.
Нейролептики изменяют нейрохимические (медиаторные) процессы в мозге: дофаминергические, адренергические, серотонинергические, ГАМКергические, холинергические, нейропептидные и др. Разные группы нейролептиков и отдельные препараты различаются по влиянию на образование, накопление, высвобождение и метаболизм нейромедиаторов и их взаимодействие с рецепторами в разных структурах мозга, что существенно отражается на их терапевтических и фармакологических свойствах. Препараты группы фенотиазина, бутирофенона и др. блокируют дофаминовые (D2) рецепторы разных структур мозга. Полагают, что это обусловливает в основном антипсихотическую активность, тогда как угнетение центральных норадренергических рецепторов (в частности, в ретикулярной формации) — лишь седативную. С угнетением медиаторной активности дофамина связано в значительной мере не только антипсихотическое влияние нейролептиков, но и вызываемый ими «нейролептический синдром» (экстрапирамидные расстройства).
Нейролептиком с выраженной антипсихотической активностью, но практически не вызывающим экстрапирамидного действия, является азалептин (клозапин, лепонекс) — производное пиперазиндибензодиазепина. Эту активность препарата связывают с его антихолинергическими свойствами.
Большинство нейролептиков хорошо всасывается при разных путях введения (внутрь, внутримышечно), проникают через гематоэнцефалический барьер, однако накапливаются в мозге в значительно меньших количествах, чем во внутренних органах (печени, легких), метаболизируются в печени и выделяются с мочой (частично — через кишечник). Они имеют относительно небольшой период полувыведения и после однократного применения действуют непродолжительно. Всасываются нейролептики из желудочно-кишечного тракта неравномерно и непредсказуемо даже при использовании жидких лекарственных форм. Возможно, это связано с наличием у многих из них антихолинергического действия, вызывающего снижение моторики желудка и кишечника и уменьшение степени абсорбции препаратов. Биодоступность препаратов при приеме внутрь колеблется от 30 до 60 %. Введение в мышцу повышает биодоступность в 4—10 раз, скорость их поступления в системный кровоток также увеличивается. Так, при внутримышечном введении хлорпромазин (аминазин) появляется в крови уже через 15—30 мин. Значительно медленнее из мышечной ткани всасываются препараты пролонгированного действия. Вместе с тем внутримышечное введение не избавляет препараты от неравномерности всасывания, что, возможно, связано с местной преципитацией препаратов и/или с их воздействием на сосуды мышц. Созданы пролонгированные препараты (фторфеназин-деканоат, флушпирилен, пимозид и др.), оказывающие при парентеральном введении или приеме внутрь длительный эффект.
В зависимости от особенностей собственно психотропного действия, дополняющего антипсихотическое влияние выраженным седативным (левомепромазин, перциазин, клозапин, хлорпромазин, хлорпротиксен и др.) или активирующим (энергезириующим — амисульприд, карпипрамин, метофеназин, перициазан, тимозид, тиоридазин, сульпирид и др.) эффектом, нейролептики условно разделяют на «седатики» и «активаторы».
Наряду с этим специально выделяют группу нейролептиков с мощным антипсихотическим, малодифференцированным действием, используемых главным образом для купирования психомоторного возбуждения и курсового лечения больных с психотической симптоматикой (галоперидол, зуклопентиксол, рисперидон, тиопроперазин, трифлуоперазин, трифлуоперидол, флюпентиксол). Особенное место в терапевтической практике занимают нейролептики с пролонгированным действием (клопиксол-депо, пипотиазин, флуфеназин — модитен-депо, флушпирилен, фторфеназиндеканоат и др.). Помимо указанного разделения нейролептиков на основе особенностей их клинического действия, нередко используется и традиционная их классификация, основанная на химической структуре препаратов.
С учетом сказанного выделяют следующие группы.
Фенотиазины алифатические: алимемазин, левомепромазин, промазин, прометазин, трифлупромазин, хлорпромазин и др.
Фенотиазины пиперидиновые и дифенилбутил-пиперазиновые:мезоридазин, периметазин, перициазин, пипотиазин, тиоридазин, пенфлуридол, пимозид, флушпирилен и др.
Фенотиазины пиперазиновые: ацетофеназин, метофеназин, перфеназин, прохлорперазин, тиопроперазин, трифлуоперазин, флуфеназин и др.
Бутирофеноны (дифенилбутилпиперидины и пиперазиновые производные): бенперидол, галоперидол, дроперидол, трифлуоперидол и др.
Тиоксантены: зуклопентиксол, тиотиксен, флупентиксол, хлорпротиксен и др.
Бензамиды: амисульпирид, метоклопрамид, сульпирид, сультоприд, тиаприд.
Производные пиримидина и имидазолидинона: рисперидон, сертиндол.
Производные индола: дикарбин, молиндол.
Препараты других групп: клозапин, оланзапин и др.
Нейролептики обладают выраженной липофильностью и способны легко проникать в разные органы и ткани. Препараты этой группы проявляют высокое сродство с белками плазмы, а также с мембранами разных тканей. Благодаря этому они накапливаются в тканях мозга, легких и других хорошо перфузируемых органах. Многие препараты этой группы потенцирует эффекты алкоголя, не только фармакодинамически усиливая его седативное действие, но и фармакокинетически ингибируя алкогольдегидрогеназу. Антациды, активированный уголь и хлолестирамин при одновременном приеме снижают всасывание нейролептиков. При необходимости их совместного приема эти препараты следует назначать за 1 ч до или через 2 ч после приема нейролептиков.
Объем распределения большинства нейролептиков очень высок и составляет от 13 до 30 л/кг. Это означает, что препараты накапливаются в тканях и органах в концентрациях, значительно более высоких, чем в плазме крови. Так, содержание хлорпромазина в мозге в 4—5 раз выше, чем в плазме, галоперидола — в 10 раз, а клозапина — в 12—50 раз превышает его концентрацию в плазме крови.
Нейролептики легко проникают через плацентарный барьер и в высоких дозах могут вызывать экстрапирамидные расстройства у новорожденных.
Предполагают, что возраст оказывает определенное влияние на распределение препаратов в организме. Так, у молодых больных терапевтический эффект достигается меньшими дозами, чем у пожилых.
У одних нейролептиков определяется слабая зависимость между концентрацией в плазме и суточной дозой (хлорпромазин), для других характерна линейная корреляция между этими показателями (галоперидол, клозапин). Концентрация нейролептиков в плазме разных людей может существенно различаться при одной и той же дозе. Это зависит от многочисленных факторов, определяющих скорость метаболизма и объем распределения препаратов — возраста, курения, пола, массы тела и пр.
Связь концентрации нейролептиков в крови с их терапевтическим эффектом очень сложна. Между ними нет прямой зависимости. По-видимому, антипсихотическое действие обусловлено медленно развивающейся адаптивной реакцией, требующей для своей реализации от нескольких дней до нескольких недель, а не простой дозозависимой блокадой допаминовых рецепторов, которая проявляется в течение нескольких часов после приема уже первой дозы (например, повышение уровня пролактина в крови, развитие экстрапирамидных расстройств, опережающих антипсихотическое действие и др.). Корреляционная зависимость обнаружена только между максимальным содержанием препаратов в плазме крови и их периферическими эффектами — блокада периферических адренергических и холинергических рецепторов (пульс, размер зрачков, секреция слюны, ортостатическая гипотензия и др.), которые характерны для многих нейролептических средств.
Нейролептики подвергаются активной биотрансформации, которая происходит не только в печени, но и в легких, мозге, почках и кишечнике. Именно кишечным метаболизмом объясняется низкая биодоступность многих нейролептиков.
Метаболизм нейролептиков связан со сложными биохимическими процессами, такими как окисление, деметилирование, гидроксилирование, конъюгация с глюкуроновой кислотой и дегалогенизированием, в процессе чего образуются многочисленные активные и неактивные метаболиты. Так, хлорпромазин (аминазин) потенциально может образовывать до 168 метаболитов, 70 из которых были обнаружены у человека, но только 10—12 определяются в организме в значительных количествах.
Метаболиты галоперидола (в отличие от других нейролептиков) неактивны, кроме одного, который в процессе своей биотрансформации может вновь превращаться в галоперидол. Выяснено, что метаболизм галоперидола подчиняется циркадному ритму: он замедляется во время сна и активизируется днем.
Период полувыведения большинства классических нейролептиков составляет в среднем 20—40 ч. Так, t1/2 галоперидола имеет свойство удлиняться с 18 ч при однократном приеме до 70 ч и более при курсовом лечении. Пролонгированные формы нейролептиков, представляющие собой, как правило, деконоаты, пальмитаты или энантаты обычных препаратов и назначающиеся парентерально, имеют еще более длительные периоды полувыведения — порядка 4—20 дней, что связано с их замедленным всасыванием и элиминацией. Если Т1/2 флуфеназина гидрохлорида составляет около 20 ч, то Т1/2 его депо-формы энантата равен 2—3 дням, а депо-формы деконоата увеличивается до 18—21 дня. Соответственно этому удлиняется и продолжительность нейролептического действия пролонгированных форм. Она колеблется от 1,5 до 4 нед для разных препаратов.
Повышение дозы нейролептика вызывает усиление клинического эффекта, что характеризуется установлением равновесного состояния на новом, более высоком уровне концентрации препарата в крови и тканях. Продолжительность этого процесса равна приблизительно 4— 5 периодам полувыведения конкретного препарата. Поэтому смена дозы чаще через 4—5 периодов полувыведения нецелесообразна. Например, средний t1/2хлорпромазина равен 30 ч, поэтому равновесная концентрация препарата при очередном повышении его дозы установится через 5—6 дней (t1/2 x 4 или на 5), следовательно, следующее повышение дозы следует провести не раньше чем через 5 дней.
Более точные данные о фармакокинетических свойствах нейролептиков можно было бы получить, изучая элиминацию препаратов, их метаболизм и связь с белковыми структурами непосредственно в тканях мозга. Однако до настоящего времени исследования такого рода малочисленны, а результаты не всегда надежны.
Отмечено, что концентрация хлорпромазина и других фенотиазинов в крови снижается через несколько недель лечения. Возможно, что это объясняется аутоиндукцией, т.е. способностью препаратов повышать скорость собственного метаболизма или же накоплением антихолинергического действия, которое приводит к снижению абсорбции и повышению кишечного метаболизма препаратов. На практике это может проявиться тем, что в начале лечения необходимый терапевтический эффект достигается меньшими дозами, чем при длительном лечении.
Большинство нейролептиков полностью метаболизируется в организме, поэтому экскретируются почками и желчью в основном в виде неактивных соединений. Экскреция почками в активной форме не превышает 1—5 %.
Благодаря высокому сродству нейролептиков к белкам тканей, в том числе и центральных структур, а также большому объему распределения, препараты элиминируются из крови значительно быстрее, чем из ЦНС. Метаболиты некоторых нейролептиков определяются в моче в течение нескольких месяцев после прекращения приема лекарственного средства.
Основные нейролептические препараты:
Алимемазин(терален) характеризуется седативным эффектом, который, однако, не сопровождается сколько-нибудь серьезным моторным («сковывающим») действием. Основные показания: невротические расстройства и расстройства личности. Препарат обладает антигистаминной активностью, в связи с чем может применяться при лечении аллергических заболеваний. Форма выпуска: таблетки по 0,005 (5 мг), 0,5 % раствор в ампулах по 5 мл (25 мг), капли 4 % раствора (1 капля содержит 1 мг препарата). Препарат может применяться перорально и парентерально (внутримышечно). Разовая доза 5—15 мг, средняя суточная — 20—150 мг.
Галоперидол — нейролептик широкого спектра действия. Оказывает мощное антипсихотическое действие. В основном применяется при психозах (прежде всего при шизофрении) с галлюцинаторно-бредовой симптоматикой. В небольших дозах показан также при затяжных невротических и неврозоподобных состояниях при преобладании обсессивно-фобических расстройств, тревоги, повышенной возбудимости. Формы выпуска: таблетки по 0,0015 и 0,005 г, капли — 0,2 % раствор (в 10 каплях содержится 1 мг препарата) во флаконах, ампулы по 1 мл 0,5 % раствора. Препарат применяют перорально или парентерально (внутримышечно). Разовая доза 1—2 мг, средняя суточная — 15—30 мг.
Зуклопентиксол (клопиксол) обладает выраженным антипсихотическим и седативным действием. Применяется для лечения больных шизофренией и купирования острых психотических расстройств. Выпускается в таблетках по 2, 10 и 25 мг, в растворе для инъекций (клопиксол-депо) по 200 или 500 мг/мл в растительном масле Viscolej (1 мл в ампуле и 10 мл во флаконах), а также в ампулах (клопиксол-акуфаз), предназначенных для назначения больным в состоянии психомоторного возбуждения. Биодоступность зуклопентиксола при пероральном приеме составляет около 44 %. Максимальная концентрация в сыворотке крови достигается через 4 ч. Биологический период полувыведения составляет примерно 20 ч. Терапевтическое действие клопиксола-депо значительно более пролонгировано по сравнению с обычным клопиксолом. Это позволяет уверенно проводить непрерывное антипсихотическое лечение клопиксолом-депо, что особенно важно для пациентов, не выполняющих врачебные назначения. Клопиксол-депо предотвращает развитие частых рецидивов, связанных с произвольным прерыванием пациентами приема пероральных лекарственных средств.
Клопиксол-акуфаз используется для начального лечения острых и хронических психозов в фазе обострения, а также маниакальных состояний. Однократная инъекция клопиксола-акуфаз обеспечивает выраженное и быстрое ослабление психотической симптоматики. Продолжительность действия препарата 2—3 дня. Обычно достаточно одной или двух инъекций, после чего пациента можно перевести на лечение пероральными лекарственными средствами или депо-формами.
Максимальная концентрация зуклопентиксола в сыворотке крови достигается к концу 1-й недели после инъекции. Кривая концентрации снижается экспоненциально. Период полувыведения равен 19 дням, что отражает скорость освобождения из депо.
После инъекции зуклопентиксол ацетат подвергается ферментативному расщеплению на активный компонент зуклопентиксол и уксусную кислоту. Максимальная концентрация зуклопентиксола в сыворотке крови достигается через 24—48 ч (в среднем через 36 ч) после инъекции. Затем концентрация медленно уменьшается, достигая одной трети от максимальной через 3 дня после инъекции.
Кветиапин(сероквел) — нейролептическое средство, особенно эффективное при подострых и хронических психотических расстройствах, в том числе шизофрении, протекающей как с преобладанием позитивной (бред, галлюцинации, психомоторное возбуждение, нарушения мышления), так и негативной (редукция энергетического потенциала, аутизм, социальная дезадаптация) симптоматики. Необходимо соблюдать осторожность при совместном применении кветиапина с другими средствами, угнетающими ЦНС. Во время лечения не рекомендовано выполнение работ, требующих быстроты реакции, а также употребление алкоголя. Экстрапирамидная симптоматика наблюдается редко. Средняя суточная доза — 300 мг, максимальная — 700 мг. Выпускается в таблетках по 50 и 100 мг.
Клозапин(азалептин, лепонекс) — атипичный нейролептик, обладающий выраженным антипсихотическим действием. Применяется для лечения больных шизофренией и другими психозами (кроме алкогольных и интоксикационных). Выпускается в таблетках по 25 и 100 мг и в ампулах по 50 мг (2 мл) для внутримышечного введения. Дозу подбирают индивидуально, используя минимально эффективную. Начинают курсовое лечение с 25—50 мг (1—2 таблетки 1— 2 раза в день). Средняя суточная доза — 300 мг, максимальная — 600 мг. Противопоказано назначение больным с гранулоцитопенией и агранулоцитозом, с тяжелыми заболеваниями печени, почек и сердца.
Левомепромазин(тизерцин) способен оказывать седативное, успокаивающее и снотворное действие. Снимает состояние психомоторного возбуждения, страха, тревоги, напряженности, агрессивности. В малых дозах (до 12,5 мг) оказывает хорошее снотворное действие. Форма выпуска: таблетки по 25 мг и ампулы по 1 мл 2,5 % раствора (25 мг). Применяется перорально и внутримышечно. Разовая доза — 25—75 мг, средняя суточная — 75—200 мг внутрь, 50— 150 мг — парентерально.
Оланзапин (зипрекса) является нейролептиком с выраженным широким спектром антипсихотического действия. В сравнении с другими препаратами этой группы обладает менее выраженными нейролептическими побочными действиями, которые возникают значительно реже. Препарат хорошо всасывается при пероральном приеме, достигая пика концентрации в плазме через 5—8 ч; средний период полувыведения у здоровых составляет 33 ч. Оланзапин метаболизируется в печени по конъюгационному и окислительному путям.
Препарат эффективен при острых психозах и обострениях психических заболеваний, сопровождающихся выраженной продуктивной симптоматикой. Выпускается в таблетках, покрытых оболочкой по 5 и 10 мг, начальная доза — 5—10 мг, средняя суточная — 15— 20 мг.
Перициазин (неулептил). Наиболее выраженный клинически значимый эффект перициазина — седативный. Особенность препарата — его эффективное воздействие на психопатическую (психопатоподобную) симптоматику, характеризующуюся повышенной возбудимостью, взрывчатостью, конфликтностью, агрессивными тенденциями. Применяется в качестве корректора поведения. Формы выпуска: капсулы по 0,01 г (10 мг), капли — 4 % раствор во флаконах (1 капля содержит 1 мг препарата). Разовая доза 2—10 мг, суточная — 30—60 мг.
Рисперидон (рисполепт) обладает выраженным мощным антипсихотическим действием. Механизм действия связывают с селективной блокадой 5-НТ2-серотонинергических, D2-дофаминергических, α-адренергических и Н1-гистаминовых рецепторов в ЦНС. Препарат быстро всасывается, связывается с белками плазмы (альбумином и α1-кислотным гликопротеином) и проникает в ткани ЦНС. Равновесная концентрация достигается в течение 24 ч. Метаболизируется двумя путями — с образованием равного по активности 9-гидроксирисперидона и путем N-деалкилирования.
Показан при острых психотических расстройствах, в том числе при манифестации и обострениях шизофрении; применяется также для лечения аффективных расстройств и негативной симптоматики. Выпускается в таблетках по 1, 2, 3 и 4 мг. Обычно начальная суточная доза составляет 2 мг, средняя суточная — 4—8 мг.
Сульпирид (эглонил) — препарат, сочетающий незначительно выраженное антипсихотическое, тимоаналептическое, психостимулирующее и транквилизирующее действие. В психиатрической практике главным образом применяется при психотических расстройствах с преобладанием апатоабулических нарушений и депрессии в дозе до 600 мг в сутки; при острых психотических расстройствах используются более высокие дозы. Назначают сульпирид также при терапии язвенной болезни. Формы выпуска: капсулы по 50 мг, таблетки по 200 мг, флаконы по 200 мг 0,5 % раствора (25 мг в чайной ложке), ампулы по 2 мл 5 % раствора (100 мг). Препарат может применяться перорально и парентерально (внутримышечно). Разовая доза 50—100 мг, средняя суточная — 100—600 мг.
Сультоприд (топрал) — нейролептик с выраженным седативным эффектом. Редуцирует психомоторное возбуждение и агрессивность. Применяется при маниакальном синдроме, в случаях возбуждения при шизофрении, алкоголизме, агрессивности при расстройствах личности, органических заболеваниях ЦНС. Форма выпуска — таблетки по 400 мг. Средняя суточная доза — 400 мг, максимальная — 1200 мг.
Тиоридазин (меллерил, сонапакс) обладает отчетливым седативным и незначительным антидепрессивным эффектом при различных расстройствах, преимущественно невротического уровня. Применяется при невротических и соматоформных расстройствах, расстройствах личности, абстинентном синдроме. Форма выпуска: драже по 0,01; 0,025 и 0,1 г (10; 25 и 100 мг). Разовая доза 5—15 мг, средняя суточная — 50—100 мг.
Тиопроперазин (мажептил) относится к числу препаратов, общее «глобальное» антипсихотическое нейролептическое действие которых сочетается с активирующим эффектом, особенно выраженным после 2—3-недельной терапии. К числу основных показаний относится шизофрения с полиморфной клинической картиной, включающей как негативные, так и продуктивные расстройства. Существует два метода применения мажептила — непрерывный и прерывистый (при резистентных психотических состояниях). Средняя суточная доза — 20—60 мг внутрь. Внутримышечно вводят от 2,5 мг (1/4 ампулы) до 60 мг. Выпускают мажептил в таблетках по 1 и 10 мг и в ампулах по 1 мл, содержащему 10 мг препарата.
Трифлюперазин (трифтазин, стелазин) наряду с галоперидолом относится к числу наиболее распространенных в нашей стране активных антипсихотических препаратов. Нейролептический эффект сочетается с умеренно выраженным стимулирующим (энергезирующим) действием. Форма выпуска: таблетки по 0,001; 0,005; 0,01 г (1; 5; 10 мг), ампулы по 1 мл 0,2 % раствора. Препарат может применяться перорально и внутримышечно. Разовая доза 1—5 мг, средняя суточная — 30—80 мг.
Флупентиксол (флуанксол) — нейролептик из группы производных тиоксантена. Особенностью действия препарата является высокий аффинитет как к DA-2-, так и к DA-1-рецепторам. Влияние препарата на 5-НТ2-рецепторы сближает механизм действия с атипичными нейролептиками. Отсутствуют блокада α2-адренергических рецепторов и аффинитет к холинергическим мускариновым рецепторам, слабо выражены антигистаминные и блокирующие α1-адренергические рецепторы свойства. Препарат увеличивает уровень пролактина, потенцирует действие барбитуратов и алкоголя.
Флупентиксол характеризуется медленной абсорбцией, средним периодом полувыведения (35 ч), средним показателем клиренса 0,3 л/мин, линейной зависимостью между дозой и уровнем препарата в плазме крови, достижением стабильного уровня концентрации препарата в крови через 7 дней.
Особенностью клинического действия препарата является широта спектра эффектов при различных психотических расстройствах, во многом зависящая от принятой дозы.
В дозе до 3 мг препарат выявляет анксиолитическое, антидепрессивное и активирующее действие и соответственно эффективен при состояниях, характеризующихся преобладанием тревожных, депрессивных и астенических расстройств. При увеличении дозы оказывает эффект при различных психотических состояниях. Выпускается в таблетках по 0,5; 5; 20 мг и флаконах по 5 и 10 мл для назначения в каплях (соответственно 200 и 500 мг).
Флуфеназин — нейролептик с широким спектром антипсихотического действия. Назначается при психомоторном возбуждении, галлюцинаторно-бредовых расстройствах, декомпенсации личностных расстройств.
Флуфеназин-депо (модитен-депо) — пролонгированный аналог флуфеназина. Является одним из наиболее эффективных и распространенных препаратов пролонгированного действия. По химическому строению представляет собой сложный эфир флуфеназина и декановой (капраловой) кислоты. Пролонгация действия препарата достигается за счет медленного гидролиза с высвобождением флуфеназина в месте введения или во множественных экстрацеребральных депо — тканях, куда он попадает с кровотоком и может накапливаться. Инъекции с интервалом в 2—3 нед обеспечивают относительно постоянный уровень препарата в организме и позволяют при необходимости проводить длительную амбулаторную терапию. Показаниями к назначению флуфеназин-депо являются наличие неблагоприятных вариантов течения шизофрении с полиморфной продуктивной симптоматикой. Лечение начинают с минимальных разовых доз (12,5—25 мг). В дальнейшем при отсутствии эффекта возможно ее увеличение до 75—100 мг.
Хлорпромазин (аминазин) обладает антипсихотическим эффектом, активно влияет на состояние возбуждения, уменьшает тревогу, страх, эмоциональную напряженность. Одно из наиболее эффективных средств купирования психомоторного возбуждения. Форма выпуска: драже по 25; 50 и 100 мг, ампулы по 1; 2 и 5 мл 2,5 % раствора. Применяют внутрь, внутримышечно или внутривенно. При парентеральном введении к необходимому количеству препарата добавляют 2—5 мл 0,25—0,5 % раствора новокаина или изотонического раствора натрия хлорида. Разовая доза 25—75 мг, средняя суточная — 300—600 мг.
Хлорпротиксен (труксал) обладает преимущественно седативным действием. Применяется при широком круге тревожных расстройств, психомоторном возбуждении, расстройствах личности. Форма выпуска: таблетки по 0,15 и 0,05 г (15 и 50 мг). Разовая доза 7,5—15 мг, средняя суточная — 75—125 мг.
Транквилизаторы
Понимание основных для пограничных состояний расстройств невротического уровня как клинически выраженного ослабления адаптированной психической деятельности, при котором преобладают психопатологические нарушения невротического уровня, и выявление направленности к ним терапевтического эффекта психофармакологических препаратов транквилизирующего типа объясняют необходимость анализа особенностей действия этих препаратов.
Отнесение транквилизаторов к числу наиболее эффективных при пограничных состояниях психофармакологических средств базируется на многочисленных данных литературы и результатах специально проведенного исследования. Способствуя сбалансированию механизмов нарушенной психической адаптации, психофармакологические средства этой группы оказывают достаточно универсальное воздействие на различные психопатологические проявления невротической структуры и поэтому (с точки зрения изложенного подхода к пониманию состояний психической дезадаптации) являются наиболее мощными адаптогенами из числа известных средств, оказывающих влияние на психическую деятельность. Именно этим объясняется широкая распространенность транквилизаторов в различных областях клинической медицины.
Психотропные препараты группы транквилизаторов некоторые психически здоровые люди стремятся превратить в своеобразную завесу от эмоционального напряжения. В результате не исключено возникновение привыкания к защитному действию транквилизаторов, появление некоторых побочных действий терапии, при этом психотравмирующее воздействие (от которого человек ищет защиту с помощью транквилизаторов) не исчезает. Прием транквилизаторов здоровыми людьми с целью лучшей адаптации к той или иной трудной ситуации возможен только эпизодически, в предвидении или при наступлении исключительных дезадаптирующих обстоятельств.
Другое дело — больные с различными невротическими нарушениями. При их лечении психофармакологическое влияние транквилизаторов наряду с другими терапевтическими средствами способствует достаточно быстрому и стойкому восстановлению нарушенных возможностей психической адаптации. В процессе лечения транквилизаторами не только происходит уменьшение эмоциональных компонентов в структуре невротических и неврозоподобных нарушений, но и редуцируются вегетативные дисфункции, неврастенические нарушения, расстройства засыпания и остальные проявления, характерные для большинства пограничных форм психических расстройств. Сочетание неодинаковых элективных терапевтических возможностей транквилизаторов при сохранении общей направленности их основного клинического действия создает широкие индивидуальные «спектры» терапевтической активности каждого препарата.
Выявление дифференцированных особенностей терапевтического эффекта различных транквилизаторов, как свидетельствуют данные клинической практики, может служить отправной точкой для наиболее рационального их использования в качестве психофармакологических адаптогенов.
Анализ известных в настоящее время данных о действии транквилизаторов позволяет считать, что все многообразие их клинических эффектов может рассматриваться в двух аспектах (схема 10). Во-первых, в отношении основной для психофармакологических препаратов собственно психотропной активности, имеющей у транквилизаторов специфическую структуру психопатологических нарушений. Во-вторых, в отношении группы клинических эффектов, не имеющих непосредственного отношения к психотропному действию, хотя и значительно дополняющих его (эта группа эффектов представляет собой прежде всего выражение нейровегетотропной направленности действия транквилизаторов). Конечно, разделение психопатологических, неврологических и других расстройств, претерпевающих динамику в процессе лечения, носит условный характер. Но, хотя отдельные показатели клинического эффекта транквилизаторов никогда не бывают изолированными и лишенными взаимосвязей, их выделение из большого числа психопатологических нарушений, которые потенциально могут изменяться и проявляться в процессе лечения, правомерно, так как сужает направления необходимого сопоставления особенностей действия различных транквилизаторов.
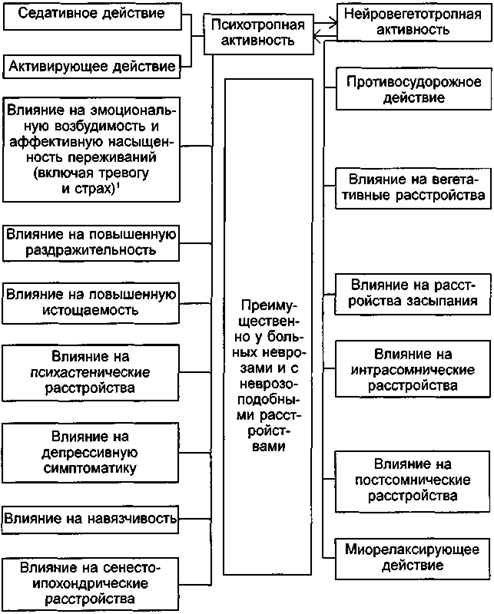
1) Этот показатель действия в отличие от других носит не конкретный, а обобщенный, «стержневой», характер и учитывает прежде всего состояние повышенной раздражительности, выраженной эмоциональной окраски невротических переживаний, наличие тревоги и страха.
Схема 10. Основные компоненты клинического действия транквилизаторов.
К числу важнейших и наиболее общих показателей психотропной активности транквилизаторов относят их влияние на проявления повышенной раздражительности и истощаемости, свойственные в первую очередь неврастении, а также другим невротическим и неврозоподобным расстройствам. В результате лечения транквилизаторами у большинства больных снижается интенсивность раздражительной слабости. Уже в первые дни, а иногда и часы после начала лечения пациенты отмечают появившуюся возможность не раздражаться, сдерживаться, более спокойно переносить психотравмирующие ситуации; в результате отмечается упорядочение поведения. Сравнительно менее выраженное действие оказывают транквилизаторы на вторую группу симптомов, характерных для раздражительной слабости — повышенной истощаемости. [Неодинаковый терапевтический эффект в этих случаях послужил основанием для условного разделения симптоматики раздражительной слабости на группу повышенной раздражительности и повышенной истощаемости.] При их преобладании над проявлениями повышенной раздражительности эффективность терапии оказывается не столь значительной. В этих случаях обычно не наблюдается полного исчезновения ощущения слабости, вялости, нарушений активного внимания, невозможности длительного напряжения, быстрой истощаемости при вспышках раздражения и других характерных для астении и гипостении расстройств.
Условно разделяя повышенную раздражительность и истощаемость, следует отметить трудности их разграничения в статусе в процессе лечения больных неврозами и с неврозоподобными состояниями. Благодаря выраженному действию транквилизаторов на проявления повышенной раздражительности улучшается общее состояние больных, в том числе подвергаются обратному развитию и астенические расстройства. Тем не менее сопоставление терапевтической динамики состояний повышенной раздражительности и истощаемости показывает преимущественное влияние на симптоматику повышенной раздражительности транквилизаторов-седатиков, а на симптоматику повышенной истощаемости — транквилизаторов-активаторов (т.е. препаратов, обладающих соответствующим компонентом транквилизирующего эффекта).
Психастенические нарушения в виде постоянных сомнений, нерешительности, тревожной мнительности, тягостного ощущения собственной неполноценности в процессе лечения транквилизаторами претерпевают определенную динамику. В первую очередь, как правило, снижается выраженность тревожного беспокойства больного по поводу своего состояния. Психастенические расстройства хотя и сохраняются, но протекают как бы «на холоду», без аффективной насыщенности. При этом наблюдается своеобразная закономерность: чем больше выражено в статусе тревожное беспокойство, сопровождающее психастенические переживания, тем значительнее оказывается терапевтическое действие транквилизаторов.
Терапевтический антидепрессивный эффект при назначении транквилизаторов отмечается при реактивных и циклотимических депрессиях. Наряду с этим одновременное назначение транквилизаторов и антидепрессантов оказывается высокоэффективным при лечении широкого круга больных с субдепрессивной симптоматикой. Транквилизаторы в подобных случаях оказывают влияние в первую очередь на состояние тревоги, беспокойства, проявления ажитации, сопровождающие депрессивные переживания. В результате удается как бы «вторично» воздействовать на «истинные» депрессивные расстройства, Наиболее наглядно это проявляется при реактивной депрессии. К числу так называемых продуктивных психопатологических расстройств, которые обычно наблюдаются у больных с пограничными состояниями, в первую очередь относятся навязчивости, сенестопатические и ипохондрические расстройс
Дата добавления: 2016-09-06; просмотров: 1988;











