ВЫСОКОЧАСТОТНАЯ ИВЛ
Высокочастотной принято считать ИВЛ с частотой дыхательных циклов более 60 в минуту. Такая величина выбрана потому, что при указанной частоте переключения фаз дыхательных циклов проявляется основное свойство ВЧ ИВЛ — постоянное положительное давление (ППД) в дыхательных путях. Естественно, что пределы частоты, от которых проявляется это свойство, довольно широки и зависят от MOB, растяжимости легких и грудной клетки, скорости и способа вдувания дыхательной смеси и других причин. Однако в подавляющем большинстве случаев именно при частоте дыхательных циклов 60 в минуту в дыхательных путях больного создается ППД. Указанная величина удобна для перевода частоты вентиляции в герцы, что целесообразно для расчетов в более высоких диапазонах и сравнения получаемых результатов с зарубежными аналогами. Диапазон частоты дыхательных циклов очень широк — от 60 до 7200 в минуту (1—120 Гц), однако верхним пределом частоты ВЧ ИВЛ считают 300 в минуту (5 Гц). При более высоких частотах нецелесообразно применять пассивное механическое переключение фаз дыхательных циклов из-за больших потерь ДО во время переключения, возникает необходимость использования активных способов прерывания вдуваемого газа или генерирования его колебаний. Кроме того, при частоте ВЧ ИВЛ свыше 5 Гц становятся практически незначимыми величины амплитудного давления в трахее [Молчанов И.В., 1989].
Причиной образования ППД в дыхательных путях при ВЧ ИВЛ является эффект «прерванного выдоха». Очевидно, что при неизмененных прочих параметрах учащение дыхательных циклов приводит к росту постоянного положительного и максимального давлений при уменьшении амплитуды давления в дыхательных путях. Увеличение или уменьшение ДО вызывает соответствующие изменения давления. Укорочение времени вдоха приводит к уменьшению ППД и увеличению максимального и амплитудного давления в дыхательных путях.
В настоящее время наиболее распространены три способаВЧ ИВЛ:
объемный, осцилляторный и струйный.
Объемная ВЧ ИВЛ (High frequency positive pressure ventilation — HFPPV) с заданным потоком или заданным ДО часто обозначается как ВЧ ИВЛ под положительным давлением. Частота дыхательных циклов обычно составляет 60—110 в минуту, продолжительность фазы вдувания не превышает 30 % длительности цикла. Альвеолярная вентиляция достигается при сниженных ДО и указанной частоте. Увеличивается ФОЕ, создаются условия для равномерного распределения дыхательной смеси в легких (рис. 4.10).
В целом объемная ВЧ ИВЛ не может заменить традиционную ИВЛ и находит ограниченное применение: при операциях на легких с наличием бронхоплевральных свищей, для облегчения адаптации больных к другим режимам ИВЛ, при отключении респиратора.
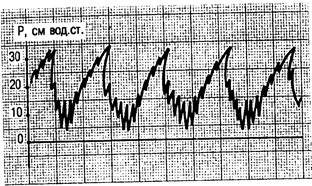
Рис. 4.10. ИВЛ в сочетании со струйной ВЧ ИВЛ. Кривая давления в дыхательных путях.
Осцилляторная ВЧ ИВЛ (High frequency oscillation — HFO, HFLO) представляет собой модификацию апноэтического «диффузионного» дыхания. Несмотря на отсутствие дыхательных движений, с помощью этого метода достигается высокая оксигенация артериальной крови, но при этом нарушается элиминация СО2, что ведет к дыхательному ацидозу. Применяется при апноэ и невозможности быстрой интубации трахеи с целью устранения гипоксии.
Струйная ВЧ ИВЛ (High frequency jet ventilation — HFJV) — наиболее распространенный метод. При этом регулируются три параметра: частота вентиляции, рабочее давление, т.е. давление дыхательной смеси, подаваемой в шланг пациента, и отношение вдох/выдох.
Существуют два основных способа ВЧ ИВЛ: инжекционный и чрескатетерный. В основу инжекционного способа положен эффект Вентури: струя кислорода, подаваемая под давлением 1—4 кгс/см2 через инжекционную канюлю, создает вокруг последней разрежение, вследствие чего происходит подсос атмосферного воздуха. С помощью коннекторов инжектор соединяется с эндотрахеальной трубкой. Через дополнительный патрубок инжектора осуществляются подсос атмосферного воздуха и сброс выдыхаемой газовой смеси. Это позволяет реализовать струйную ВЧ ИВЛ при негерметичном дыхательном контуре.
Степень увеличения ДО при данном методе зависит от диаметра и длины инжекционной канюли, величины рабочего давления, частоты вентиляции, аэродинамического сопротивления дыхательных путей. При постоянном потоке для получения газовой смеси с содержанием 60—40 % кислорода коэффициент инжекции (относительное количество подсасываемого воздуха по отношению к расходу кислорода) необходимо соответственно увеличить от 1 до 3.
Таким образом, ВЧ ИВЛ проводится при негерметичном дыхательном контуре через интубационную трубку, катетер или иглу, вставленные чрескожным доступом в трахею. Больные легко адаптируются к струйной ВЧ ИВЛ при сохраненном самостоятельном дыхании. Метод может быть использован при наличии бронхоплевральных свищей.
Несмотря на широкое применение методов ВЧ ИВЛ, они в основном применяются как вспомогательные методы при проведении респираторной терапии. Как самостоятельный вид ВЧ ИВЛ для поддержания газообмена нецелесообразна. Дробное применение сеансов этого метода длительностью 40 мин может быть рекомендовано всем больным, которым проводится ИВЛ свыше 24 ч. Комбинация ВЧ ИВЛ с традиционной ИВЛ — прерывистая ВЧ ИВЛ — является перспективным методом поддержания адекватного газообмена и профилактики легочных осложнений в послеоперационном периоде. Суть метода заключается в том, что в режим ВЧ ИВЛ вводятся паузы, обеспечивающие снижение давления в дыхательных путях до необходимой величины. Эти паузы соответствуют фазе выдоха при традиционной ИВЛ. Паузы создаются путем отключения электромагнитного преобразователя аппарата ВЧ ИВЛ на 2—3 с 6—10 раз в минуту под контролем уровня газов в крови (рис. 4.11).
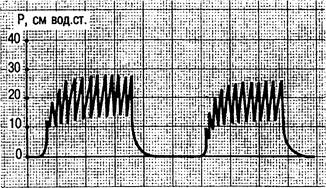
Рис. 4.11. Прерывистая струйная ВЧ ИВЛ. Кривая давления в дыхательных путях.
В восстановительном периоде, особенно при «отлучении» больных от респиратора после длительной многодневной ИВЛ, имеются все показания к проведению сеансов ВЧ ИВЛ, часто в комбинации с ВИВЛ. Как в процессе ИВЛ, так и на этапе «отлучения» и после экстубации рекомендуется использовать режим ПДКВ. Количество сеансов ВЧ ИВЛ может быть различным — от 2—3 до 10 и более в сутки. Вследствие более рациональной вентиляции и улучшения физических свойств легких повышается оксигенация артериальной крови. Обычно больные хорошо переносят этот режим, влияние на гемодинамику в целом благоприятное. Однако указанные эффекты непродолжительны, для их закрепления требуются повторные сеансы респираторной терапии, являющиеся своеобразным методом физиотерапии легких.
Показаниями к применению ВЧ ИВЛ также служат невозможность экстренной интубации трахеи, профилактика гипоксемии при смене интубационной трубки, транспортировка тяжелобольных, нуждающихся в ИВЛ. Для ВЧ ИВЛ применяются респираторы ЕУ-А («Дрегер»), отечественные серии «Спирон», «Ассистент» и др.
Недостатками методов ВЧ ИВЛ являются сложность согревания и увлажнения дыхательной смеси, большой расход кислорода. Возникают определенные трудности с мониторированием ВФК, определением истинного давления в дыхательных путях, ДО и MOB. Очень высокая частота вдохов (более 200—300 в минуту) или удлинение вдоха приводят к уменьшению альвеолярной вентиляции, а слишком короткий выдох способствует увеличению ПДКВ с более выраженным влиянием на гемодинамику и риском баротравмы. ВЧ ИВЛ не рекомендуется применять для лечения тяжелых форм распространенных пневмоний и РДСВ. Следует помнить о том, что большие потоки кислорода и воздуха при затрудненном выдохе могут вызвать тяжелую баротравму легких.
БАРОТРАВМА ЛЕГКИХ
Баротравма при ИВЛ — повреждение легких, вызванное действием повышенного давления в дыхательных путях. Следует указать на два основных механизма, вызывающих баротравму: 1) перераздувание легких; 2) неравномерность вентиляции на фоне измененной структуры легких.
При баротравме воздух может попасть в интерстиций, средостение, ткани шеи, вызвать разрыв плевры и даже проникать в брюшную полость. Баротравма представляет собой грозное осложнение, которое может привести к летальному исходу. Важнейшее условие профилактики баротравмы — мониторинг показателей биомеханики дыхания, тщательная аускультация легких, периодический рентгенологический контроль грудной клетки. В случае возникшего осложнения необходима его ранняя диагностика. Отсрочка в диагностике пневмоторакса значительно ухудшает прогноз!
Клинические признаки пневмоторакса могут отсутствовать или быть неспецифичными. Аускультация легких на фоне ИВЛ часто не позволяет выявить изменения дыхания. Наиболее частые признаки — внезапная гипотензия и тахикардия. Пальпация воздуха под кожей шеи или верхней половины грудной клетки — патогномоничный симптом баротравмы легких. При подозрении на баротравму необходима срочная рентгенография грудной клетки. Ранний симптом баротравмы — выявление интерстициальной эмфиземы легких, которую следует считать предвестником пневмоторакса. В вертикальном положении воздух обычно локализуется в верхушечном отделе легочного поля, а в горизонтальном — в передней реберно-диафрагмальной борозде у основания легкого.
При проведении ИВЛ пневмоторакс опасен из-за возможности сдавления легких, крупных сосудов и сердца. Поэтому выявленный пневмоторакс требует немедленного дренирования плевральной полости. Легкие лучше раздувать без использования отсоса, по методу Бюллау, так как создаваемое отрицательное давление в плевральной полости может превышать транспульмональное давление и увеличивать скорость потока воздуха нз легкого в полость плевры. Однако, как показывает опыт, в отдельных случаях необходимо применять дозированное отрицательное давление в плевральной полости для лучшего расправления легких.
МЕТОДЫ ОТМЕНЫ ИВЛ
Восстановление спонтанного дыхания после продленной ИВЛ сопровождается не только возобновлением деятельности дыхательных мышц, но и возвратом к нормальным соотношениям колебаний внутригрудного давления. Изменения плеврального давления от положительных значений до отрицательных приводят к важным гемодинамическим сдвигам: повышается венозный возврат, но также увеличивается постнагрузка на левый желудочек, и в результате может падать систолический ударный объем. Быстрое отключение респиратора может вызвать сердечную дисфункцию. Прекращать ИВЛ можно только после устранения причин, вызвавших развитие ОДН. При этом должны быть учтены и многие другие факторы: общее состояние больного, неврологический статус, показатели гемодинамики, водный и электролитный баланс и, самое главное, возможность поддержания адекватного газообмена при самостоятельном дыхании.
Методика перевода больных после длительной ИВЛ на спонтанное дыхание с «отлучением» от респиратора представляет сложную многоэтапную процедуру, включающую множество технических приемов — лечебную физкультуру, тренировку дыхательных мышц, физиотерапию на область грудной клетки, питание, раннюю активацию больных и др. [Гологорский В.А. и др., 1994].
Существуют три метода отмены ИВЛ: 1) с помощью ППВЛ; 2) с помощью Т-образного коннектора или Т-образный способ; 3) с помощью сеансовВИВЛ.
1. Перемежающаяся принудительная вентиляция легких. Этот метод обеспечивает для больного определенный уровень ИВЛ и позволяет больному дышать самостоятельно в промежутках между работой респиратора. Постепенно сокращаются периоды ИВЛ и увеличиваются периоды самостоятельного дыхания. Наконец, уменьшается продолжительность ИВЛ вплоть до полного ее прекращения. Эта методика небезопасна для больного, так как самостоятельное дыхание ничем не поддерживается.
2. Т-образный метод.В этих случаях периоды ИВЛ чередуются с сеансами самостоятельного дыхания через Т-вставочный коннектор при работающем респираторе. Обогащенный кислородом воздух поступает из респиратора, предотвращая попадание атмосферного и выдыхаемого воздуха в легкие больного. Даже при хороших клинических показателях первый период самостоятельного дыхания не должен превышать 1—2 ч, после чего ИВЛ следует возобновлять на 4—5 ч для обеспечения отдыха больного. Учащая и увеличивая периоды спонтанной вентиляции, достигают прекращения последней на все дневное время суток, а затем и на целые сутки. Т-образный метод позволяет более точно определять показатели легочной функции при дозированном спонтанном дыхании. Этот метод превосходит ППВЛ по эффективности восстановления силы и работоспособности дыхательной мускулатуры.
3. Метод вспомогательной респираторной поддержки. В связи с появлением различных способов ВИВЛ стало возможным использовать их в период отлучения больных от ИВЛ. Среди этих методов наибольшее значение имеет ВВЛ, которую можно сочетать с режимами ПДКВ и ВЧ ИВЛ.
Обычно используется триггерный режим ИВЛ. Многочисленные описания методов, публикуемых под разными названиями, затрудняют понимание их функциональных различий и возможностей.
Применение сеансов вспомогательной вентиляции легких в триггерном режиме улучшает состояние функции дыхания и стабилизирует кровообращение. Увеличиваются ДО, снижается ЧД, возрастают уровни РаО2.
Путем многократного использования ВИВЛ с планомерным чередованием с ИВЛ в режимах ПДКВ и с самостоятельным дыханием удается добиться нормализации дыхательной функции легких и постепенно «отлучить» больного от респираторной помощи. Количество сеансов ВИВЛ может быть различным и зависит от динамики основного патологического процесса и степени выраженности легочных изменений. Режим ВИВЛ с ПДКВ обеспечивает оптимальный уровень вентиляции и газообмена, не угнетает сердечную деятельность и хорошо переносится больными. Эти приемы могут быть дополнены сеансами ВЧ ИВЛ. В отличие от ВЧ ИВЛ, создающей лишь кратковременный положительный эффект, режимы ВИВЛ улучшают функцию легких и обладают несомненным преимуществом перед другими способами отмены ИВЛ.
Дата добавления: 2016-06-22; просмотров: 4389;











